Инсулинорезистентонсть ( Индекс Саго)
Все значения слова «инсулинорезистентность»
-
Кроме того, рассматривается интервальное голодание как эффективный метод лечения инсулинорезистентности без риска появления побочных эффектов, которые развиваются на фоне низкокалорийной диеты.
-
Молочная диета значительно снижает риск синдрома инсулинорезистентности и ожирения, которые часто приводят к развитию сердечно-сосудистых заболеваний и сахарного диабета.
-
Чем сильнее вы заставляете организм потреблять больше глюкозы, тем больше инсулина требуется, чтобы преодолеть инсулинорезистентность.
- (все предложения)
- Как правильно пишется слово «инсулинорезистентность»
Инсулинорезистентность: симптомы, лечение, диета
Особенности
Причины
Симптомы
Диагностика
Лечение
Инсулинорезистентность – это ненормальный ответ тканей на инсулин, низкая чувствительность к гормону. Место выработки инсулина – поджелудочная железа, он необходим для удержания уровня глюкозы крови, участвует в обмене липидов (жиров). Это сборное понятие, включающее некоторые болезни, кожные изменения и отклонения от нормы лабораторных тестов. Патологическое состояние активно исследуется.
Особенности инсулинорезистентности
После еды уровень глюкозы поднимается, что запускает выброс инсулина поджелудочной железой. Далее глюкоза перемещается в другие ткани. От инсулина зависит протекание процессов печени: там глюкоза превращается в гликоген (идет в запас) и участвует в продукции жирных кислот. Антагонист инсулина – свободные жирные кислоты.
Природа предусмотрела запасной, страховочный путь образования глюкозы – глюконеогенез или синтез из компонентов, не содержащих глюкозы: аминокислот и кетокислот. Инсулин тормозит и этот процесс за счет внутриклеточных биохимических реакций.
Возникает ситуация, когда самого гормона вырабатывается достаточно, но рецепторы теряют чувствительность. Глюкоза остается в кровяном русле, и ткани ее не получают. Глюкоза – основной источник энергии для тканей, и ее недостаток нарушает метаболизм во всех органах. Страдают в первую очередь почки, сердце, нервная система и зрение.
Название «инсулинорезистентность» известно с 1992 года. С 1999 года вместо этого термина применяется название «метаболический синдром», включающий следующие состояния:
- артериальная гипертензия;
- сахарный диабет;
- гипертриглицеридемия – повышение триглицеридов или жирных молекул;
- висцеральное ожирение – отложение жира вокруг внутренних органов.
Признаки инсулинорезистентности широко распространены среди населения:
- у здоровых мужчин – 15%;
- у здоровых женщин – 10%;
- у пациентов с нарушением толерантности (переносимости) глюкозы – от 40% до 64%;
- у пациентов с сахарным диабетом – от 74% до 84%.
Из-за такой высокой распространенности эндокринологи уделяют много внимания проблеме инсулинорезистентности.
Причины инсулинорезистентности
Различные авторы выделяют множество причин, основными считаются такие:
- генетические нарушения, в пользу этой теории говорит семейный анамнез больных сахарным диабетом;
- частые перекусы, когда в ответ на поступление минимального количества пищи постоянно вырабатывается инсулин;
- избыточное поступление простых углеводов, в первую очередь сахара, крахмала, фруктозы – питание при инсулинорезистентности имеет определяющее значение;
- низкая физическая активность;
- избыточная масса тела;
- возраст старше 45 лет;
- отягощенность семейного анамнеза – наличие у кровных родственников артериальной гипертензии, инсульта, повышение уровня сахара во время беременности;
- поликистоз яичников;
- систематическое недосыпание, связанное с работой в ночную смену;
- хронический стресс.
Исследователи также выделяют факторы риска инсулинорезистентности у женщин и мужчин, которые повышают риск заболевания в долгосрочной перспективе. Это питание продуктами с высоким гликемическим индексом и жира в сочетании с недостатком клетчатки и полиненасыщенных жирных кислот, в первую очередь омега-3. Сюда же относится употребление пищи, содержащей усилители вкуса, что способствует постоянному перееданию.
К факторам риска относится также несоответствие циркадного (суточного) ритма и времени приема пищи. У здорового человека инсулиновая чувствительность высока утром, а к вечеру она снижается. Поэтому привычка наедаться на ночь в течение многих лет тоже ведет к формированию резистентности к инсулину – диета при инсулинорезистентности должна соотноситься с временем суток.
Некоторые исследователи считают факторами риска дефицит витамина D, длительный прием нейролептиков, глюкокортикоидных гормонов, жировую болезнь печени (неалкогольную) и хронические воспалительные процессы.
Симптомы инсулинорезистентности
В настоящее время выделяются 4 типа инсулинорезистентности:
- нормальная или физиологическая – приспособительная реакция, бывает при беременности, у подростков и пожилых, во сне;
- обменная – при недостаточном поступлении пищи, при алкоголизме, ожирении, сахарном диабете обоих типов;
- при эндокринных болезнях – нарушении работы щитовидной железы, феохромоцитоме;
- для сохранения постоянства внутренних сред (гомеостаза) при неотложных состояниях – при хронической почечной недостаточности, злокачественных опухолях, сепсисе, ожоговой болезни, после тяжелых хирургических вмешательств.
Клинические проявления инсулиновой резистентности не описаны, о них судят по косвенным признакам, к которым относятся:
- отложения жира на талии (абдоминальное ожирение);
- частое повышение артериального давления (головная боль в затылке, периодическое головокружение, сердцебиение, потливость, покраснение кожи лица);
- слабость, жажда и обостренное чувство голода из-за колебания глюкозы в крови;
- акантоз – темно-коричневая окраска кожи в естественных складках с шелушением;
- у женщин – нарушение менструального цикла, угри, оволосение лица и конечностей, зуд и шелушение кожи головы (жирная себорея).
При наличии подобных клинических признаков необходимо проходить лабораторные анализы на инсулинорезистентность. По умолчанию считается, что инсулинорезистентность есть у всех, страдающих диабетом и сердечно-сосудистыми заболеваниями. В норме инсулин вызывает расширение сосудов (вазодилатацию), а нарушение именно этой приспособительной реакции считается отправной точкой ангиопатии. Доказано, что изменяются процессы свертывания и рассасывания фибрина, что ускоряет формирование атеросклероза.
Диабет 2-го типа – прямое следствие инсулинорезистентности, потому что повышенная продукция инсулина постепенно истощает поджелудочную железу, и регулировать уровень глюкозы становится попросту нечем.
Диагностика инсулинорезистентности
Одного специфического теста не существует, судят по совокупности признаков. Наиболее информативны следующие:
- ИМТ (индекс массы тела) более 25 (формула ИМТ – массу тела в килограммах разделить на квадрат роста в метрах);
- тощаковый инсулин более 6 ммоль/л;
- тощаковая глюкоза более 5 ммоль/л;
- гликолизированный гемоглобин более 6%;
- триглицериды более 1,7 ммоль/л;
- индекс НОМА более 2,7.
Лабораторные показатели примерные, могут отличаться в разных лабораториях. Наиболее надежным индексом инсулинорезистентости считается НОМА. Для его вычисления значение уровня глюкозы умножается на значение инсулина, это объективный показатель.
Лечение инсулинорезистентности
Лечение всегда комплексное, в его проведении участвуют эндокринолог, нутрициолог (диетолог), специалист по лечебной физкультуре.
При ИМТ выше 30 используются гипогликемические средства разных химических групп, корректирующие сердечно-сосудистые осложнения. Однако многое зависит от самого человека.
Пациентов, находящихся в группе риска, волнует вопрос: как снизить инсулинорезистентность? Обязательна диета с малым количеством углеводов, причем питание должно быть частым, небольшими порциями, до 5-7 раз в день. Такой прием пищи поддерживает постоянный уровень глюкозы, пациент не чувствует голод и не съедает лишнего.
Меню при инсулинорезистентности включает цельнозерновые крупы, нежирное мясо и рыбу, яйца, молочные продукты, орехи, бобы, всевозможные овощи, ягоды и фрукты, пряную зелень. Еду нужно готовить разнообразную, вкусную, чтобы у человека не было соблазна съесть запрещенное. Запрещены все виды сахара, сдоба и выпечка, картофель, копчености, алкоголь, в том числе пиво, бананы, шоколад, конфеты, белый рис, снеки и чипсы.
Общая калорийность должна соответствовать энергетическим тратам минус 400-500 калорий. «Обман» желудка достигается большим количеством овощей.
Комплекс лечебной физкультуры подбирается индивидуально в зависимости от возможностей пациента. В большинстве случаев достаточно длительных прогулок в умеренном темпе.
Избавление от инсулинорезистентности позволяет отодвинуть во времени наступление возрастных болезней или значительно улучшить их прогноз.
главный врач «Поликлиника.ру» на Красных воротах, эндокринолог, КМН
опыт работы 24 года
отзывы оставить отзыв
Клиника
м. Красные Ворота
Записаться на прием
Отзывы
Внимательный доктор,корректен, грамотное обследование и постановка диагноза ,назначил необходимое лечение.Приятное общение,ненавязчивые рекомендации без категоричности.С удовольствием иду на прием!Уверена в результате лечения!
Услуги
- Название
- Прием (осмотр, консультация) врача-эндокринолога первичный2300
- Прием (осмотр, консультация) врача-эндокринолога повторный1900
Статьи о здоровье
Другие специалисты
Что такое инсулинорезистентность
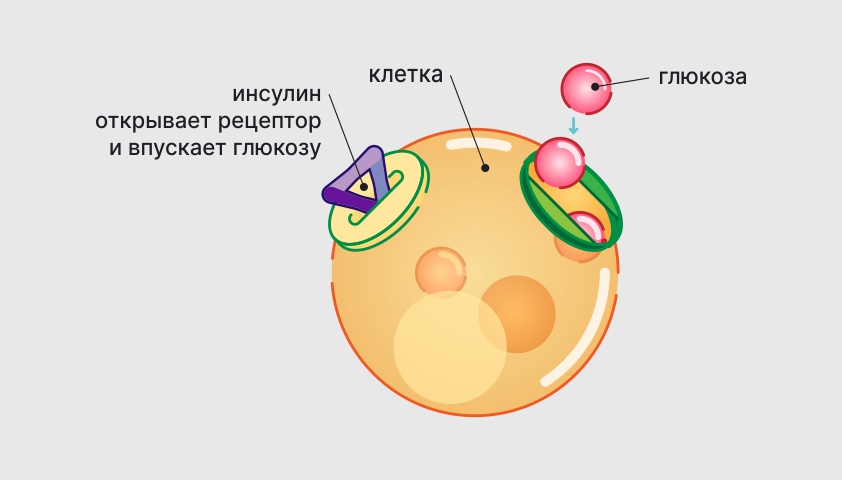
Инсулинорезистентность (ИР) — состояние, при котором ткани организма теряют чувствительность к гормону инсулину. Он вырабатывается бета-клетками в особой области поджелудочной железы — островках Лангерганса (названных по имени врача, который впервые их описал).
Минимальное количество инсулина в крови присутствует постоянно, но особенно активно он синтезируется, когда уровень сахара поднимается. В норме это происходит каждый раз после еды: углеводы в процессе пищеварения превращаются в глюкозу (сахар) и в таком виде попадают в кровоток.
Кровь разносит глюкозу ко всем органам и тканям, где она преобразуется в энергию. Этот процесс называется гликолизом.
Глюкоза проникает без препятствий в клетки головного мозга, нервных волокон, сетчатки глаз, почек и надпочечников — эти органы называются инсулинонезависимыми. В других клетках сахару нужен посредник — эту функцию и выполняет инсулин.
Больше всего инсулинозависимых клеток в печени, жировой и мышечной ткани
В оболочку таких клеток встроены инсулиновые рецепторы — что-то вроде дверей, к которым нужно подобрать ключ. Молекулы инсулина присоединяются к рецептору, как ключ к замочной скважине, и проводят глюкозу внутрь.
При ИР клетки игнорируют инсулин, не пропускают внутрь глюкозу. В результате органы и ткани не получают необходимого питания, в крови сохраняется высокий уровень глюкозы, а поджелудочная железа продолжает с избытком синтезировать инсулин.
Как развивается инсулинорезистентность
В организме здорового человека глюкоза полностью усваивается в среднем за 3–4 часа после еды. Затем уровень сахара в крови снижается до нормальных значений — 4,5–7 ммоль/л. Мозг отдаёт команду поджелудочной железе снизить производство инсулина, потому что в нём пока нет необходимости. Весь цикл повторяется после очередного приёма пищи.
Нормальный уровень инсулина в крови — 2,6–24,9 мкЕд/мл.
Если инсулина достаточно, глюкоза насыщает клетки энергией и в результате цепочки биохимических превращений в виде полисахарида гликогена накапливается в печени и мышцах. Так формируется стратегический запас глюкозы, который организм потратит в случае голода или во время интенсивных физических нагрузок.
У людей с ИР поджелудочная железа чаще всего выделяет инсулин в нужном объёме, но рецепторы клеток не реагируют на него и не открываются для глюкозы. В результате она продолжает циркулировать в кровотоке, провоцирует воспаление и способствует набору лишнего веса, а клетки испытывают голод. Так как высокий уровень глюкозы в крови сохраняется, поджелудочная железа продолжает усиленно выделять инсулин — возникает гиперинсулинемия.
Со временем островковые бета-клетки расходуют свой ресурс и перестают вырабатывать инсулин — в этом случае говорят о дисфункции поджелудочной железы.
Инсулинорезистентность называют одной из главных причин ожирения и спусковым крючком для сахарного диабета 2-го типа, гипертонии, ишемической болезни сердца, заболеваний печени и почек, бесплодия у женщин, эректильной дисфункции у мужчин и даже старческого слабоумия — болезни Альцгеймера.
Почему возникает резистентность к инсулину
Некоторые исследователи считают, что ИР — это эволюционный механизм. Сниженная чувствительность к инсулину позволяла древним людям пережить голод и экономить энергию, когда приём пищи был непредсказуемым.
Восприимчивость клеток к инсулину меняется даже у здоровых людей в течение дня. Например, ночью, когда у организма нет потребности в большом количестве энергии, инсулиновые рецепторы медленнее пропускают глюкозу. В период полового созревания у подростков также может появиться временная ИР — это связано с колебаниями уровня гормона роста и может быть причиной появления акне.
Во время беременности чувствительность клеток к инсулину снижается на 50–60%, чтобы часть глюкозы из крови женщины досталась развивающемуся плоду.
Во всех естественных для организма ситуациях сбой в системе «инсулин — клетка — глюкоза» носит временный характер. Постепенно показатели крови выравниваются. Но есть ряд условий, при которых ИР прогрессирует.
Возможные причины резистентности к инсулину можно разделить на три группы: врождённые, приобретённые и смешанные, когда сочетаются сразу несколько факторов.
Врождённые причины инсулинорезистентности
Потеря чувствительности инсулиновых рецепторов может быть следствием генетических патологий.
Заболевания, которые провоцируют резистентность к инсулину:
- поликистоз яичников — синдром, при котором нарушается работа яичников, поджелудочной железы, коры надпочечников, гипофиза, гипоталамуса и возникает гормональный дисбаланс;
- синдром Рабсона — Менденхолла, редкая патология, связанная с поломкой в гене одного из рецепторов инсулина;
- синдром Альстрёма — генетическое заболевание, для которого характерны ожирение и высокое артериальное давление;
- синдром Вернера — генетическая болезнь, при которой клетки стареют слишком быстро и уже к 30 годам у пациентов появляются характерные для преклонного возраста заболевания.
Причины приобретённой инсулинорезистентности
В большинстве случаев ИР — это приобретённое состояние. Точно неизвестно, почему в какой-то момент инсулиновые рецепторы теряют чувствительность. Но с высокой вероятностью можно предвидеть риск инсулинорезистентности по некоторым признакам.
Триггеры инсулинорезистентности:
- ожирение (индекс массы тела больше 30);
- окружность талии больше 84 см у женщин и 90 см у мужчин (на развитие ИР в большей степени влияет висцеральный жир, который накапливается на животе);
- малоподвижный образ жизни;
- избыток быстрых углеводов в рационе (особенно много их в белом хлебе, тортах, пирожных, конфетах, колбасах, картофеле, варенье и мёде);
- любовь к солёной и жирной пище;
- низкий уровень витамина D;
- артериальная гипертензия, повышенное кровяное давление;
- сниженная функция щитовидной железы и дефицит гормонов, которые она синтезирует (Т3 и Т4);
- подагра и высокий уровень мочевой кислоты в крови;
- недостаток липопротеинов высокой плотности — «хорошего» холестерина;
- приём лекарств, которые ослабляют инсулиновый ответ в клетках (таким действием обладают некоторые препараты для снижения артериального давления, стероидные гормоны, противовирусные средства).
Прибавка в весе на 35–40% от нормы снижает чувствительность клеток к инсулину почти наполовину
На заре изучения ИР — в начале прошлого века — считалось, что эта патология свойственна только пожилым людям. Но современная практика показывает, что возраст не имеет значения: с той же долей вероятности клетки могут потерять чувствительность к инсулину и в молодом организме.
В 10% случаев инсулинорезистентность развивается у внешне совершенно здоровых людей с нормальным весом и без очевидных нарушений обмена веществ.
По статистике, за последние 20 лет ИР и связанный с ней метаболический синдром у детей и подростков встречаются в полтора раза чаще, чем раньше, — почти у каждого десятого ребёнка.
Интересно, что чем экономически благополучнее страна, тем раньше дебютируют нарушения обмена веществ у молодых людей. Возможно, это связано с образом жизни и пищевыми привычками: чипсы, сладкие газированные напитки, выпечка и кондитерские изделия в рационе приводят к ожирению и повышают риск развития ИР.
Симптомы инсулинорезистентности
При инсулинорезистентности нет ярких симптомов, по которым можно однозначно распознать патологию. Скорее её можно заподозрить по проявлениям болезней, с которыми она ассоциирована.
Это может быть высокое артериальное давление при гипертонии, необъяснимый набор веса и повышенная утомляемость при дисфункции щитовидной железы, постоянная жажда, сухость во рту и учащённое мочеиспускание при сахарном диабете.
Диагностика инсулинорезистентности
Подтвердить инсулинорезистентность можно только после лабораторных анализов крови.
При подозрении на нарушения обмена глюкозы проводят глюкозотолерантный тест. Сначала у пациента берут кровь натощак, затем — после приёма жидкости с высоким содержанием углеводов. По результатам исследования можно судить, насколько быстро усваивается глюкоза.
1.16.
Вен. кровь (+230 ₽) 1 день
Анализ позволяет оценить содержание глюкозы в крови до и после углеводной нагрузки и выявить нарушения метаболизма углеводов. Исследование используется для диагностики сахарного диабета у пациентов из группы риска, а также гестационного сахарного диабета у беременных женщин.

Для оценки ИР используют различные методы. Один из самых доступных и точных — индекс HOMA (Homeostasis Model Assessment). Чем выше показатель в результатах анализа, тем ниже чувствительность к инсулину, то есть более выраженная ИР.
1.109. Колич.
Вен. кровь (+230 ₽) Колич. 1 день
Исследование позволяет оценить чувствительность тканей к гормону инсулину, используя показатели инсулина и глюкозы в крови, и определить степень нарушения углеводного обмена у пациентов с предиабетом.

Инсулинорезистентность может быть одновременно причиной и следствием гормонального дисбаланса и нарушений в работе репродуктивной системы. Для уточнения диагноза врач может рекомендовать анализы на гормоны.
2.5. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

2.2. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 1 день

2.4. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

2.12. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Исследования показывают, что дефицит витамина D увеличивает риск развития инсулинорезистентности, метаболического синдрома и сахарного диабета. Оценить уровень этого витамина можно по анализу крови.
1.110. Колич.
Вен. кровь (+230 ₽) Колич. 1 день
Исследование показывает общий уровень витамина D и позволяет выявить его дефицит или переизбыток, нарушения кальциевого обмена.

В рамках диагностики ИР может быть также важно проверить, насколько хорошо в организме усваиваются жиры.
27.3. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

2.31. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 8 дней

1.102. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Последствия инсулинорезистентности
В зависимости от того, в каких органах и тканях больше «безразличных» к инсулину клеток, будет разным и влияние ИР на организм. Самые распространённые осложнения инсулинорезистентности — сахарный диабет и метаболический синдром, при котором нарушается обмен веществ и гормональный баланс.
Считается, что через 10–15 лет устойчивой инсулинорезистентности у большинства пациентов развивается сахарный диабет 2-го типа.
Если инсулинорезистентных рецепторов больше в мышечной ткани, в крови повышается концентрация простых жиров — триглицеридов. Это связано с риском сердечно-сосудистых заболеваний, патологий печени и поджелудочной железы.
Снижение чувствительности к инсулину в гепатоцитах запускает усиленный синтез глюкозы в печени. В результате у многих пациентов развивается неалкогольная жировая болезнь печени. Кроме того, при ИР повышается уровень липопротеинов низкой плотности — «плохого» холестерина, который может забивать сосуды и стать причиной атеросклероза, инфаркта и инсульта.
С одной стороны, избыток инсулина приводит к набору лишнего веса. С другой — жировая ткань способствует развитию инсулинорезистентности за счёт особого вещества, лептина. Этот гормон отвечает за чувство насыщения и регулирует синтез инсулина. Если жировая ткань производит лептин с избытком, возрастает нагрузка на поджелудочную железу, что может привести к полному угасанию её функции.
Во время беременности прогрессирующая инсулинорезистентность увеличивает риск развития осложнений — гестационного сахарного диабета и преэклампсии, которые угрожают преждевременными родами на ранних сроках. Выраженная ИР у беременных связана с высоким риском осложнений у ребёнка, в том числе со стороны центральной нервной системы.
Лечение инсулинорезистентности
Инсулинорезистентность сложно заподозрить самостоятельно. Учитывая это, поводом для обращения к врачу может стать необъяснимая прибавка в весе. Эндокринолог поможет понять причину, назначит анализы, чтобы подтвердить или исключить инсулинорезистентность и связанные с ней заболевания.
По результатам анализов станет понятен дальнейший маршрут. Например, если резистентность к инсулину связана с синдромом поликистозных яичников, потребуется консультация гинеколога. При метаболическом синдроме кардиолог подберёт правильную терапию, чтобы снизить риск сердечно-сосудистых заболеваний. Если ИР сопровождается нарушениями сна, справиться с этим поможет невролог или врач-сомнолог.
Чтобы вернуть чувствительность инсулиновых рецепторов, врач может рекомендовать медикаментозную терапию. Но в основе лечения ИР — изменение образа жизни и пищевых привычек.
Диета и образ жизни при инсулинорезистентности
Доказано, что снижение массы тела всего на 5% повышает чувствительность рецепторов к инсулину. Поэтому лечение ИР начинается с изменения рациона и образа жизни. Для пациентов с ИР критически важно наладить сон и ложиться спать не позднее 23:00 — именно ночью в организме вырабатываются многие вещества, ответственные за правильный обмен веществ.
Нормализовать вес поможет баланс между съеденными и потраченными калориями. При этом будет полезно ограничить употребление жирной, солёной еды и продуктов с высоким содержанием углеводов.
Рекомендованные продукты для людей с инсулинорезистентностью:
- растительные и животные белки: мясо, птица, рыба, яйца, сыр, творог, бобовые;
- растительные и животные жиры: сливочное масло, сметана и творог, растительные масла, орехи;
- медленные углеводы: крупы, овощи, зелень;
- специи, пряности и травы.
Отказ от быстрых углеводов в пользу продуктов с низким содержанием рафинированного сахара позволяет существенно снизить резистентность к инсулину
Фрукты при ИР — это пограничный продукт. Фруктоза в их составе снижает чувствительность клеток к инсулину, поэтому целесообразно на время исключить очень сладкие фрукты — бананы, груши и виноград. Другие фрукты и ягоды можно съедать на десерт, но не заменять ими полностью приём пищи.
Молоко также рекомендуют ограничить до 100 граммов в сутки. Всё дело в лактозе — молочном углеводе, который в организме превращается в глюкозу.
Источники
- Пашенцева А. В., Вербовой А. Ф., Шаронова Л. А. Инсулинорезистентность в терапевтической клинике // Ожирение и метаболизм. 2017. № 14(2). С. 9–17.
- Лавренова Е. А., Драпкина О. М. Инсулинорезистентность при ожирении: причины и последствия // Ожирение и метаболизм. 2020. № 17(1). С. 48–55.
- Фримен А. М., Пеннингс Н. Резистентность к инсулину / StatPearls. 2023.
- Мартюшев-Поклад А. В., Янкевич Д. С., Петрова М. В., Савицкая Н. Г. Две модели развития инсулинорезистентности и стратегия борьбы с возрастзависимыми заболеваниями: обзор литературы // Проблемы эндокринологии. 2022. № 68(4). С. 59–68. doi:10.14341/probl13090
- Беленков Ю. Н., Привалова Е. В., Каплунова В. Ю. и др. Метаболический синдром: история развития, основные критерии диагностики // Рациональная фармакотерапия в кардиологии. 2018. № 14(5). С. 757–764. doi:10.20996/1819-6446-2018-14-5-757-764
- Макишева Р. Т. Адаптивный смысл инсулинорезистентности // Вестник новых медицинских технологий. Электронное издание. 2016. № 1. С. 60–67. doi:10.12737/18557
- Сахарный диабет 2-го типа у взрослых : клинические рекомендации / Минздрав РФ. 2022.
Изменения со стороны метаболического ответа на одну из разновидностей инсулина называется инсулинорезистентностью. Патология приводит к повышенной концентрации гормона в крови по сравнению с реальными показателями глюкозы. Заболевание встречается у 15% мужчин и 10% женщин (здоровых), при сахарном диабете соотношение равно 78 и 84%.
Содержание
- Первоисточники развития патологии
- Разновидности болезни
- Клинические проявления
- Терапевтические процедуры
- Разные лица инсулиновой резистентности
- Ожирение и воспаление
- Беременность и рост опухолей
- Инсулинорезистентность — защитная реакция или болезнь?
- Инсулинорезистентность – что это такое
- Инсулинорезистентность — что это такое
- Диагностика
- Лечение
- Как проводится диагностика метаболического синдрома?
- Способы лечения
- Миостимуляция
- Прессотерапия

Врач-пульмонолог, аллерголог-иммунолог
Задать вопрос
Врач-пульманолог, аллерголог-иммунолог. Стаж: 38 лет. Образование: в 1982 году окончила лечебный факультет Рязанского медицинского института им. И.П. Павлова, там же в 1983 году — интернатуру.
Первоисточники развития патологии
Ряд факторов вызывает снижение реактивности тканей к гормону.
- возрастом и присущими ему изменениями;
- периодом вынашивания младенца;
- резким увеличением массы тела;
- инфекциями, болезнями эндокринного отдела и пр.
Причины инсулинорезистентности часто связаны:
Употребление сладких продуктов вызывает избыток сахара, что стимулирует производство инсулина. В результате уровень чувствительности к инсулину на клеточном уровне снижается, а количество глюкозы остается высоким.
Избыточный вес вызывает нарушение взаимодействия гормональных веществ с рецепторами в жировых тканях, что приводит к неправильному транспортированию глюкозы на клеточном уровне.
Наследственные заболевания имеют значительное значение в проблеме из-за генетической предрасположенности. Пациенты, которые имеют родственников с ожирением, гипертонией и сахарным диабетом, часто имеют нарушения в углеводном обмене.
Патологические механизмы заболевания включают:
- повышенными показателями свободных жирных кислот;
- воспалительными процессами в жировых тканях и гипергликемией хронического течения
- окислительным метаболическим стрессом;
- нарушениями митохондриальной функциональности.
Инсулинорезистентность возникает из-за потери отдельных тканей чувствительности к гормону.
Разновидности болезни
Инсулинорезистентность разделяется специалистами на 4 основных видов.
Физиологический механизм относится к адаптации и отвечает за освобождение энергии. Отклонения встречаются в подростковом и пожилом возрасте, во время беременности, ночью и при избыточном потреблении жирной пищи.
Метаболическое состояние возникает при нарушениях обмена веществ и наблюдается при сахарном диабете, длительном голодании, алкогольном отравлении и ожирении.
Неэндокринный патологический процесс возникает при гипертонии, циррозе печени, ожогах, инфекциях крови и после операций. Применяется для поддержания гомеостаза при заболеваниях и различных состояниях.
Клинические проявления
Отсутствует уникальная клиническая картина заболевания, диагностика основана на сопутствующих признаках.
- по абдоминальному ожирению, влияющему на работоспособность внутренних органов;
- повышенным показателям АД с приступами цефалгии, головокружения, нарушениями ясности сознания, тахикардией, активной работой потовых желез;
- состоянию слабости, необоснованной раздражительности, постоянной жажде или чувству голода — симптоматика связана с высоким уровнем сахара в кровотоке;
- специфической окраске кожи – черному кератозу, проявляющемуся в шейной, подмышечной, грудной области, с шелушением и морщинами.
У женщин инсулинорезистентность может проявляться симптомами гормонального дисбаланса, вызванного СПКЯ. Это проявляется в жирной себорее, угревой сыпи, нарушениях менструального цикла и активном росте волос на теле.
При наличии патологии возникает сахарный диабет и сердечно-сосудистые заболевания. Нарушение кровообращения связано с неспособностью расширяться артериальных сосудов. При ожирении, изменении активности свертывания и инсулинорезистентности развивается атеросклероз.
Терапевтические процедуры
Необходимо комплексное лечение пациентов для укрепления инсулинового ответа тканей и нормализации концентрации отдельных показателей. В список входят:
Лечение проводится одновременно с сокращением веса и профилактикой ожирения, предотвращением сердечно-сосудистых заболеваний и диабета. Эндокринологи, диетологи и врачи ЛФК занимаются лечением.
Лечение лекарствами – применение медикаментозных средств для пациентов с ИМТ более 30 единиц, что связано с риском развития сердечно-сосудистых заболеваний. Для снижения веса и увеличения чувствительности клеток к инсулину используют блокаторы альфа-глюкозидазы, тиазолидиндионы, бигуаниды.
Меню для диеты имеет низкое содержание углеводов, и включает дробное питание до 7 раз в день с небольшими порциями. Цель такого рациона — поддерживать стабильный уровень глюкозы в крови и регулярную выработку гормонов. Важно отметить, что голодание запрещено.
Физические упражнения и долгие прогулки улучшают транспортировку глюкозы и стимулируют синтез гликогена. Врачи выбирают комплексы упражнений, учитывая наличие заболеваний сердца, сосудов и суставов. Тренировки начинаются с легкой разминки с гимнастикой и заканчиваются кардио и силовыми упражнениями. Регулярное посещение является главным условием для занятий ЛФК.
Начинать борьбу с инсулинорезистентностью следует на ранних стадиях развития патологии, так как запущенное заболевание может привести к сердечно-сосудистым заболеваниям и появлению сахарного диабета. Полное излечение последнего невозможно, так как заболевание имеет хроническое течение.
Все материалы на сайте предназначены только для образовательных целей и не являются медицинскими консультациями, диагностикой или лечением. Администрация сайта, редакторы и авторы статей не несут ответственности за любые негативные последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Разные лица инсулиновой резистентности
В последние годы многие развитые страны столкнулись с эпидемическим ростом сахарного диабета 2-го типа (далее просто «диабет»). По данным, приведенным в обзоре профессора Калифорнийского университета Джеролда Олефски (“Cell”, 2013, 152, 673–687, doi: 10.1016/j.cell.2013.01.041), этой формой диабета страдают более 300 миллионов человек во всем мире, из них 55 миллионов в Индии, 25 миллионов — в США и 80 миллионов в Китае, причем количество пациентов удваивается каждые 10–15 лет. Диабет второго типа развивается, когда некоторые ткани пациента малочувствительны к действию инсулина, то есть приобретают инсулинорезистентность. Этот недуг не следует путать с более редким диабетом 1-го типа (юношеским диабетом) — заболеванием, при котором иммунные клетки по неустановленной причине атакуют специализированные бета-клетки поджелудочной железы, вырабатывающие гормон инсулин, и разрушают их.
Больные, у которых поджелудочная железа не способна вырабатывать достаточное количество инсулина, вынуждены регулярно его вводить. Диабет может привести к тяжелым осложнениям, таким как слепота, нарушение свертываемости крови, проблемы с кровоснабжением конечностей, а также с работой нервной и сердечно-сосудистой систем.
Врачи и ученые при борьбе с диабетом второго типа обращают особое внимание на инсулинорезистентность, которая является мощным предвестником заболевания. Главная функция инсулина заключается в перемещении глюкозы из периферической крови в клетки, в основном мышечной и жировой ткани, и торможении избыточного производства глюкозы в клетках печени. Для этого инсулин активирует определенные белковые транспортеры, которые помогают перенести глюкозу через клеточную мембрану внутрь клетки (визуальное представление 1). Такое действие инсулина приводит к увеличению содержания белковых транспортеров на мембране в 5-10 раз, а также к снижению содержания белков внутри клетки на 50-60%.
Рис. 1. Инсулин регулирует поступление глюкозы в клетки, имеющие инсулиновые рецепторы. В этом процессе участвуют специальные белки-переносчики
Чувствительность клеток к инсулину зависит от количества и активности инсулиновых рецепторов. Жировые клетки и гепатоциты содержат более 200 тысяч рецепторов, а моноциты и эритроциты — меньше. Количество и сродство рецепторов к инсулину меняются: у здоровых людей они выше вечером и ночью, а утром ниже; возрастают при физических нагрузках, уменьшаются у пожилых людей. Инсулин также вызывает релаксацию стенок сосудов, благодаря высвобождению оксида азота, но эта функция может нарушаться у людей с инсулинорезистентностью и ожирением.
Уменьшение восприимчивости периферических тканей к инсулину приводит к гиперинсулинемии, когда поджелудочная железа выделяет повышенное количество инсулина. Бета-клетки могут продолжать работать в авральном режиме, поддерживая норму гормона в крови, что не влияет на уровень сахара. Однако, когда резервы поджелудочной железы исчерпываются, уровень сахара в крови начинает повышаться.
При инсулинорезистентности печень работает неправильно. Она продолжает выбрасывать глюкозу в кровь, даже когда уровень инсулина возрастает. Здоровая печень поддерживает необходимую концентрацию сахара, расщепляя гликоген или синтезируя глюкозу из веществ неуглеродной природы. Гипергликемия возникает у голодного пациента в результате этого процесса.
Если бета-клетки не могут производить достаточное количество инсулина, то возникает инсулинорезистентность, которая может привести к сахарному диабету 2-го типа. В этом случае уровень глюкозы в крови повышается из-за нехватки инсулина. Однако гипергликемия является только признаком проблемы, так как клетки не могут использовать глюкозу и не выполняют свои функции.
Вопрос о причинах возникновения инсулинорезистентности остается открытым. Установлено, что она чаще развивается при избыточной массе тела и ожирении, у людей старше 45 лет, при недостаточной физической нагрузке, стрессе и повышенном артериальном давлении. Каким же образом ожирение содействует развитию инсулинорезистентности?
Ожирение и воспаление
Специалисты из Национального института диабета США изучали племя пима, проживающее в Аризоне и Мексике, более 30 лет. Из их исследований следует, что половина взрослых индейцев в резервациях Аризоны болеют диабетом, а 95% из них страдают от ожирения. В то же время, мексиканские пима редко подвергаются этому заболеванию и не имеют проблем с ожирением благодаря своему низкокалорийному рациону, который богат пищевой клетчаткой и физически активному образу жизни. Исследователи считают, что главный риск развития диабета 2-го типа — это ожирение. Однако правильный образ жизни может снизить риск возникновения ожирения даже при наследственной предрасположенности.
В последние десятилетия наблюдается тревожный всплеск числа людей с избыточным весом (см.: Калория и ее история, Химия и жизнь, 2013, № 2). Например, в США около 65% взрослых имеют вес, превышающий их идеальные показатели, а 32% страдают клиническим ожирением. Неудивительно, что ожирение часто ассоциируется со снижением чувствительности к инсулину. Когда масса тела человека превышает здоровую норму на 35-40%, чувствительность к инсулину падает более чем на 40%. Высокая концентрация жирных кислот, выделяемых адипоцитами, является еще одним фактором, вызывающим снижение чувствительности к инсулину. Однако клинические данные показывают, что фармакологические ингибиторы липолиза (препараты, противодействующие расщеплению жиров) могут быстро восстановить уровень нормогликемии у людей с ожирением. Аналогичные благоприятные результаты наблюдаются и при сбросе лишних килограммов с помощью здоровой диеты и программы физических упражнений — концентрация жирных кислот уменьшается вместе с улучшением чувствительности к инсулину.
В организме существуют два основных способа энергетического обеспечения: «дневной» и «ночной». При «дневном» способе энергообеспечения главным источником энергии служит глюкоза и в меньшей степени — жир. При «ночном», напротив, организм черпает энергию в основном из жирных кислот, поступающих в кровь при расщеплении жировых отложений. По мнению ленинградского профессора-медика Владимира Михайловича Дильмана, при ожирении механизм суточного переключения энергетического гомеостаза нарушается, и организм переходит преимущественно на жировой путь обеспечения. Но почему это происходит?
Количество жировых клеток в организме взрослого человека остается неизменным. Накопление жира приводит к увеличению размера адипоцитов, что снижает плотность инсулиновых рецепторов на поверхности жировой ткани и снижает чувствительность к инсулину. Однако, если человек продолжает переедать, клетки продолжают синтезировать жиры из избытка глюкозы, который не может быть использован другими органами. Поджелудочная железа вынуждена компенсировать это дополнительным выделением инсулина.
И всё же «накачка» адипоцитов жиром не может быть бесконечной. Когда жировая ткань перегружена, в ней нарастает гипоксия и часть адипоцитов погибает, вызывая воспаление. К очагу воспаления из костного мозга устремляются макрофаги. В норме жировая ткань содержит не более 5% макрофагов, но при ожирении их доля увеличивается до 50%. При этом макрофаги активируются и секретируют воспалительные цитокины — небольшие пептидные молекулы, обеспечивающие мобилизацию воспалительного ответа, — в частности, фактор некроза опухоли TNF-α (запомним эту аббревиатуру, она нам еще понадобится) и интерлейкин-. Эти цитокины, в свою очередь, поддерживают инсулинорезистентность как в адипоцитах, так и в клетках печени и мышц (рис. 2).

Рис. 2. Ожирение приводит к развитию хронического воспаления и снижает чувствительность к действию инсулина не только в самой жировой ткани, но и в мышцах и печени
Как установили американские исследователи под руководством профессора Стивена Гринспуна, директора клиники при Гарвардской медицинской школе (Бостон, США), нейтрализация провоспалительного TNF-α улучшает чувствительность к инсулину при ожирении (“Journal of Clinical Endocrinology & Metabolism”, 2011, 96: E146–E150). Это открытие позволило предположить, что при ожирении жировая ткань становится источником хронической активации воспаления, способного поддерживать инсулинорезистентность (рис. 2, 3). Механизмы такой активации местного и системного воспаления интенсивно изучают.
Однако воспаление — это не болезнь, а нормальная реакция организма, в частности, на бактериальную инфекцию. Цель воспаления — уничтожить бактерии с помощью цитотоксической реакции «респираторного», или «кислородного взрыва». Такое название она получила потому, что клетки-фагоциты, захватившие бактерии или продукты их распада, резко (взрывообразно) увеличивают потребление кислорода и глюкозы, которые участвуют в образовании высокоактивных радикалов, обладающих антибактериальной активностью. Реакция достигает максимума уже через 50–120 секунд после начала фагоцитоза. Для осуществления реакции «респираторного взрыва» необходима быстрая доставка большого количества глюкозы к активированным фагоцитам. Можно предположить, что такой направленный поток глюкозы обеспечивается с помощью физиологического механизма инсулинорезистентности, который временно ограничивает приток глюкозы в мышцы и жировые клетки, направляя ее главным образом в нейтрофилы и макрофаги (рис. 3).
Рис. 3. Рак, ожирение и ответ фагоцитов на бактериальную инфекцию сопровождаются воспалением, а воспаление поддерживает инсулинорезистентность
Инсулинорезистентность регулирует потоки глюкозы в различных адаптационных ситуациях, включая беременность.
Беременность и рост опухолей
Глюкоза — основной источник энергии для матери и плода. По мере роста плоду нужно всё больше глюкозы, причем ее потребление во второй половине беременности опережает ее доступность. Поэтому в норме уровень глюкозы в крови плода примерно на 10–20 мг/100 мл (0,6–1,1 ммоль/л) ниже, чем у матери. (Физиологическая норма для беременной женщины — 3,3–6,6 ммоль/л.) Обращает на себя внимание тот факт, что в период максимального роста плода у всех беременных развивается физиологическая инсулинорезистентность, с помощью которой, вероятно, потоки глюкозы и перенаправляются от органов матери к растущему плоду. Этот эффект регулирует плацента — основной источник секреции TNF-α во время беременности, особенно во второй ее половине. Примерно 94% плацентарного TNF-α высвобождается в кровоток матери, и только 6% — в кровоток плода. Таким образом, высокий уровень TNF-α обеспечивает инсулинорезистенность материнских тканей.
После родов его концентрация резко и быстро снижается, и параллельно восстанавливается чувствительность к инсулину. Однако у беременных с избыточной массой тела содержание TNF-α значительно выше, чем у беременных с нормальным весом. У чрезмерно полных женщин беременность часто протекает с осложнениями, и после родов чувствительность к инсулину не только не восстанавливается, но и возрастает риск развития диабета. Однако при правильном течении беременности адаптивная инсулинорезистентность помогает нормальному росту плода.
Эмбриональные ткани по изоферментному и антигенному составам, а также типу клеточного метаболизма (активации гликолиза) подобны опухолевым. Возникает вопрос: развивается ли инсулинорезистентность при опухолевом росте и если да, то к каким последствиям приводит?
Раковые клетки усваивают глюкозу в несколько раз активнее, чем нормальные клетки. Они потребляют глюкозу быстрее, чем она поступает, и выкачивают ее из организма хозяина. Исследователи из Университета Южной Калифорнии обнаружили, что злокачественные опухоли вызывают инсулинорезистентность в мышцах, печени и жировой ткани больного, что способствует росту опухоли и негативно влияет на работу здоровых органов и тканей.
Вопреки общепринятому мнению, что большинство онкологических больных умирают от метастазов в основные органы, часть смертей в таких случаях обусловлена комплексом заболеваний, известных как «паранеопластический синдром». Это вторичные, неуточненные конституциональные нарушения работы различных органов и систем, не связанные непосредственно с локализацией первичной опухоли. Доказано, что паранеопластический синдром поражает 60% онкологических больных за счет усиленной выработки TNF-α, который в высоких дозах превращается в эндотоксин и вызывает системное воспаление, одновременно снижая поступление глюкозы в мышечную ткань, печень и жировую ткань. Это приводит к общему снижению уровня мышечной и жировой ткани в организме, что также называется раковой кахексией (рис. 3). Таким образом, онкологическим больным рекомендуется принимать препараты, уменьшающие системное воспаление и повышающие чувствительность клеток к действию инсулина. Поскольку эти методы лечения могут не только уменьшить рост опухоли, но и предотвратить кахексию, жаль, что противодиабетические препараты (бигуаниды) не используются с этой целью, хотя они продемонстрировали потенциал в восстановлении баланса инсулина при лечении раковых больных — вероятно, учитывая недостаточное внимание, уделяемое опровержению инсулина в отношении развития опухоли.
Резистентность к инсулину может привести к развитию синдрома поликистозных яичников у женщин, что вызывает нарушение менструального цикла и бесплодие. Лечение метформином на полгода восстанавливает регулярный цикл овуляции.
Инсулинорезистентность — защитная реакция или болезнь?
Чтобы выбрать правильный ответ, необходим детальный анализ ситуации, при которой возникла инсулинорезистентность, хотя зачастую это становится отдельной непростой задачей. При неосложненной беременности или при развитии кратковременной реакции «респираторного взрыва», направленного на ликвидацию бактериальной инфекции, инсулинорезистентность представляет собой адаптивный, физиологически оправданный ответ. После родов или победы над инфекцией она проходит сама и не требует лечения. Однако, по данным профессора-биолога Я. А. Александровского, хроническое повышение уровня сахара в крови само по себе, без инфекции способно вызвать «затяжной респираторный взрыв» у нейтрофилов, которые, скапливаясь вблизи стенок сосудов, способны их повредить. Поэтому при диабете возрастает риск развития сосудистых осложнений. Иными словами, физиологическая воспалительная реакция по мере увеличения ее продолжительности приобретает патологические черты, и тогда ее действие направлено не столько против бактерий, сколько против сосудов.
Инсулинорезистентность может быть предшественником сахарного диабета 2-го типа, но также может указывать на скрытое развитие опухолевого процесса. Для точной диагностики необходимо избегать факторов риска, таких как избыточное и неправильное питание, малая физическая активность и эмоциональный стресс. После обследования рекомендуется корректировать устойчивость к инсулину с помощью бигуанидов, салицилатов и других противовоспалительных препаратов.
Нельзя не отметить удивительные открытия последних лет, сделанные в нескольких зарубежных лабораториях. По данным профессора Гарвардской медицинской школы Ричарда Ходина, прием кишечной щелочной фосфатазы смягчает негативные последствия избыточного употребления жирной пищи (“Proceedings of the National Academy of Sciences”, 2013, 110, 17, 7003–7008, doi:10.1073/ pnas.1220180110). Оказывается, некоторые представители кишечной микрофлоры могут поддерживать или подавлять развитие рака и диабета в организме хозяина. Более того, микрофлора, способствующая развитию диабета, иногда передается от больной диабетом беременной к плоду и таким путем повышает риск развития этой патологии у ребенка. Влияние микрофлоры на развитие диабета сейчас интенсивно исследуют, будущее покажет, насколько справедливы предположения ученых и возможно ли их использовать на практике.
Инсулинорезистентность имеет множество проявлений. Один и тот же механизм используется природой для достижения различных целей: он обеспечивает защиту от бактерий через «респираторный взрыв» и нормальное развитие плода. Однако неправильный образ жизни может привести к патологическому течению процесса, и инсулинорезистентность может вызвать ожирение, рак или диабет.
Инсулинорезистентность – что это такое
Инсулиновая резистентность может привести к серьезным заболеваниям сердечно-сосудистой системы, таким как инфаркт, инсульт и диабетическая нейропатия, даже у людей без нарушения обмена веществ.
Инсулинорезистентность — что это такое
Поджелудочная железа вырабатывает гормон инсулин, который перемещает глюкозу из крови в ткани, обеспечивая достаточное количество энергии для организма. В обычном состоянии инсулина достаточно для поддержания нормального уровня глюкозы. Однако инсулинорезистентность — это состояние, когда клетки не могут принимать глюкозу, что приводит к ее увеличению в крови и увеличению риска развития серьезных метаболических заболеваний.
Резистентность к инсулину может быть вызвана следующими факторами:
- Генетический фактор;
- Избыточный вес;
- Вредные привычки;
- Артериальная гипертензия;
- Малоподвижный образ жизни;
- Инфекционные болезни;
- Частые стрессы;
- Дисбаланс гормонов;
- Действие лекарств;
- Возрастные изменения.
Основные признаки инсулинорезистентности:
- Центральное ожирение;
- Артериальная гипертензия;
- Высокий показатель уровня глюкозы натощак;
- Показатель холестерина и триглицеридов повышен.
Важно определить патологические изменения в организме вовремя и получить консультацию у эндокринолога, который предоставит соответствующие рекомендации.
Диагностика
Имеется индекс инсулинорезистентности, который используется в исследованиях с целью:
- Определения чувствительности к инсулину ткани организма;
- Определения возможных сердечно-сосудистых заболеваний, сахарного диабета;
- Определения углеводного обмена вместе с изменением уровня стероидных гормонов.
Перед исследованием необходимо не есть в течение 10 часов. Кровь следует сдавать только натощак утром. В день исследования не курить и не заниматься физической активностью, а также сообщить врачу о постоянном приеме лекарств.
Для анализа инсулинорезистентности используется индекс HOMA-IR.
HOMA-IR в норме составляет 2,.
Повышенный индекс инсулинорезистентности указывает на наличие патологии и может стать причиной серьезных заболеваний, таких как сердечно-сосудистые заболевания, сахарный диабет, патология почек, поджелудочной железы и печени.
Кроме того, другие анализы инсулинорезистентности также используются для диагностики.
- Глюкозо-толерантный тест;
- Анализ на гликированный гемоглобин.
Лечение
Лечение сопротивляемости инсулину зависит от:
- Коррекции состояния основана на соблюдении диеты и рациональном питании:
- Ограничить или полностью исключить продукты с высокой калорийностью;
- В больших объемах употреблять низкокалорийные продукты;
- Исключить полуфабрикаты;
- Ограничить употребление «быстрых» углеводов;
- Ограничить употребление алкоголя.
На консультации с экспертом составят персональный рацион питания, учитывая допустимое количество калорий.
- Физической активность должна быть в жизни каждого человека, ведь от нее зависит общее самочувствие организма и уровень жизни в целом. Улучшается состояние таких важных систем, как сердечно-сосудистая и опорно-двигательная.
- Коррекция чувствительности к инсулину проводится параллельно с лечением уже существующих заболеваний пациента (сахарный диабет, низкое артериальное давление, стенокардия). Следует ответственно относиться к назначениям врача и строго их соблюдать.
Для эффективного лечения важно точно установить диагноз. При появлении первых признаков гипертонии, лишнего веса, усталости, повышенной потливости и аппетита необходимо обратиться к эндокринологу, который определит проблему и назначит необходимые исследования.
Как проводится диагностика метаболического синдрома?
- Сбор анамнеза.
- Клинический и биохимический анализ крови.
- Клинический и биохимический анализ мочи.
- Анализ на гемоглобин.
- Анализ на с-пептид.
Определяют основные диагностические признаки, свидетельствующие о наличии инсулинорезистентности.
- Анализ крови на сахар натощак 4,1-6,1 ммольл.
- Инсулин 2,6-24,9 мкЕд/мл.
- Тест толерантности к глюкозе индекс HOMA-IR отношение между инсулином и глюкозой натощак.
- Снижение уровня кортизола, ближе к нижней границе нормы, утром и вечером.
- Большой размер талии (висцеральное ожирение) – у женщин свыше 80 см и свыше 90 см у мужчин.
Перед проведением диагностики необходимо соблюдать рекомендации, которые предоставят пациенты.
- Не употреблять алкогольные напитки за 10-15 часов до похода к врачу.
- Не есть за 12 часов до визита в клинику.
- Если вы принимаете какие-либо препараты, то важно знать, не повышают ли они сахар и инсулин в организме.
Способы лечения
Наиболее эффективным способом лечения инсулинорезистентности является уменьшение объемов жировой ткани, что можно достичь простой нормализацией массы тела или хирургическим вмешательством. Также можно принимать препараты, повышающие инсулиновую чувствительность, но без коррекции массы тела это будет неэффективно.
При борьбе с метаболическим синдромом не нужно стремиться к экстремально низкому весу, особенно если страдаете артериальной гипертензией. Лучше сбрасывать вес постепенно, не более 2-4 кг в месяц, чтобы избежать негативных последствий. Важно следить за составом рациона: жиры не должны превышать 30% (10% — животные, 20% — растительные), а углеводы должны составлять около 50%. Белки должны составлять 20% калорий в день.
Перечислим лечебные процедуры.
- Миостимуляция.
- Прессотерапия.
Миостимуляция
Методика, воздействующая на мышцы, органы и нервную систему с помощью импульсных токов, называется миостимуляцией. Этот метод относится к аппаратной косметологии и позволяет сбросить вес, а также увеличить мышечную массу.
Электрические импульсы усиливают сокращение мышц, улучшают кровообращение и отток лимфы, активизируют обменные процессы, что способствует уменьшению жировых клеток.
Аппарат «Транзион» позволяет проводить электромиостимуляцию различных групп мышц, что экономит время и избавляет от необходимости посещать спортзал для похудения.
Прессотерапия
Прессотерапия — часть программы коррекции фигуры в нашей клинике. При процедуре пациент надевает многосекционный костюм, в каждый отдел которого поступает сжатый воздух под давлением, контролируемым компьютером.
Сжатие тела помогает очистить межклеточную жидкость, которая содержит отходы клеточной активности. Прессотерапия также улучшает лимфодренаж.
На первом этапе программы применяется прессотерапия в сочетании с другими аппаратными процедурами, такими как Лимфоджей и ВГТ, а также инъекции препаратов. Эти совместные процедуры помогают устранить избыточную жидкость в организме и нормализовать кровообращение в коже.
В завершение скажем, что если вы столкнулись с инсулинорезистентностью на относительно ранних этапах, то у вас есть все возможности, чтобы не пополнить ряды людей с метаболическим синдромом. И помимо своевременного обращения к врачу не забывайте и о таких мерах, как пересмотр рациона питания в сторону более низкоуглеводных блюд, физическая активность и восстановление натриево-калиевого баланса. Помните, все в ваших силах!
Слово «инсулинорезистентность»
Слово состоит из 22 букв, начинается на гласную, заканчивается на согласную, первая буква — «и», вторая буква — «н», третья буква — «с», четвёртая буква — «у», пятая буква — «л», шестая буква — «и», седьмая буква — «н», восьмая буква — «о», девятая буква — «р», 10-я буква — «е», 11-я буква — «з», 12-я буква — «и», 13-я буква — «с», 14-я буква — «т», 15-я буква — «е», 16-я буква — «н», 17-я буква — «т», 18-я буква — «н», 19-я буква — «о», 20-я буква — «с», 21-я буква — «т», последняя буква — «ь».
- Синонимы к слову
- Написание слова наоборот
- Написание слова в транслите
- Написание слова шрифтом Брайля
- Передача слова на азбуке Морзе
- Произношение слова на дактильной азбуке
- Остальные слова из 22 букв

Как исправить ИНСУЛИНОРЕЗИСТНЕНТНОСТЬ? (русская озвучка)

Как избавиться от инсулинорезистентности и лишнего веса

Что такое инсулинорезистентность? «Школа Здоровья» GuberniaTV

Питание при инсулинорезистентности | Рекомендации Светланы Фус

почему я не худею. инсулинорезистентность

Anti-age медицина. Инсулинорезистентность
Синонимы к слову «инсулинорезистентность»
Какие близкие по смыслу слова и фразы, а также похожие выражения существуют. Как можно написать по-другому или сказать другими словами.
Слова
- + анемия −
- + атеросклероз −
- + ахилия −
- + билирубин −
- + вазопрессин −
- + всасывание −
- + гемоглобин −
- + гипертензия −
- + гипертиреоз −
- + гиперфункция −
- + гиповитаминоз −
- + гипоксия −
- + гипотрофия −
- + гликоген −
- + глюкоза −
- + гормон −
- + диабетик −
- + дисфункция −
- + ингибитор −
- + инсулинотерапия −
Фразы
- + азотистый баланс −
- + артериальная гипертензия −
- + гормоны щитовидной железы −
- + жёлчные кислоты −
- + избыточное потребление −
Ваш синоним добавлен!
Написание слова «инсулинорезистентность» наоборот
Как это слово пишется в обратной последовательности.
ьтсонтнетсизеронилусни 😀
Написание слова «инсулинорезистентность» в транслите
Как это слово пишется в транслитерации.
в армянской🇦🇲 ինսուլինորեզիստենտնոսթ
в греческой🇬🇷 εινσουλεινοραιζεισθαινθνοσθ
в грузинской🇬🇪 ინსულინორეზისთენთნოსთ
в еврейской🇮🇱 ינסולינוראזיסטאנטנוסט
в латинской🇬🇧 insulinorezistentnost
Как это слово пишется в пьюникоде — Punycode, ACE-последовательность IDN
xn--e1aafcacrpceaggvkiencde9s
Как это слово пишется в английской Qwerty-раскладке клавиатуры.
bycekbyjhtpbcntynyjcnm
Написание слова «инсулинорезистентность» шрифтом Брайля
Как это слово пишется рельефно-точечным тактильным шрифтом.
⠊⠝⠎⠥⠇⠊⠝⠕⠗⠑⠵⠊⠎⠞⠑⠝⠞⠝⠕⠎⠞⠾
Передача слова «инсулинорезистентность» на азбуке Морзе
Как это слово передаётся на морзянке.
⋅ ⋅ – ⋅ ⋅ ⋅ ⋅ ⋅ ⋅ – ⋅ – ⋅ ⋅ ⋅ ⋅ – ⋅ – – – ⋅ – ⋅ ⋅ – – ⋅ ⋅ ⋅ ⋅ ⋅ ⋅ ⋅ – ⋅ – ⋅ – – ⋅ – – – ⋅ ⋅ ⋅ – – ⋅ ⋅ –
Произношение слова «инсулинорезистентность» на дактильной азбуке
Как это слово произносится на ручной азбуке глухонемых (но не на языке жестов).
Передача слова «инсулинорезистентность» семафорной азбукой
Как это слово передаётся флажковой сигнализацией.
Остальные слова из 22 букв
Какие ещё слова состоят из такого же количества букв.
- аблятивно-изоляционный
- абразивно-механический
- абсорбционно-сушильный
- абстрактно-дедуктивный
- абстрактно-философский
- аварийно-диспетчерский
- авиамоторостроительный
- авиаракетостроительный
- авиационно-космический
- авиационно-технический
- авиационно-электронный
- австро-германофильский
- австро-датско-прусский
- автоконфигурировавшись
- автомобилестроительные
- автомобилестроительный
- автопогрузчик-самосвал
- автотопливозаправочный
- аграрно-индустриальный
- агробактериологический
- адвербиализировавшийся
- администраторствовавши
- адмиралтейств-коллегия
- азербайджано-армянский

×
Здравствуйте!
У вас есть вопрос или вам нужна помощь?
Спасибо, ваш вопрос принят.
Ответ на него появится на сайте в ближайшее время.

Народный словарь великого и могучего живого великорусского языка.
Онлайн-словарь слов и выражений русского языка. Ассоциации к словам, синонимы слов, сочетаемость фраз. Морфологический разбор: склонение существительных и прилагательных, а также спряжение глаголов. Морфемный разбор по составу словоформ.
По всем вопросам просьба обращаться в письмошную.