Панацирий
Гнойное воспаление тканей пальца кисти называют панарицием (лат. panaricium).
Классификация видов панариция:
|
Поверхностные формы |
Глубокие формы |
| Паронихия | Костный панариций(острый и хронический) |
| Кожный панариций | Сухожильный панариций |
| Подногтевой панариций | Суставной панариций |
| Подкожный панариций | Костно-суставной панариций |
| Фурункул/карбункул тыла пальца | Пандактилит |
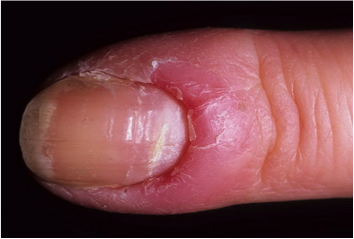
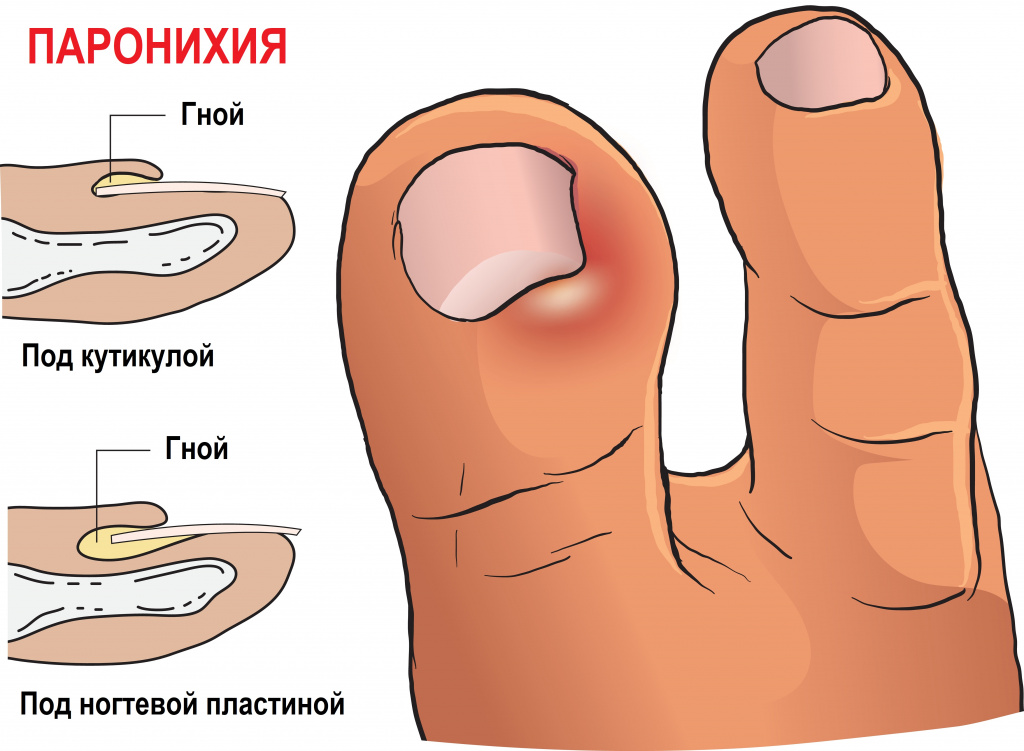
Паронихия — воспаление околоногтевого валика. Часто возникает после маникюра или удаления заусениц. Типичны отёк, гиперемия кожи и болезненность в зоне околоногтевого валика. При кажущейся простоте лечения данной патологии в ряде случаев заболевание может приобретать хроническое течение. Происходит разрастание грануляций в зоне основания или края ногтевой пластинки (так называемое дикое мясо) с длительной серозно-гнойной экссудацией, что в дальнейшем может привести к развитию костной деструкции ногтевой фаланги.
Кожный панариций представляет собой скопление гноя между эпидермисом и собственно кожей и проявляется характерным синдромом в виде «пузыря» со скопившимся гнойным экссудатом.
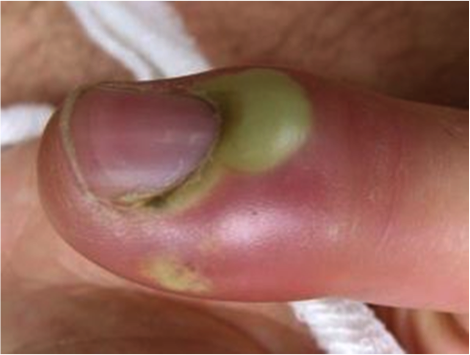
При подногтевом панариции происходит скопление гнойного экссудата под ногтевой пластинкой. Как правило, возникает вследствие прогрессирования гнойного процесса при паронихии либо после укола под свободный край ногтя.
Подкожный панариций — гнойно-деструктивное воспаление в подкожной клетчатке. Развивается после микро- или макротравмы кожных покровов пальца. При этом на ладонной поверхности пальца за счёт строения подкожной клетчатки по типу «сот» быстро нарастает внутритканевое давление и возникает некроз даже без свободного гнойного экссудата.
Синоним сухожильного панариция — гнойный тендовагинит. Характерный симптомокомплекс, обусловленный скоплением гнойного экссудата в узком пространстве сухожильного влагалища, возникает при первичной микротравме влагалища сухожилий мышц-сгибателей или как осложнение подкожного панариция.
Развитие деструктивных изменений в костной основе пальца лежит в основе костного панариция. Он возникает как осложнение другой формы панариция или после обширной травмы с повреждением кости. Клиническая картина варьирует от колбовидного отёка тканей с флюктуацией, гиперемией и болезненностью при остром воспалении до практически безболезненного поражения фаланги с наличием гнойного свища. Сложность в том, что рентгенологические признаки костной деструкции «опаздывают» от реальных изменений в костной ткани на 7-12 сут, что бывает частой причиной поздней диагностики.
Суставной панариций возникает вследствие прогрессирования подкожного и сухожильного панариция или после травмы с первичным повреждением межфалангового сустава. В клинической картине преобладают признаки острого воспаления с характерным отёком в зоне поражённого сустава, болезненностью и гиперемией. Движения в суставе и осевая нагрузка на него резко болезненны. На рентгенограмме довольно часто выявляют характерное сужение суставной щели.
Костно-суставной панариций, как правило, бывает следствием суставного панариция при неправильном лечении последнего. В диагностике заболевания одним из важных клинических признаков служит появление патологической боковой подвижности и крепитации в суставе. Важно также наличие характерных признаков на рентгенограмме.
Пандактилит — наиболее тяжёлая гнойная патология пальца кисти. Характерно поражение всех анатомических структур пальца (кожи, клетчатки, сухожилий, костей и суставов). Возникает или вследствие прогрессирования панариция, или после обширной травмы пальца с повреждением всех анатомических структур. Кардинальное отличие от костно-суставного панариция — протяжённые деструктивные изменения хотя бы в одном из сухожилий, требующие частичной или полной резекции последнего. Нередко при пандактилите сохранение пальца невозможно, поэтому производят ампутацию фаланг или пальца в целом.
В условиях отделения гнойной хирургии ГКБ29 вы можете получить квалифицированную помощь при любой из форм панариция. В экстренном порядке в круглосуточном режиме Вам произведут адекватное оперативное лечение, а время дальнейшего стационарного пребывания определяется глубиной поражения тканей – при поверхностных формах обычно не превышает 3х суток, но может потребоваться порядка 3х недель при тяжелых и запущенных ситуациях. Вовремя обращайтесь к врачу.
Панариций: причины появления, симптомы, диагностика и способы лечения.
Определение
Панариций — острое гнойное воспаление тканей пальцев верхних и, реже, нижних конечностей. Заболевание считается одним из самых частых в гнойной хирургии и составляет до 46% случаев от всех обращений, потребовавших хирургического лечения в условиях поликлиники.
Причины возникновения панариция
Панариций может образоваться в результате видимой или незаметной микротравмы. В 33% случаев за развитие воспаления ответственны мелкие колотые раны и занозы, в 25% – ссадины и мелкие царапины. Причиной панариция могут стать травмы, полученные во время выполнения маникюра или инъекции, заусенцы, вросший ноготь (из-за особенностей его анатомического строения или неправильного подстригания).
Некоторые химические вещества, попадая на кожу пальцев, оказывают на нее токсическое воздействие, создавая условия для проникновения возбудителей инфекции. Через поврежденную кожу пальца проникают бактерии, которые и вызывают гнойно-воспалительный процесс, – чаще всего речь идет о золотистом стафилококке, реже – о стрептококке, кишечной палочке, протее. Микрофлора в гнойном очаге может быть представлена микробными ассоциациями из трех и более микроорганизмов.
К возникновению панариция предрасполагают сахарный диабет 2 типа, авитаминозы, нарушения кровообращения.
Классификация заболевания
Выделяют поверхностные и глубокие формы панариция.
Поверхностные формы:
- кожный панариций,
- подкожный панариций,
- подногтевой панариций,
- панариций околоногтевого валика.
Глубокие формы панариция:
- костный панариций (острый и хронический),
- сухожильный панариций,
- суставной панариций,
- костно-суставной панариций,
- пандактилит.
По этапам развития заболевания выделяют серозную и гнойную стадии. Серозная стадия обратима и может быть купирована консервативными методами – медикаментозной терапией, перевязками, физиотерапевтическим воздействием. Она характеризуется отеком, покраснением, болезненностью. При гнойной стадии присутствует выраженное воспаление, обусловленное образованием гнойного очага. Эта стадия требует хирургического лечения.
Симптомы панариция
Основным симптомом заболевания всегда является интенсивная пульсирующая боль. Иногда боль усиливается в ночные часы и лишает пациента сна, служит признаком необходимости срочного обращения за медицинской помощью и, возможно, проведения операции.
Гнойник может самопроизвольно вскрыться, в этом случае болевой синдром стихает, что создает ложное впечатление улучшения состояния.
Боль сопровождается отеком мягких тканей и покраснением, но при глубоких панарициях покраснение может отсутствовать или быть незначительным. По мере развития воспалительного процесса ограничивается движение в пальце, особенно при глубоких формах с поражением суставов или сухожилий. У пациента могут наблюдаться повышением температуры тела, слабость, недомогание.
Самой легкой формой заболевания считается кожный панариций. Гнойный очаг формируется в толще кожи, под эпидермисом, в то время как остальные ткани не поражены. Образующийся серозный, серозно-геморрагический или гнойный экссудат приводит к отслойке эпидермиса и формированию пузыря. Около 80% случаев кожного панариция регистрируются на ладонной поверхности пальцев.
Одна из самых частых форм заболевания – подкожный панариций, проявляющийся воспалительным процессом в подкожной жировой клетчатке. В 80-90% случаев процесс локализуется на ладонной поверхности дистальной фаланги, чаще I, II и III пальцев руки. Воспаление клетчатки вызывает отек, который сдавливает сосуды и вызывает сильные пульсирующие боли.
Пораженная фаланга становится красной, отечной, горячей. При этой форме температура может повышаться до 38оС.
При подногтевом панариции воспаление развивается под ногтевой пластиной в результате травмы или попадания занозы под ноготь. Пациент испытывает постоянную распирающую боль, усиливающуюся при надавливании на ноготь, палец отекает, становится горячим. Накапливающийся гнойный экссудат может отслоить ноготь. Возможно повышение температуры тела.
Сухожильный панариций (гнойный тендовагинит) представляет собой глубокую, тяжелую форму воспалительного процесса, который чаще всего развивается в результате позднего или неэффективного лечения подкожного панариция или как следствие травмы. При сухожильном панариции пациенты отмечают интенсивную дергающую и распирающую боль вдоль всего сухожилия, усиливающуюся при сгибании и разгибании пальца, пассивные движения сильно ограничены. Палец может находиться в вынужденном полусогнутом положении и отекать на всем протяжении, иногда воспаление переходит на кисть и предплечье.
Суставной панариций возникает как следствие прогрессирования подкожного и сухожильного панариция, а также в результате травмы тыльной стороны пальца с первичным повреждением капсулы межфалангового сустава. При суставном панариции воспаляются межфаланговые или пястно-фаланговые суставы, в которых накапливается воспалительный экссудат. В результате палец приобретает колбообразный или веретенообразный вид с максимальным объемом в области сустава. Кожа над суставом становится гладкой, блестящей и гиперемированной. Боль усиливается при попытке совершить любое движение. Длительное течение заболевания чревато разрушением суставных хрящей и распространением процесса на костную ткань.
Костный панариций – это воспалительный процесс, протекающий в костях пальцев. Он возникает в результате перехода инфекции с окружающих тканей на кость или как следствие обширной травмы. Для костного панариция характерна распирающая, пульсирующая боль. При локализации процесса на ногтевой фаланге возникает отек, а фаланга становится похожа на колбу. Кожа сильно гиперемирована, горячая. Появляются признаки общей интоксикации: повышение температуры, озноб, головная боль, слабость. Формирование гнойного свища свидетельствует о развитии хронического панариция.
Наиболее тяжелая гнойная патология пальца – пандактилит. Он характеризуется поражением всех анатомических структур пальца (кожи, клетчатки, сухожилий, костей и суставов) и распространяется минимум на две фаланги.
Пандактилит чаще всего рассматривается как следствие запоздалого/недостаточного лечения других форм панариция или как результат обширной травмы пальца. На всем протяжении воспаления наблюдается отек, палец резко утолщен, имеет багрово-синий цвет, очень болезненный, активные и пассивные движения невозможны. Часто образуются множественные свищи, из которых сочится гнойное отделяемое. Палец принимает вынужденное полусогнутое положение. Наблюдается общая интоксикация, регионарные лимфоузлы увеличены и болезненны. При этой форме очень высок риск потери фаланги или всего пальца.
Диагностика панариция
Диагноз панариция врач может установить на основании клинического осмотра. Рекомендованные обследования:
- общий анализ крови;
Рентгенологические признаки могут отставать от клинических, поэтому рентген рекомендовано повторить через 1-2 недели.
- При выраженном интоксикационном синдроме проводится электрокардиографическое исследование
К каким врачам обращаться
При подозрении на панариций необходимо как можно быстрее обратиться к
хирургу
.
При наличии деструкции костной ткани рекомендована консультация травматолога. Если у пациента с панарицием есть сахарный диабет, то требуется консультация
эндокринолога
.
Лечение панариция
Панариции лечат хирургическим способом. Объем вмешательства зависит от типа панариция. К общим принципам хирургического лечения панариция относят вскрытие гнойника, удаление гнойно-некротических масс, тщательное очищение (санация) и установка дренажей. Обязательной является антибиотикотерапия.
При кожной форме бывает достаточно надрезать кожу и эвакуировать содержимое, а на дно раны наложить повязку с антибактериальной мазью.
При подкожном панариции в серозной стадии возможно консервативное ведение, но первая проведенная пациентом бессонная ночь считается абсолютным показанием к операции – сильная пульсирующая боль, не дающая спать, является свидетельством нагноения.
При развитии подногтевого панариция удаляют часть пораженного ногтя или весь ноготь целиком. Паронихию можно лечить консервативно, но при появлении гноя эффективно только хирургическое вмешательство.
Сухожильный панариций лечится экстренно, так как сдавление сухожилия экссудатом быстро приводит к некрозу сухожилий. Область воспаления вскрывают с целью эвакуации экссудата, влагалище сухожилия промывают антисептическим раствором.
Лечение суставного панариция требует артротомии – вскрытия полости сустава с последующей эвакуацией содержимого и дренированием. Если суставные поверхности уже разрушены, производится резекция разрушенных суставообразующих частей кости. В редких случаях необходима ампутация пальца.
На начальных стадиях костно-суставного и костного панариция допускается консервативная терапия, но при отсутствии улучшений в течение 1-2 дней требуется операция.
При пандактилите удаляют некротические ткани, возможна даже ампутация пальца или экзартикуляция (удаление периферического отдела пальца по сустав).
Осложнения
Грозным осложнением панариция является развитие флегмоны кисти – острого разлитого гнойного воспаления глубоких или поверхностных тканей кисти, которое быстро распространяется и не имеет тенденции к ограничению. Например, высок риск развития флегмоны при сухожильных панарициях I и V пальцев, так как сухожильные влагалища этих пальцев распространяются на запястье и предплечье и имеют связь с клетчаточными пространствами предплечья.
Тяжелые гнойно-воспалительные поражения пальца, например пандактилит, могут привести к потере части пальца или полной его ампутации.
Костный панариций опасен развитием хронического остеомиелита, сопровождающегося частичной или полной потерей подвижности пальца.
Профилактика панариция
В профилактических целях необходимо проводить лечение любых микротравм пальцев. Это лечение должно быть направлено и на предотвращение развития инфекции в ране.
Даже небольшую рану нужно своевременно и тщательно обработать и закрыть на короткое время бактерицидным пластырем для защиты травмированной области.
Маникюр и педикюр необходимо выполнять только стерилизованными инструментами, избегать повреждений кожи, а при их возникновении – незамедлительно проводить обработку антисептиком.
Источники:
- Гнойные заболевания кисти, костей и суставов: учебное пособие / В.С. Пантелеев, М.А. Нартайлаков, М.Р. Гараев. — Уфа: ФГБОУ ВО БГМУ Минздрава России, 2021. — 74 с.
- Гнойно-воспалительные заболевания пальцев кисти и стопы (введение в проблему) / А.Г. Сонис, Е.А. Столяров, Д.Г. Алексеев, М.А. Безрукова // Московский хирургический журнал. – 2020. – № 1(71). – С. 62-69.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Околоногтевой панариций – неприятное заболевание, проявляющееся воспалительным процессом тканей пальцев вокруг ногтя. Появляется оно при травмировании кожи и ногтей и попадании инфекции в ранки. На начальных стадиях болезнь можно вывести самостоятельно, однако лучше обратиться к врачу во избежание развития осложнений и возникновения рецидивов.
Панариций представляет собой острый воспалительный процесс, который сопровождается образованием гнойника в месте воспаления. Околоногтевой панариций получает развитие, если повреждается кожа пальца вокруг ногтей руках или ногах — это могут быть ссадины, заусенцы, занесение инфекции при выполнении маникюра.
Помимо околоногтевого существуют схожие виды панариция:
- Подногтевой – воспалительный процесс образуется под ногтевой пластиной, в этом месте скапливается гной.
- Паронихия – воспаление охватывает ногтевой валик. Данный вид отличается от околоногтевого панариция тем, что развивается именно на валиках, а не вокруг ногтя.
Причины и симптомы панариция
Околоногтевой панариций возникает в результате травмирования кожи пальца, при условии попадания после травмы инфекции.
Это происходит при неаккуратном выполнении маникюра непродезинфицированными инструментами, в результате попадания инфекции в местах царапин, заноз, заусенцев.
Увеличивают вероятность возникновения воспалительного процесса сахарный диабет, слабая иммунная защита организма, а также несоблюдение гигиенических правил.
Симптомы панариция
Покраснение кожи вокруг ногтя — симптом панариция
- Интенсивный болевой синдром. Боль резкая и сильная, определяется «стреляющим» характером, также может быть ноющей.
- Отечность пораженных участков кожи и ногтя.
- Покраснение кожного покрова.
- Головные боли.
- Озноб.
- Общая слабость.
- Повышение температуры.
- Воспаление лимфоузлов.
При обнаружении первых нарывов и сопутствующих симптомов следует обратиться к врачу. Без своевременного лечения симптомы усугубляются, могут получить развитие лимфаденит, флегмона, заражение крови.
Лечение панариция и возможные осложнения
Лечение
Лечение околоногтевого панариция на начальных стадиях болезни можно производить дома, но после обязательной консультации лечащего врача. В большинстве случаев с воспалительным процессом справляется терапия консервативным способом с использованием различных медикаментов.
Хирургическое вмешательство при лечении панариция
Какие препараты назначают в целях медикаментозной терапии:
- Антибактериальные средства – уничтожают патогенные бактерии, которые дали начало инфекции и воспалению, снимают болевой синдром и улучшают общее самочувствие.
- Ихтиоловая мазь 10% — она глубоко проникает в ткани, оказывая эффективное противовоспалительное воздействие, а также уничтожает микроорганизмы. Наносят в виде аппликаций, меняют через каждые 8-10 часов.
- Нестероидные противовоспалительные средства – подавляют воспаление, уменьшают болевые ощущения, снимают отек.
- Солевой раствор — в солевом растворе делают ванночки, растворяя 1 столовую ложку соли в 200 мл кипятка. Процедуру проводят на протяжении получаса два – три раза в день. Средство смягчает воспалительный процесс, убивает микробов, улучшает общее самочувствие.
Для лечения околоногтевого и других видов панариция ни в коем случае нельзя использовать мазь Вишневского. Она нарушает отток гноя из ранки, что чревато последующими осложнениями и рецидивами заболевания.
Осложнения околоногтевого панариция
Осложнение панариция
- Пандактилит – воспалительный процесс, который захватывает все ткани пальца.
- Флегмона кости – острое гнойное воспаление, переходит на кость при затяжном панариции, в особенности подногтевом.
- Сепсис – заражение крови.
- Лимфаденит – воспалительный процесс лимфатических узлов.
- Тромбофлебит – воспалительных процесс вен и образование в них тромбов.
Запущенные стадии патологии, когда в ранках образуется гной, можно вылечить только путем хирургического вмешательства.
Не пытайтесь самостоятельно производить вскрытие нарыва! Сделать это может только врач-хирург в условиях стационара.
Кожный покров и ноготь вскрывают непосредственно над местом скопления гнойного экссудата, ногтевое ложе выскабливают, гной полностью удаляют.
После произведения операции пораженное место смазывают антибактериальной мазью или антисептическим средством, для этого применяют Бетадиновую мазь, Гентамициновую мазь, а также Левомеколь.
Особенности лечения панариция у детей
Околоногтевой панариций у ребенка
У детей лечение панариция проводят амбулаторно, при условии легкого течения заболевания. Основные назначения врача — тепловые физиопроцедуры, магнитотерапия.
Болевой синдром устраняют противовоспалительными медикаментами (Ибупрофен, Парацетамол), при помощи антисептических средств обрабатывают кожу и ноготь (Йодинол, Бриллиантовая зелень).
Антибиотики назначают при необходимости.
Если состояние ребенка ухудшается, ему показана госпитализация. В этом случае гнойник вскрывают, удаляют экссудат, ранку обрабатывают антисептиком. Антибактериальные средства выписывают в обязательном порядке.
Лечение народными средствами
Лечение околоногтевого панариция народными средствами можно применять только на ранних стадиях заболевания, но даже в этом случае обязательна предварительная консультация с врачом.
Компрессы
Компресс из запеченного лука — один из методов лечения панариция
- Компрессы из листьев алоэ. Листья алоэ очищают от кожуры, а мякоть прикладывают к пораженному участку на пальце. Компресс закрепляют при помощи марли, время действия лекарственного средства – 5-6 часов. Компресс уменьшает воспаление.
- Компрессы с луком. Очищенный овощ запекают в духовке. Когда он станет мягким, его разрезают на половинки и прикладывают к месту воспаления. Накладывают повязку на 4-5 часов. Лук ускоряет созревание гнойника, провоцирует выход экссудата наружу.
- Парафин растапливают на пару, затем окунают в него палец. Когда пленка из парафина на пальце остынет, ее снимают. Далее пораженный участок кожи и ногтя обрабатывают йодом. Такой компресс нельзя делать, если в ранке есть гной.
Мази домашнего приготовления
- С дегтем и медом. В равных частях берут деготь и мед, столько же сливочного масла, сосновой живицы и мякоти алоэ. Ингредиенты топят на водяной бане и смешивают до однородности. Мазь остужают, а затем наносят на марлю, делают повязку на несколько часов.
- С календулой на сливочном масле. Сухие цветки растения измельчают, смешивают со сливочным маслом в пропорции 1 к 5. Смесь накладывают на марлю и прикладывают в виде повязки на всю ночь.
Меры профилактики
Во избежание возникновения панариция необходимо предотвращать возникновение ранок и трещин, для этого нужно выполнять все садовые, ремонтные работы в перчатках.
Не менее важно правильно делать маникюр, все инструменты обязательно должны обрабатываться спиртом, также дезинфектором смазывают кутикулу. Соблюдение правил гигиены также позволит избежать появления воспалительного процесса.
Воспалительный процесс на тканях около ногтей должен немедленно подлежать адекватному лечению. Панариций легко вылечить, если заболевание не было запущено.
Виды и лечение суставного панариция
Гнойное воспаление в межфаланговых и пястно-фаланговых сочленениях кистей и стоп называется панариций суставной. Болезнь трудно поддается лечению, имеет неблагоприятный прогноз, опасна осложнениями. В зависимости от причин, симптомов и стадии недуга используются консервативные средства абортивной терапии, способные остановить воспалительный процесс.
Этиология и особенности течения
Панариций пальца руки или ноги редко возникает сам по себе, чаще он является вторичным заболеванием, возникающим как осложнение паронихия или гнойного воспаления под кожей, в сухожилии, костной фаланге. В основном возбудителем недуга является стафилококк или стрептококк в сочетании с другими микроорганизмами. Инфекция попадает в межфаланговый сустав при следующих патологических состояниях:
- механические проникающие ранения, уколы, микротравмы, царапины, порезы;
- ожоговые повреждения;
- фурункулы, карбункулы;
- гнойные раны.
Причины первичного суставного панариция — непосредственные повреждения и проникновения в травмированные ткани микробов.
В течении заболевания хирурги выделяют 3 стадии:
- Серозная инфильтрация. Процесс начинается с изменений в синовиальной оболочке межфалангового сустава, очаг изначально ограничен четкими пределами.
- Гнойное воспаление. Палец набухает и заметно увеличивается в объеме из-за выраженного отека синовиальной капсулы, она разрыхляется, теряет прочность. Резко нарастают болевые симптомы.
- Остеоартритная деструкция. В этой фазе разрушаются суставные концы костей и хрящей, появляются некротические участки, инфекция распространяется на близлежащие ткани.
Как распознать заболевание?

Болезнь протекает ярко и специфично. Пациенты с суставным панарицием жалуются на сильную боль по всей протяженности фаланги. Хорошо заметен выраженный параартикулярный отек, палец выглядит как веретено. Любое прикосновение и нагрузка на него сопровождается болезненностью. Активное сгибание невозможно, пассивные движения чрезвычайно болезненны. Палец принимает застывшее положение с ограничением сгибания. Характерные признаки патологии одинаковы для поражения фаланги пальца на кистях и стопах. Общие симптомы интоксикации характеризуются субфебрильной температурой, головной болью, слабостью, отсутствию аппетита. Основные местные проявления:
- острая боль, усиливающаяся при движении;
- припухлость, переходящая в сильный отек;
- покраснение и повышение температуры в области поражения;
- вынужденное полусогнутое положение;
- похрустывание и патологические движения.
Виды патологии
В зависимости от стадии суставного панариция его подразделяют на следующие формы:
- серозный;
- гнойный;
- деструктивный.

Воспалительный процесс при серозном виде развивается в параартикулярных мягких тканях. Поражение носит локализованный характер, очаг расположен в пределах раневых или инфекционных ворот. Характеризуется умеренной припухлостью, появлением ноющей боли. Гнойная форма протекает на фоне выраженного отека кожных и мышечных тканей.
Сустав набухает и увеличивается в размерах. Диффузная инфильтрация распространяется над всей поверхностью пальца. Синовиальная сумка отекает, уплотняются ее поверхности, происходит сужение суставной щели, полость заполняется вязким экссудатом. Появляются участки некроза.
Пациент жалуется на резкую боль, невозможность движений в суставе.
Костно-суставная деструкция развивается как завершающий этап гнойного остеолитического процесса. В суставном панариции преобладают некротические изменения.
Недуг сопровождается разрушением хрящей, концевых участков фаланги. Из-за полной деструкции синовиальной оболочки в воспаление вовлекаются близлежащие костные элементы, мягкие ткани стопы.
Некротизируется подкожная клетчатка, образуется свищ, гной прорывается через кожу.
Методы диагностики суставного панариция
Для постановки диагноза хирург собирает анамнез, осматривает и пальпирует воспаленный палец. Врач дифференцирует панариций от ревматического поражения, подагры, инфекционного и травматического артрита. Для подтверждения диагноза проводят рентген. На снимке определяют:

- инфильтрацию околосуставных тканей;
- деструктивные изменения связочно-сумочного аппарата;
- признаки остеопороза;
- сужение или отсутствие суставной щели.
Для окончательного подтверждения диагноза и определения стадии суставного панариция хирург проводит диагностическую пункцию.
Лечение: эффективные способы
Выбор лечебных методов зависит от фазы течения. Лечение суставного панариция продолжается до 5 недель.
На этапе серозного воспаления осуществляют консервативную терапию и пункцию суставных тканей под местной анестезией. Аспирационной иглой отсасывают экссудат, в полость сустава вводят раствор антибиотика и новокаина.
Внутривенно и внутрикостно вкалывают антибиотик. Проводят иммобилизацию при помощи гипсовой лонгеты.
Отсутствие положительной динамики в течение 4 дней — плохой признак. Воспаление переходит в стадию гнойного поражения. Таких пациентов госпитализируют в стационар для хирургического вмешательства. У 70—90% больных хирурги выполняют артротомию. Обезболив по Лукашевичу, разрезают палец по тыльно-наружной стороне Г-образным способом.
Суставную сумку очищают от гнойного содержимого и грануляций. Иссекают зону некроза, разрушенные ткани, тщательно промывают антибиотиками. Иммобилизуют гипсовой лонгетой на 2 недели. Резекцию проводят у 2% пациентов при появлении у них таких осложнений, как свищи, секвестры, разрушение концевой зоны фаланги. В область разреза выделяют пораженный конец кости и удаляют его ножовкой.
В ране оставляют дренаж и фиксируют лонгетой.
Чем опасен суставной панариций?

Своевременное хирургическое вмешательство приносит оптимальные результаты. При отсутствии или поздно начатом лечении суставной панариций опасен тяжелыми осложнениями. Если формируется остеоартрит, болезнь приобретает хроническое течение. У 20% пациентов наблюдают стабильные функциональные нарушения, 18% пациентов вынуждены сменить работу после перенесенного гнойного поражения. К частым осложнениям заболевания относят:
- свищи;
- нарушения трофики фаланги;
- артроз;
- периостит;
- контрактуру;
- анкилоз;
- фиброз;
- переход инфекции на другие суставные поверхности;
- тугоподвижность или полную утрату движений в суставе.
Как предупредить болезнь: меры профилактики
Для предупреждения суставного панариция необходимо соблюдать правила гигиены, проводить обработку царапин, травм, порезов, ссадин антисептическими растворами. При любых механических повреждениях пальцев с признаками заражения нужно не заниматься самолечением, а своевременно обращаться к хирургу.
При начинающемся панариции следует обеспечить максимальный покой, исключить движения в пальце. Не запускать инфекционные процессы в организме. При ослабленном иммунитете использовать иммунокорректоры.
Рекомендуется соблюдать основы здорового питания с повышенным содержанием натуральных продуктов, свежих овощей и фруктов.
Панариций на пальце ноги или руки: что это такое, как лечить гнойное воспаление
В некоторых случаях, когда возникает панариций на пальце ноги или руки, терапевтическое вмешательство не требуется. Нарыв через несколько дней самостоятельно вскрывается и происходит очищение ранки от гноя.
Однако бывают случаи, когда лекарственные средства не помогают, а из-за боли в пальце больной не может ночью заснуть. При таком проявлении требуется срочное хирургическое вмешательство. В противном случае возможны довольно серьёзные осложнения.
Что это такое
Что такое панариций знают не все. Слишком слово какое-то необычное и непонятное.
Панариций – это медицинский термин, диагноз, который определяет гнойное воспаление, возникающее в мягких тканях пальцев ног или рук (бывает и в других частях тела, но это совсем другая тема для обсуждения). Оно может протекать и в острой форме.
Медицинская статистика утверждает, что панариций пальца на руке чаще всего проявляется у людей трудоспособного возраста – от 20 до 50 лет. Около ¾ случаев заболевания связаны с активной трудовой деятельностью.
При этом из-за бытовой травмы гнойное воспаление возникает всего лишь в 10% от общего количества проявлений. При этом нередко околоногтевой панариций возникает у маленьких детей. Это неудивительно из-за их непоседливости и любознательности.
Часто детская активность заканчивается микротравмами кожного покрова.
Причины
Обычно панариций пальца на руке может получить своё развитие после даже самых незначительных повреждений кожи. Чаще всего мелкие проколы, царапины, порезы или ожоги остаются без должного внимания.
Такому проявлению способствует ослабление иммунитета, несоблюдение правил личной гигиены. При этом под кожный покров могут проникать не только инородные тела, но и всевозможные бактерии, вирусы и микробы.
Именно они становятся причиной проявления гнойно-воспалительного процесса.
Неаккуратная обработка ногтевых пластин, в результате которой получено незначительное повреждение, также даёт возможность для начала развития воспаления.
Очень часто панариций большого пальца ноги возникает из-за вросшего ногтя. Риск появления нагноения становится выше при наличии грибковых заболеваний ногтевых пластин или стоп.
Эти причины способствуют развитию гнойно-воспалительного процесса.
Симптомы, течение панариция
После получения микротравмы, первым признаком того, что возник панариций на пальце руки или ноги является покраснение вокруг ногтевой пластины. При этом воспалительный процесс сопровождается некоторыми покалываниями в поражённой зоне, но они незначительны. Такое начальное проявление может продлиться около одного дня.
В последующем процесс образования гноя в подкожном слое усиливается.
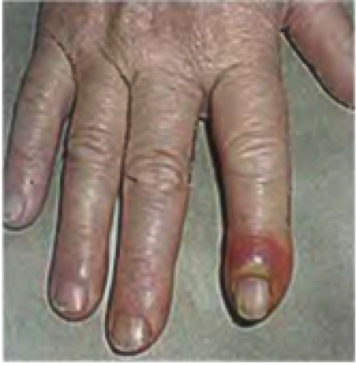
Это приводит к проявлению явных болевых ощущений. В области поражённого участка повышается температура и в нём возникают пульсации, которые перерастают в подёргивания пальца. В скором времени на фоне красного воспалённого кожного покрова появляется белое пятно. Оно является средоточием гноя под кожей. Это проявление хорошо видно на следующей фотографии:
В случае отсутствия каких-либо осложнений этот нарыв может самостоятельно прорвать кожный покров на стыке ногтевой пластины, что будет завершение процесса развития заболевания.
Разновидности
Виды панариция могут быть разными и зависят от места, где образовывается гнойник. Чаще всего заболевание проявляется на пальцах рук, однако возникает воспаление пальца на ноге.
Существующие виды панариция:
- Кожный. Такой вид заболевания проявляется возле ногтя, поражается тыльная сторона пальца. Под кожей может скапливаться гной в довольно большом количестве. На пальце появляется пузырь. Вокруг него кожный покров сильно краснеет. Боли проявляются слабо, возможно ощущение жжения. Увеличение пузыря свидетельствует о дальнейшем развитии заболевания, воспаление при этом распространяется вглубь тканей.
- Околоногтевой. При этом виде панариция воспалительный процесс развивается в околоногтевом валике. Первоначально поражается ткань, расположенная вблизи ногтевой пластины. При отсутствии лечения воспаление может распространиться вокруг ногтя.
- Подногтевой. Такой вид встречается значительно реже. Воспаление под ногтем является следствием попадания занозы или возникновения ранки в месте срастания ногтевой пластины с пальцем. Такое же проявление возможно при распространении гноя из других зон поражения. На нижних конечностях такое воспаление чаще всего возникает на большом пальце ноги, поскольку именно он наиболее подвержен ударам и получению всевозможных царапин, в особенности летом, при ношении открытой обуви.
- Подкожный. О таком виде панариция речь идёт в том случае, когда воспалился палец со стороны ладони. В этом месте кожа грубее. Гной не в состоянии из-за этого самостоятельно выйти на поверхность. При этом воспаление может развиваться вглубь тканей.
- Другие виды, более редкие, такие как сухожильный или суставной, о которых в этой статье мы рассказывать не будем.
Различные формы, разновидности панариция.
В случае отсутствия должного лечения гнойный процесс, развиваясь вглубь тканей, приводит к более тяжёлым с точки зрения терапии видам панариция. Воспаление может затронуть кость, сустав или сухожилие.
Панариций на ноге проявляется и выглядит почти так же, как и на руке. При этом на коже возникает припухлость, и проявляются болевые ощущения. Однако из-за того, что чувствительность на ногах значительно ниже, бывают случаи, при которых воспаление обнаруживается значительно позже.
Вероятность возникновения панариция у ребенка значительно выше, чем у взрослого. Воспаление у детей могут возникнуть из-за неправильно срезанных ногтей, несоблюдения гигиены, а также из-за того, что в неполной мере развились защитные функции организма (иммунитет).
Лечение панариция
Как и чем лечить панариций зависит от степени тяжести и вида воспалительного процесса. На начальных этапах поверхностных форм возникновения нагноения применяется консервативная терапия. Однако в такой период развития заболевания больные редко обращаются к специалисту.
Всегда присутствует элемент надежды, что нагноение пройдет само.
Если палец в свободном состоянии не болит, а при нажатии неприятное ощущение проявляется только в месте нарыва, то консервативное лечение после посещения врача возможно выполнить дома.
Если же воспаление развилось в большей степени, ощущаются боли вокруг нагноения, а палец не сгибается, то требуется немедленное обращение к хирургу для принятия срочных мер.
Хирургическое
У хирургов существует так называемое правило первой ночи без сна. Если больной не смог заснуть ночью из-за того, что болит палец, значит, наступил момент, при котором требуется операция. Хирургическое вмешательство в таком случае желательно выполнить без промедления. Распространение гноя вглубь тканей может приводить к их отмиранию.
Хирургическое лечение подкожного панариция. Не делайте сами, обратитесь к врачу!
Выполняя операцию при кожном панариции, врач производит удаление отслоившегося эпидермиса. Поверх раны накладывается повязка с применением антисептического средства.
При лечении подкожного вида нагноения хирург выполняет сбоку пальца два надреза, через которые проводится сквозной дренаж. Он необходим для оттока гноя и возможности промывания воспалённой полости. При этом врачом удаляются отмершие ткани.
При запущенной форме подногтевого панариция удаляется часть ногтевой пластины, которая отслоилась под воздействием гноя. Также зачастую хирургу приходится приподнять околоногтевой валик для удаления нагноения. Любые ранки обрабатываются антисептическими средствами.
Используются мази, а также назначается лечение антибиотиками. Панариций пальца ноги лечить можно теми же методами, которые используются для рук.
Консервативное лечение и профилактика
При своевременном начале лечения хирургические способы не потребуются, и процесс терапии переносится значительно легче. Проблема решается значительно быстрей. Применяются следующие способы консервативной терапии:
- Используются тёплые ванночки, в которые добавляют марганцовку и опускают воспалённый палец. Цвет раствора должен быть светло-розовый. Длительность процедуры составляет от 5 до 7 минут. Применяют их ежедневно до наступления улучшения.
- Компрессы. При их подготовке используются такие медицинские препараты, как Левомеколь, мазь Вишневского или 5% мазь Диоксидин. Накладывание компресса желательно производить после приёма ванночки. При этом фиксация должна быть надёжной, достаточной для того, чтобы компресс носить длительное время.
- Как лечить панариций у каждого конкретного пациента, в зависимости от его индивидуального состояния, лучше всего знает врач. Так, в случаях проявления стрептококковой или стафилококковой инфекции применяются антибиотики. При инфицировании грибками применяются противогрибковые средства.
Одним из важнейших пунктов профилактики воспалений на пальцах является содержание рук в чистоте (и у детей и у взрослых!). Однако увлекаться моющими средствами при выполнении таких процедур не следует.
Своим воздействием они способны пересушивать кожный покров.
Вследствие чего могут появиться мелкие трещинки, через которые в организм способны попадать болезнетворные микробы, вызывающие воспаление пальца на руке или ноге.
При любом, даже незначительном проколе или другом повреждении пальца требуется выполнить обработку ранки антисептическим средством. К ним относятся зелёнка, йод или перекись водорода. При отсутствии таких средств можно воспользоваться спиртовым раствором, в частности водкой.
Панариций на пальце руки и ноги — как лечить воспаление антибиотиками, мазь и народными средствами
Заноза или травма пальца может легко загноиться до кости. В медицине такой воспалительный процесс называют панарицием.
Патология возникает, потому что через поврежденные покровы проникают в организм болезнетворные микроорганизмы.
При отсутствии надлежащей дезинфекции развивается гнойное воспаление, которое может перекинуться на сухожилия, кости, мышцы, суставы и даже привести к некротическим процессам.
Гнойный острый воспалительный процесс, который локализуется на пальцах верхних конечностей, реже – на нижних, называют панарицием. Воспаление на тыльной стороне ладони к этой болезни не относится.
Чаще панарицием болеют мужчины и женщины от 20 до 50 лет. Это объясняется тем, что в этом возрасте люди нередко получают микротравмы кожи на руках.
Заболевание, связанное с травмами на работе, развивается в 75%, в быту – 10%, а на все остальные случаи приходится лишь 15%.
На ладонной поверхности пальцев размещается много важных анатомических образований: капсулы суставов, сосуды, нервы, сухожильные влагалища и сухожилия. Подкожная клетчатка на этом участке тоже имеет особое строение – к ладонному апоневрозу от кожи идут множественные прочные и эластичные волокна. В толще ее расположены продольные пучки соединительной ткани.
Клетчатка в результате разделяется мелкими перемычками, напоминающими пчелиные соты.
Такое строение не только помогает препятствовать распространению воспаления, но и создает благоприятные условия для проникновения вглубь тканей гнойного процесса.
По этой причине в процессе развития заболевания может произойти быстрое вовлечение в патологический процесс костей, сухожилий, суставов и остальных тканей кисти.
Панариций на пальце развивается в результате распространения в тканях гноеродных микроорганизмов (чаще – золотистого стафилококка).
Во время развития болезни отмечается покраснение места поражения, отечность, болезненность. При тяжелой форме наблюдается повышение температуры, озноб.
На ранней стадии воспалительного процесса назначается консервативное лечение, на поздней – проводится хирургическое вмешательство.
Помимо стафилококка, панариций могут вызвать стрептококки, протеи, синегнойная палочка и другие патологические микроорганизмы. Инфекция проникает внутрь кожных покровов через мелкие трещины и ссадины на ладонной поверхности пальца.
Человек получает раны во время маникюра, прокол кожных покровов из-за рыбьей кости, древесной щепы, металлической стружки и других острых предметов.
Инфекция проникает и через ожог пальца, который возникают при неосторожном использовании огня или горячих предметов.
Некоторые ранки порой остаются незамеченными или выглядят незначительно. Больной не обращает внимания на них до тех пор, пока не проявятся первые симптомы панариция.
К внутренним причинам возникновения болезни относят гиповитаминозы, эндокринные патологии, нарушение питания тканей, снижение общего иммунитета.
Панариций на пальцах может развиться и вследствие внешних факторов. К ним относятся:
- систематическое переохлаждение;
- нарушение иннервации пальца, кисти;
- мацерация эпидермиса (набухание и/или разрыхление);
- загрязнение кожи;
- воздействие раздражающих веществ;
- нарушение кровоснабжения кисти, которое осуществляется лучевой и локтевой артериями;
- излишнее увлажнение кожных покровов.
Классификация
С учетом характера и расположения пораженных тканей медики выделяют следующие виды заболевания:
- Кожный панариций. Самая легкая форма патологии, когда гнойник формируется в эпидермисе.
- Подкожный панариций. Гнойное содержимое возникает в подкожной клетчатке, расположенной на плотной ладонной поверхности пальцев.
- Околоногтевой панариций (паронихия). Воспалительный процесс развивается в зоне околоногтевого валика.
- Подногтевой панариций. Нагноение возникает под ногтевой пластиной.
- Суставной панариций. Патологический процесс развивается в пястно-фаланговых или межфаланговых суставах.
- Костный панариций. В гнойно-воспалительный процесс вовлекаются кости.
- Сухожильный панариций. Болезнь локализуется в области сухожилия.
- Пандактилит. Самая тяжелая форма заболевания, при которой развивается гнойно-некротический процесс всех тканей пальца.
Симптомы
В зависимости от уровня поражения и месторасположения травмы, симптоматика панариция имеет несколько разновидностей:
| Вид панариция | Симптомы заболевания |
| Кожный | Поражаются исключительно кожные покровы. На месте повреждения сначала возникает незначительная болезненность, покалывание. По мере прогрессирования патологии боль усиливается, затем становится постоянной. |
| Подкожный | Встречается в 35% случаев. Патологический процесс развивается в подкожно-жировом слое. Симптомы болезни проявляются на 5-10 день, что осложняет диагностику. Сначала возникает чувство жжение и распирания. Потом появляется небольшая тянущая и пульсирующая боль, которая усиливается при опускании руки вниз. По мере прогрессирования болезни отмечается местный отек, напряжение мягких тканей, повышение температуры тела. Редко наблюдается покраснение кожи. |
| Околоногтевой | Воспаление околоногтевого валика возникает из-за колотых ран или надрыва заусениц. Процесс развивается, как на поверхности кожи, так и в глубоких слоях эпидермиса. На 4-6 день после травмы возникает поверхностная форма. У пациента наблюдается выраженная боль, краснеет кожа, сквозь нее просвечивается гной. При глубокой форме болезни гнойный экссудат устремляется внутрь, поражая ноготь. |
| Подногтевой | Развивается вследствие попадания под ноготь занозы или из-за привычки грызть ногтевые пластины. На месте поражения быстро появляется ярко выраженная пульсирующая боль, жжение. Сквозь ноготь может просвечиваться гной. Возникает покраснение околоногтевого валика, отек кончика пальца. Спустя 2 суток наблюдается отслаивание ногтевой пластины на значительном участке. |
| Суставной | Гнойное воспаление сустава, который соединяет кости запястья и фаланги пальца, возникает вследствие глубокого колотого ранения или при проникновении инфекции. При этом в патологический процесс вовлекаются фаланги, поэтому патология нередко протекает вместе с костным панарицием. В месте поражения возникает боль, усиливающаяся при движении пальца. Нарастает покраснение, отек сустава, который распространяется на соседние ткани. При движении пальца слышен хрустящий звук – это в процесс вовлекаются связки. Нарастают симптомы общей интоксикации: тошнота, учащенное сердцебиение, головная боль, высокая температура тела. |
| Костный | Возникает вследствие осложнения подкожного вида патологии. Основной признак – ярко выраженная боль в месте поражения. Палец сильно отекает, фаланга похожа на сосиску. Повышается температура, пациенты жалуются на головную боль, общее недомогание. |
| Сухожильный | Развивается вследствие подкожного вида патологии или после травм. Уже спустя 2 часа резко возникает пульсирующая боль, усиливающаяся при движении. Отек нарастает быстро, распространяясь на ладонную и тыльную поверхность пальца, который принимает полусогнутое состояние. Кожа краснеет, имеются болевые ощущения по ходу сухожильного влагалища. По мере прогрессирования заболевания появляются симптомы интоксикации организма: головная боль, повышение температуры. |
| Пандактилит | Болезнь протекает тяжело, сопровождаясь повышенной температурой, подмышечным или региональным лимфаденитом. Боль усиливаются постепенно, приобретает мучительный, распирающий характер. Отечный палец становится сине-багрового цвета. Воспалительный процесс развивается по типу сухого и влажного некроза (омертвения). Попытка к любому движению влечет усиление болей. |
Осложнения
Нежелательно принимать самостоятельные меры по лечению гнойного воспаления пальца. Чтобы избежать серьезных последствий панариция, обязательно нужна консультация врача. Если гнойно-воспалительный процесс запустить, то он может привести к осложнениям.
Лечение надо начинать при первых признаках воспалительного процесса, иначе могут возникнуть такие патологии, как тромбофлебит, остеомиелит, лимфаденит, флегмона кисти, контрактура сустава.
Глубокое гнойно-воспалительное поражение нередко приводит к заражению крови, сепсису.
Крайнюю осторожность при выполнении маникюра необходимо соблюдать беременной женщине, ведь инфекция при заражении может перейти к ребенку. Лучше вообще отказаться от услуг салонов во время ожидания малыша.
При заражении инфекцией панариций может привести к флегмоне кости, которую лечат лишь хирургическим путем. Болезнь в запущенной стадии часто становится причиной развития остеомиелита хронической формы с рецидивирующим течением.
В результате такой патологии можно частично или полностью потерять подвижность пальца.
Лечение панариция
Терапевтические методы принимаются, в зависимости от вида панариция:
| Вид | Способы лечения |
| Кожный | Удаление некротизированного эпидермиса без анестезии, промывание раны антисептиком наложение асептической марлевой повязки. |
| Подкожный | Оперативное лечение, проводимое под местной анестезией. Производится боковой разрез, удаляется гной, иссекается некротизированная подкожная жировая клетчатка. |
| Околоногтевой | У большинства паронихий гной самостоятельно прорывается, что заставляет больного отказываться от оперативного лечения. Радикальные методы заключаются в адекватном раскрытии ногтя с дренированием и частичной резекцией. |
| Подногтевой | В зависимости от площади расслоения ногтевой пластины при оперативном лечении производится либо частичная, либо полная ее резекция. |
| Суставной | Лечение проводится исключительно в стационаре. На начальной стадии применяется консервативная терапия (антибиотики). При ее неэффективности проводится артротомия – операция, при которой удаляются инородные тела из сустава. |
| Костный | Хирургическое вмешательство проводится под местным обезболиванием. Особенность операции – удаление гипергрануляций и обязательная секвестрэктомия. После рана дренируется, палец фиксируется гипсовой повязкой. |
| Сухожильный | При неэффективности консервативного лечения проводится операция под внутривенным обезболиванием. После дренирования и промывания рана закрывается ПВХ трубочками с несколькими отверстиями. Далее проводится гипсовая иммобилизация пальца и назначается общее и/или местное лечение. |
| Пандактилит | Консервативная терапия неэффективна. Хирургическое вмешательство проводится для остановки прогрессирования некротического воспаления. В тяжелых случаях операция завершается экзартикуляцией (ампутацией на уровне сустава) пальца. |
Самостоятельно лечить данную патологию нужно, опираясь на рекомендации врача. Сначала показана хирургическая и/или медикаментозная терапия, а когда рана уже начнет подживать, можно применить народные средства.
Эффективна мазь Вишневского при панариции. Чтобы избавиться от гнойника, необходимо на пораженный участок кожи нанести слой линимента, а сверху наложить компресс. Применять лекарство нужно на ночь, а утром ранку продезинфицировать.
Повторять процедуру необходимо до полного удаления гноя.
Хороший эффект дает Димексид при панариции. Раствор обладает заживляющим, противомикробным, анальгетическим, противовоспалительным действием. Димексид тоже нужно применять на ночь в виде компресса. Если возник панариций пальца на руке у ребенка, то эффективны будут ванночки с солью или содой (2 ч. л. на 2 стакана воды) и мазь Левомеколь, которую следует наносить под повязку на ночь.
Антибиотики при панариции назначают, если болезнь спровоцирована стафилококковой или любой другой инфекцией.
Используются антибактериальные препараты из группы пенициллинов (Амоксиклав), фторхинолонов (Левофлоксацин) или макролидов (Джозамицин).
Как правило, применяется внутримышечное введение антибиотиков, но при костной или суставной патологии лечение проводится с помощью внутрикостных инфузий.
Для выведения гноя и заживления ран наружно используют Офломелид, Левомеколь, Димексид, мазь Вишневского или Ихтиоловую. Они оказывают противомикробное, противовоспалительное, регенерирующее воздействие. Чтобы вывести гнойную жидкость, эти препараты следует накладывать на стерильную повязку, и прикладывать к очагу воспаления до 3 раз/сутки.
В послеоперационный период рану обрабатывают антисептическими растворами (Хлоргексидин, Хлорфиллипт).
Для подавления дальнейшего воспаления назначают внутрь нестероидные противовоспалительные препараты (Диклофенак, Нимесил) и УВЧ-терапию. Физиотерапия эффективна после уменьшения воспаления.
Она помогает улучшить местное кровообращение, убрать отечность и болезненность. Среднее количество процедур – 3-7. Продолжительность – от 5 до 20 минут.
Народные способы лечения
С разрешения лечащего врача можно применять народные рецепты при лечении гнойного воспаления на пальце. Самые эффективные:
- Алоэ. Обрежьте с двух сторон лист растения, оставьте только мякоть. Приложите ее к больному месту перемотайте бинтом. Не снимайте компресс в течение 5 часов. Повторяйте процедуру каждые 4 часа до улучшения состояния.
- Календула. Пропитайте марлю спиртовой настойкой цветков растения, обмотайте больное место, закройте полиэтиленом. Держите компресс 3 часа, после чего замените новым. Процедуру проводите несколько раз/сутки.
- Марганцовка. В начале гнойного процесса помогут теплые ванночки. Разведите 1 гранулу марганца в стакане горячей (терпимо) воды. Подержите больной палец в растворе 15 минут. Процедуру повторяйте несколько раз/сутки до уменьшения воспаления.
Вскрытие панариция
Хирургическое вмешательство – это самый эффективный метод лечения панариция. Операция назначается врачом после исследования крови и других лабораторных анализов.
В основном применяется местное обезболивание по Лукашевичу-Оберсту: на основание пальца накладывается жгут, на боковой фаланге делается прокол иглой до кости и вводится 2 мл раствора Лидокаина (2%). Такую же манипуляцию проводят с противоположной стороны фаланга.
Если в процесс вовлечены ладонные кости или суставы, то операция проводится под общим обезболиванием.
Вскрытие проводится по-разному, в зависимости от вида патологического процесса:
- Подкожный. Делаются продольные разрезы, которые выполняются с большой с осторожностью, чтобы не повредить нервный пучок.
- Сухожильный. Разрезы выполняются на переднебоковой поверхности пальца.
- Подногтевой. Край ногтя иссекается клиновидно или ногтевую пластину трепанируют под местом скопления гноя. Если наблюдается полное нагноение и отслоение, то ее полностью удаляют.
- Суставной. Два боковых разреза делаются с тыльной стороны кисти, после чего полость промывается антибиотиком или антисептиком.
- Костный. Ногтевая фаланга разрезается в виде дуги и промывается. Если ее надо удалить, то используется пила Джильи.
Главная профилактическая мера – чистота рук, но не надо забывать, что кожа, пересушенная моющими средствами, быстро покрывается микротрещинами, через которые легко проникают болезнетворные бактерии. Чтобы избежать заражения, всегда надо помнить о профилактике:
- пользуйтесь перчатками во время работы в саду, огороде, в процессе уборки;
- будьте осторожны с режущими предметами;
- чаще смазывайте руки увлажняющим и защитным кремом;
- делайте маникюр самостоятельно или у проверенного мастера;
- после травмы сразу дезинфицируйте место поражения;
- своевременно обращайтесь за медицинской помощью.
Фото панариция пальца на руке
Панариций на пальце ноги: лечение в домашних условиях
Панариций – инфекционное поражение кожи, а иногда подкожных слоев, хрящей и костей. Нарушение тканей сопровождается гнойными выделениями, отеком и набуханием, что связано с активизацией патологической флоры. Инфекция находится на большом пальце ноги – рядом с ногтем либо под ним, либо ближе к фаланге. Тяжелые формы болезни сопровождаются поражением костей и сухожилий.
У взрослых возникает гораздо чаще, чем у детей, и развивается интенсивнее. При отсутствии медицинской помощи увеличивается риск осложнений: заражение крови, поражение глубоких тканей в результате развития болезни, остеомиелит. У некоторых пациентов воспаляются лимфатические узлы. Сегодня Каталия.ру расскажет о причинах и лечении панариция на пальце ноги.
Виды панариция
Врачи выделяют несколько видов заболевания, для каждого из которых характерна особая локализация воспалительного процесса:
- кожная – поражаются верхние слои, лечение происходит быстро и намного легче, чем при других формах;
- подкожная – гной располагается в глубоких слоях, требует тщательной обработки;
- подногтевая – инфекция находится под ногтем, что заметно усложняет лечение;
- околоногтевая – микроорганизмы локализованы в области ногтевого валика;
- суставная – инфекция проникает настолько глубоко, что поражает ткани хрящей;
- костная – тяжелая форма болезни, затрагивающая кость рядом с фалангой, где локализовано воспаление;
- костно-суставная – результат развития суставной формы поражения, в процесс втягивается межфаланговое пространство;
- сухожильная – одна из самых тяжелых форм, при которой вовлекается связочный аппарат.

Виды кожного поражения могут сочетаться и перетекать друг в друга. Отсутствие лечения ведет к рецидивам и усилению симптомов.
Причины панариция
Факторы патологии можно разделить на 2 группы: первичные и вторичные. К первичным относят непосредственно инфицирование в результате заражения стафилококком и другой патогенной флорой. Эти микроорганизмы легко размножаются во всех слоях тканей человеческого организма – кожа, суставы, сухожилия, кости.
Важно! Провоцируют инфекцию такие факторы, как проколы и порезы, врастающие ногти.
К вторичной группе причин относят хронические болезни и нарушения, которые снижают иммунитет и создают благоприятную среду для размножения бактерий:
- гормональные сбои;
- варикоз и другие сосудистые болезни ног;
- острые аллергические реакции, длительно атакующие иммунитет;
- сахарный диабет;
- переохлаждения;
- неблагоприятные условия – высокая влажность в обуви (искусственные материалы или пребывание в закрытых ботинках в сильную жару).
К этой же группе относят несоблюдение ежедневной гигиены – на грязных ногах скапливается максимальная концентрация бактерий.
Неправильный педикюр и применение бытовой химии с попаданием на кожу ступней – распространенные причины панариция на большом пальце ноги.
Принципы терапии болезни
Проводить лечение панариция на ноге в домашних условиях необходимо по определенным правилам:
- без обращения к доктору возможна терапия только на начальных стадиях, когда боль незначительна, а отечность и припухлость почти отсутствуют;
- при комбинации нарушения с иммунодефицитами или сахарным диабетом даже начальные формы болезни нужно лечить вместе с врачом;
- терапия без операции возможна только при кожной форме болезни, а также в случае присутствия лишь небольшого уплотнения с серозным гноем;
- операция показана при неэффективности консервативного лечения, применяемого в течение 2-3 суток, а также при образовании обильных гнойных выделений желтого и зеленого цвета.
Терапия подногтевой болезни
Единственный эффективный способ – это проведение быстрой операции. Народные средства и препараты, в том числе антибиотики, при этой форме болезни неэффективны.
Лечение сухожильной патологии
Как и предыдущую форму, лечить можно только после обращения к доктору. В домашних условиях, применяя народные методы, избавиться от болезни не получится. В первые 3 дня назначают препараты, если они оказались неэффективны, переходят к операции.
7 лучших мазей с антибиотиком для заживления раны
Особенности околоногтевого поражения
Эту форму устраняют с помощью лекарств и народных рецептов только при легком течении. Прежде чем лечить околоногтевой панариций на ногах, причиняющий сильный дискомфорт, посещают доктора. Оперативное вмешательство показано при сильных болях, которые не дают пациенту спать.
Терапия суставного панариция
Избавиться от этого нарушения сложно, и домашнее лечение панариция ни у ребенка, ни у взрослого не проводится. Без операции устранить патологию можно в первые 6-12 часов. Хирургию используют чаще всего – при отсутствии улучшений в течение суток.
Терапия костной болезни
Нарушение, достигшее костных тканей, устраняют только с помощью хирургического метода. Вылечить эту форму другими способами невозможно – это вызовет серьезные осложнения.
Если вовремя обратиться к доктору, то успех устранения панариция возрастает до 70%. Повторные визиты не потребуются, а осложнения не возникнут. Реабилитация займет 2-3 дня.
Особенности консервативного лечения
При медикаментозном лечении используют несколько групп лекарств, которые борются с воспалением, инфекцией, болью:
- Антибиотики. После проведения анализов и диагностики выявляют вид микроорганизма, который ответственен за воспаление. Назначают подходящий антибиотик при панариции в виде внутривенного, внутримышечного или таблетированного препарата.
- Воздействие холодом. При панариции нельзя использовать тепло, но холод избавляет от воспаления. На место накладывают грелку или другую емкость со льдом или ледяной водой. Держат 20-30 минут, процедуру выполняют 3-4 раза в сутки.
- Применение ихтиоловой смеси 10%. Одна из лучших мазей от панариция, которая подавляет инфекцию и снимает воспаление даже в глубоких слоях тканей. Наносят 1 лепешку на 8-10 часов, накрыв пластырем.
- Промывание солевым раствором. Состав используют в виде ванночек. На 200 мл воды берут 1 ст. л. морской или простой соли. Ногу держат в ней 20-30 минут, а повторяют процедуру 2-3 раза в сутки.
- НПВС. Нестероидные таблетки отлично избавляют от боли, используются в период реабилитации и лечения. Назначают действующие вещества: нимесулид, ибупрофен. Принимают от 1 до 2 раз в сутки.
Существует еще один способ терапии – УВЧ. Это физиопроцедура, предполагающая обработку теплом. Метод снимает боль, улучшает кровообращение и стимулирует регенерацию.
Хирургия
Операция – это радикальный метод устранения панариция. Перед тем как лечить хирургическим путем, проводят консервативную терапию. Исключение составляет лишь костный и сухожильный панариций. Сразу же к операции прибегают в случае, когда обычное лечение не было начато вовремя.
Врач удаляет гной, отмершие участки и вводит антибиотики. Далее накладывают повязку с левомеколем. Реабилитация длится от 7 до 10 суток. Каждый день пациент ходит на промывания и перевязки.
Осложненные формы болезни в большинстве случаев требуют общего наркоза, так как предполагают вмешательство в глубокие слои тканей. Удаляют клетчатку, части сухожилий, фаланги и кости. А сверху на рану накладывают швы. После хирургии проходят медикаментозное и физиотерапевтическое лечение, нацеленное на ускорение регенерации тканей.
Народные способы лечения
Если панариций протекает в начальной стадии, а также не осложнен гнойной инфекцией, то его лечат дома. Для этого можно использовать:
- Смесь из мёда, печеного лука и муки. Берут равное количество компонентов, перемешивают и наносят на бинт или марлю, прикладывают на 5-7 часов к поврежденному месту.
- Смесь из молока и льняной муки. Берут 200 мл жидкости, после закипания добавляют 10 г муки и 10 г ромашковых цветков. Кипятят 15 минут и настаивают час. Смачивают средством ватку, кладут на рану и заматывают бинтом.
- Овощной компресс. Применяют картофельный сок – пропускают овощ через терку и отжимают, смачивают в жидкости ватку и наносят на ранку.
- Компресс из листьев алоэ. Срезают свежее растение, очищают от кожуры, полученную мякоть наносят на рану. Сверху нужно замотать бинтом или марлей.
Эти рецепты признаны эффективными и безопасными для здоровья. Перед применением желательно проконсультироваться с доктором.
Профилактика
Предотвратить появление болезни можно, если внимательно следить за здоровьем и помнить об общих правилах профилактики:
- если на пальцы ног пришлась травма, ее следы и последствия (ссадины и т.п.) нужно обработать антисептиком;
- ноги следует регулярно мыть;
- правильно ухаживать за ногтями, предотвращая их врастание;
- носить удобную обувь по размеру;
- принимать витамины для поддержания иммунитета.
Заключение
Панариций на пальце ноги – это простая болезнь, от которой можно избавиться быстро, если вовремя начать лечение. Игнорирование патологии приведет к развитию осложнений и потребности в операции.
Панариций (лат. Panaricium; народное — волосень/волос), представляет собой острое гнойное воспаление тканей пальца кисти или стопы. В современном понимании термин «панариций» обозначает не какую-либо отдельную нозологическую форму, а целую группу острых/хронических воспалительных заболеваний, развивающихся в различных анатомических структурах пальца. Панариций на пальце руки относится к одной из наиболее часто встречаемых в практике лечения гнойных патологий кисти, а удельный вес панарициев в структуре всех гнойно-воспалительных заболеваний кисти составляет около 40%. Код панариция по МКБ-10: L03.0. Флегмона пальцев кисти и стопы.
В большинстве случаев воспалительно-гнойный процесс локализуется на указательном/среднем пальце правой руки, а на ноге — поражается большой палец ноги. Ниже приведено фото панариция пальца на руке и на ноге.
Инфицирование происходит преимущественно вследствие различных микротравм пальцев, как в быту, так и на производстве и несоблюдения правил санитарии при обработке мелких ссадин, «заусениц», «заноз» и др.
Развитие панариция на пальце руки или пальце ноги является одной из частых причин нетрудоспособности пациента, а позднее обращение к врачу/неадекватное лечение панариция сопровождаются риском генерализации воспалительного процесса.
Содержание
- Симптомы
- Кожный панариций
- Околоногтевой панариций (паронихия, народ. волосень)
- Подногтевой панариций
- Подкожный панариций
- Суставной панариций
- Сухожильный панариций (гнойный тендовагинит)
- Анализы и диагностика
- Лечение панариция
- Лечение панариция в домашних условиях
- Паронихия
- Причины паронихии
- Классификация и симптомы паронихии
- Диагностика паронихии
- Лечение и прогноз паронихии
- Костный панариций
- Общие сведения
- Причины
- Патогенез
- Классификация
- Причины возникновения панариция
- Виды панариция
- Симптомы и признаки панариция
- Лечение панариция

Главный редактор, заведующий хирургическим отделением
Задать вопрос
Врач-хирург высшей квалификационной категории, доктор медицинских наук, профессор кафедры общей хирургии АГМУ.
Симптомы
Симптоматика проявления панариция варьирует в зависимости от формы и стадии заболевания, однако существуют и ряд общих проявлений для всех форм. На начальных стадиях отмечается незначительный отек, покраснение и слабый/умеренный болевой синдром, реже — жжение. По мере развития патологического процесса отек нарастает, усиливаются боли, которые становятся интенсивными, дергающими/распирающими. Формируется гнойный очаг, который при поверхностных формах панариция хорошо определяется визуально. Формирование гнойного очага часто сопровождаться утомляемостью, слабостью, повышением температуры тела до субфебрильных цифр, головной болью. При тяжелых, глубоких формах панариция интоксикация более выражена.
Кожный панариций
Кожа в области ногтевой фаланги краснеет, затем в зоне покраснения наблюдается отслоение ограниченного участка эпидермиса и образование пузыря с мутным, кровянистым содержимым, просвечивающимся через кожу. Болевой синдром вначале нерезко выражен, затем постепенно усиливается, приобретая пульсирующий характер. Зачастую сопровождается стволовым лимфангитом с образованием видимых красных полос, расположенных по ходу воспаленных лимфатических узлов на кисти/предплечье. При неосложненном течении общее состояние, как правило, не страдает, однако при развитии лимфангита возможны слабость, разбитость, повышение температуры.
Околоногтевой панариций (паронихия, народ. волосень)
Паронихия (воспаление ногтевого валика) развивается часто после нарушений правил асептики/антисептики при выполнении маникюра, а также паронихий пальца зачастую образуется при инфицировании трещин околоногтевого валика или заусенцев у людей физического труда. Паронихия околоногтевых валиков начинается с локального отека и покраснения ногтевого ложа, а затем патологический процесс быстро распространяется, вовлекая в него весь ногтевой валик. Характерно быстрое формирование просвечивающегося через кожу гнойника. В области воспаления практически сразу появляются сильные боли, нарушающие сон.
Общее состояние практически не страдает. При этой форме панариция лимфангит наблюдается крайне редко. В случаях самопроизвольного вскрытия гнойника при его неполном опорожнении процесс из острой формы панариция может перейти в хроническую. При отсутствии лечения и прогрессировании процесса существует риск прорыва гноя под основание ногтя и в подкожную клетчатку ладонной области, а также с переходом процесса на дистальный межфаланговый сустав кисти.
Подногтевой панариций
Чаще подногтевой панариций является осложнением паронихии, реже развивается первично – в результате колотой ранки/занозы в области свободного края ногтя, а также в случаях нагноения подногтевой гематомы. Характерны чрезвычайно интенсивные боли, что обусловлено сдавливанием формирующегося гнойника плотной ногтевой пластиной. Ногтевая фаланга резко отечна, под ногтем хорошо просвечивает гной. Страдает общее состояние: общее недомогание и повышение температуры до 38 С.
Подкожный панариций
Наиболее распространенный вид панарициев. Подкожный панариций развивается обычно при инфицировании глубоких колотых ранок (при уколе рыбьей костью, шипом растения, иглой и т. д.). Проявляется вначале незначительным покраснением и локальной невыраженной болью, которая через нескольких часов усиливается, приобретая пульсирующий характер. Палец отекает. Проявления со стороны общего состояние пациента варьируют от удовлетворительного состояния до его существенного ухудшения. При гнойниках, которые находятся под большим давлением, могут быть ознобы с резким повышением температуры до 38 градусов. При отсутствии (недостаточном/позднем лечении), существует риск распространения гнойного процесса на более глубокие анатомические образования (сухожилия, суставы, кости) пальца.
Суставной панариций
Развивается преимущественно в результате непосредственного инфицирования сустава (при открытых внутрисуставных переломах/проникающих ранах) или при распространения гнойного процесса при других видах панариция. Характерным является появление вначале незначительного отека и болезненности в суставе при движениях, которая затем усиливается, а любые движения пальцем становятся невозможными. Также нарастает и отек, который особенно выражен на тыльной поверхности пальца. В последующем в этой области образуется свищ. При пальпации — напряжение капсулы сустава.
Сухожильный панариций (гнойный тендовагинит)
Может развиться как при распространении патологического процесса из других отделов пальца или при ее прямом проникновении. Палец слегка согнут и равномерно отечен, характерны интенсивные боли, усиливающиеся резко при попытке осуществления пассивных движений, покраснение не выражено. При надавливании на сухожилия отмечается резкая болезненность.
Страдает общее состояние: слабость, плохой аппетит, повышение температуры до значительных цифр, реже — спутанность сознания. Этот вид панариция является чрезвычайно опасным, что обусловлено быстрым распространением гноя по сухожильным влагалищам с переходом на мышцы, кости пальца, а также мягкие ткани ладони, реже — предплечья. При отсутствии адекватного своевременного лечения сухожилие расплавляется полностью, а палец теряет функцию.
Анализы и диагностика
Диагноз ставится на основании клинических симптомов и жалоб пациента. Для уточнения локализации гнойника и установления формы панариция проводится пальпация специальным пуговчатым зондом. При необходимости (для исключения суставного/костного панариция проводят сравнительную рентгенографию пораженного и одноименного здорового пальца на другой руке).
Лечение панариция
Тактика лечения панариция пальца на руке, также как и лечение панариция на пальце ноги зависит от стадии заболевания. На ранних стадиях развития процесса (в серозно-инфильтративной стадии) может назначаться консервативное лечение антибактериальными препаратами. Для лечения острого процесса рекомендуется назначать антибиотики: Амоксициллин/Клавуланат или Эритромицин с Метронидазолом. При псевдомонадной инфекции (синегнойная палочка) — Цефоперазон, Ципрофлоксацин, Цефтазидим, Цефтриаксон. При панарициях кандидозной этиологии: внутрь — Флуконазол; местно Клотримазол, Натамицин, Нистатин.
Наиболее часто консервативно лечится воспаление ногтевого валика на руках и на пальце ноги, а также другие поверхностные панариции. В начальных стадиях лечение паронихии пальца допустимы компрессы/ванночки с спиртовым раствором Димексида, после чего на околоногтевой валик на пальце руки или на ноге наносится мазь/крем Левомеколь. Следует подчеркнуть, что если воспаление ногтевого валика не удается купировать в течение 2-3 суток необходимо обращаться к врачу, поскольку околоногтевой панариций может перейти в подногтевой панариций или прорыв гноя в дистальный межфаланговый сустав. При формировании гнойной полости — срочное хирургическое лечение.
Лечение панариция в домашних условиях
Лечение панариция на руке в домашних условиях можно проводить исключительно на ранней стадии заболевания. Наиболее часто народными средствами лечится паронихия на пальцах руки и поверхностный панариций на ноге. Для этой цели могут использоваться печеный лук, который прикладывается к месту поражения и меняется каждые 4-5 часов; теплые ванночки с солью и содой с добавлением нескольких капель йода или ванночки с марганцовкой; кашица подсоленного черного хлеба.
Вылечить паронихию пальца на ноге или на пальце руки поможет и лист алоэ; сок чистотела, ихтиоловая мазь, а также мазь Вишневского при прорыве гнойного содержимого. Однако следует не забывать, что лечение панариция пальца в домашних условиях является основной причиной позднего обращения в медицинское учреждение и причиной серьёзных осложнений. Нельзя пытаться самостоятельно прокалывать стенку гнойника на пальце, поскольку это не приведет к его ликвидации, а наоборот, утяжелит его течение. Также следует знать, что при глубоком панариции недопустимы согревающие компрессы и лечение мазями.
Паронихия
Паронихия – дерматологическое заболевание с воспалением околоногтевого валика, обусловленным травмой, воздействием химических веществ или высокой температуры с последующим занесением инфекции. Симптомами этого состояния являются покраснение, отек и болезненность в области валика, возможно с развитием нагноения и абсцесса. При длительно протекающих хронических воспалительных процессах возможно изменение формы и структуры ногтя. Диагностика паронихия обычно не вызывает затруднений и производится на основании результатов осмотра специалистом, в некоторых случаях используются дополнительные методы исследования для уточнения причины развития патологии. Лечение паронихия осуществляется традиционными противовоспалительными, антибактериальными и другими средствами в зависимости от этиологии заболевания.
Причины паронихии
Современные дерматологи относят паронихию к полиэтиологическим заболеваниям с множеством форм и разновидностей клинического течения. Наиболее распространенная форма этого состояния обусловлена проникновением в ткани околоногтевого валика инфекционных агентов: золотистого стафилококка, стрептококка, грибков и ряда других. Предрасполагающими факторами для инфицирования и последующего развития паронихии являются травмы, частые механические воздействия, высокие температуры и контакт с некоторыми химическими веществами. После попадания инфекционного агента в ткани он начинает размножаться, запуская иммунные механизмы противодействия, которые проявляются в виде простого или гнойного воспаления.
Так развивается воспалительный процесс практически в 90% случаев острого паронихия. При этом очаг воспаления околоногтевого валика большей частью располагается со стороны ладонной поверхности пальца, но из-за особенностей анатомического строения этой анатомической структуры и сложной лимфоциркуляции в данной области основные проявления локализуются на тыльной стороне. Поражение подлежащих тканей может стать причиной широкого распространения инфекционного процесса на глубоко расположенные ткани пальца и даже кисти.
Развитие воспаления или абсцесса способно вызвать не только инфицирование – подобные проявления иногда сопровождают другие дерматологические заболевания. В частности, выделяют паронихию, обусловленную экземой, псориазом и некоторыми формами сифилиса. Как правило, в этих случаях воспаление носит не острый, а хронический характер, ему сопутствуют выраженные изменения структуры и формы ногтя. Причины развития паронихии при экземе или псориазе досконально не изучены, как, собственно, и этиология этих состояний в целом. Еще одной формой воспаления ногтевого валика без инфицирования являются профессиональные типы паронихии, возникающие при работе на производствах, контакте с бытовой химией и другими веществами. Воспалительные проявления в подобных случаях обусловлены прямым повреждающим воздействием некоторых соединений на ткани околоногтевого валика.
Классификация и симптомы паронихии
Существует множество клинических форм паронихии. Причина их различий заключается в полиэтиологичности заболевания, отражающейся на течении патологии. Кроме того, различия в значительной степени определяют тактику лечения паронихии, принципы терапии могут значительно различаться в зависимости от этиологии воспаления ногтевого валика. Современная клиническая классификация паронихии, применяемая в дерматологии, включает в себя следующие разновидности патологии:
- Простая паронихия – может выступать как самостоятельное заболевание или быть первым проявлением других форм данного состояния. Причиной этого типа воспаления становится инфицирование, воздействие температурных или физических факторов. Простая паронихия характеризуется покраснением, отеком и умеренной болезненностью в области ногтевого валика. Как правило, при отсутствии прогрессирования выраженность симптомов постепенно снижается, через 5-10 дней наступает выздоровление.
- Пиококковая или гнойная паронихия – форма заболевания, обусловленная инфицированием тканей гноеродной микрофлорой, чаще всего – стафилококками и стрептококками. Встречается достаточно часто. Симптомами данного состояния являются резкий отек и боли (нередко – пульсирующего характера). После 2-3 дней покраснения начинает формироваться абсцесс ногтевого валика, из-за скопления гноя валик приобретает желтоватый оттенок. В последующем гнойник самопроизвольно прорывается или вскрывается хирургом, проявления пиококковой паронихии ослабевают и постепенно исчезают. При отсутствии лечения возможно распространение гнойного воспаления на другие ткани пальца и кисти. В редких случаях наблюдается метастатический перенос возбудителя с развитием абсцессов во внутренних органах.
- Кандидамикотическая паронихия (болезнь кондитеров) – разновидность данной патологии, обусловленная инфицированием тканей грибками рода кандида. Практически всегда развивается при наличии совокупности предрасполагающих факторов: частого контакта с возбудителем, механического раздражения ногтевых фаланг, пониженного уровня иммунитета. Характеризуется умеренным воспалением, иногда наблюдается незначительное нагноение. Течение заболевания длительное. Типичным проявлением кандидамикотической паронихии является исчезновение эпонихия – тонкого слоя кожи над ногтевым валиком. Со временем грибок может поражать и собственно ноготь, это проявляется утолщением, расслоением, изменением цвета и формы ногтевой пластинки.
- Язвенная паронихия – особенностью этого типа заболевания является развитие изъязвлений на ногтевом валике. В качестве этиологического фактора могут выступать как патогенные бактерии, так и различные химические воздействия (контакт с едкими соединениями, компонентами бытовой химии). Язвы довольно болезненны и часто становятся входными воротами для вторичной инфекции, которая приводит к развитию гнойной паронихии.
- Роговая паронихия – редкий тип заболевания, характеризующийся развитием гиперкератоза папулезных элементов на поверхности ногтевого валика. Чаще всего свидетельствует о сифилитическом поражении тканей.
- Паронихия при экземе или псориазе – возникает достаточно редко, имеет свои характерные особенности. При развитии экземы ногтевой валик умеренно воспален, на его поверхности могут появляться везикулярные элементы, после их разрушения образуются корочки, наблюдается шелушение кожи. Паронихия, обусловленная псориазом, охватывает всю ногтевую фалангу пальца, сопровождается шелушением. Ногтевой валик воспален, из-под его поверхности иногда выделяется серозная или серозно-гнойная жидкость.
Диагностика паронихии
Определить наличие воспаления ногтевого валика достаточно легко при осмотре пальцев больного. Практически всегда обнаруживаются отек и покраснение, при пальпации выявляется болезненность. Пиококковая форма заболевания характеризуется резко отекшим валиком, который может приобретать желтый оттенок из-за скопления гноя. Более точно установить форму паронихии помогают дополнительные методы диагностики. Для постановки диагноза производят сбор анамнеза, назначают микробиологические исследования, в некоторых случаях используют общий дерматологический осмотр (для выявления экземы или псориаза) и серологические анализы (для определения сифилиса).
При расспросе и выяснении анамнеза больного паронихией можно обнаружить профессиональные формы этого заболевания – патология часто поражает пекарей, сотрудников прачечных и работников химических предприятий. Выявление в анамнезе пациента сопутствующих патологий (экземы, псориаза, сифилиса) указывает на их роль в развитии паронихии, особенно при характерной клинической картине соответствующего заболевания. При наличии гнойных или серозных выделений производят микробиологическое исследование (микроскопию, посев на селективные питательные среды) для более точной идентификации возбудителя.
Лечение и прогноз паронихии
Лечение паронихии во многом определяется причинами, спровоцировавшими это заболевание. При патологии, обусловленной инфицированием ногтевого валика, применяют местные антисептические средства и ихтиоловую мазь. При гнойном характере воспаления и развитии абсцесса осуществляют хирургическое вскрытие и дренирование, назначают антибиотикотерапию. При признаках кандидамикотической паронихии используют местные формы противогрибковых препаратов (например, клотримазол). Если воспаление ногтевого валика вызвано воздействием какого-то химического соединения, больному рекомендуют ограничить контакт с агрессивным веществом или носить защитные перчатки. При паронихии вследствие экземы, псориаза или сифилиса помимо общей терапии основного заболевания применяют кортикостероидные мази и ультрафиолетовое облучение пораженных участков.
В подавляющем большинстве случаев прогноз паронихии благоприятный – при правильно проведенных терапевтических мероприятиях заболевание полностью излечивается и не угрожает жизни и здоровью больного. При хронических формах, обусловленных профессиональными факторами или другими патологиями, возможны эстетические проблемы из-за изменения формы и структуры или даже потери ногтей. Для профилактики этого состояния необходимо придерживаться правил личной гигиены, использовать антисептики при травмах кожи пальцев, применять перчатки и другие средства защиты при работе с агрессивными соединениями.
Костный панариций
Костный панариций – это гнойное воспаление костных структур пальца. Может быть первичным (реже) или вторичным. Первичная патология проявляется интенсивной дергающей болью и значительной гипертермией в сочетании с гиперемией, отеком и ограничением движений, возникающими через несколько дней после травмы пальца или на фоне отдаленного гнойного процесса. Вторичный костный панариций развивается вследствие распространения инфекции при других формах заболевания, сопровождается субфебрилитетом и продолжающимся гноетечением. Диагностируется на основании данных осмотра, рентгенографии, лабораторных исследований. Лечение оперативное – вскрытие, кюретаж, костная резекция. При значительном разрушении кости показана ампутация.
Общие сведения
Костный панариций – разновидность гнойного воспаления тканей пальца с поражением кости (остеомиелитом). Является достаточно часто встречающейся патологией, по различным данным, составляет от 37 до 60% в общей структуре гнойно-воспалительных процессов в области пальцев кисти. Первичный остеомиелит фаланги выявляется всего у 5-10% больных, у остальных пациентов наблюдается вторичное воспаление кости. В подавляющем большинстве случаев (около 80%) страдает ногтевая фаланга. Заболевание чаще обнаруживается у работников производств с повышенной вероятностью травмирования и интенсивного загрязнения рук раздражающими веществами – у трактористов, слесарей, грузчиков, разнорабочих и пр. Патология может диагностироваться во всех возрастных группах, отмечается преобладание больных среднего возраста.
Причины
Непосредственной причиной костного панариция являются пиогенные бактерии, обычно – стафилококки, реже их ассоциации с другими микроорганизмами, синегнойная палочка, кишечная палочка и кокковая флора (энтерококки, стрептококки). Первичная форма развивается при гематогенном заносе инфекции из отдаленных гнойных очагов и при параоссальных гематомах. Причинами вторичного гнойного процесса становятся:
- Подкожный панариций. Встречается в преобладающем количестве случаев, что связано с выраженной локальной интоксикацией, тяжелыми нарушениями местного кровообращения, возникающими при воспалении прилегающей к кости клетчатке пальца. Чаще поражает дистальную фалангу.
- Сухожильный и суставной панариций. Выявляется в анамнезе реже подкожного панариция. Обычно предшествует гнойному расплавлению костей основной и средней фаланг.
- Другие формы панариция. В отдельных случаях остеомиелит дистальной фаланги обнаруживается при паронихии, подногтевом или околоногтевом панариции, однако такие случаи составляют незначительную долю в структуре заболеваемости.
Из-за высокой вероятности развития костного панариция при подкожной форме болезни в специальной литературе встречаются указания на то, что при нагноении клетчатки, сохраняющемся в течение двух и более недель, остеомиелит следует рассматривать как закономерный итог воспаления мягких тканей. Предрасполагающими факторами к гнойному поражению кости при любой этиологии процесса считаются эндокринные заболевания, истощение, снижение иммунитета различного генеза (при некоторых заболеваниях, химических зависимостях, приеме гормональных средств), обменные расстройства, трофические и микроциркуляторные нарушения, являющиеся результатом продолжительного воздействия холода, вибрации, влаги или раздражающих веществ на кожу кистей рук.
Патогенез
При гематогенном распространении инфекции гноеродные микробы проникают в костное вещество через питающие сосуды. Надкостница и мозговое вещество воспаляются, в костной ткани формируются секвестры. При вторичной патологии воспаление из мягких тканей распространяется на надкостницу. Развитию гнойного процесса способствуют патолого-физиологические условия, особенно выраженные при воспалении мягкотканных структур в зоне дистальных фаланг, в частности – незначительный объем тканей, обуславливающий формирование мощного очага локальной инфекции, и тяжелые нарушения местного кровообращения в области надкостницы.
Особенностью остеомиелита фаланг пальцев является склонность к масштабному разрушению надкостницы. При остеомиелите других локализаций надкостница реагирует на воспаление образованием так называемого «костного ящика», обеспечивающего возможность последующего восстановления костных структур даже при их значительном разрушении. При гнойном процессе в области фаланг этого не происходит, надкостница быстро некротизируется, ее регенерация становится возможной только после иссечения секвестра. При значительном расплавлении оставшихся участков надкостницы оказывается недостаточно для восстановления и образования полноценной кости. Этим объясняется низкая вероятность излечения и необходимость ампутаций при продолжительном или объемном воспалительном процессе.
Классификация
С учетом этиологии различают первичный (возникший на фоне травмы или гематогенный) и вторичный (контактный при других типах заболевания) костный панариций. Поскольку остеомиелит поражает преимущественно дистальные фаланги, разработана классификация, позволяющая обоснованно определять тактику лечения при данной разновидности патологии. Выделяют три вида поражения костных структур:
- Краевой или продольный секвестр. Разрушение кости имеет локальный характер, надкостница расплавлена незначительно, возможно полное восстановление кости. При наличии краевого секвестра подвижность пальца после выздоровления сохраняется. При продольной секвестрации в процесс вовлекается дистальный сустав пальца, исходом становится анкилоз.
- Секвестр с сохранением основания фаланги. Гнойный процесс локализуется выше основания кости, эпифиз не изменен. Независимое кровоснабжение эпифизарной и диафизарной зон кости обеспечивает благоприятные условия для ее восстановления при достаточном сохранении надкостницы. Решение о сохранении или ампутации пальца принимается индивидуально с учетом размера секвестра и продолжительности заболевания.
- Полная секвестрация фаланги. Измененная кость со всех сторон окружена полостью, заполненной гноем. Нагноение распространяется на сустав и сухожильное влагалище. Надкостница разрушена полностью либо сохраняются ее небольшие участки, неспособные к полноценной регенерации. Требуется ампутация.
Причины возникновения панариция
Развитию панариция кроме загрязнения кожи способствуют некоторые внутренние факторы организма:
- Воздействие на кожу различных раздражающих, химических веществ и металлов.
- Переохлаждение.
- Нередко повышенная склонность к развитию панариция имеется при некоторых общих заболеваниях: сахарный диабет, недостаточность витаминов, изменения в обмене веществ и работе иммунной системы.
При этих состояниях нарушается питание тканей и их кровоснабжение. Поэтому болезнетворному микроорганизму легче проникнуть через микротравмы на коже пальцев рук и ног.
Наиболее часто панариций вызывают стафилококки. Реже к его развитию приводят стрептококки, протей, синегнойная палочка и другие микроорганизмы.
Проникает инфекция через мелкие колотые раны на ладонной поверхности кожи пальца о рыбью кость, металлическую стружку, древесную щепу. Или через ссадины, трещины кожи, небольшие ожоги, ранения при маникюре и другие мелкие раны.
Поскольку раны мелкие, то больные зачастую не обращают на них внимания, не обрабатывая вовремя. А, учитывая особенности строения кожи и кровоснабжения кисти, небольшой раневой канал закрывается очень быстро. Поэтому инфекция остается в ране, приводя к образованию воспалительной жидкости (гноя).
Жидкость, не имея возможности вытечь из раны наружу, устремляется вглубь по перемычкам подкожно-жирового слоя. Она вовлекает в воспалительный процесс мышцы, связки, сухожилия и их влагалища, суставы, кости. В зависимости от места возникновения и пути распространения воспалительного процесса выделяют несколько видов панариция.
Виды панариция
- Кожный панариций.
- Околоногтевой панариций.
- Подногтевой панариций
- Подкожный панариций.
- Костный панариций.
- Суставной панариций.
- Костно-суставной панариций.
- Сухожильный панариций.
Симптомы и признаки панариция
- Сильная, постоянная боль в пальце, которая может иметь пульсирующий (дергающий) характер.
- Покраснение и припухлость кожи вокруг ногтя или всего пальца. Нередко в зоне воспаление, под кожей, формируется скопление гноя, видимое как белый пузырь или полоса.
- Нарушение сгибания и разгибания в пальце.
- Повышение температуры тела.
Панариций может поражать пальцы рук или ног и развивается в несколько стадий, которые отличаются глубиной проникновения инфекции.
Так, в самом начале заболевания, когда воспаление затрагивает лишь кожу, отмечается покраснение и припухлость кожи, зуд или болезненность в области пальца. При дальнейшем распространении инфекции вглубь, на жировую клетчатку боль становится невыносимо, дергающей. При отсутствии адекватного лечения воспаление может распространиться на мышцы, сухожилия и кости пальца, что проявляется сильнейшей болью, отеком, нарушением подвижности пальца и повышением температуры.
Лечение панариция
При подозрении на панариций необходимо как можно скорее обратитесь за консультацией к врачу-хирургу. Любая задержка с началом лечения может привести к тяжелым осложнениям.
Лечение панариция без операции, так называемое консервативное лечение, возможно только на начальных этапах заболевания и только под наблюдением врача-хирурга.
Основными методами консервативного лечения панариция являются:
- Ежедневные ванночки с раствором перманганата калия (марганцовки), который добавляют в теплую (не горячую) воду до появления слабо-розового окрашивания. В приготовленную ванночку опускают больной палец на 5-7 минут.
- Компресс с добавлением средства, вытягивающего гной, который нужно носить как можно дольше. Такие средства назначает тоже только врач. Повязку лучше всего накладывать на больную область после приема лечебной ванночки. Бинтовать поврежденное место нужно достаточно сильно, чтобы компресс крепко держался.
- Курс лечения антибиотиками, если заболевание было вызвано стафилококком или стрептококком. Если же гнойный процесс образовался из-за грибковой инфекции, то больному человеку назначаются противогрибковые лекарственные препараты.
Если несмотря на консервативное лечение симптомы панариция усилились, поднялась температура тела, либо появился нарыв на пальце (скопление гноя), срочно обратитесь к врачу-хирургу.
Операция вскрытие панариция проводится, если:
- Лечение без операции в течение одного-двух дней не способствовало обратному развитию признаков заболевания.
- В очаге образовался гной.
- После первой бессонной ночи больного из-за болей — это свидетельствует о том, что гнойный очаг уже образовался.
Обновлено: 01.05.2023
Панариций у ребенка представляет собой воспалительный процесс, протекающий в основном в тканях верхней фаланги пальца руки или ноги. Панарицию всегда предшествуют мелкие проникающие травмы мягких тканей, не прошедшие должной обработки обеззараживающими средствами, особенно при повреждениях эпидермиса у новорожденных.
Залеченный местной терапией панариций у новорожденных склонен к частым рецидивам в старшем возрасте.
С учетом месторасположения и характера пораженных тканей выделяют следующие виды панариция:
- кожный
- околоногтевой
- подногтевой
- подкожный
- костный
- суставной
- костно-суставной
- сухожильный
Причины
Причины возникновения панариция всегда связаны с инфицированием травмированных мягких тканей пальцев рук и ног у детей. Способов занесения инфекции множество: царапины, оставленные животными, занозы, не обработанные антисептиками порезы, царапины, ссадины пальца, полученные при падении во время уличных игр. Неаккуратная либо нечастая обрезка ногтей, вросшие ногти у новорожденных также часто становятся причиной травм кутикул, а в дальнейшем – околоногтевого панариция.
Симптомы заболевания
Симптомы панариция развиваются быстро. Сначала воспаляются глубокие слои кожи, поверхность кожи краснеет. Если лечение отсутствует, начинается гнойный процесс. Образовывается пузырь с мутным серовато-желтым гноем. Область гнойника сильно болит, жжет. На этом этапе нельзя откладывать лечение, воспаление будет усугубляться, гнойник расти, проникая еще глубже в ткани.
Различные виды панариция проявляют свои специфические симптомы. Но существуют общие признаки, указывающие на острый гнойный воспалительный процесс:
- Палец руки, ноги отекает, опухает, поверхность кожи сильно краснеет. Если нагноение усугубляется, цвет кожи приобретает синюшный оттенок.
- Воспалившаяся область сильно болит, боль пульсирующая, постоянная, усиливающаяся.
- Подвижность пальца ограничена, ребенок не может согнуть, разогнуть пораженный палец, каждое движение приносит боль.
- Из-за острого воспаления повышается температура.
Диагностика
Диагноз выставляется на основании клинических симптомов болезни. Для определения формы панариция и уточнения локализации гнойника проводится пальпация пуговчатым зондом. Для исключения костного и суставного панариция выполняют рентгенографию. При этом следует учитывать, что, в отличие от костного панариция, при суставной форме заболевания изменения выявляются не сразу и могут быть слабо выраженными. Поэтому для уточнения диагноза следует назначать сравнительные рентгенограммы одноименного здорового пальца на другой руке или ноге.
Лечение панариция
Лечение панариция нужно начинать на самой ранней стадии, как только станут заметны первые симптомы. Тогда можно обойтись без оперативного вмешательства, ограничившись консервативными методами терапии. Консервативное лечение эффективно только во время серозно-инфильтративной стадии нагноения. Применяются методы местной гипотермии, УВЧ-терапии, сеансы электрофореза, ультразвука, ванночки с солью и содой, повязки на основе спирта и лекарственных препаратов.
При запущенном процессе проводится операция с применением местной анестезии. Иногда применяют альтернативные методы анестезии, включая общий наркоз. Врач делает разрезы тканей в пораженной области, удаляет омертвевшие участки кожи, вводит антибиотик местного действия в глубокие слои эпидермиса.
Жизнеспособные ткани дренируют, разрезы дезинфицируют, далее следует перевязка. Перед перевязкой врач тщательно осматривает разрезы, нет ли свищевого входа в глубокие слои тканей, где и расположен очаг нагноения.
Чтобы разрезы заживали быстрее и не происходило повторное инфицирование, назначают курс местной и общей антибактериальной терапии — антибиотики и антисептики.
Запишитесь на консультацию терапевта в клинике «Промедицина» в Уфе, врач назначит необходимое лечение.
© 2001-2022 Профилактическая медицина
Панариций — лечение
Панариций, переводиться с латыни как «ногтиед». Это гнойное воспаление мягких тканей пальцев рук и реже пальцев ног, в области основания ногтевой пластины.
Через микротравмы под кожу могут проникнуть болезнетворные микроорганизмы, главным образом, стафилококк, колонии которого, очень распространены в окружающей среде, на поверхности грязных предметов и на кожных покровах организма человека, особенно если не следить за их чистотой.
Стремительному возникновению панариция способствуют анатомические особенности строения кисти человека. На ладонной поверхности, под кожей располагается широкая сухожильная пластинка – апоневроз.
При возникновении гнойного воспаления эта пластинка не даёт возможности для глубокого распространения гноя, а как бы направляет его вдоль связок и сухожилий к костям и суставам. При этом возникает сильная «распирающая» боль, так как гнойное содержимое находится в замкнутом пространстве. Это также приводит к нарушению кровообращения, развитие отёка и покраснения пораженной конечности. Выполнять какие-либо движения становится невозможным. Страдает и общее состояние организма, может повыситься температура тела, возникает озноб, больная конечность не даст вам поспать ни на минуту.
Все домашние методы лечения могут только усугубить положение. Если вовремя не обратиться к хирургу, может развиться некроз – омертвление тканей, что влечет за собой ампутацию.
Самым тяжёлым и опасным осложнением панариция и в дальнейшем флегмоны конечности является сепсис – «заражение крови», очень часто приводящий к смертельному исходу, даже при современных методах реанимации.
Не доводите до такой беды, даже при небольшом «нарыве» на конечностях – немедленно обращайтесь к хирургу.
В зависимости от локализации различают несколько форм панарициев — от казалось бы «безобидного» околоногтевого – паранохия, до тяжёлого гнойного воспаления подкожной клетчатки ладони, сухожилий (тендовагинит) и даже костной ткани – остеомиелит.
Общее у них одно – все начитаются с незначительной травмы, которой не уделили должного внимания и не обратились к хирургу.
Чем раньше вы обратитесь к специалисту, тем быстрее вылечитесь без всяких последствий.
На ранних стадиях вам могут назначить комплексное консервативное лечение, невозможное в домашних условиях.
Если же процесс затянулся, скопилось некоторое количество гноя, то лечение только хирургическое.
Операция проводится под местной анестезией и если процесс не перешёл на связочный аппарат, технически не сложная, занимающая не более 10 минут.
Хирургическое вмешательство, большей частью осуществляется в амбулаторных условиях.
При необходимости, в операционную рану устанавливается дренаж, требующий последующих систематических перевязок.
В активный реабилитационный период назначаются антибиотики, физиотерапия, средства стимулирующие регенерацию тканей.
Хирурги медицинского центра «Медгард» в совершенстве владеют всеми современными методами лечения панариция и его осложнений.
Панариций
Панариций — инфекционное воспаление мягких тканей пальцев рук и ног. Это весьма распространенная и при этом опасная болезнь. Возникает в результате гнойного процесса, который может возникнуть даже после небольшой травмы, если в ранку попадает инфекция.
Панариций является сложной патологией. В зависимости от тяжести процесса, его лечение длится от двух недель до нескольких месяцев.
Это заболевание невозможно качественно вылечить в домашних условиях. При отсутствии квалифицированной медицинской помощи воспаление продолжит быстро прогрессировать и поражать ткани кисти. А это чревато развитием гангрены, флегмоны предплечья, остеомиелита и тяжелых деформаций пальцев. Вовремя не вылеченные абсцессы часто дают рецидив.
Как возникает панариций
Чтобы запустить патологический процесс, достаточно крошечной раны на пальце — например, от укола или занозы.
Небольшие раны быстро затягиваются, но инфекция остается внутри и продолжает размножаться. При этом организм человека распознает опасность и приступает к выработке фагоцитов (лейкоцитов). Строение соединительной ткани кистей рук специфично — она образует вертикальные фасциальные перегородки. Они идут от надкостницы к коже, разделяя на вертикальные ячейки. Таким образом инфекция удерживается от проникновения на другие участки, но возникают идеальные условия для возникновения абсцесса.
Когда в таких перегородках возникает отек и увеличивается давление в тканях — появляется изматывающая боль. Если панариций не лечат — инфекция прорывается в соседние ячейки, распространяясь на суставы и сухожилия.
Виды панариция
Панариций на пальцах рук встречается чаще, чем на стопах. Он может развиться у человека любого возраста, как у мужчин, так и у женщин. Однако чаще всего болезнь поражает пациентов 20-50 лет. У детей тяжелые формы панарициев диагностируют редко, у них обычно воспаляется только околоногтевой валик (паронихии).
Классификация панарициев:
- Околоногтевая форма или паронихий. Болезненный процесс захватывает край ногтевой пластины, переходит на околоногтевой валик. Причина возникновения такого панариция — микротравмы примыкающих к ногтю тканей, почти незаметные порезы — например, в результате непрофессионально сделанного маникюра.
- Подкожный панариций. Нагноение образуется с обратной стороны травмы, в подкожном гнойном пузыре накапливается экссудат, часто — с кровянистыми примесями. Примечательно, что такой нарыв не болит, человека может беспокоить только незначительное жжение. Кожа вокруг панариция краснеет. Если подкожный пузырь увеличивается в объеме — это значит, что болезнь прогрессирует. Именно эта форма заболевания легче других поддается лечению. Но в силу особенностей строения мягких тканей воспаление быстро распространяется на суставы и сухожилия.
- Подногтевой панариций. Очаг воспаления находится под ногтевой пластиной, в мягких тканях. Инфекцию можно занести при травме ногтя или занозе.
- Костный панариций. В этом случае воспаляется костная ткань пальца. Такое воспаление может возникнуть после глубоких травм и переломов.
- Суставная форма или гнойный артрит. Поражается сустав между фалангами, пальцы приобретают веретенообразную форму и любое движение становится болезненным.
- Комбинированная суставно-костная форма. Воспаление захватывает не только сустав, но и кость.
- Сухожильная форма. Самый сложный и болезненный вид панариция. Кроме кости и сустава воспаление перекидывается на сухожилия, пораженный участок опухает и из-за сильной боли становиться практически невозможно двигать пальцами и конечностью.
Внимание! Выявить подкожный панариций особенно сложно у людей с плотной малочувствительной кожей. Первые признаки воспаления начинают проявляться через 5-7 дней после травмы, когда человек уже почти не обращает внимания на первые неприятные ощущения. Без лечения воспаление захватывает сухожилия, суставы и фаланги приводя к осложненной форме болезни.
Симптомы панариция
Как будет протекать заболевание — зависит от возбудителя, типа воспаления и характера поражений тканей. Однако общие черты у разных типов панариция всё же есть. К ним относятся:
- отечность пальцев на тыльной стороне кисти;
- покраснение и чувство натяжения кожи;
- ограниченность движений, неловкость, скованность;
- неприятные ощущения или боль: от покалывания до резких пульсаций (в зависимости от глубины поражения).
При тяжелой форме панариция пациент будет страдать от высокой температуры, интоксикации, слабости.
Если возбудителем воспаления является стафилококк — яркой клинической картины с болью и повышением температуры может и не быть. В этом опасность такого панариция: при наличии стафилококка процессы распада развиваются очень быстро и развивается некротический очаг. Поэтому будьте внимательны — сильный отек кисти, сопровождающийся слабостью, сонливостью и отсутствием аппетита может свидетельствовать о разрушительной деятельности стафилококка. Срочно обратитесь к врачу!.
В случае, если внутри панариция работает анаэробная флора, рука будет не только отечной, но и багровой или даже синюшной. При этом типе поражения омертвение тканей тоже развивается очень быстро.
Стадии заболевания
Начальная стадия заболевания носит название серозно-инфильтративная. Спустя 2-3 дня после начала поражения она переходит в гнойно-некротическую стадию.
Для серозно-инфильтративной стадии характерны:
- умеренная боль;
- обострение неприятных ощущений, когда кисть опущена вниз;
- покраснение тыльной стороны кисти;
- отек пальцев и кисти;
- пораженный палец с трудом сгибается;
- температура тела колеблется в пределах 37-37,5 градусов;
- удовлетворительное самочувствие.
Когда заболевание переходит в гнойно-некротическую стадию, симптомы выражены ярко:
- пульсирующие или дергающие боли в пораженном пальце;
- пациент вынужден держать кисть приподнятой вверх;
- в центре покрасневших участков кожи просматриваются более бледные пятна;
- вены кисти расширены;
- лихорадка, общая интоксикация;
- в анализе крови высокий показатель СОЭ, повышено число лейкоцитов.
Факторы риска
Воспалительный процесс возникает, если в ранку попадают патогенные микроорганизмы. Ими могут быть:
- золотистый стафилококк;
- бета-гемолитический стрептококк;
- энтероккок;
- кишечная или синегнойная палочка;
- грибковая инфекция.
Нередко причиной воспаления становится комбинация нескольких видов аэробных и анаэробных микроорганизмов.
Открыть ворота инфекции люди могут в силу невнимательности или дурных привычек. Например, к микротравмам может привести привычка грызть ногти или срывать заусенцы, проведение маникюра у недостаточно добросовестного специалиста.
Факторы, при которых нужно быть предельно осторожными и беречь пальцы от микротравм:
- грибковая инфекция:
- дерматоз, осложненный бактериальной и грибковой микрофлорой;
- поражение ногтей в результате псориаза или экземы;
- сахарный диабет (особенно его декомпенсированная форма);
- поражение артерий и вен — оно приводит к нарушению микроциркуляции крови и нарушению трофики тканей;
- прием иммунодепрессанты или глюкокортикоиды;
- пожилой возраст, авитаминозы, истощение. гипопротеинемия;
- частый контакт с едкими химикатами;
- частое пребывание в условиях высокой влажности;
- работа связана с воздействием вибрации;
- синдром Рейно.
Диагностика панариция
Установить диагноз могут травматолог, ортопед и инфекционист. После осмотра и сбора данных анамнеза врач назначит:
- ; ;
- бактериологический посев с пораженного участка: .
Чтобы уточнить форму и локализацию воспаления, врач аккуратно пропальпирует больное место пуговчатым зондом.
Поскольку суставной панариций выявить сложнее — может возникнуть необходимость сделать сравнительные рентгенограммы одноименного пальца на правой и левой руках. По результатам обследования врач примет решение как лечить панариций.
Лечение панариция
Если пациент своевременно обратился за медицинской помощью, панариций может быть успешно вылечен при помощи консервативных методов лечения: местного и системного применения антибиотиков, анальгетиков, УВЧ терапии, электрофореза. Главное — обеспечить рассасывание инфильтрата.
На этой стадии лечения эффективны дополнительные процедуры: ванночки с солевым раствором или компрессы на место воспаления, применение ихтиоловой мази или мази Вишневского. В зависимости от площади поражения можно использовать мази и лосьоны с антибиотиками, антисептики, аппликации с димексидом.
Чтобы снять боль, вам предложат нестероидные противовоспалительные препараты.
В случае, если воспаление переросло в гнойно-некротическое, наболевшую полость необходимо своевременно вскрыть, дренировать и промывать антисептическими растворами. На время интенсивного лечения на палец будет наложена повязка и лонгета. Скорее всего, врач назначит курс антибактериальных препаратов — в зависимости от результатов анализа на чувствительность к тому или другому виду антибиотиков.
Профилактика панарация
Появление панариция предупредить не сложно. Для этого важно соблюдать следующие правила:
Панариций
Панариций — острое гнойное воспаление пальцев. Чаще наблюдается воспаление концевой фаланги.
Бывает следующих видов: кожный, подногтевой, подкожный, сухожильный, костный панариций.
Причины: травмы, уколы, ссадины, раны и пр.
Кожный панариций
Кожный панариций — воспалительный процесс в толще кожи.
Симптомы: небольшой гнойник, умеренные боли.
Подногтевой панариций
Развивается в результате колотых ран и попадания заноз под ноготь.
Симптомы: Через 2-3 дня после травмы – краснота, дергающие боли в кончике пальца, скопление гноя под ногтем, резкая боль, повышение температуры до 37,5 —38 °С.
Подкожный панариций
Подкожный панариций —острое гнойное воспаление пальцев, с локализацией в мякоти концевой фаланги. Подкожный панариций чаще наблюдается у подростков.
Симптомы: острое начало, пульсирующая боль в кончике пальца, интенсивность которой меняется с развитием процесса, отек пальца, гиперемия кожи, общее недомогание, повышение температуры тела до 38 — 39 °С, некроз, нагноение. При неправильном лечении процесс может распространиться на кость, сустав, сухожильное влагалище.
Костный панариций
Костный панариций или остеомиелит, возникает как осложнение подкожного.
Симптомы: колбообразное утолщение концевой фаланги без зоны локальной болезненности, изменение структуры кости. Может образоваться свищ с избыточными грануляциями, скудным серозным или гнойным отделяемым.
Сухожильный панариций
Сухожильный панариций (синовит, тендовагинит) – гнойное воспаление сухожильных влагалищ пальцев . Встречается редко. Развивается как осложнение подкожного панариция в результате запоздалого или плохого лечения.
Симптомы: болезненность, равномерный отек и гиперемия пальца, который находится в полусогнутом положении, невозможность активно двигать пальцем, пассивные движения вызывают резкую боль, особенно разгибание, недомогание, головная боль, повышение температуры тела.
Профилактика
- Соблюдать чистоту рук.
- Пользоваться перчатками при уборке или работе в огороде.
- Соблюдать осторожность при работе с колющими и режущими предметами.
- Своевременное обращение за медицинской помощью.
Найти ближайшую к вам клинику
Клиника на Невской
понедельник-суббота Медицинские осмотры с 8.00 до 14.00 Выдача заключений с 12.00 до 14.00 Воскресенье – выходной.
Клиника на Ангарской
Клиника на Кубанской
Заполните форму обратной связи и наши
операторы свяжутся с Вами
© 2022 ООО НПО «ВЦПБ ЮгМед» на основании лицензии ЛО-34-01-004086 от 23.01.2019.
Стоимость услуг указана справочно. Уточнить стоимость услуги можно в регистратуре или по телефонам колл-центра.
Оставляя свои персональные данные, Вы даете добровольное согласие на обработку своих персональных данных. Под персональными данными понимается любая информация, относящаяся к Вам, как субъекту персональных данных (ФИО, дата рождения, город проживания, адрес, контактный номер телефона, адрес электронной почты, род занятости и пр). Ваше согласие распространяется на осуществление Общество с ограниченной ответственностью Научно-производственное объединение «Волгоградский центр профилактики болезней «ЮгМед» любых действий в отношении ваших персональных данных, которые могут понадобиться для сбора, систематизации, хранения, уточнения (обновление, изменение), обработки (например, отправки писем или совершения звонков) и т.п. с учетом действующего законодательства. Согласие на обработку персональных данных даётся без ограничения срока, но может быть отозвано Вами (достаточно сообщить об этом в Общество с ограниченной ответственностью Научно-производственное объединение «Волгоградский центр профилактики болезней «ЮгМед»). Пересылая в Общество с ограниченной ответственностью Научно-производственное объединение «Волгоградский центр профилактики болезней «ЮгМед» свои персональные данные, Вы подтверждаете, что с правами и обязанностями в соответствии с Федеральным законом «О персональных данных» ознакомлены.
Панариций
Панариций пальца: высокоэффективное лечение в медицинской клинике «Надежда»
Панариций – это гнойное воспаление, поражающее ткани пальцев рук и ног и отличающееся острым течением. Без адекватного лечения патологический процесс быстро распространяется на близлежащие структуры (мышцы, связки, кости). По статистике, 20-30% обращений к хирургу связаны с развитием панариция. Преобладающий возраст пациентов – 20-50 лет и дети.
Причины, виды
К основным причинам формирования острого воспаления мягких тканей пальцев относят:
- проникновение болезнетворной микрофлоры через порезы, ссадины, трещины;
- систематическое переохлаждение;
- снижение реактивности иммунной системы (первичные и вторичные иммунодефициты);
- вибрацию, мацерации;
- частые обработки рук раздражающими веществами;
- нерациональное питание с недостаточным потреблением продуктов, богатых витаминами, микро- и макроэлементами;
- нарушения метаболизма;
- эндокринные заболевания (сахарный диабет).
В зависимости от локализации и распространенности патологического процесса выделяют следующие формы панариция:
- Кожный – поражение эпидермиса.
- Околоногтевой – гнойник в области околоногтевого валика.
- Подногтевой – воспаление формируется под ногтевой пластинкой.
- Подкожный – распространение процесса на подкожную клетчатку.
- Костный – нагноение костей.
- Суставной – гнойное поражение окружающих суставов.
- Костно-суставной – сочетанная форма.
- Сухожильный – воспаление сухожилий.
Вид и тяжесть процесса устанавливает врач после осмотра, пальпации, получения рентген-снимков, выполнения УЗИ.
Симптомы
В клинической картине преобладают следующие симптомы:
- покраснение, отек тканей;
- болезненность при пальпации;
- дискомфорт, жжение, неприятные ощущения в месте поражения;
- болевой синдром, выраженность которого зависит от тяжести процесса;
- интоксикационный синдром (слабость, апатия, нарушение сна, головная боль, повышение температуры тела);
Тактику лечения определяет врач после осмотра, получения данных обследований. Снимки назначают при высокой вероятности поражения подлежащих тканей.
Профилактика
Соблюдение рекомендаций позволяет избежать развития панариция:
- При работе с землей, уборке помещений использовать перчатки.
- Обрабатывать кожу после порезов, травм.
- Поддерживать чистоту рук, ног. Пользоваться личными маникюрными принадлежностями.
- Работать безопасно с колющими, режущими, острыми предметами.
Своевременное обращение за квалифицированной медицинской помощью уменьшает риск осложнений.
Врач хирург высшей категории
график работы специалиста:
| вторник | 16:00-18:00 |
| четверг | 16:00-18:00 |
Врач хирург, онколог
график работы специалиста:
| понедельник | 16:30-19:30 |
| среда | 16:30-19:30 |
Стоимость лечения панариция
| Код услуги | Услуга | Цена, рублей |
|---|---|---|
| 15.4 | Вскрытие абсцессов, карбункула, фурункула, гидраденита, панариция | 6300 |
Наша клиника приобрела экспертный УЗИ аппарат с мощными возможностями, качественной визуализацией и исключительной надежностью. Canon Aplio i800– одна из лучших ультразвуковых диагностических систем в мире.
Стойка — главное аппаратное ядро любого кабинета врача-эндоскописта. Аппаратура Pentax представляет из себя синтез высокопроизводительных видеосистем и эндоскопов для обеспечения превосходных диагностических и терапевтических возможностей и удобства специалиста.
Читайте также:
- Микориза. Корневые клубеньки.
- Полиневропатия
- Контагиозный моллюск
- Эволюционное учение в эпидемиологии. Макроэволюция эпидемического процесса
- Почему пьют дети алкоголь и как родителям не пропустить детский алкоголизм?