Паренхиматозная желтуха — желтушный синдром, возникший в результате повреждения гепатоцитов и холангиол. Проявляется иктеричностью кожи, видимых слизистых, склер, потемнением мочи, обесцвечиванием кала, диспепсией, дискомфортом и болями в правой подреберной области, астеническим синдромом. Диагностируется с помощью биохимических анализов крови, мочи, кала, УЗИ, МРТ, ОФЭКТ, фиброэластометрии и пункционной биопсии печени, МСКТ брюшной полости. Для лечения применяют гепатопротекторы, противовоспалительные средства, периферические вазодилататоры, воздействие световыми лучами синего спектра, дополняющие этиопатогенетическую терапию основного заболевания.
Общие сведения
Печеночная (гепатоцеллюлярная, паренхиматозная) желтуха является следствием заболеваний, при которых нарушается внутрипеченочный метаболизм и транспорт билирубина. В зависимости от уровня, возникновения дисфункции различают печеночно-клеточный, холестатический и энзимопатический варианты паренхиматозного желтушного синдрома. По наблюдениям специалистов в сфере гастроэнтерологии и гепатологии, у большинства пациентов расстройство проявляется в рамках острого или хронического инфекционного гепатита. Реже гипербилирубинемия обусловлена токсическим повреждением паренхиматозной ткани печени, ее склерозированием или малигнизацией. Ключевая особенность печеночной желтухи — одновременное повышение уровней как непрямого, так и прямого билирубина.
Паренхиматозная желтуха
Причины паренхиматозной желтухи
Развитие гепатоцеллюлярного желтушного синдрома провоцируют различные патологические состояния, сопровождающиеся нарушением способности гепатоцитов к захвату, связыванию, экскреции в желчь билирубина. Расстройство может носить как врожденный, так и приобретенный характер. Основными причинами печеночно-клеточной желтухи являются:
- Инфекционные гепатиты. Наиболее часто некроз гепатоцитов вызван прямым и опосредованным цитотоксическим эффектом возбудителей вирусных гепатитов А, B, C, D, E. Реже к паренхиматозной дистрофии приводит инфекционный мононуклеоз, аденовирусная, энтеровирусная, герпетическая инфекции, лептоспироз, псевдотуберкулез, сепсис.
- Токсические воздействия. Разрушение печеночной паренхимы вызывают гепатотропные яды — гидразин, хлорэтан, этиленгликоль, окислители на основе окислов азота, алкоголь. Ятрогенные лекарственные гепатиты возникают при приеме сульфаниламидов, цитостатиков, антибиотиков, гормональных, сахароснижающих и ряда других фармпрепаратов.
- Перерождение печеночной паренхиматозной ткани. Функциональная несостоятельность гепатоцитов отмечается при их замещении соединительной тканью у пациентов с фиброзом и циррозом печени, склерозирующим холангитом. Печеночная недостаточность осложняет течение гепатоцеллюлярных карцином, холангиокарцином и других форм первичного рака печени.
- Аутоиммунное поражение гепатоцитов. Деструкция паренхиматозной печеночной ткани развивается вследствие повышения титра аутоантител. Гепатит может быть единственным проявлением аутоиммунного процесса или сочетаться с ревматоидным артритом, гломерулонефритом, витилиго, болезнью Шегрена, аутоиммунным тиреоидитом, язвенным колитом.
- Внутрипеченочный холестаз. Возможной причиной разрушения гепатоцитов и гипербилирубинемии является нарушение проницаемости базолатеральной и каналикулярной мембран. Цитолиз вследствие внутрипеченочного застоя желчи наблюдается при холестазе беременных, холестатическом гепатите, холангиолите, муковисцидозе, недостаточности α1-антитрипсина.
- Наследственные гепатозы. Конституциональные желтухи энзимопатического генеза возникают при врожденных дефектах фермента глюкуронилтрансферазы (синдромы Жильбера, Криглера-Найяра). У больных с синдромами Дабина-Джонсона, Ротора гипербилирубинемия обусловлена нарушением экскреции связанного билирубина и его обратным поступлением в кровь.
- Внепеченочные причины. Гепатоцеллюлярная желтуха у тяжелобольных пациентов формируется на фоне ишемических и эндотоксических изменений печени при сердечной недостаточности, шоке, ДВС-синдроме, трансфузиях, хирургических вмешательствах. Дистрофия гепатоцитов также наблюдается при длительном голодании, парентеральном питании.
Патогенез
Механизм развития паренхиматозной желтухи зависит от причин, вызвавших расстройство. При печеночно-клеточных вариантах желтушного синдрома, обусловленных инфекционным, токсическим повреждением печени, склеротическими процессами, злокачественным перерождением органа, уменьшается количество активных гепатоцитов, обратимо или необратимо снижается их функциональность. В результате нарушается захват свободного билирубина из крови, его глюкуронизация и экскреция с желчью. Одновременно за счет дистрофических и некробиотических процессов, происходящих в паренхиме, происходит обратная диффузия водорастворимого билирубин-глюкуронида из желчных капилляров в лимфатические и кровеносные сосуды. Пусковым моментом холестатического варианта гепатоцеллюлярной желтухи становится нарушение выделения желчи, приводящее к ее стазу и вторичному цитолизу печеночных клеток.
При наследственных формах паренхиматозной гипербилирубинемии ключевым звеном является нарушение конъюгации несвязанного пигмента, связанное с врожденной ферментной недостаточностью, или задержка в гепатоцитах связанного билирубина из-за генетического дефекта АТФ-зависимой транспортной системы. Независимо от особенностей пусковых моментов патогенеза в конечном результате в крови повышается содержание как свободного, так и связанного билирубина. За счет прямой билирубинемии возрастает фильтрация пигмента почками, что приводит к билирубинурии и потемнению мочи. Из-за недостаточной экскреции билирубина в желчь снижается количество стеркобилиногена и стеркобилина, вследствие чего кал становится светлым. При тяжелом повреждении печеночных тканей может нарушаться обмен уробилиногена, желчных кислот.
Симптомы паренхиматозной желтухи
Патогномоничный признак заболевания — появление интенсивного желтушного с красноватым оттенком окрашивания кожных покровов, слизистых оболочек и склер, которое сопровождается зудом. Для печеночной формы желтухи характерно потемнение мочи, возможно обесцвечивание кала вследствие уменьшения количества стеркобилина. У пациента наблюдаются тянущие боли в правом подреберье, диспепсические расстройства (тошнота и рвота, снижение аппетита, метеоризм, болезненность в эпигастрии). Может отмечаться ухудшение общего состояния — субфебрильная лихорадка, снижение массы тела, слабость. При паренхиматозной форме заболевания появляются внепеченочные знаки: покраснение ладонной поверхности рук (пальмарная эритема), телеангиоэктазии (сосудистые звездочки), увеличение грудных желез у мужчин.
Осложнения
Нарушение всасывания витамина D и кальция при желтухе приводит к деминерализации костей, что проявляется болями, патологическими переломами. При отсутствии лечения может формироваться печеночная недостаточность с интоксикацией организма азотистыми соединениями, энцефалопатией, нарушениями сознания, в тяжелых случаях возникает кома вследствие токсического поражения мозга. Частым осложнением заболеваний с хронической паренхиматозной желтухой является расширение околопупочных, пищеводных и геморроидальных вен, возникающее вследствие избыточного развития коллатерального кровообращения и в ряде случаев осложняющееся профузными кровотечениями.
Диагностика
Из-за наличия характерных клинических проявлений постановка диагноза паренхиматозной желтухи в типичных случаях не представляет затруднений. Диагностический поиск направлен на комплексное обследование пациента для выявления основной патологии, которая является первопричиной гипербилирубинемии. Больному рекомендованы следующие методы исследования:
- Биохимический анализ крови. Характерный признак паренхиматозного варианта желтухи — повышение количества общего билирубина, которое позволяет оценить тяжесть желтухи (до 80 ммоль/л — легкая, 80-150 ммоль/л — средняя, свыше 150 ммоль/л — тяжелая степень). Из-за деструкции гепатоцитов возрастают уровни АЛТ, АСТ, щелочной фосфатазы.
- УЗИ печени и желчного пузыря. При проведении сонографии обнаруживается увеличение размеров паренхиматозного органа, неоднородность структуры с чередованием участков гипо- и гиперэхогенности печеночной ткани, повышение объемного кровотока в воротной вене. При длительном течении желтухи выявляются очаги фиброзных изменений.
- Томография гепатобилиарной системы. МРТ печени и желчевыводящих путей, ОФЭКТ печени, МСКТ органов брюшной полости назначают при недостаточной чувствительности сонографии. Метод помогает обнаружить воспалительные инфильтраты, дистрофические изменения печеночной ткани, утолщение стенок желчного пузыря, патологию сосудистой сети.
- Фиброэластометрия. Неинвазивное сканирование органа при помощи аппарата Фиброскан дает возможность уточнить степень замещения паренхиматозной ткани фиброзными элементами по шкале Метавир и по эластичности печени (выраженной в кПа). Метод имеет высокую информативность, поскольку измерения проводятся одновременно в нескольких точках.
- Пункционная биопсия печени. Для оценки строения паренхимы выполняется чрескожная биопсия под контролем УЗИ с последующим гистологическим исследованием. При печеночной желтухе выявляются некротические изменения, воспалительные инфильтраты, признаки перипортального или перицеллюлярного фиброза, жировая дистрофия.
В клиническом анализе крови определяется увеличение СОЭ, нарушения в лейкоцитарной формуле (нейтрофилез или лимфоцитоз). В анализе мочи наблюдается повышение уровня уробилина, в анализе кала снижен или отсутствует стеркобилин. При подозрении на поражение билиарной системы производится ретроградная холангиопанкреатография. Для комплексной оценки состояния абдоминальных органов осуществляется МРТ. Дифференциальная диагностика проводится с гемолитической и механической желтухами, иктеричностью кожи вследствие употребления акрихина, а также между различными заболеваниями, способными вызвать печеночный желтушный синдром. Помимо гастроэнтеролога и гепатолога пациенту рекомендованы консультации инфекциониста, гематолога, онколога, генетика.
Лечение паренхиматозной желтухи
При печеночном желтушном синдроме по возможности проводится этиопатогенетическая терапия патологического состояния, которое осложнилось нарушением обмена билирубина. Основными целями лечения являются воздействие на этиологический фактор, восстановление метаболизма гепатоцитов, коррекция расстройств, вызванных гипербилирубинемией и печеночной дисфункцией. С учетом причины желтухи могут назначаться противовирусные, антибактериальные, иммуномодулирующие средства, глюкокортикостероиды, цитостатики, химиотерапевтические препараты для лечения опухолей печени.
Выраженная интоксикация считается показанием для проведения массивной инфузионной терапии с использованием коллоидных и кристаллоидных растворов, плазмозаменителей, препаратов крови, дезинтоксикационных средств, назначения специфических антидотов (ацетилцистеина при поражении печеночных клеток парацетамолом и др.). При тяжелом течении рекомендованы плазмаферез, гемосорбция, гемодиализ. Для непосредственного воздействия на печеночные паренхиматозные элементы применяют:
- Гепатопротекторы. Фосфолипидные, аминокислотные, антиоксидантные, витаминные препараты стабилизируют мембраны гепатоцитов и клеточных органелл, защищают печень от некроза, стимулируют регенераторные процессы. Некоторые средства обладают антитоксическим действием, нормализуют основные функции печени, предотвращают внутрипеченочный холестаз.
- Медикаменты, предотвращающие склероз паренхимы. Для профилактики избыточного образования соединительной ткани назначают противовоспалительные препараты, тормозящие процессы фиброза. Эффективны периферические вазодилататоры, которые усиливают кровоснабжение паренхиматозной ткани, уменьшают ишемию, улучшают доставку кислорода к гепатоцитам.
При значительном повышении уровня неконъюгированного билирубина показана фототерапия, позволяющая преобразовать несвязанный пигмент в водорастворимый изомер, который может экскретироваться почками. Для уменьшения зуда при холемическом синдроме применяют урсодезоксихолевую кислоту, которая также улучшает метаболизм гепатоцитов. Медикаментозную терапию дополняют коррекцией диеты с частым дробным питанием, ограничением жирной, жареной пищи, экстрактивных веществ. Хирургические методы лечения (различные виды резекции печени) используют в комплексной терапии объемных новообразований. При массивной необратимой деструкции паренхиматозной ткани рекомендована трансплантация органа.
Прогноз и профилактика
Исход зависит от тяжести основного заболевания, наличия осложнений, сохранности функций печени, общего состояния организма пациента. Прогноз паренхиматозной желтухи благоприятен при отсутствии необратимых патологических изменений органа и своевременном лечении первопричины болезни. Профилактика состояния заключается в предупреждении заболеваний, которые могут вызвать желтуху. Необходимо соблюдать меры личной гигиены, не употреблять воду из открытых водоемов, избегать случайных связей и незащищенных половых контактов, проводить прививки против гепатита В согласно схеме вакцинации. Для профилактики токсического повреждения паренхиматозной ткани важно ограничить употребление алкоголя, соблюдать осторожность при работе с производственными ядами, учитывать противопоказания при назначении гепатотоксичных лекарственных средств.
Паренхиматозная желтуха — это часто встречающийся симптомокомплекс, обусловленный повреждением структурных единиц печени, называющихся гепатоцитами. С клинической точки зрения такое состояние характеризуется появлением специфической желтушной окраски кожных покровов в совокупности с диспепсическими нарушениями, астенией и так далее. Отличительной особенностью при данном патологическом процессе является обязательное повышение уровня как непрямого, так и прямого билирубина. Прогноз при этой патологии напрямую зависит от ее причины, а также от того, насколько угнетена функциональная активность печени. В ряде случаев такое нарушение осложняется печеночной недостаточностью, печеночной энцефалопатией и так далее.
Прежде всего, давайте поговорим о том, что желтуха бывает трех основных видов: механическая, гемолитическая и паренхиматозная. Механическая форма подразумевает под собой нарушение выведения желчи через желчные пути, что ведет к ее постепенному накоплению и просачиванию ее компонентов в кровь. При гемолитической форме происходит слишком активный распад эритроцитарных клеток, из которых в большом количестве выходит непрямой билирубин. В данной статье мы наиболее подробно поговорим о паренхиматозной форме, которая обусловлена деструкцией гепатоцитов.
Паренхиматозная желтуха также называется печеночной или гепатоцеллюлярной. Как мы уже сказали, в основе ее развития лежит непосредственное повреждение самой печеной паренхимы, что ведет к нарушению функциональной активности данного органа. Точных сведений о распространенности такого патологического процесса среди населения нет. Однако достоверно известно, что с ним могут сталкиваться не только взрослые люди, но и дети.
Существует очень большое количество факторов, которые могут приводить к возникновению этой болезни. В настоящее время большинство ученых склоняются ко мнению о том, что ведущая роль в формировании данной патологии отводится именно инфекционным гепатитам. Как известно, существует несколько специфических вирусных возбудителей, которые приводят к воспалению и последующему повреждению клеток печени. Значительно реже гепатоциты подвергаются деструкции под воздействием каких-либо других возбудителей, например, герпесвирусов.
Отдельно необходимо сказать о паренхиматозной желтухе, спровоцированной токсическим повреждением печени. Здесь наибольшее значение имеют чрезмерное употребление алкоголя, некоторые виды химических соединений, обладающих гепатотропным действием, а также определенные лекарственные препараты. Что касается лекарственных средств, нарушение функциональной активности печени может быть вызвано антибиотиками, сульфаниламидами, цитостатиками и так далее.
К другим возможным причинам развития этой болезни относятся цирроз печени, злокачественные новообразования, локализующиеся в желчевыделительной системе, а также аутоиммунные реакции. Нередко разрушение гепатоцитов бывает обусловлено внутрипеченочным холестазом. Важно то, что иногда даже патологии со стороны других внутренних органов могут спровоцировать повреждение печени. В качестве примера можно сказать о том, что изменения в печеночной ткани нередко наблюдаются при сердечно-сосудистой недостаточности, при различных шоках, а также при синдроме диссеминированного внутрисосудистого свертывания.
Механизм развития паренхиматозной желтухи достаточно сложен. Если рассмотреть его кратко, то можно сказать о том, что в результате снижения функциональной активности гепатоцитов происходит уменьшение захвата непрямого билирубина из крови. Отмечается нарушение внутрипеченочного метаболизма, в результате чего повышается уровень как непрямого, так и прямого билирубина. Стоит заметить, что патогенез данного патологического процесса будет еще и напрямую зависеть от его причины.
Симптомы при паренхиматозной желтухе
В целом такое состояние не сопровождается какими-либо специфичными симптомами. В первую очередь, больной человек предъявляет жалобы на появление интенсивного желтого окрашивания кожных покровов и видимых слизистых оболочек. Примечательно то, что кожа пациента будет иметь красноватый оттенок.
Дополнительно присутствуют такие симптомы, как умеренно выраженный кожный зуд, темная окраска мочи и обесцвечивание кала. Нередко возникают жалобы на болезненность в области правого подреберья. При пальпации печень увеличена в размерах, уплотнена и болезненна. Клиническая картина в обязательном порядке дополняется диспепсическими нарушениями, которые представлены приступами тошноты и рвоты, вздутием живота и так далее. У больного человека может развиваться геморрагический синдром.
В большинстве случаев определяются такие симптомы, как повышенная слабость и быстрая утомляемость, снижение аппетита и умеренное похудение. В зависимости от первопричины температура тела может повышаться до субфебрильных или фебрильных значений.
Диагностика и лечение болезни
Данная болезнь диагностируется на основании внешнего осмотра больного человека. Ведущая роль в плане постановки диагноза отводится биохимическому анализу крови и ультразвуковому исследованию печени. Дополнительно могут назначаться магнитно-резонансная томография, фиброэластометрия, а также биопсия печени с последующим гистологическим исследованием полученного материала.
Лечение при паренхиматозной желтухе в первую очередь будет определяться ее причиной. Могут использоваться противовирусные препараты, глюкокортикостероиды и цитостатики, антибактериальные средства и так далее. В обязательном порядке проводятся дезинтоксикационные мероприятия, дополняющиеся гепатопротекторами, а также средствами, тормозящими процесс фиброза. При необходимости план лечения дополняется урсодезоксихолиевой кислотой.
Профилактика развития паренхиматозной желтухи
Для профилактики возникновения такого патологического процесса необходимо своевременно лечить все заболевания, которые могут спровоцировать повреждение печеночной паренхимы.
Гастроэнтерология. Учебное пособие для студентов медицинских вузов. / Трухан Д.И., Викторова И.А. – 2012
Билирубиновая проба в дифференцированной диагностике механической и паренхиматозной желтухи / Гальперин Э.И. // Хирургия. Журнал им. Н.И. Пирогова – 1964 – Т. 40 №3
Паренхиматозная (печеночная) желтуха – это заболевание, а точнее, особый симптомокомплекс, который характеризуется окрашиванием в желтушный цвет не только кожи, но также и слизистых оболочек (склер глаз).

Происходит все это благодаря тому, что в организме больного постепенно начинает накапливаться билирубин (это желчный пигмент). Важно также отметить, что данный симптомокомплекс свидетельствует о том, что у больного есть проблемы с печенью, которые нужно в кратчайшие сроки решить.
В медицине есть также понятие ложной желтухи. В таком случае в организме человека накапливается не билирубин, а каротин, натуральное вещество, благодаря которому и происходит окрашивание кожи. Так, это может случиться в том случае, если слишком часто и в большом количестве употреблять морковь, тыкву, апельсины, а также свеклу.
Подобная проблема может возникнуть в том случае, если длительно употреблять в пищу пикриновую кислоту, а также некоторые иные медикаментозные препараты.
Патогенез паренхиматозной (печеночной) желтухи
Как протекает такая патология, как паренхиматозная желтуха? Изначально надо отметить, что при нормальной работе билирубин, желчный пигмент, выводится из организма естественным путем. Если же есть определенные проблемы в работе печени, он начинает постепенно накапливаться в теле, сигнализируя об этом пожелтением кожных покровов, а также слизистых оболочек.
Просматривая информацию о том, что такое паренхиматозная желтуха, важно сказать еще и о том, что данная проблема имеет три основные стадии развития.
- На первой стадии происходит снижение активности ферментов, мембраны гепатоцитов повреждаются, прямой билирубин перестает нормально вырабатываться.
- На второй стадии болезни у пациентов наблюдается такая проблема, как гиперферментия, проницаемость мембран гепатоцитов повышается. Боль в боку появляется вследствие сдавливания капилляров.
- На третьей стадии происходит нарушение процесса глюкуронизации билирубина, возникает печеночная недостаточность. Также моча становится очень светлой, постоянно ощущаются боли в боку.

Стоит отметить, что очень важно начать бороться с паренхиматозной желтухой на самых первых стадиях возникновении болезни. Ведь в таком случае справиться с проблемой можно гораздо легче и быстрее. Если же «затянуть» начало процесса выздоровления до третьей стадии, то излечиться от этой болезни будет весьма сложно.
Причины паренхиматозной (печеночной) желтухи
Почему может появляться паренхиматозная желтуха, каковы основные причины ее возникновения?
- Главной проблемой в этом случае являются инфекционные агенты: это вирусы, бактерии, токсины. Чаще всего в таком случае речь идет о таких заболеваниях, как малярия, сифилис, токсоплазмоз и др.
- Поражение гепатоцидов ядами как органическими, так и неорганическими. Токсическое отравление организма может произойти вследствие употребления ядовитых грибов, некачественного алкоголя, после приема мышьяка или укуса змеи.
- Привести к возникновению данной проблемы может также прием определенных медикаментозных препаратов, которые обладают гепатотоксическим действием. В таком случае чаще всего речь идет о таком препарате, как «Парацетамол» или же антибиотики.
- Рассматривая причины паренхиматозной желтухи, нужно также сказать еще и о том, что данное заболевание имеет также и наследственный фактор. То есть оно может передаваться по роду от одного члена семьи другому.
- Может быть недостаточность особых белков-лигандинов, которые размещаются на поверхности печени.
- Причиной может становиться наследственный дефицит особого фермента, который называется УДФ-глюкуронилтрансфераза.
- Наследственной является и болезнь Вильсона-Коновалова, когда в гепатоцитах происходит накопление меди, из-за этого генетического дефекта нарушается функциональность данного органа.
Читайте также: Способы передачи гепатита: как заражаются болезнью

Симптомы паренхиматозной (печеночной) желтухи
Какие же проявления имеет данная болезнь?
- В первую очередь о данной проблеме свидетельствует пожелтение кожных покровов, а также слизистых оболочек, в основном склер глаз.
- Также у пациента может быть умеренный кожный зуд.
- Бывает головная боль, лихорадка, мигрень.
- Частенько пациенты жалуются на потерю аппетита, вследствие чего происходит потеря массы тела.
- Также бывают мышечные боли и общая слабость.
- Показатели анализов также изменяются.
- Кал становится светлый, слабо окрашенный. Все происходит вследствие потери стеркобилина, еще одного желчного пигмента.
- Моча также меняет свой цвет. Может становиться как слишком светлой, так и слишком темной.
- В крови у пациентов увеличивается содержание прямого и непрямого билирубина.

Диагностика паренхиматозной (печеночной) желтухи
Для диагностики заболевания необходимо:
- Провести общий анализ мочи, кала, а также крови.
- Оценка общей клинической картины.
- Биохимический анализ крови.
- Могут быть назначены определенные инструментальные исследования.
- Клинические анализы
Если у пациента был взят анализ кала и мочи, то в таком случае при данной болезни показатели билирубина и уробилина существенно повышаются, а количество стеркобилина падает, что и вызывает слабую окраску экскрементов человека.
Также понадобятся исследования крови. В таком случае может наблюдаться лейкоцитоз и анемия. Если у пациента паренхиматозная желтуха, биохимия крови – вот что также важно. Тут показатели связанного и несвязанного билирубина и уробилина будут повышены.
В некоторых случаях пациенту назначат и иные дополнительные исследования. Это может быть:
- Определение уровня фолиевой кислоты и витамина В12 в крови.
- Определение онкомаркеров.
- Копрограмма: анализ на паразиты и гельминты.
- Рентгенография . Для определения проблем с желудком, пищеводом и кишечником.
- Холецистография . Это необходимо, чтобы понять, есть ли в желчном пузыре камни.
- УЗИ может дать информацию о состоянии печени и иных важнейших органов.
- КТ или же МРТ .
- Очень редко пациентам назначают еще и биопсию печени.

Классификация паренхиматозной (печеночной) желтухи
Паренхиматозная желтуха может проявляться в нескольких формах, которые имеют свои особенности.
Печеночно-клеточная форма
Такая форма паренхиматозной желтухи развивается на фоне токсического поражения клеток печени. Часто она появляется на фоне вирусных печеночных болезней (гепатитов), отравлений печени различными ядами, медикаментами. Она сопровождается:
- повышением уровня билирубина в крови;
- цитолизом клеток печени (попадание в кровь ферментов, которые выделяли умершие клетки);
- снижением уровня холестерина;
- нарушением свертываемости крови;
- гормональными нарушениями (повышение уровня эстрогенов, сбой в выведении альдостерона). Такие негативные процессы приводят к появлению некоторых неспецифических симптомов – озноб, высокая температура, понос, кожные аномалии (ее покраснение, пальмарная эритема, телеангиэктазия), а также отечность.
Также при гепатитах или циррозе иногда наблюдается скопление жидкости в брюшной полости (асцит). При печеночно-клеточной форме желтухи врач при осмотре часто обнаруживает внизу живота увеличенные вены.
Холестатическая форма
Она появляется вследствие ухудшения оттока желчи, из-за чего происходит застой билирубина и глюкуроновой кислоты. Этот процесс происходит на фоне холестаза (нарушение оттока желчи), воспалительного поражения желчных протоков, а также расслабления мышц желчных путей у беременных женщин.
При этом наблюдается обесцвечивание кала, потемнение мочи, пожелтение кожи и появление зуда. В крови больного обнаруживают высокий уровень холестерина, желчных кислот и щелочной фосфатазы. При ухудшении оттока желчи в кишечник нарушается всасывание витаминов и переработка липидов. Это может негативно отразится на здоровье человека:
- появляется сухость кожи и слизистых оболочек;
- ухудшается зрение (особенно в ночное время);
- изменяется эпителий бронхов;
- возникают кожные аномалии в виде гиперкератоза (утолщение рогового слоя эпидермиса);
- поражается мозжечок;
- ухудшается координация. Такие патологические явления происходят вследствие нарушения поступления в организм витаминов (особенно А и Е).
Читайте также: Острый гепатит: причины, лечение, профилактика
Энзимопатическая форма
Энзимопатическая желтуха проявляется вследствие снижения количества ферментов, которые способствуют расщеплению билирубина. Часто она наблюдается у близких родственников, что свидетельствует о ее генетической природе. Такая болезнь легко поддается лечению, но ее очень сложно дифференцировать из-за отсутствия специфической симптоматики.

Лечение паренхиматозной (печеночной) желтухи
Любое лечение необходимо начинать с установления формы патологии, тяжести ее течения, а также причины, которая ее спровоцировала. Для этого следует пройти ряд диагностических процедур. В первую очередь врач осматривает пациента, выслушивает его жалобы, проводит пальпацию печени. Дальше назначают:
- анализ крови (общий и биохимический);
- анализы мочи и кала;
- тесты, которые определяют наличие антител к вирусам в крови, их ДНК (ИФА, ПЦР);
- ультразвуковое исследование печени;
- компьютерную томографию;
- биопсию печени.
После проведения тщательного обследования и постановки диагноза врач подбирает лечение с учетом:
- причины и формы болезни;
- ее стадии;
- тяжести течения;
- индивидуальных особенностей пациента (его возраста, пола, наличия аллергических реакций и сопутствующих заболеваний).
Традиционное медикаментозное лечение печеночной желтухи направлено на устранение причины симптома и проведение восстанавливающей терапии. С этой целью используют препараты таких групп:
- Противовирусные средства. Они помогают вылечить гепатиты. Для этого часто назначают интерфероны (Виферон, Пегинтрон), новые препараты (Гепцинат, Харвони) и др.
- Антибиотики. Их применяют при бактериальном поражении печени (Доксициклин).
- Иммуностимуляторы (Полиоксидоний).
- Глюкокортикостероиды применяют при аутоиммунном заболевании печени (Преднизолон).
- Противотоксиновая (антидотная) терапия. Ее применяют при действии некоторых токсинов (например, при передозировке парацетамолом используют N-ацетилцистеин).
- Гепатопротекторы. Они способны восстанавливать клетки печени. Среди таких препаратов Гептрал, Силимарин, Фосфоглив, Эссенциале, Карсил.
- Комплексы витаминов и микроэлементов (витамины В, А, Е, D, кальций).

Дополнительная терапия заключается в применении отваров шиповника, гвоздики, кукурузных столбиков, а также физиопроцедур (ультрафиолетовое облучение). Такое лечение не всегда дает положительные результаты, поскольку позволяет справиться только с симптоматикой, не устраняя причины.
Обязательно в лечении печеночной желтухи назначается коррекция питания. Это необходимо, чтобы улучшить пищеварение и уменьшить нагрузку на печень.Диетотерапия заключается в отказе от вредных продуктов (жареного, копченого, соленого, острого) и напитков (кофе, крепкого чая, газированных напитков и алкоголя).
Профилактика и осложнения
Чтобы не допустить печеночной желтухи, следует придерживаться профилактических мер. Среди них такие:
- вовремя лечить инфекционные болезни печени;
- вести здоровый образ жизни;
- не злоупотреблять алкоголем;
- не принимать бесконтрольно высокие дозы любых медикаментов;
- избегать отравления ядами и химическими веществами.

Почему так важно вовремя обнаружить и лечить желтуху?
Чем раньше начато лечение, тем благоприятнее прогноз. Последняя стадия паренхиматозной желтухи приводит к нарушениям работы печени и желчного пузыря. Это проявляется циррозом, появлением раковых клеток, печеночной недостаточностью.
В некоторых случаях у пациента развивается печеночная кома, которая часто провоцирует смерть пациента. К тому же высокий уровень билирубина может негативно отразится на нервной системе человека.
Паренхиматозная желтуха является специфическим синдромом, который сопровождает практически все патологии печени. Она проявляется в разных формах и имеет три стадии, в зависимости от которых отмечают наличие дополнительных симптомов. Лечение желтухи зависит о причины ее появления и тяжести течения, поэтому самостоятельно лечить данный симптом крайне не рекомендуется.
Паренхиматозная желтуха состояние, развивающееся из-за повреждения гепатоцитов и холангиол. Распознать его можно по покраснению кожных покровов, слизистых оболочек, склер, потемнению мочи и обесцвечиванию кала. Также пациенты могут жаловаться на резкие боли в области правого подреберья. Диагностировать паренхиматозную желтуху можно при помощи биохимического анализа крови. Заболевание требует обязательного и комплексного лечения, так как может привести к серьезным осложнениям.
Обычно паренхиматозная желтуха возникает из-за патологий, при которых нарушается обмен веществ в печени или же процесс транспортировки билирубина. Существует несколько вариантов паренхиматозного желтушного синдрома: печеночно-клеточный, холестатический, энзимопатический. Чаще всего болезнь развивается из-за инфекционного гепатита, реже – токсического повреждения.
Что такое паренхиматозная желтуха?
Паренхиматозная желтуха заболевание, при котором значительно повышается уровень прямого билирубина в крови. Из-за того, что структура печеночных клеток нарушается, этот элемент попадает в желчные протоки. В результате билирубин отправляется в капилляры крови – и распространяется по всему организму.
Происходит такое нарушение в работе печени из-за повреждения гепатоцитов. Естественный процесс превращения свободного билирубина в прямой нарушается. Определить паренхиматозную желтуху несложно: у пациента быстро увеличивается в размерах печень, возникает боль в животе, лицо приобретает красноватый оттенок.
Паренхиматозная желтуха бывает гепатоцеллюлярной и постцеллюлярной. При этом первый тип подразделяется на 3 подтипа: микросомальный, премикросомальный, постмикросомальный. Врачу придется провести расширенную диагностику и определить конкретную разновидность болезни ведь от этого зависит тактика лечения. Статистика Всемирной Организации Здравоохранения утверждает, что чаще всего паренхиматозная желтуха возникает у новорожденных и пожилых людей.


Основные симптомы паренхиматозной желтухи
Степень выраженности симптомов при паренхиматозной желтухе зависят от запущенности патологического процесса, а также причины, которая поспособствовала развитию болезни. Стандартно заподозрить патологию удается по следующим факторам:
- покраснение кожных покровов и слизистых оболочек;
- появление кожного зуда;
- слабость, апатия;
- боль в области правого подреберья;
- отсутствие аппетита, снижение массы тела;
- головная боль, общее недомогание;
- лихорадка;
- каловые массы приобретают светлый оттенок;
- изменение цвета мочи;
- головокружение;
- увеличение печени и селезенки в размерах;
- асцит скопление жидкости в брюшной полости.
Возможные причины паренхиматозной желтухи
Спровоцировать паренхиматозную желтуху могут различные патологические состояния, которые нарушают способность гепатоцитов захватывать, связывать и превращать желчь в билирубин. Заболевание может быть как врожденным, так и приобретенным. Среди основных причин паренхиматозной желтухи выделяют следующие факторы:
- Инфекционные гепатиты. Спровоцировать гибель гепатоцитов могут гепатиты А, B, C, D, Е. Подобное происходит из-за опосредованного цитотоксического эффекта этих вирусных возбудителей. Также причиной паренхиматозной желтухи может выступать герпетическая, аденовирусная или энтеровирусная инфекции, инфекционный мононуклеоз, сепсис, лептоспироз;
- Токсическое влияние. Разрушить печеночную ткань и спровоцировать паренхиматозную желтуху способны различные гепатотропные яды. К ним относят окислители на основе окислов азота, гидразин, хлорэтан, этиленгликоль. Также токсически влияет на печень алкоголь;
- Перерождение печеночной паренхиматозной ткани>. Из-за фиброза, цирроза печени, склерозирующего холангита функциональная ткань печени заменяется соединительной. Это также происходит при печеночной недостаточности, гепатоцеллюлярных карциномах и других формах первичного рака печени;
- Аутоиммунное поражение гепатоцитов. Подобное происходит из-за повышения титра аутоантител. Спровоцировать его могут ревматоидный артрит, болезнь Шегрена, гломерулонефрит, аутоиммунный тиреоидит;
- Внутрипеченочный холестаз. Причиной разрушения гепатоцитов может выступать нарушение проницаемости печеночных мембран. Это характерно для беременных, пациентов с холестазом, холестатическим гепатитом, муковисцидозом;
- Наследственные заболевания. Паренхиматозная желтуха может возникнуть и как врожденный дефект. Чаще всего такая форма диагностируется при синдроме Жильбера, Криглера-Найяра, Дабина-Джонсона, Ротора, внутрипеченочные нарушения. Спровоцировать паренхиматозную желтуху могут ишемия и эндотоксические изменения в печени, сердечная недостаточность, трансфузии, последствия хирургических вмешательств, парентеральное питание, длительное голодание.
Методы диагностики паренхиматозной желтухи
Основной признак, по которому врач может заподозрить паренхиматозную желтуху, — это изменение цвета кожи. Лицо таких пациентов приобретает красноватый, шафрановый оттенок. Печень при пальпации становится плотной, увеличенной. В некоторых случаях увеличивается в размерах и селезенка. Обычно для диагностики паренхиматозной желтухи достаточно общего и биохимического анализов крови. В их определяется:
- Повышенный уровень общего, прямого и непрямого билирубина;
- Увеличение показателей повреждения печени АЛТ, АСТ, щелочной фосфатазы, тимоловой пробы;
- Уменьшение концентрации альбуминов, фибриногена.
В общем анализе мочи обнаруживаются желтые пигменты. Исследование кала определяет пониженное содержание стеркобилиногена в нем. Дополнительно проводятся инструментальные методы диагностики:
- УЗИ печени определяет размер и структуру этого органа, выявляет любые изменения в его тканях. Позволяет на начальных стадиях диагностировать фиброзные очаги;
- МРТ органов брюшной полости позволяет определить возможную причину паренхиматозной желтухи, выявляет степень тяжести патологического процесса, возможные осложнения;
- Непрямая ультразвуковая эластометрия оценивает механические свойства печеночной ткани. Выявляет начальные стадии фиброза.
В некоторых случаях диагностика паренхиматозной желтухи требует проведения чрескожной пункционной биопсии. Процедура выполняется под контролем УЗИ. Врач аккуратно забирает часть печеночной ткани и отправляет ее на гистологическое исследование.
Лечение паренхиматозной желтухи
Основная цель лечения паренхиматозной желтухи – устранение причины возникновения этого заболевания и стабилизация самочувствия пациента. Врачи делают все возможное, чтобы восстановить функции гепатоцитов и устранить патологические признаки, вызванные повышением уровня билирубина в крови. Схема лечения при паренхиматозной желтухе зависит от возраста пациента, наличия сопутствующих заболеваний, уровня нарушения. Стандартно назначаются следующие лекарственные препараты:
- Антибиотики устраняют инфекционных агентов, которые могли вызвать паренхиматозную желтуху;
- Противовирусные средства подавляет активность вирусов, способствующих повреждению печеночной ткани;
- Иммуномодуляторы повышают защитные способности организма, дают ему силы бороться;
- Кортикостероиды купируют воспалительный синдром, избавляют от острых болезненных ощущений;
- Цитостатики противоопухолевые препараты, которые нарушают процесс роста;
- Химиотерапевтические средства снижают вероятность развития таких осложнений, как печеночная карцинома или рак печени.
При появлении признаков интоксикации проводится инфузионная терапия. Если произошло токсическое поражение печени, назначаются специфические антидоты. Чтобы нормализовать работу печени, назначаются гепатопротекторы. Они стимулируют регенерацию клеток печени, стабилизируют их мембраны. Улучшить обменные процессы в желчном пузыре способна урсодезоксихолевая кислота.
Чтобы минимизировать риск склерозирования тканей, пациентам с паренхиматозной желтухой назначают препараты группы периферических вазодилататоров. Они способствуют расширению сосудов, за счет чего улучшается кровоснабжение печени.
Если уровень прямого билирубина в крови экстремально высок, проводится фототерапия. С ее помощью удается расщепить его на более простые соединения. Они легко растворяются в воде и выводятся почками. Также на время лечения пациенту необходимо соблюдать специальную диету, которая предполагает сокращение животных жиров.
В редких случаях паренхиматозная желтуха протекает тяжело. При развитии серьезных нарушений показаны плазмаферез, гемосорбция, При массивной деструкции гепатоцитов печени необходима пересадка этого органа от донора.
Прогноз
Обычно печени удается самостоятельно справиться с паренхиматозной желтухой. Также возможно длительное скрытое течение болезни: когда клинические признаки патологии есть, но симптомы – отсутствуют. Такое состояние долгое время пагубно влияет на печень, способствует развитию множественных осложнений. Среди них печеночная недостаточность, гепатоцеллюлярная карцинома, рак печени.
На начальных стадиях паренхиматозная желтуха хорошо поддается лечению и не вызывает каких-либо осложнений. Грамотно подобранная терапия и строгое соблюдение всех предписаний врача позволяет оперативно избавиться от патологии и предотвратить развитие осложнений со стороны печени.
Если паренхиматозная желтуха возникла у ребенка, формируется острое нарушение кровообращения во всех органах и системах. Это вызывает нарушение их умственного развития. Запущенные формы паренхиматозной желтухи, сопровождаемые повышенным уровнем билирубина в крови, приводят к общей интоксикации организма. Также болезнь вызывает значительное повреждение нервной системы: пациенты жалуются на судороги, ухудшение слуха, паралич. Возможен летальный исход.
Профилактика
Защититься от паренхиматозной желтухи можно, если сделать все возможное для недопущения болезней, которые ее вызывают. Врачи рекомендуют соблюдать следующие правила:
- Не занимайтесь самолечением любые препараты принимайте только после консультации со специалистом;
- Откажитесь от употребления спиртных напитков;
- Не допускайте обострения хронических болезней;
- Соблюдайте меры личной гигиены;
- Следите за массой тела;
- Ведите здоровый и активный образ жизни;
- Правильно и сбалансированно питайтесь;
- Соблюдайте меры безопасности при работе с химическими препаратами;
- Ежегодно сдавайте анализы крови и мочи, проходите УЗИ брюшной полости.
Если вы заподозрили у себя признаки паренхиматозной желтухи или же пытаетесь от нее избавиться, обязательно обратитесь в медицинский центр Медскан. Опытные врачи назначат необходимое обследование и разработают индивидуальный план лечения. С ними вы сможете избавиться от паренхиматозной желтухи и минимизировать риск возможных осложнений.
Общие сведения
Желтуха — это желтушное окрашивание кожи и слизистых оболочек, которое появляется при повышении в крови уровня билирубина (продукт распада гемоглобина). Она возникает в том случае, если по каким-то причинам нарушается равновесие между образованием билирубина и выведением. Окрашивание кожи появляется уже при уровне билирубина 34 мкмоль/л. Желтуха — это не заболевание, а клинический синдром, возникающий при многих заболеваниях. Установление причины чрезвычайно важно, поскольку от этого зависит лечение. В зависимости от причины повышения билирубина выделяют истинную желтуху и ложную. Первый вид связан с накоплением в крови и тканях билирубина. Ложная или псевдожелтуха развивается при накоплении в коже каротинов (это происходит при длительном употреблении и в большом количестве моркови, тыквы, апельсинов).
Патогенез
Механизмы развития желтухи разные:
- избыточное образование билирубина при массивном распаде эритроцитов и, соответственно, гемоглобина;
- нарушение захвата билирубина печеночной клеткой (этот процесс происходит при участии определенных ферментов и белков);
- нарушение связывания билирубина в печеночной клетке (процесс контролируется ферментными системами);
- уменьшение выделения билирубина в желчь;
- закупорка желчевыводящих путей.
По патогенезу желтуха бывает надпеченочной, печеночной (или паренхиматозной) и подпеченочной (обтурационной). При паренхиматозной нарушается процесс захвата, связывания и выведения билирубина клетками печени. Этот вид желтухи развивается также и при задержке желчи в мелких протоках внутри печени (внутрипеченочный холестаз). Такой механизм встречается при гепатитах, токсических гепатитах и циррозе печени. Билирубин не выводится через печень в протоки и повышается его уровень в крови.
Патогенез механической (подпеченочной) связан с частичной/полной непроходимостью желчевыводящих путей. При этом печень нормально связывает билирубин, но нарушается его отведение желчи в кишечник (он накапливается в клетках и выводящих путях). Выше от места препятствия повышается давление и компоненты желчи, в частности билирубин, из межклеточных тканей попадают в кровь. В плазме повышается уровень связанного билирубина, он выделяется с мочой, и она приобретает цвет пива. Поскольку в кишечник желчь не поступает, кал обесцвечивается. Длительная обструкция путей и холестаз (несколько месяцев) влечет развитие билиарного цирроза печени.
Гемолитическая желтуха развивается при массивном распаде эритроцитов с чрезмерным образованием непрямого билирубина. В том количестве, в котором образуется непрямой билирубина, печень не может его «переработать» — превратить в связанный. Распад эритроцитов отмечается при наследственных гемолитических анемиях, гиперфункции селезенки, где в большей части происходит разрушение эритроцитов (первичный и вторичный гиперспленизм).
Классификация
Выделяют следующие виды желтух:
- надпеченочная;
- печеночная;
- подпеченочная.
Степени выраженности желтухи:
- легкая (билирубин общий достигает 85 мкмоль/л);
- умеренная (показатель общего билирубина 86-170 мкмоль/л);
- выраженная (170 мкмоль/л).
По длительности:
- острая (сроки желтушного окрашивания до 3 месяцев);
- затяжная (3-6 месяцев);
- хроническая (более 6 месяцев).
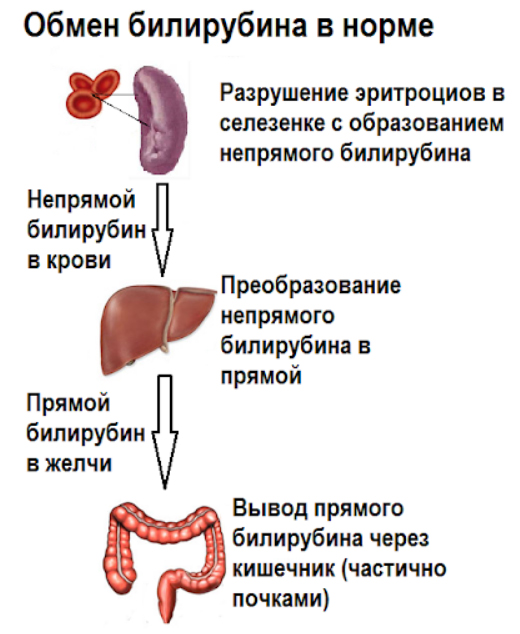
Непрямой билирубин, образовавшийся при разрушении гемоглобина в ходе физиологического обновления эритроцитов, переносится с кровью в печень. В клетках печени в результате ферментативных реакций он преобразуется в прямой (связывается) и вместе с желчью попадает в кишечник. Основная часть билирубина выводится с калом, а небольшая часть с мочой.
Часто у пациентов возникают вопросы: желтуха и гепатит — это одно и тоже или желтуха — это какой гепатит? Эти вопросы не совсем корректные. Желтуха — это симптом различных заболеваний, при которых нарушается обмен билирубина. Действительно, желтушный синдром чаще всего встречается при заболеваниях печени и на первом месте стоит гепатит, который имеет различное происхождение — инфекционное, токсическое, медикаментозное. Именно вирусный гепатит А, который наиболее часто встречается, на обиходном языке называют «желтуха».
Также не исключаются желчекаменная болезнь, холангит и другие заболевания печени и желчевыводящих путей, которые проявляются желтушным окрашиванием кожи.
В том случае, если поражается ткань (паренхима) печени, возникает ее некроз и нарушается функция в отношении связывания билирубина, говорят о паренхиматозной желтухе. При этом нарушается захват свободного билирубина из крови и связывание его. Этот вид желтухи развивается при различных гепатитах и циррозах. Инфекционное или токсическое поражение печеночных клеток полностью или частично нарушает их функцию.
При этом виде желтухи увеличивается уровень и свободного и связанного билирубина, поскольку он обратно всасывается в кровь из желчных капилляров. Связанный билирубин хорошо растворяется в воде, проходит барьер почек, поэтому обнаруживается в моче, придавая ей темную окраску. Возникает желтушное окрашивание слизистых и кожи. Паренхиматозная желтуха развивается и при задержке желчи (внутрипеченочный холестаз) в мелких протоках внутри печени. Данный механизм желтух характерен для вирусных гепатитов, мононуклеоза, лептоспироза, воздействия на печень лекарств, алкоголя, химических веществ, грибных токсинов.
Самым распространенным является вирусный гепатит А, который называют «желтуха» в обиходе. Как передается желтуха? Вирусные гепатиты A, E и F передаются фекально-оральным путем — ими можно заразиться при наличии вируса в воде, на продуктах питания, через предметы обихода, на которых присутствует вирус. Это возможно, если инфицированный не соблюдает гигиену рук и участвует в приготовлении пищи, если он грязными руками прикасается к предметам общего обихода и столовым приборам. Окружающие тоже должны часто мыть руки и особенно перед приемом пищи, больному выделить отдельную посуду, которую подвергать кипячению. Вирусы гепатитов A, E и F попадают с пищей в желудок, в кишечник и через кровь в печень, где они активно размножаются. Потом вирусы с желчью попадают в просвет кишечника и выводятся с калом, загрязняя среду. Вирус гепатита А устойчив к различным воздействиям среды. При комфортной температуре 20 С он в фекалиях сохраняется 30 суток, в воде несколько месяцев, а в замороженной рыбе и морепродуктах — целый год. Вирус гепатита А сохраняется при замораживании и нагревании, но при кипячении погибает через 5 минут. Учитывая это важно, соблюдать температурный режим при приготовлении пищи и не употреблять морепродукты без термической обработки.
Заразна ли желтуха после ее исчезновения у больного? Как указывалось выше больной наиболее заразен в конце инкубации и в преджелтушный период. Когда появилась желтуха, выделение вируса в среду значительно уменьшается и больной почти не опасен для других. Наиболее восприимчивы к вирусу дети с 3 до 7 лет и молодежь. Иммунитет после этих гепатитов пожизненный. Вирусные гепатиты B, C, D, G, TTV и SAN у взрослых передаются при переливании крови, инъекциях, стоматологическом лечении, гемодиализе, при тесном бытовом контакте, половым путем (при контактах с инфицированным), а также от матери к плоду.
При надпеченочной (гемолитической) желтухе происходит быстрый распад эритроцитов и повышенная продукция билирубина, который недостаточно захватывается печенью. Печень не захватывает билирубин из-за недостаточной активности трансфераз печени — такая причина желтухи при синдроме Жильбера и Найяра (наследственные синдромы). Причинами гемолитической желтухи может быть воздействие на организм гемолитических ядов. Гемолитические кризы с желтухой периодически бывают при врожденной гемолитической анемии (микросфероцитоз). При гемолитической желтухе повышены показатели свободного билирубина, а уровень его зависит от активности гемолиза. Уровень связанного билирубина не повышен. Отмечается умеренно выраженная анемия и повышение СОЭ.
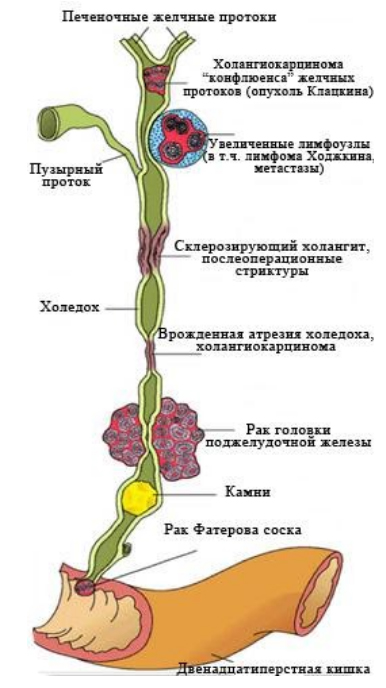
Что такое механическая желтуха? При этом виде процесс локализуется в желчных протоках вне печени, в связи с чем нарушается отток желчи. Механическая обтурация у взрослых вызывается многими факторами: сужение протока, закупорка протока камнем, опухолью в протоке, а также сдавлением общего желчного протока головкой поджелудочной железы при опухоли, кисте, абсцессе. Даже не крупные камни затрудняют отток желчи.
Причины
В связи с разнообразием видов желтух, имеются разнообразные причины их появления.
- Гепатиты инфекционной природы (острые и хронические вирусные гепатиты).
- Токсический медикаментозный гепатит. У 2-5% больных отмечаются побочные эффекты препаратов в виде токсического гепатита с желтухой. Токсичными препаратами являются противотуберкулёзные препараты (Изониазид, Рифампицин, Пиразинамид), салицилаты, тетрациклины, противоопухолевые, хлорпромазин, диазепам, эритромицин, сульфаниламидные, нитрофураны, карбамазепин, сахароснижающие (хлорпропамид, толбутамид), иммуносупрессанты (циклоспорин), антигельминтные (тиабендазол). При прекращении приема токсических препаратов выздоровление происходит длительно (несколько месяцев и лет), а иногда поражение печени прогрессирует до развития цирроза (например, такой вариант развития может быть при приеме нитрофуранов). Токсические повреждения печени проявляются повышением печеночных ферментов без симптомов (безжелтушный вариант лекарственного гепатита). Если прием препаратов продолжается, развивается тяжелый гепатит с желтухой.
- Наследственное нарушение обмена билирубина — синдром Аагенеса, Жильбера, Криглера-Найяра, Ротора, Дабина-Джонсона и другие. При синдроме Жильбера выраженность желтухи невысокая. Симптом появляется при простудных заболеваниях, голодании, напряжении (физическом и психоэмоциональном). Увеличение печени незначительное или отсутствует. Заболевание выявляется в молодом возрасте.
- Аутоиммунные заболевания печени. Хронический аутоиммунный гепатит часто развивается одновременно с другими аутоиммунными заболеваниями — гипотиреоз, псориаз, язвенный колит, ревматоидный артрит. Аутоиммунный гепатит в 4 раза чаще встречается у женщин. Диагноз требует гистологического подтверждения (проводится биопсии печени).
- Склерозирующий холангит. Аутоиммунное холестатическое заболевание печени. Отличается прогрессирующим течением и приводит к циррозу. Имеется взаимосвязь с болезнью Крона и язвенным колитом. Фиброзные изменения происходят во внутри- и внепеченочных желчных протоках. В результате этого развивается их облитерация (сужение). Встречается чаще у мужчин в возрасте 30-45 лет. Симптомы появляются сразу: у 50% больных появляется зуд, боль, слабость, потеря веса, лихорадка. Желтуха присоединяется позже.
- Цирроз печени.
- Желчекаменная болезнь.
- Сужение желчного протока после операции.
- Злокачественные новообразования протоков и поджелудочной железы.
Симптомы желтухи у взрослых
Если рассматривать вирусные гепатиты, то инкубационный период ничем не проявляется. Затем следует преджелтушный период, который может длиться 3-15 дней (чаще всего неделю). Первые признаки этого периода разнообразны:
- катаральный синдром в виде лихорадки, заложенности носа, озноба, разбитости, покраснения зева (характерны для гепатита A и E);
- диспептический — снижается аппетит, появляется тошнота и рвота, беспокоят боли в животе, вздутие, понос или запор (характерны для гепатита A, E, TTV);
- астеновегетативный, который проявляется слабостью, выраженной вялостью и апатией, нарушением сна (встречается при всех гепатитах);
- боли в суставах, мышцах, костях, сыпь на коже чаще в области суставов (бывает при гепатите B и D, несколько реже при C).
Затем следует желтушный период и первые признаки желтухи у взрослых появляются на склерах —желтеет оболочка глазного яблока.
При вирусном гепатите В инкубационный период длительный от 1,5 до 6 месяцев. Начало заболевания постепенное. В преджелтушном периоде, который длится 14 дней, отмечаются боль в суставах и животе. При появлении желтухи усиливается интоксикация и ухудшается общее самочувствие. Желтушный период более длительный — 3–5 недель. При гепатите С желтуха встречается у 40% детей, и она не очень длительная (2 недели). Чаще протекает в безжелтушной форме. Интоксикация слабо выражена.
Анализы и диагностика
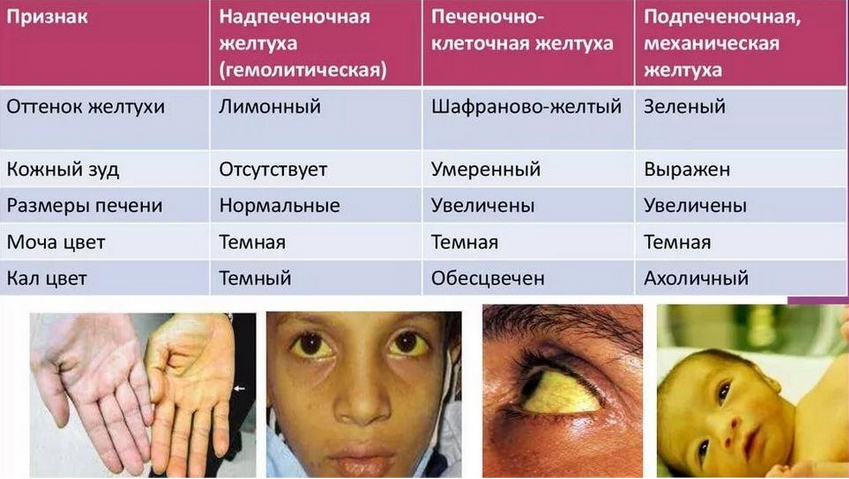
В диагностике желтух основное значение придается биохимическим пробам: определение уровня билирубина (общий, прямой и непрямой), исследование ферментов печени, которые являются индикатором поражения печеночных клеток (АЛТ, АСТ, ГГТ — гамма-глутамилтрансфераза). В норме уровень общего билирубина 0,5– 20,5 мкмоль/л, прямой – 0-4,3 мкмоль/л, непрямой – 0-16,2 мкмоль/л. При паренхиматозной повышается общий, непрямой и прямой билирубин, поскольку повреждается печеночная клетка. При гемолитической повышен показатель общего и непрямого билирубина. При механической — общий и прямой, а непрямой в пределах нормы.
- При вирусных гепатитах определяются маркеры вирусных гепатитов А, В, С, D, G, а также TTV цитомегаловируса. Наличие даже одного маркера, определенного методом ПЦР, подтверждает вирусный гепатит. Отсутствие маркеров вирусных гепатитов отвергает их наличие.
- УЗИ выявляет камни в билиарной зоне, опухоли и кисты.
- КТ подтверждает наличие камней, опухоли или кисты при механической желтухе.
- При подозрении на опухоль назначаются онкомаркеры — альфа-фетопротеин и раково-эмбриональный антиген.
Лечение желтухи у взрослых
Важным является установление причины желтухи и проведение лечения, направленного на ее устранение. При вирусных гепатитах проводится консервативное лечение, при камнях в желчном пузыре, кистах и опухолях поджелудочной железы — хирургическое лечение. При медикаментозных гепатитах на первом месте стоит отмена гепатотоксичных препаратов, проведение дезинтоксикации и восстановление функции печени. При внутрипеченочном холестазе, не связанном с обструкцией выводящих путей, назначаются препараты урсодезоксихолевой кислоты (Урсосан, Урсохол).
Основное в лечении синдрома Жильбера и Мейленграхта — фенобарбитал. В лечении болезни Криглера-Найяра применяется фототерапия, переливания альбумина, а также плазмаферез. Фототерапия разрушает в тканях билирубин. Этот метод помогает в 50% случаев. Частые сеансы (16 часов в сутки) продлевает жизнь больным. Но даже при хорошем эффекте в первые 15-20 лет у больных развивается ядерная желтуха (необратимое повреждение головного мозга). Единственным выходом при этом заболевании является трансплантация печени, а фототерапия рассматривается как подготовка к ней.
Независимо от причины желтухи существуют общие подходы к лечению:
- Диета №5. В питании ограничиваются жиры, жирная жареная пища. Блюда готовятся отваривание или запеканием без жира.
- Средства метаболической терапии, которые улучшают обмен в печени: Рибоксин, адеметионин (препараты Гептрал, Самелис, Гептор, Гептразан), Метионин, тиоктовая кислота (препараты Липоевая кислота, Берлитион, Липотиоксон, Итилокт). Гептрал и другие препараты сначала вводятся внутривенно, а потом больного переводят на таблетки.
- Для снижения цитолиза (распада печеночных клеток) назначаются фосфолипиды (Ессенциале, Эслидин, Эссливер форте, Фосфонциале, Ливенциале) и глицирризиновая кислота (Фосфоглив).
- Ферментные препараты (Креон, Мезим форте, Фестал), которые улучшают пищеварение
- Витаминотерапия. Аскорбиновая кислота, витамины В1, В6, никотиновая кислота. Жирорастворимые витамины А, Е, К, D. Особенно показаны витамины при длительном холестазе.
- При выраженной желтухе для дезинтоксикации, профилактики печеночной энцефалопатии и снижения билирубина назначается инфузионная терапия. Больным внутривенно капельно вводят Гепасол А и Гемодез.
- При зуде дополнительно назначается холестирамин, холестирол и препараты урсодезоксихолевой кислоты.
При легкой форме вирусного гепатита А лечение может проводиться дома, но в окружении больного должен соблюдаться санитарно-эпидемиологический режим (обработка дезсредствами комнаты, поверхностей, санузла, кипячение посуды, нательного белья, полотенец и т. д.). Больным назначают Стол №5а с переходом на №5, полупостельный режим, обильное питье до момента появления светлой мочи.
Из медикаментов назначаются:
- Желчегонные препарты (холекинетики): Сорбитол, Холемакс, Холос, Берберина сульфат, Холеритин. Холекинетики усиливают тонус пузыря и одновременно расслабляют желчевыводящие пути. Эти эффекты создают благоприятные условия для продвижения желчи, поэтому предотвращается ее застой желчи. Пузырь своевременно освобождается от желчи, доставляя ее в двенадцатиперстную кишку.
- Применение холекинетиков налаживает функцию пищеварительной системы. Данные средства назначают после окрашивания стула.
- Холеспазмолитики Но-шпа, Папаверин, Спазмолитин, Дротаверин, Холагол, Мебеверин, Бесалол.
- Витамины (или поливитамины).
- При среднетяжелой форме и интоксикации в течение 2-5 дней дополнительно назначается дезинтоксикационная терапия.
- При тяжелом течении обязательно проводится дезинтоксикационная терапия, назначаются антиферментные препараты (Контрикал, Улинастатин, Гордокс), гормоны, гепатопротекторы (урсодезоксихолевая кислота, эссенциальные фосфолипиды, силимарин — Карсил, Легалон, Силибор, Гепактив, Левасин).
- При гепатитах B, C и D не исключено назначение противовирусных препаратов и интерферонов.
После выписки больным рекомендуются диета, ограничение нагрузки, гепатопротекторы, желчегонные препараты, поливитамины. Расширение физической нагрузки и диеты проводится индивидуально.
Можно ли быть донором, если болел желтухой? Это зависит от того, какой гепатит перенес пациент. Перенесенный гепатит А не считается противопоказанием к донорству, поскольку нет носительства этого вируса. Однако, определённые ограничения все-же имеются: с момента выздоровления пациента должно пройти год и более, а кровь будет использована для производства иммуноглобулина. Лица, переболевшие гепатитом В и С, донором быть не могут, поскольку они являются носителями вируса. Перед сдачей крови все доноры обследуются на маркеры гепатитов B и C.
Доктора
Лекарства
- Гепатопротекторы: Гептрал, Самелис, Гептор, Гептразан, Липоевая кислота, Берлитион, Липотиоксон, Итилокт, Ессенциале, Эслидин, Эссливер форте, Фосфонциале, Ливенциале, Фосфоглив, Карсил, Легалон, Силибор, Гепактив, Левасин.
- Спазмолитики: Но-шпа, Папаверин, Спазмолитин, Дротаверин, Мебеверин, Дуспаталин, Меверин, Мебсин Ретард, Спарк, Аспазмин.
Процедуры и операции
Оперативное лечение показано при механической желтухе — удаляются опухоли, камни, кисты, стриктуры, которые создают препятствие для оттока желчи.
Диета
Диета 5-й стол
- Эффективность: лечебный эффект через 14 дней
- Сроки: от 3 месяцев и более
- Стоимость продуктов: 1200- 1400 руб. в неделю
Диета Стол №5а
- Эффективность: лечебный эффект через 5-7 дней
- Сроки: 2-6 недель
- Стоимость продуктов: 1300 — 1400 рублей в неделю
Диета Стол 5б
- Эффективность: Лечебный эффект через 10 дней
- Сроки: Постоянно
- Стоимость продуктов: 1300-1400 рублей в неделю
Щадящее питание направлено на восстановление ткани печени и улучшение ее функции. В разгар болезни рекомендуется более строгая Диета № 5а, которую расширяют — Диета №5. Несмотря на с ограничения, питание должно быть полноценным, по содержанию белков и углеводов, а количество жира ограничивают. Количество белков в пределах 100-110 г за счет белка животного происхождения: нежирное отварное мясо и рыба, нежирный творог, омлет белковый, кефир и йогурт. Большинство мясных блюд готовят на пару или запекают в фольге, чтобы не образовывалась корочка.
В рацион вводят растительные масла (оливковое, подсолнечное, кукурузное) как добавка в готовые блюда и овощные салаты. Масло сливочное разрешается в количестве 20-25 г. Допускаются легкоусвояемые углеводы (сахар, джем, мед, варенье, хлеб пшеничный, несдобное печенье). Основу сложных углеводов составляют крупы — гречневая, овсяная, рисовая, манная, пшеничная. Каши готовят на воде или с добавлением молока. Овощи отварные, паровые в виде пюре и суфле. Разрешаются тыква, картофель, кабачки цветная капуста. Жидкость не ограничивается, вводятся фруктовые, ягодные и овощные соки, компот из сухофруктов, кисели, некрепкий чай, травяные чаи, отвар шиповника. Пищу принимают небольшими порциями до 5-6 раз в день. Такой режим питания способствует регулярному желчеотделению и застой желчи не развивается.
Исключаются свинина, гусь, утка, печень, почки, жареное мясо, копчености, консервы (мясные и рыбные), любые колбасы, икра рыб, редис, репа, белокочанная капуста, чеснок, лук, щавель, шпинат, квашеные и маринованные овощи, все пряности, натуральный кофе, газированные напитки, выпечка сдобная и из слоеного теста, шоколад, халва, выпечка с кремом, мороженое. После перенесенного вирусного гепатита больные должны следить за своим питанием и строго соблюдать диету в течение 6 месяцев.
Профилактика
Неспецифическая профилактика вирусных энтеральных гепатитов (гепатит А, Е) включает:
- контроль за водоснабжением (безопасность питьевой воды) и санитарным состоянием пищевых объектов;
- соблюдение санитарного режима в лечебных учреждениях;
- утилизации сточных вод;
- своевременная диагностика заболевания и срочная изоляция больных;
- соблюдения личной гигиены (мытье рук безопасной водой).
Специфическая профилактика — проведение вакцинации
Профилактика гепатита A заключается в двукратном введении вакцины — Хавринс-720, Геп-А-ин-ВАК, Вакта, Аваксим. Вакцинацию проводят с интервалом 6-12 месяцев. В течение одного месяца у 100% вакцинированных одной дозой появляются достаточные для защиты уровни антител. Для формирования и устойчивого иммунитета на многие годы (20 лет) рекомендуется введение второй дозы. Вакцинацию против гепатита А проводят с 3-х лет.
Для профилактики гепатита В применяются следующие вакцины: Эувакс, Регеван-В, Энджерикс, Комбиотех, H-B-Vax-II, а также комбинированные — Бубо-Кок и Бубо-М. Бубо-Кок — вакцина против коклюша, дифтерии, столбняка и гепатита В. Бубо-М от столбняка, дифтерии и гепатита В. У детей вакцинация проводится по схеме 0 – 1 месяц -6 месяцев.
Вакцинацию взрослых проводят в следующем режиме:
- первую – в любом возрасте;
- вторую – через 30 дней;
- третью – через 4 месяца после введения первой.
Также имеется вакцина против гепатита А и гепатита В одновременно — Твинрикс. Стандартная схема для детей и взрослых 0 — через 1 месяц – через 6 месяцев.
При парентеральных гепатитах (С, В, Д) правилом безопасности является избегание контактов с биологическими (кровь, слизь, слюна) жидкостями людей. В самых незначительных дозах кровь на бритвах, ножницах и зубных щетках может стать источником заражения. Важно также предохранение при интимных связях. Немаловажное значение имеет соблюдение стерильности инструментов для маникюра, педикюра и татуажа.
Последствия и осложнения
- Молниеносная форма гепатита — фульминантный гепатит, который у 30-80% больных осложняет течение комбинированного гепатита B и D.
- Астеновегетативный синдром (при гепатите А).
- Острая печеночная недостаточность (возможно ее развитие при гепатите B, C и D).
- Печёночная кома. Молниеносное течение, заканчивающееся печеночной комой, встречается при сочетанном поражении печени вирусами гепатита B и D. Из-за массивного некроза печеночной ткани развивается печёночная кома.
- Поражение желчевыводящих путей.
- Переход в хроническую форму (отмечается при гепатитах B, C, D, F, G и TTV).
- Цирроз печени и гепатоцеллюлярный рак печени при гепатите C. Цирроз развивается у 20% пациентов с гепатитом C. Это осложнение также встречается при сочетании гепатита B и D. Цирроз печени проявляется асцитом (наличие жидкости в брюшной полости) и кровотечением из расширенных вен пищевода, что значительно ухудшает качество жизни больных.
- Развитие бессимптомного вирусоносительства.
Прогноз
При гепатитах A и E благоприятный — все пациенты выздоравливают. При гепатитах B, C, D, F, G и TTV отмечается хронизация процесса с возможными ухудшениями в течение жизни. При гепатите С при отсутствии своевременного лечения прогноз неблагоприятный. Если рассматривать гепатиты другой этиологии, например токсический, возможен летальный исход при массивном некрозе печени.
Список источников
- Губергриц Н.Б. Синдром желтухи в клинической практике / Здоровье Украины. 2009, №12, С. 30-33.
- Синдром желтухи в клинике инфекционных болезней. Учебное пособие. Составители Валишин Д. А., Кутуев О. И., Хунафина Д. Х., Бурганова А. Н., Хабелова Т. А. Уфа, 2014. — 42 с.
- Ооновные клинические синдромы при заболеваниях гепатобилиарной системы. Учебно-методическое пособие. Составители Хващевская Г. М., Неробеева С. И., Бобков В. Я., Крыжановский В. Л. Минск: БГМУ, 2018. – 24 с.
- Щербинина М.Б. Современные взгляды на диагностику и лечение холестатических заболеваний печени/ Здоровье Украины, 2016, №3, С. 5-6.
- Интерпретация печеночных проб и их нарушений. По материалам Evaluation of AbnormalLiver Chemistries. Am J Gastroenterol advance online publication/Здоровье Украины. 2018, № 17 (438), С. 45-46.