Дата публикации 30 марта 2022Обновлено 2 августа 2022
Определение болезни. Причины заболевания
Ангионевротический отёк (angioedema) — это резко начинающийся ограниченный отёк кожи или слизистых оболочек, склонный к рецидивированию. Чаще всего он поражает лицо, зону вокруг глаз, губы, гортань или желудочно-кишечный тракт, сопровождается зудом и покраснением.
Синонимы: ангиоотёк, отёк Квинке, гигантская крапивница.
Кратко содержание статьи — в видео:
В 1882 году немецкий врач-терапевт и хирург Генрих Иренеус Квинке изучил острый ангионевротический отёк кожи, и состояние было названо в его честь.
Отёк Квинке — это отёк любой локализации (губ, глаз, языка, гортани, желудочно-кишечного тракта), а не только гортани, как считалось раньше. Он развивается, когда плазма крови выходит из кровеносных сосудов в окружающие ткани из-за повышенной проницаемости сосудистых стенок. Поэтому сейчас вместо термина «отёк Квинке» врачи используют термин «ангиоотёк»: «ангио» в переводе с древнегреческого означает «кровеносные сосуды».
Сосудистые стенки становятся проницаемыми из-за избытка воспалительных веществ, чаще всего гистамина или брадикинина [30]. В зависимости от того, какое вещество участвует, различают три типа ангиоотёка:
- Отёки, обусловленные резким повышением уровня гистамина:
- аллергический;
- псевдоаллергический.
- Отёки, обусловленные повышением уровня брадикинина:
- связанные с дефектом системы комплемента: наследственный и приобретённый;
- связанные с приёмом ингибиторов АПФ.
- Смешанные, когда в развитии отёка участвуют гистамин и брадикинин [1].
В этой статье речь пойдёт о первой группе ангиоотёков. По своей сути такие ангиоотёки — это крапивница с распространением отёка на более глубокие слои кожи и подкожной клетчатки. Они часто сопровождаются зудом и покраснением.
Распространённость
Аллергический и псевдоаллергический ангиоотёки возникают у каждого второго человека с крапивницей [29].
Ангиоотёк может возникнуть в любом возрасте. Всемирная организации по аллергии отмечает, что крапивница и ангионевротический отёк поражают до 20 % населения. По её оценкам, примерно у 10–20 % людей ангиоотёк возникает хотя бы раз в жизни [30].
В США в отделениях неотложной помощи регистрируют более 100 000 обращений в год с ангионевротическим отёком [2]. С 1998 по 2005 годы число госпитализаций с этим диагнозом увеличилось с 3,3 до 4 случаев на 100 000 человек [4].
Причины ангиоотёка
Аллергический антиоотёк появляется при контакте с аллергеном. В качестве аллергена могут выступать:
- Продукты питания: молоко, яйца, пшеница, орехи, арахис, морепродукты (обычно моллюски).
- Пыльца, пыль, перхоть и эпителий животных.
- Лекарства: антибиотики (Пенициллин, В-лактамы); Аспирин и другие нестероидные противовоспалительные препараты (НПВП); наркотики-опиаты; лекарства, используемые во время операций (миорелаксанты или анестетики).
- Препараты, которые используются при аллерген-специфической иммунологической терапии (АСИТ). После нанесения аллергена под язык может появиться отёк и зуд в месте нанесения препарата. Обычно эти симптомы быстро проходят и не требуют изменять дозировку и схему лечения. Тяжёлых системных реакций при АСИТ не отмечалось [26].
- Латекс: латексные перчатки, презервативы и др. [18][24]
При псевдоаллергическом отёке нет аллергической реакции и воздействия аллергена. Отёк развивается при избытке гистамина и других воспалительных веществ. Причиной могут стать:
- Продукты, богатые гистамином: сыр, копчёности, вино, пиво, шоколад, орехи, ягоды (клубника, малина) и цитрусовые, испорченная рыба, чаще всего это тунец, скумбрия, сардина, анчоус, сельдь, тунец, лосось, угорь и марлин. Гистамин в рыбе накапливается из-за неправильного хранения или обработки [9][10].
- Вещества, которые вызывают избыточное образование гистамина и других воспалительных веществ и/или замедляют их выведение из организма, например пищевые добавки: усилители вкуса, консерванты и красители.
- Инфекции: ротавирусные, риновирусные и бактериальные. Чаще становятся причиной крапивницы, но иногда вызывают ангиоотёк.
- Глистно-паразитарные заболевания, такие как стронгилоидоз, токсокароз и филяриоз [11].
- Ожог медузой, крапивой или ядовитым плющом [12][13].
- Физические факторы, например давление. Это редкая причина ангионевротического отёка. В одном из исследований было показано, что из-за эндотрахеальной интубации (введения трубки в гортань) у двух пациентов, у которых раньше не возникало ангиоотёков и аллергии, развился отёк гортани [14].
- Укусы насекомых: клещей, блох, постельных клопов, ос, пчёл и др.
Иногда причину ангиоотёка не удаётся выявить, такой отёк называется идиопатическим, т. е. неясным.
Факторы риска ангиоотёка
- Аллергические заболевания: атопический дерматит, аллергический ринит, бронхиальная астма и др.
- Приём ингибиторов АПФ: Каптоприла, Эналаприла, Лизиноприла и др. Эти препараты применяются для лечения гипертонии и сердечной недостаточности. Согласно одному исследованию, приём ингибиторов АПФ вызывает развитие ангиоотёка в 0,1–1 % случаев [19]. Риск выше у афроамериканцев, женщин, курильщиков и людей старше 65 лет [7][17][31].
- Предположительно, приём лекарственных препаратов: Омепразола и Сертралина [5][34].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы отёка Квинке
Симптомы аллергического и псевдоаллергического ангиоотёка обычно появляются быстро: после контакта с аллергеном или другим веществом проходит от нескольких минут до двух часов, максимальный отёк возникает в течение 6 часов. В 50 % случаев аллергический ангиоотёк сопровождается крапивницей. При этом кожа зудит, краснеет и покрывается волдырями, как от ожога крапивой [6].
Чаще всего отёки поражают лицо (96 %), зону вокруг глаз (66 %) и губы (41 %). Также может затрагивать другие области:
- руки и ноги (10 %);
- гортань и голосовые связки (6 %);
- язык (2 %);
- гениталии (1 %) [7].
В 29 % случаев ангиоотёк поражает сразу несколько областей тела и головы.
Характерные особенности отёка:
- горячий, красный, часто зудящий;
- хорошо отвечает на обычную противоаллергическую терапию: системные глюкокортикостероиды, адреналин, антигистаминные средства.
Симптомы будут зависеть от локализации ангиоотёка.
- При поражении дыхательных путей (слизистой оболочки рта, языка, гортани) — затруднённое дыхание, осиплость голоса.
- При отёке желудочно-кишечного тракта — острые боли в животе, иногда рвота и нарушение стула.
- При поражении оболочек головного мозга — резкая головная боль, судороги, потеря сознания и рвота.
Иногда ангиоотёк является первым признаком надвигающейся анафилаксии (тяжёлой системной жизнеугрожающей реакции). В этом случае отёк сопровождается кашлем, одышкой, снижением артериального давления, потерей сознания и/или желудочно-кишечными симптомами (рвотой, болью в животе и др.).
Тяжесть симптомов при отёке зависит от его локализации. Например, отёк гортани или языка — это опасное для жизни состояние, так как нарушается дыхание, а при отёке губ жизненно важные функции организма не страдают, поэтому он не опасен.
Патогенез отёка Квинке
Виновник аллергического и псевдоаллергического ангиоотёка — вещество гистамин, которое выделяется из тучных клеток. Тучные клетки присутствуют в большинстве тканей организма: коже, слизистых желудочно-кишечного тракта и дыхательной системы, конъюнктиве глаз, поэтому и отёки могут быть разной локализации [27].
Аллергический ангиоотёк — это иммуннная реакция I типа (реагиновый, или IgE-зависимый тип). После первого знакомства с аллергеном (пищей, пыльцой, эпителием животных и др.) в организме аллергика образуются антитела (иммуноглобулин Е). Когда аллерген повторно попадает в организм, он взаимодействует с образовавшимся антителом, из-за этого тучные клетки раздражаются и выбрасывают из себя гранулы, содержащие гистамин и другие воспалительные вещества. Этот процесс называется дегрануляцией [8].
Высвобождение гистамина увеличивает местный кровоток и проницаемость стенки кровеносных сосудов. Плазма крови выходит из сосудов, и возникает отёк. Также гистамин действует на специальные рецепторы на клетках сосудов и мышц, что вызывает зуд и покраснение кожи и слизистых.
Гистамин влияет на дыхательную, желудочно-кишечную и сердечно-сосудистую систему. Это может проявляться сужением бронхов (бронхоспазмом) с возникновением кашля и удушья, снижением артериального давления, потерей сознания, рвотой, болями в животе, жидким стулом и др. [6]
При пвседоаллергическом отёке вещества, вызывающие воспаление (гистамин и др.), появляются неиммунным путём: попадают в организм с продуктами питания, выделяются в избытке или медленно выводятся из-за нарушения обмена этих веществ.
Классификация и стадии развития отёка Квинке
Международная классификация болезней 10-го пересмотра (МКБ-10):
- T 78.3 Ангионевротический отёк.
- D 84.1 Дефект в системе комплемента.
Классификация ангиоотёков:
- аллергический (гигантская крапивница);
- псевдоаллергический (неспецифическая гистаминолиберация);
- комплементзависимые: наследственный и приобретённый ангиоотёки;
- идиопатический [9][28].
Классификация ангиоотёков по клинической характеристике:
- по течению: острый (до 6 недель) и хронический (более 6 недель);
- по сочетанию с крапивницей: изолированный и сочетанный.
Классификация ангиоотёков по возможному механизму развития:
- С преимущественным вовлечением системы комплемента:
- наследственный ангиоотёк;
- приобретённый ангиоотёк.
- С участием других механизмов:
- вызываемый ингибиторами АПФ (изолированный ангиоотёк);
- обусловленный гиперчувствительностью к лекарствам, пищевым продуктам и укусам насекомыми (в большинстве случаев сочетается с крапивницей);
- возникающий на фоне очаговой инфекции (может быть сочетанным);
- связанный с аутоиммунными заболеваниями (может быть сочетанным).
- Идиопатический (может быть сочетанным).
Осложнения отёка Квинке
Из-за отёка полости рта, языка и гортани дыхательные пути могут стать непроходимыми. При этом пациенту будет трудно дышать, голос станет сиплым, появится лающий кашель и одышка. Эти изменения приводят к дыхательной недостаточности и даже асфиксии (удушью) [16]. При асфиксии кожа синеет, человек начинает часто дышать. При появлении таких симптомов нужно срочно вызвать скорую и оказать первую помощь: расслабить ворот рубашки и ремень, вынуть зубные протезы, если они есть, открыть окна.
При отёке слизистой желудочно-кишечного тракта могут появиться симптомы острого живота: боль в животе, рвота или нарушение стула. Такие симптомы возникают и при других серьёзных патологиях, которые требуют срочного хирургического лечения. Чтобы избежать ненужной операции, пациенту нужно рассказать доктору о том, что случилось перед развитием симптомов, например съел какой-то продукт или принял какое-то лекарство.
Диагностика отёка Квинке
Диагноз «ангиоотёк» ставится на основании сбора анамнеза и данных физикального обследования, в некоторых случаях могут проводиться лабораторные и инструментальные исследования.
Сбор ананмеза и осмотр
В первую очередь врач спрашивает пациента о том, что происходило перед возникновением ангиоотёка:
- принимал ли пациент новые лекарства, особенно антибиотики, ингибиторы АПФ, блокаторы рецепторов ангиотензина или нестероидные противовоспалительные препараты (НПВП);
- что пациент ел;
- были ли укусы насекомых;
- болел ли какими-либо инфекциями незадолго до появления отёка.
Также врач интересуется:
- случались ли раньше аллергические отёки, страдает ли от них кто-то из родственников — это позволит заподозрить наследственный ангиоотёк;
- попадал ли в больницу с симптомами острого живота, причину которого так и не удалось установить, если да, то сколько раз такое случалось [1];
- при отёке гениталий врач может спросить, не было ли местной травмы этой области, например от верховой езды, катания на велосипеде или полового акта.
При осмотре кожи и слизистых врач может заметить отёк глубоких слоёв кожи, губ, языка, век или гениталий.
Лабораторная диагностика
Пациентам с острым ангионевротическим отёком рутинные лабораторные анализы обычно не проводятся, так как они не помогут установить диагноз и не повлияют на тактику ведения и лечения. Если состояние пациента нетяжёлое, при этом неясна причина ангиоотёка, то врач может назначить некоторые анализы:
- Клинический анализ крови, биохимию крови и др. Эти анализы помогают оценить общее состояние организма и заподозрить причину ангиоотёка.
- Аллерготестирование. Проводится при подозрении на аллергию. Пациенту могут назначить кожные аллерготесты после исчезновения острых симптомов и анализ крови на иммуноглобулин E (IgE общий и специфические) [18].
- Анализ на уровень триптазы. Повышенный уровень триптазы в сыворотке крови указывает на то, что есть риск анафилаксии в дальнейшем. Когда причина ангиоотёка известна (лекарство или пища), пациент знает, чего нужно избегать, поэтому риск повторного ангиоотёка и анафилаксии меньше. Но если причина неясна, нельзя исключить, что он может повториться с развитием анафилаксии, поэтому важно сделать этот анализ.
- Анализы на уровни C4 и ингибитора С1 в крови. Назначаются пациентам с семейным анамнезом ангионевротического отёка и при возникновении специфических отёков (холодных, не зудящих, медленно нарастающих и спадающих). Эти анализы позволяют исключить наследственный ангиоотёк.
В зависимости от состояния пациента и его истории болезни врач может назначить другие анализы и тесты, например, чтобы исключить инфекции, глистно-паразитарную инвазию, эндокринную и онкологическую патологию, аутоиммунные заболевания и др.
Инструментальная диагностика
Гибкая волоконно-оптическая ларингоскопия. Подразумевает осмотр гортани эндоскопом. У пациентов с ангионевротическим отёком головы и шеи с поражением языка это исследование поможет определить проходимость дыхательных путей.
Дифференциальная диагностика
Аллергический и псевдоаллергический ангиоотёки нужно отличать от других типов отёков (наследственного, приобретённого и связанного с приёмом ингибиторов АПФ) и от болезней с похожими симптомами. К ним можно отнести инфекции полости рта и синдром верхней полой вены.
Наследственный ангиоотёк. Это редкое, жизнеугрожающее заболевание, которое относится к группе первичных иммунодефицитов. Его причина — нехватка или сниженная активность С1-ингибитора (противовоспалительного вещества системы комплемента) из-за мутации гена. Такие отёки не зудящие, бледные, обычно располагаются на руках, ногах, животе и мочеполовых путях, реже на лице, ротоглотке или гортани. Отёк развивается в течение нескольких часов, постепенно ухудшается в течение 24 часов и проходит в течение следующих 48–72 часов. Обычно у кого-то из родственников тоже периодически возникают такие отёки. Эпизоды повторяются. Обычная противоаллергическая терапия для наследственных ангиоотёков неэффективна.
Приобретённый ангиоотёк. При этом типе отёка нехватка С1-ингибитора возникает не из-за мутации гена, а из-за тяжёлых заболеваний: лимфопролиферативных (например, лейкоза и лимфомы), аутоиммунных, инфекционных и др. Наличие в анамнезе таких болезней позволяет заподозрить приобретённый ангиоотёк.
Ангиоотёк, связанный с приёмом ингибиторов АПФ. Его отличия от аллергического и псевдоаллергического ангиоотёка:
- не сочетается с крапивницей;
- чаще всего поражается голова, шея, рот, гортань и голосовой аппарат;
- может возникнуть и в первый месяц применения ингибитора АПФ, и через несколько месяцев и даже лет после начала терапии;
- редко сопровождается эпизодическими болями в животе;
- может быть более распространённым у афроамериканцев [25].
Диагноз ангиоотёка, связанного с приёмом ингибиторов АПФ, является клиническим, т. е. он основывается только на симптомах и истории болезни, подтверждающих тестов нет.
Инфекции полости рта, носа или ушей: флюс, синусит, средний отит и др. Симптомы этих инфекций могут быть похожи на симптомы ангиоотёка без крапивницы. Отличие в том, что инфекции обычно сопровождаются не только отёком, но и болью, нарушением самочувствия, повышением температуры тела и воспалительными изменениями в анализах крови.
Синдром верхней полой вены. Это сдавление или закупорка верхней полой вены, из-за чего кровь плохо оттекает от верхних отделов туловища. Проявляется синюшностью, одутловатостью головы, шеи, рук, верхней половины грудной клетки, расширением подкожных вен, одышкой, охриплостью голоса и кашлем.
Лечение отёка Квинке
Первая помощь при ангиоотёке:
- Вызвать скорую помощь. Нужно помнить, что ангиоотёк — это потенциально опасное состояние, которое может привести к анафилаксии и смерти.
- Пока скорая помощь в пути:
- Устранить предполагаемую причину отёка, например выплюнуть аллерген и прополоскать рот водой, смыть аллерген с кожи, промыть глаза водопроводной водой, проветрить помещение и др.
- Если ангиоотёк развился у человека, находящегося рядом, нужно оценить его дыхание, пульс, артериальное давление и уровень сознания. При необходимости сделать искусственное дыхание.
- Если есть возможность, в мышцу бедра с внешней стороны ввести раствор Эпинефрина (Адреналина), желательно не позже трёх минут от начала приступа. Доза зависит от веса пациента: 0,1 мл на 10 кг массы тела. Максимальная разовая доза адреналина для взрослых — 0,5 мл, для детей — 0,3 мл.
Чтобы купировать аллергический отёк, прежде всего назначаются антигистаминные препараты второго поколения: Цетиризин, Дезлоратадин, Левоцетиризин, Лоратадин, Фексофенадин.
Возможен приём блокаторов H1-гистаминовых рецепторов первого поколения, таких как Дифенгидрамин, но они не рекомендованы в качестве препаратов первой линии лечения.
По необходимости назначается короткий курс глюкокортикостероидов: Преднизолона или Дексаметазона. Это противовоспалительные препараты, их назначают в виде таблеток или внутримышечных инъекций в основном пациентам с тяжёлой формой ангиоотёка и плохим ответом на приём антигистаминных препаратов.
Если есть отёк языка и нет отёка гортани, врач может провести назотрахеальную интубацию. При этом в просвет гортани через нос вводятся специальные трубки, чтобы восстановить и улучшить проходимость дыхательных путей
При ангиоотёке гортани возможно потребуется экстренная хирургическая помощь: интубация или трахеостомия, при которой в трахее делают отверстие, что позволяет пациенту дышать.
Если у пациента есть пищевая аллергия, то рекомендуется соблюдать гипоаллергенную диету. Диету врач разрабатывает индивидуально для каждого пациента.
При ангиоотёке, связанном с приёмом ингибиторов АПФ, нужно отказаться от препарата, даже если пациент принимал его в течение нескольких лет, затем заменить его на другое лекарство, которое назначит врач. Согласно одному исследованию, у 85 % пациентов при переходе на другой препарат отёков больше не возникало [19].
Показания к госпитализации:
- серьёзные, угрожающие жизни осложнения: удушье при отёке языка и верхних дыхательных путей;
- клиника «острого живота», возникающая при отёке органов брюшной полости и малого таза;
- отсутствие или недостаточный эффект лечения в домашних условиях.
Прогноз. Профилактика
Обычно прогноз благоприятный, у 70 % больных меньше чем через 72 часа симптомы исчезают и состояние улучшается [22]. Но возможны и тяжёлые, опасные для жизни эпизоды отёков, в том числе с развитием крапивницы и анафилаксии.
Острый ангионевротический отёк, вызванный ингибиторами АПФ, также может быть опасен для жизни. В одном исследовании из 91 пациента один умер, а шести пациентам интубировали трахею [23].
Профилактика ангиоотёков
После перенесённого ангиоотёка пациенту рекомендуется по возможности избегать известных факторов отёка.
Врач может рассказать пациенту о возможности самостоятельно вводить адреналин с помощью шприц-ручки, например EpiPen.
Всем людям, у которых была анафилаксия, рекомендуется консультация аллерголога-иммунолога, чтобы определить причины и получить рекомендации, как вести себя, если ситуация повторится.
Отёк Квинке (ангионевротический отёк) — симптомы и лечение
03.06.2022
Над статьей доктора
работали
литературный редактор
Юлия Липовская,
научный редактор
Артем Батин
и
шеф-редактор
Маргарита Тихонова
Столярова
Елена Александровна
Об авторе
Детский аллергологCтаж — 16 лет
Клиника «Скандинавия» на пр. Славы
Дата публикации 30 марта 2022Обновлено 19 мая 2022
Определение болезни. Причины заболевания
Ангионевротический отёк (angioedema) — это резко начинающийся ограниченный отёк кожи или слизистых оболочек, склонный к рецидивированию. Чаще всего он поражает лицо, зону вокруг глаз, губы, гортань или желудочно-кишечный тракт, сопровождается зудом и покраснением.
Синонимы: ангиоотёк, отёк Квинке, гигантская крапивница.
В 1882 году немецкий врач-терапевт и хирург Генрих Иренеус Квинке изучил острый ангионевротический отёк кожи, и состояние было названо в его честь.
Отёк Квинке — это отёк любой локализации (губ, глаз, языка, гортани, желудочно-кишечного тракта), а не только гортани, как считалось раньше. Он развивается, когда плазма крови выходит из кровеносных сосудов в окружающие ткани из-за повышенной проницаемости сосудистых стенок. Поэтому сейчас вместо термина «отёк Квинке» врачи используют термин «ангиоотёк»: «ангио» в переводе с древнегреческого означает «кровеносные сосуды».
Сосудистые стенки становятся проницаемыми из-за избытка воспалительных веществ, чаще всего гистамина или брадикинина [30]. В зависимости от того, какое вещество участвует, различают три типа ангиоотёка:
В этой статье речь пойдёт о первой группе ангиоотёков. По своей сути такие ангиоотёки — это крапивница с распространением отёка на более глубокие слои кожи и подкожной клетчатки. Они часто сопровождаются зудом и покраснением.
Распространённость
Аллергический и псевдоаллергический ангиоотёки возникают у каждого второго человека с крапивницей [29].
Ангиоотёк может возникнуть в любом возрасте. Всемирная организации по аллергии отмечает, что крапивница и ангионевротический отёк поражают до 20 % населения. По её оценкам, примерно у 10–20 % людей ангиоотёк возникает хотя бы раз в жизни [30].
В США в отделениях неотложной помощи регистрируют более 100 000 обращений в год с ангионевротическим отёком [2]. С 1998 по 2005 годы число госпитализаций с этим диагнозом увеличилось с 3,3 до 4 случаев на 100 000 человек [4].
Причины ангиоотёка
Аллергический антиоотёк появляется при контакте с аллергеном. В качестве аллергена могут выступать:
- Продукты питания: молоко, яйца, пшеница, орехи, арахис, морепродукты (обычно моллюски).
- Пыльца, пыль, перхоть и эпителий животных.
- Лекарства: антибиотики (Пенициллин, В-лактамы); Аспирин и другие нестероидные противовоспалительные препараты (НПВП); наркотики-опиаты; лекарства, используемые во время операций (миорелаксанты или анестетики).
- Препараты, которые используются при аллерген-специфической иммунологической терапии (АСИТ). После нанесения аллергена под язык может появиться отёк и зуд в месте нанесения препарата. Обычно эти симптомы быстро проходят и не требуют изменять дозировку и схему лечения. Тяжёлых системных реакций при АСИТ не отмечалось [26].
- Латекс: латексные перчатки, презервативы и др. [18][24]
При псевдоаллергическом отёке нет аллергической реакции и воздействия аллергена. Отёк развивается при избытке гистамина и других воспалительных веществ. Причиной могут стать:
- Продукты, богатые гистамином: сыр, копчёности, вино, пиво, шоколад, орехи, ягоды (клубника, малина) и цитрусовые, испорченная рыба, чаще всего это тунец, скумбрия, сардина, анчоус, сельдь, тунец, лосось, угорь и марлин. Гистамин в рыбе накапливается из-за неправильного хранения или обработки [9][10].
- Вещества, которые вызывают избыточное образование гистамина и других воспалительных веществ и/или замедляют их выведение из организма, например пищевые добавки: усилители вкуса, консерванты и красители.
- Инфекции: ротавирусные, риновирусные и бактериальные. Чаще становятся причиной крапивницы, но иногда вызывают ангиоотёк.
- Глистно-паразитарные заболевания, такие как стронгилоидоз, токсокароз и филяриоз [11].
- Ожог медузой, крапивой или ядовитым плющом [12][13].
- Физические факторы, например давление. Это редкая причина ангионевротического отёка. В одном из исследований было показано, что из-за эндотрахеальной интубации (введения трубки в гортань) у двух пациентов, у которых раньше не возникало ангиоотёков и аллергии, развился отёк гортани [14].
- Укусы насекомых: клещей, блох, постельных клопов, ос, пчёл и др.
Иногда причину ангиоотёка не удаётся выявить, такой отёк называется идиопатическим, т. е. неясным.
Факторы риска ангиоотёка
- Аллергические заболевания: атопический дерматит, аллергический ринит, бронхиальная астма и др.
- Приём ингибиторов АПФ: Каптоприла, Эналаприла, Лизиноприла и др. Эти препараты применяются для лечения гипертонии и сердечной недостаточности. Согласно одному исследованию, приём ингибиторов АПФ вызывает развитие ангиоотёка в 0,1–1 % случаев [19]. Риск выше у афроамериканцев, женщин, курильщиков и людей старше 65 лет [7][17][31].
- Предположительно, приём лекарственных препаратов: Омепразола и Сертралина [5][34].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы отёка Квинке
Симптомы аллергического и псевдоаллергического ангиоотёка обычно появляются быстро: после контакта с аллергеном или другим веществом проходит от нескольких минут до двух часов, максимальный отёк возникает в течение 6 часов. В 50 % случаев аллергический ангиоотёк сопровождается крапивницей. При этом кожа зудит, краснеет и покрывается волдырями, как от ожога крапивой [6].
Чаще всего отёки поражают лицо (96 %), зону вокруг глаз (66 %) и губы (41 %). Также может затрагивать другие области:
- руки и ноги (10 %);
- гортань и голосовые связки (6 %);
- язык (2 %);
- гениталии (1 %) [7].
В 29 % случаев ангиоотёк поражает сразу несколько областей тела и головы.
Характерные особенности отёка:
- горячий, красный, часто зудящий;
- хорошо отвечает на обычную противоаллергическую терапию: системные глюкокортикостероиды, адреналин, антигистаминные средства.
Симптомы будут зависеть от локализации ангиоотёка.
- При поражении дыхательных путей (слизистой оболочки рта, языка, гортани) — затруднённое дыхание, осиплость голоса.
- При отёке желудочно-кишечного тракта — острые боли в животе, иногда рвота и нарушение стула.
- При поражении оболочек головного мозга — резкая головная боль, судороги, потеря сознания и рвота.
Иногда ангиоотёк является первым признаком надвигающейся анафилаксии (тяжёлой системной жизнеугрожающей реакции). В этом случае отёк сопровождается кашлем, одышкой, снижением артериального давления, потерей сознания и/или желудочно-кишечными симптомами (рвотой, болью в животе и др.).
Тяжесть симптомов при отёке зависит от его локализации. Например, отёк гортани или языка — это опасное для жизни состояние, так как нарушается дыхание, а при отёке губ жизненно важные функции организма не страдают, поэтому он не опасен.
Патогенез отёка Квинке
Виновник аллергического и псевдоаллергического ангиоотёка — вещество гистамин, которое выделяется из тучных клеток. Тучные клетки присутствуют в большинстве тканей организма: коже, слизистых желудочно-кишечного тракта и дыхательной системы, конъюнктиве глаз, поэтому и отёки могут быть разной локализации [27].
Аллергический ангиоотёк — это иммуннная реакция I типа (реагиновый, или IgE-зависимый тип). После первого знакомства с аллергеном (пищей, пыльцой, эпителием животных и др.) в организме аллергика образуются антитела (иммуноглобулин Е). Когда аллерген повторно попадает в организм, он взаимодействует с образовавшимся антителом, из-за этого тучные клетки раздражаются и выбрасывают из себя гранулы, содержащие гистамин и другие воспалительные вещества. Этот процесс называется дегрануляцией [8].
Высвобождение гистамина увеличивает местный кровоток и проницаемость стенки кровеносных сосудов. Плазма крови выходит из сосудов, и возникает отёк. Также гистамин действует на специальные рецепторы на клетках сосудов и мышц, что вызывает зуд и покраснение кожи и слизистых.
Гистамин влияет на дыхательную, желудочно-кишечную и сердечно-сосудистую систему. Это может проявляться сужением бронхов (бронхоспазмом) с возникновением кашля и удушья, снижением артериального давления, потерей сознания, рвотой, болями в животе, жидким стулом и др. [6]
При пвседоаллергическом отёке вещества, вызывающие воспаление (гистамин и др.), появляются неиммунным путём: попадают в организм с продуктами питания, выделяются в избытке или медленно выводятся из-за нарушения обмена этих веществ.
Классификация и стадии развития отёка Квинке
Международная классификация болезней 10-го пересмотра (МКБ-10):
- T 78.3 Ангионевротический отёк.
- D 84.1 Дефект в системе комплемента.
Классификация ангиоотёков:
- аллергический (гигантская крапивница);
- псевдоаллергический (неспецифическая гистаминолиберация);
- комплементзависимые: наследственный и приобретённый ангиоотёки;
- идиопатический [9][28].
Классификация ангиоотёков по клинической характеристике:
- по течению: острый (до 6 недель) и хронический (более 6 недель);
- по сочетанию с крапивницей: изолированный и сочетанный.
Классификация ангиоотёков по возможному механизму развития:
Осложнения отёка Квинке
Из-за отёка полости рта, языка и гортани дыхательные пути могут стать непроходимыми. При этом пациенту будет трудно дышать, голос станет сиплым, появится лающий кашель и одышка. Эти изменения приводят к дыхательной недостаточности и даже асфиксии (удушью) [16]. При асфиксии кожа синеет, человек начинает часто дышать. При появлении таких симптомов нужно срочно вызвать скорую и оказать первую помощь: расслабить ворот рубашки и ремень, вынуть зубные протезы, если они есть, открыть окна.
При отёке слизистой желудочно-кишечного тракта могут появиться симптомы острого живота: боль в животе, рвота или нарушение стула. Такие симптомы возникают и при других серьёзных патологиях, которые требуют срочного хирургического лечения. Чтобы избежать ненужной операции, пациенту нужно рассказать доктору о том, что случилось перед развитием симптомов, например съел какой-то продукт или принял какое-то лекарство.
Диагностика отёка Квинке
Диагноз «ангиоотёк» ставится на основании сбора анамнеза и данных физикального обследования, в некоторых случаях могут проводиться лабораторные и инструментальные исследования.
Сбор ананмеза и осмотр
В первую очередь врач спрашивает пациента о том, что происходило перед возникновением ангиоотёка:
- принимал ли пациент новые лекарства, особенно антибиотики, ингибиторы АПФ, блокаторы рецепторов ангиотензина или нестероидные противовоспалительные препараты (НПВП);
- что пациент ел;
- были ли укусы насекомых;
- болел ли какими-либо инфекциями незадолго до появления отёка.
Также врач интересуется:
- случались ли раньше аллергические отёки, страдает ли от них кто-то из родственников — это позволит заподозрить наследственный ангиоотёк;
- попадал ли в больницу с симптомами острого живота, причину которого так и не удалось установить, если да, то сколько раз такое случалось [1];
- при отёке гениталий врач может спросить, не было ли местной травмы этой области, например от верховой езды, катания на велосипеде или полового акта.
При осмотре кожи и слизистых врач может заметить отёк глубоких слоёв кожи, губ, языка, век или гениталий.
Лабораторная диагностика
Пациентам с острым ангионевротическим отёком рутинные лабораторные анализы обычно не проводятся, так как они не помогут установить диагноз и не повлияют на тактику ведения и лечения. Если состояние пациента нетяжёлое, при этом неясна причина ангиоотёка, то врач может назначить некоторые анализы:
- Клинический анализ крови, биохимию крови и др. Эти анализы помогают оценить общее состояние организма и заподозрить причину ангиоотёка.
- Аллерготестирование. Проводится при подозрении на аллергию. Пациенту могут назначить кожные аллерготесты после исчезновения острых симптомов и анализ крови на иммуноглобулин E (IgE общий и специфические) [18].
- Анализ на уровень триптазы. Повышенный уровень триптазы в сыворотке крови указывает на то, что есть риск анафилаксии в дальнейшем. Когда причина ангиоотёка известна (лекарство или пища), пациент знает, чего нужно избегать, поэтому риск повторного ангиоотёка и анафилаксии меньше. Но если причина неясна, нельзя исключить, что он может повториться с развитием анафилаксии, поэтому важно сделать этот анализ.
- Анализы на уровни C4 и ингибитора С1 в крови. Назначаются пациентам с семейным анамнезом ангионевротического отёка и при возникновении специфических отёков (холодных, не зудящих, медленно нарастающих и спадающих). Эти анализы позволяют исключить наследственный ангиоотёк.
В зависимости от состояния пациента и его истории болезни врач может назначить другие анализы и тесты, например, чтобы исключить инфекции, глистно-паразитарную инвазию, эндокринную и онкологическую патологию, аутоиммунные заболевания и др.
Инструментальная диагностика
Гибкая волоконно-оптическая ларингоскопия. Подразумевает осмотр гортани эндоскопом. У пациентов с ангионевротическим отёком головы и шеи с поражением языка это исследование поможет определить проходимость дыхательных путей.
Дифференциальная диагностика
Аллергический и псевдоаллергический ангиоотёки нужно отличать от других типов отёков (наследственного, приобретённого и связанного с приёмом ингибиторов АПФ) и от болезней с похожими симптомами. К ним можно отнести инфекции полости рта и синдром верхней полой вены.
Наследственный ангиоотёк. Это редкое, жизнеугрожающее заболевание, которое относится к группе первичных иммунодефицитов. Его причина — нехватка или сниженная активность С1-ингибитора (противовоспалительного вещества системы комплемента) из-за мутации гена. Такие отёки не зудящие, бледные, обычно располагаются на руках, ногах, животе и мочеполовых путях, реже на лице, ротоглотке или гортани. Отёк развивается в течение нескольких часов, постепенно ухудшается в течение 24 часов и проходит в течение следующих 48–72 часов. Обычно у кого-то из родственников тоже периодически возникают такие отёки. Эпизоды повторяются. Обычная противоаллергическая терапия для наследственных ангиоотёков неэффективна.
Приобретённый ангиоотёк. При этом типе отёка нехватка С1-ингибитора возникает не из-за мутации гена, а из-за тяжёлых заболеваний: лимфопролиферативных (например, лейкоза и лимфомы), аутоиммунных, инфекционных и др. Наличие в анамнезе таких болезней позволяет заподозрить приобретённый ангиоотёк.
Ангиоотёк, связанный с приёмом ингибиторов АПФ. Его отличия от аллергического и псевдоаллергического ангиоотёка:
- не сочетается с крапивницей;
- чаще всего поражается голова, шея, рот, гортань и голосовой аппарат;
- может возникнуть и в первый месяц применения ингибитора АПФ, и через несколько месяцев и даже лет после начала терапии;
- редко сопровождается эпизодическими болями в животе;
- может быть более распространённым у афроамериканцев [25].
Диагноз ангиоотёка, связанного с приёмом ингибиторов АПФ, является клиническим, т. е. он основывается только на симптомах и истории болезни, подтверждающих тестов нет.
Инфекции полости рта, носа или ушей: флюс, синусит, средний отит и др. Симптомы этих инфекций могут быть похожи на симптомы ангиоотёка без крапивницы. Отличие в том, что инфекции обычно сопровождаются не только отёком, но и болью, нарушением самочувствия, повышением температуры тела и воспалительными изменениями в анализах крови.
Синдром верхней полой вены. Это сдавление или закупорка верхней полой вены, из-за чего кровь плохо оттекает от верхних отделов туловища. Проявляется синюшностью, одутловатостью головы, шеи, рук, верхней половины грудной клетки, расширением подкожных вен, одышкой, охриплостью голоса и кашлем.
Лечение отёка Квинке
Первая помощь при ангиоотёке:
Чтобы купировать аллергический отёк, прежде всего назначаются антигистаминные препараты второго поколения: Цетиризин, Дезлоратадин, Левоцетиризин, Лоратадин, Фексофенадин.
Возможен приём блокаторов H1-гистаминовых рецепторов первого поколения, таких как Дифенгидрамин, но они не рекомендованы в качестве препаратов первой линии лечения.
По необходимости назначается короткий курс глюкокортикостероидов: Преднизолона или Дексаметазона. Это противовоспалительные препараты, их назначают в виде таблеток или внутримышечных инъекций в основном пациентам с тяжёлой формой ангиоотёка и плохим ответом на приём антигистаминных препаратов.
Если есть отёк языка и нет отёка гортани, врач может провести назотрахеальную интубацию. При этом в просвет гортани через нос вводятся специальные трубки, чтобы восстановить и улучшить проходимость дыхательных путей
При ангиоотёке гортани возможно потребуется экстренная хирургическая помощь: интубация или трахеостомия, при которой в трахее делают отверстие, что позволяет пациенту дышать.
Если у пациента есть пищевая аллергия, то рекомендуется соблюдать гипоаллергенную диету. Диету врач разрабатывает индивидуально для каждого пациента.
При ангиоотёке, связанном с приёмом ингибиторов АПФ, нужно отказаться от препарата, даже если пациент принимал его в течение нескольких лет, затем заменить его на другое лекарство, которое назначит врач. Согласно одному исследованию, у 85 % пациентов при переходе на другой препарат отёков больше не возникало [19].
Показания к госпитализации:
- серьёзные, угрожающие жизни осложнения: удушье при отёке языка и верхних дыхательных путей;
- клиника «острого живота», возникающая при отёке органов брюшной полости и малого таза;
- отсутствие или недостаточный эффект лечения в домашних условиях.
Прогноз. Профилактика
Обычно прогноз благоприятный, у 70 % больных меньше чем через 72 часа симптомы исчезают и состояние улучшается [22]. Но возможны и тяжёлые, опасные для жизни эпизоды отёков, в том числе с развитием крапивницы и анафилаксии.
Острый ангионевротический отёк, вызванный ингибиторами АПФ, также может быть опасен для жизни. В одном исследовании из 91 пациента один умер, а шести пациентам интубировали трахею [23].
Профилактика ангиоотёков
После перенесённого ангиоотёка пациенту рекомендуется по возможности избегать известных факторов отёка.
Врач может рассказать пациенту о возможности самостоятельно вводить адреналин с помощью шприц-ручки, например EpiPen.
Всем людям, у которых была анафилаксия, рекомендуется консультация аллерголога-иммунолога, чтобы определить причины и получить рекомендации, как вести себя, если ситуация повторится.
Список литературы
Определение болезни. Причины заболевания
Симптомы отёка Квинке
Патогенез отёка Квинке
Классификация и стадии развития отёка Квинке
Осложнения отёка Квинке
Диагностика отёка Квинке
Лечение отёка Квинке
Прогноз. Профилактика
Источники
Источник: https://probolezny.ru/otek-kvinke/
Цены на услуги отделения Аллергология
- Номер телефона
- +7 (922) 063-00-63
- Адрес почты
- osmaclinic@mail.ru
- Наше месторасположение
- г. Санкт-Петербург, пр-т Маршала Блюхера, д. 7, корп. 3
- Время работы
- пн-пт: с 08:00 до 21:00, сб-вс: с 08:00 до 20:00
Что такое ангионевротический отёк?
Ангионевротический отёк (синонимы: ангиоотёк, ангиодистрофия, ангиоэдема, отёк Квинке) — это воспалительная реакция кожи, подобная крапивнице, характеризующаяся внезапным появлением отека на участках кожи, слизистой и подслизистых оболочках. Симптомы ангионевротического отека могут поражать любую часть тела, но наиболее часто поражают глаза, губы, язык, горло, гениталии, руки и ноги.
Ангионевротический отек в более серьезных случаях поражает также внутреннюю подкладку дыхательных путей и верхнюю часть кишечника, вызывая боль в груди или животе. Ангиоотек кратковременен: обычно отек в области поражения длится от одного до трех дней.
В большинстве случаев реакция безвредна и не оставляет никаких следов, даже без лечения. Единственная опасность заключается в том, что при этом может пострадать горло или язык, так как их сильная отечность может вызвать быструю обструкцию дыхательных путей, одышку и потерю сознания.
Чем ангиоотёк отличается от крапивницы?

Ангионевротический отек и крапивница являются результатом одного и того же патологического процесса, поэтому в некоторых отношениях они схожи:
- Часто оба клинических проявления сосуществуют и перекрываются: крапивница сопровождается ангиоотеком в 40-85% случаев, в то время как ангионевротический отек может возникнуть без крапивницы только в 10% случаев.
- Крапивница менее тяжелая, так как поражает только поверхностные слои кожи. Ангионевротический отек, с другой стороны, затрагивает глубокие подкожные ткани.
- Крапивница характеризуется временным возникновением эритематозной и зудящей реакции в четко определенных участках дермы (появление более или менее красных и приподнятых волдырей). При ангионевротическом отеке, с другой стороны, кожа сохраняет нормальный внешний вид без волдырей. Кроме того, отёк может протекать без зуда.
Основные различия между крапивницей и ангионевротическим отёком показаны в следующей таблице:
ОсобенностьАнгионевротический отёкКрапивницаВовлеченные тканиГиподерма (подкожный слой) и подслизистая (ниже дермы).Эпидермис (внешний слой кожи) и дерма (внутренний слой кожи).Пораженные органыКожа и слизистые оболочки, в частности веки, губы и ротоглотка.Только кожа.ПродолжительностьПереходный (24-96 часов).Переходный (обычно <24 часа).Физические признакиОтек (вздутие) под поверхностью кожи.Эритематозные и волдыристые пятна на поверхности кожи.СимптомыЗуд может присутствовать или не присутствовать. Ангиодистрофия часто сопровождается болью и отеком.Сыпь, связанная с крапивницей, обычно зудит. Боль и отек не являются распространенными симптомами.
Причины
В зависимости от причин возникновения ангионевротический отек можно классифицировать в разных формах: острая аллергическая, лекарственная (неаллергическая), идиопатическая (возникающий самостоятельно), наследственная и приобретенная.
Тип ангионевротического отека и клинические особенностиПричиныАллергический ангионевротический отек.
Отек вызван острой аллергической реакцией, почти всегда связанной с крапивницей, которая возникает в течение 1-2 часов после воздействия аллергена. Иногда это сопровождается анафилаксией.
Реакции являются самоограничивающимися и проходят в течение 1-3 дней, но могут возникать снова в случае многократных воздействий или из-за взаимодействия с перекрестно-реактивными веществами.
- Пищевая аллергия, в частности на орехи, ракообразные, молоко и яйца; употребление продуктов, содержащих определенные добавки, такие как тартразин или глутамат натрия.
- Некоторые виды лекарств, например, пенициллин, аспирин, нестероидные противовоспалительные препараты (НПВП), сульфонамиды и вакцины.
- Введение контрастных веществ (при визуализационной диагностике).
- Укусы насекомых, в частности, осы и пчелы; укусы змей или медуз.
- Товарный латекс на основе натурального каучука, например, перчатки, катетеры, воздушные шары и противозачаточные средства (презервативы).
Неаллергическая лекарственная реакция.
Некоторые лекарства могут вызывать ангионевротический отек как побочный эффект. Начало может произойти через несколько дней или месяцев после первого приема препарата из-за каскада эффектов, которые вызывают активацию системы хинин-калликреин, метаболизма арахидоновой кислоты и образование оксида азота.
- Ингибиторы ангиотензинпревращающего фермента (ингибиторы АПФ), используемые для лечения гипертонии, обычно являются основной причиной ангионевротического отека. Примерно один из четырех случаев лекарственной формы возникает в течение первого месяца приема ингибитора АПФ. Остальные случаи развиваются через много месяцев или даже лет после начала лечения.
Менее распространенные причины вызванного лекарством ангионевротического отека включают прием:
- Бупропиона;
- Вакцинации;
- Селективных ингибиторов обратного захвата серотонина (СИОЗС);
- Селективных ингибиторов ЦОГ-2;
- Нестероидных противовоспалительных препаратов (НПВП), такие как ибупрофен;
- Антагонистов рецептора ангиотензина II (АРА II);
- Статинов;
- Ингибиторов протонной помпы (ИПП).
Идиопатический ангионевротический отек.
В некоторых случаях нет никакой известной причины ангионевротического отека, хотя некоторые факторы могут вызвать симптомы. Идиопатическая форма часто является хронической и рецидивирующей и обычно возникает вместе с крапивницей. У некоторых людей, когда состояние возникает годами без очевидной причины, у основания может существовать аутоиммунный процесс.
- В большинстве случаев причина ангионевротического отека неизвестна;
- Некоторые специфические стимулы могут вызывать идиопатический ангионевротический отек, такие как: стресс, инфекции, алкоголь, кофеин, острая пища, экстремальные температуры (например, горячая ванна или душ) и ношение плотной одежды. Если возможно, избегание этих триггеров может улучшить симптомы;
- Недавние исследования показывают, что 30-50% случаев идиопатического ангионевротического отека могут быть связаны с некоторыми типами аутоиммунных нарушений, включая системную красную волчанку.
Наследственный ангионевротический отек.
Аутосомно-доминантное наследственное заболевание. Наследственный ангионевротический отек характеризуется низким уровнем ингибитора сериновой протеазы (ингибитора C1 или C1-INH), который помогает поддерживать стабильность кровеносных сосудов и регулирует выход жидкости в ткани.
Снижение активности ингибитора C1 приводит к избытку калликреина, который, в свою очередь, продуцирует брадикинин, мощный вазодилататор.
- Наследственный ангионевротический отек — очень редкое, но серьезное генетическое заболевание;
- Состояние обычно возникает у довольно молодых пациентов (в подростковом возрасте, а не в раннем детстве);
- Наследственный ангионевротический отек обычно не сопровождается крапивницей; она может вызвать внезапный отек, серьезное и быстрое опухание лица, рук, ног, кистей рук, ступней, половых органов, пищеварительного тракта и дыхательных путей. Спазмы в животе, тошнота и рвота являются результатом поражения пищеварительного тракта, в то время как затруднение дыхания вызваное отеком, препятствует дыхательным путям. Редко может возникнуть задержка мочи.
- Наследственный ангионевротический отек может протекать без какой-либо провокации или быть вызван ускоряющими факторами, включая местную травму, физические нагрузки, эмоциональный стресс, алкогольные и гормональные изменения. Отек распространяется медленно и может длиться 3-4 дня.
- 3 типа: тип I и II — мутация гена C1NH (SERPING1) на хромосоме 11, которая кодирует ингибитор белка серпина; тип III — мутация гена 12 хромосомы, которая кодирует фактор свертывания крови XII.
- Тип I: снижение уровня C1INH; Тип II: нормальные уровни, но сниженная функция C1INH; Тип III: не обнаруживаемая аномалия в C1INH, затрагивающая главным образом женский пол (доминантный X-сцепленный).
Приобретенный ангионевротический отек.
Приобретенный дефицит ингибитора С1.
- Дефицит C1-INH может быть приобретен в течение всей жизни, а не только быть генетически наследуемым. Её возникновение возможно у людей с лимфомой и при некоторых типах аутоиммунных заболеваний, таких как системная красная волчанка.
Независимо от причины ангионевротического отёка, основной патологический процесс одинаков во всех случаях: отек является результатом потери жидкости из стенок мелких кровеносных сосудов, которые снабжают подкожные ткани.
В кожу высвобождаются гистамин и другие воспалительные химические медиаторы, которые вызывают покраснение, зуд и отек. В различных процессах принимают участие тучные клетки кожи или слизистой оболочки.
Дегрануляция* тучных клеток высвобождает первичные вазоактивные медиаторы, такие как гистамин, брадикинин и другие кинины; впоследствии высвобождаются вторичные медиаторы, такие как лейкотриены и простагландины, которые способствуют воспалительным реакциям как рано, так и поздно, с повышенной проницаемостью сосудов и утечкой жидкости в поверхностные ткани.
Триггеры и механизмы, участвующие в высвобождении этих медиаторов воспаления позволяют определить различные виды ангионевротического отека.
*Дегрануляция — выделение из тучных клеток биологически активных веществ (химических медиаторов аллергии).
Симптомы (фото)

Клинические признаки ангионевротического отека могут незначительно отличаться между различными формами, но в целом появляются следующие проявления:
- Локальный отек, обычно поражающий периорбитальную область, губы, язык, ротоглотку и половые органы (см. фото выше);
- Кожа может казаться нормальной, то есть без крапивницы или других высыпаний;
- Боль, жар, зуд, покалывание или жжение в пострадавших районах;
Другие симптомы могут включать в себя:
- Боли в животе, вызванные отеком слизистой оболочки желудочно-кишечного тракта, с тошнотой, рвотой, судорогами и диареей;
- Отек мочевого пузыря или мочеиспускательного канала, который может вызвать затруднения мочеиспускания;
- В тяжелых случаях отек горла и/или языка может затруднить дыхание и глотание (см. фото ниже).

Диагностика
Диагностика ангионевротического отека относительно проста. Благодаря своему внешнему виду врач должен быть в состоянии распознать его после простого медицинского осмотра и подробного медицинского анамнеза.
Для точного определения типа ангионевротического отека могут потребоваться дополнительные анализы, такие как анализ крови.
Для обнаружения аллергенов (аллергический ангионевротический отек) могут быть выполнены аллергопробы. Наследственный ангионевротический отек может быть диагностирован с помощью анализа крови для проверки уровня белков, регулируемых геном C1-INH: очень низкий уровень подтверждает наличие заболевания.
Диагностика и лечение наследственного ангионевротического отека являются строго специализированными и должны выполняться специалистом в области клинической иммунологии.
Ангионевротический отек может быть связан с другими медицинскими проблемами, такими как железодефицит, заболевания печени и щитовидной железы, которые врачи будут исследовать с помощью простых анализов крови (полезно проверить или исключить наличие этих заболеваний).
Идиопатический ангионевротический отек обычно подтверждается методом, известным как «исключающий диагноз»; на практике диагноз подтверждается только после проведения различных исследований, исключающих любое другое заболевание или состояние с аналогичными проявлениями.
Лечение и профилактика
Лечение ангионевротического отёка зависит от тяжести состояния. В случаях поражения дыхательных путей первоочередной задачей является обеспечение того, чтобы дыхательные пути были открыты. Пациентам может понадобиться неотложное стационарное лечение и интубация.
Во многих случаях припухлость самоограничена и проходит самопроизвольно через несколько часов или дней. Между тем, чтобы смягчить более легкие симптомы, вы можете попытаться применить на практике эти меры:
- Устранить конкретные запускающие факторы;
- Примите холодный душ (но не слишком долго) или наложите холодный пакет на пораженный участок;
- Оденьте свободную одежду;
- Старайтесь не тереть и не царапать пораженный участок;
- Примите антигистаминное средство, чтобы облегчить зуд.
В серьезных случаях, если опухоль, зуд или боль постоянны, могут быть показаны следующие лекарства:
- Кортикостероиды для перорального или внутривенного введения;
- Антигистаминные препараты перорально или инъекцией;
- Инъекции адреналина (эпинефрина).
Целью лечения ангионевротического отека является снижение симптомов до приемлемого уровня и обеспечение нормальной деятельности (например, работы или ночного отдыха).
Ангионевротический отек, связанный с хронической аутоиммунной или идиопатической крапивницей, часто трудно поддается лечению, а реакция на лекарственные средства варьируется. В общем, рекомендуются следующие этапы обработки, где после каждого шага добавляется следующий, если терапия не дает адекватного ответа:
- Шаг 1: неседативные антигистаминные препараты, например Цетиризин;
- Шаг 2: седативные антигистаминные препараты, например, Димедрол;
- Шаг 3:
- а) пероральные кортикостероиды, например, Преднизон;
- б) иммунодепрессанты, например Циклоспорин и Метотрексат.
Отек Квинке — симптомы и лечение
Ангионевротический отек (angioedema) — это ограниченный отек слизистой оболочки или кожи, который начинается резко и склонен к рецидиву. Чаще всего отек Квинке сопровождается покраснением, зудом и поражает лицо, губы, зону вокруг глаз, желудочно-кишечный тракт, гортань. Это состояние названо в честь немецкого врача -терапевта и хирурга Генриха Иренеуса Квинке, который в 1882 году изучил острый ангионевротический отек кожи.
Содержание
- Определение болезни
- Распространённость
- Причины
- Факторы риска
- Симптомы отека Квинке
- Патогенез отека Квинке
- Классификация и стадии развития отека Квинке
- Диагностика отека Квинке
- Лечение отека Квинке
- Профилактика
Определение болезни
Раньше считалось, что отек Квинке поражает только гортань, однако, он развивается в любой локализации — губы, глаза, язык, гортань, желудочно-кишечный тракт, когда плазма крови выходит из-за повышенной проницаемости стенок сосудов в окружающие ткани. Поэтому сейчас врачи вместо «отек Квинке» используют термин «ангиоотек», что в переводе с древнегреческого означает «кровеносные сосуды». Синонимы: ангиоотек, отек Квинке, гигантская крапивница.
Сосудистые стенки становятся проницаемыми чаще всего из-за избытка таких воспалительных веществ как, гистамин или брадикинин. В зависимости от этого, различают три типа отека Квинке:
- Отеки из-за повышения уровня гистамина:
- аллергический;
- псевдоаллергический.
- Отеки из-за повышения уровня брадикинина:
- связанные с дефектом системы комплемента: наследственный и приобретённый;
- связанные с приёмом ингибиторов АПФ.
- Смешанные отеки, когда сразу участвуют два вещества: гистамин и брадикинин.
По своей сути ангиоотеки, которые возникают из-за повышения уровня гистамина и сопровождаются зудом и покраснением — это крапивница более глубоких слоев кожи и подкожной клетчатки.
Распространённость
С появлением крапивницы у каждого второго человека возникают аллергический ангиоотек.
Отек Квинке может возникнуть в любом возрасте. Всемирная организации по аллергии отмечает, что ангиоотек возникает от 10 до 20 % населения хотя бы раз в жизни. По её оценкам примерно у 20 % людей поражают крапивница и ангионевротический отек.
В отделениях неотложной помощи США в год регистрируют более 100 000 обращений с ангионевротическим отеком.
Причины
Аллергический антиоотек может появиться в результате контакта с аллергеном, в качестве которого могут выступать:
- Продукты питания: молоко, яйца, орехи, пшеница, арахис, морепродукты, обычно моллюски.
- Пыль, пыльца, перхоть и эпителий животных.
- Лекарства: антибиотики (Пенициллин, В-лактамы); аспирин и другие нестероидные противовоспалительные препараты (НПВП); наркотики-опиаты; лекарства при операциях (миорелаксанты или анестетики).
- Препараты, которые используются при аллерген-специфической иммунологической терапии (АСИТ). После их нанесения под язык появляется отек и зуд, которые обычно быстро проходят и не требуют менять дозировку и схему лечения. При АСИТ тяжёлых системных реакций не отмечалось.
- Латекс: презервативы, латексные перчатки и другие изделия.
При псевдоаллергическом отеке нет воздействия аллергена и аллергической реакции. отек развивается в результате избытка гистамина и других воспалительных веществ. Причинами псевдоаллергического отека могут стать:
- Продукты, богатые гистамином: сыр, копчёности, вино, пиво, шоколад, орехи, клубника, малина и цитрусы. Из-за неправильного хранения или обработки гистамин накапливается в испорченной рыбе, чаще всего это тунец, лосось, скумбрия, анчоус, сардина, сельдь, угорь, тунец и марлин.
- Вещества, вызывающие избыточное образование гистамина и других воспалительных веществ или замедляющие их выведение из организма, например, такие пищевые добавки, как усилители вкуса, консерванты и красители.
- Инфекции: ротавирусные, риновирусные и бактериальные становятся чаще всего причиной крапивницы, но могут вызывать иногда ангиоотек.
- Глистно-паразитарные заболевания, например, стронгилоидоз, токсокароз и филяриоз.
- Ожог от медузы или ядовитого плюща.
- Физические факторы, к примеру, давление – редко становятся причиной ангионевротического отека. Иногда отек гортани может развиться из-за эндотрахеальной интубации — введения трубки в гортань.
- Укусы насекомых таких, как клещи, блохи, постельные клопы, осы, пчёлы и другие.
Если причину отека Квинке выявить не удаётся, то такой отек называют идиопатическим, т. е. неясным.
Факторы риска
Аллергические заболевания: атопический дерматит, аллергический ринит, бронхиальная астма и др.
Приём ингибиторов АПФ: Каптоприла, Эналаприла, Лизиноприла и др. Эти препараты применяются для лечения гипертонии и сердечной недостаточности. у афроамериканцев, женщин, курильщиков и людей старше 65 лет — риск выше.
Приём лекарственных препаратов: Омепразола и Сертралина.
При обнаружении симптомов необходимо проконсультироваться у врача. Самолечение – может быть опасно для здоровья.
Симптомы отека Квинке
Быстро появляются симптомы аллергического и псевдоаллергического отека Квинке – обычно это проходит в период от нескольких минут до двух часов после контакта с аллергеном или другим веществом. Максимальный отек возникает в течение 6 часов. Аллергический ангиоотек в 50 % случаев сопровождается крапивницей, кожа, как от ожога крапивой — зудит, краснеет и покрывается волдырями.
Отеки могут поражать лицо и щеки в 96 % случаев, зону вокруг глаз – в 66 % случаев и губы – в 41 %, он могут затрагивать руки и ноги (10 %); гортань и голосовые связки (6 %); язык (2 %), гениталии (1 %).
Ангиоотеки в 29 % случаев поражают сразу несколько областей тела.
Характерные особенности отека:
- горячий, красный, часто зудящий;
- отвечает хорошо на медикаментозную терапию против аллергии: глюкокортикостероиды, адреналин, антигистаминные средства.
Симптомы заболевания зависят от локализации отека Квинке:
- затруднённое дыхание, осиплость голоса — при поражении дыхательных путей, языка, слизистой оболочки рта, гортани;
- острые боли в животе, рвота и нарушение стула — при отеке в желудочно-кишечном тракте;
- резкая головная боль, потеря сознания, судороги и рвота — при поражении головного мозга;
- ангиоотек иногда является первым признаком системной тяжёлой реакции, угрожающей жизни — анафилаксии. В этом случае он сопровождается кашлем, снижением артериального давления, одышкой, потерей сознания, рвотой, болью в животе и другими нарушениями ЖКТ.
От локализации отека зависит тяжесть его симптомов, например, из-за нарушения дыхание отек гортани и языка —опасное состояние для жизни, важные функции организма при отеке губ не страдают, поэтому для жизни он не опасен.
Патогенез отека Квинке
Гистамин — вещество, выделяемое из тучных клеток, является виновником аллергического и псевдоаллергического отека Квинке. В большинстве тканей организма присутствуют тучные клетки, а именно, в коже, слизистой оболочке органов зрения, дыхательной системы и ЖКТ, поэтому отеки могут иметь разную локализацию.
Аллергический ангиоотек — это иммуннная реакция I типа (реагиновый, или IgE-зависимый тип). в организме аллергика после первого знакомства с аллергеном, например, пищей, пыльцой, эпителием животных и др., образуются антитела (иммуноглобулин Е). Если аллерген попадает в организм повторно, то он взаимодействует с антителами, тучные клетки, раздраженные из-за этого, выбрасывают гранулы гистамина и другие воспалительные вещества. Такой процесс называют дегрануляцией.
Высвобождение гистамина увеличивает кровоток и проницаемость стенок кровеносных сосудов, из которых выходит плазма и возникает отек. Из-за действия гистамина на специальные рецепторы сосудов и мышц, на коже и слизистых возникает зуд и покраснение.
Вещество влияет не только на сердечно-сосудистую систему, но также на дыхательную и желудочно-кишечную — бронхоспазм на фоне сужения бронхов с возникновением кашля и удушья, снижение артериального давления, потеря сознания, рвота, боли в животе, диарея и др.
При пвседоаллергическом отеке вещества, которые вызывают воспаление из-за нарушения обмена выделяются в избытке и медленно выводятся появляются в организме неиммунным путём, например, попадают с продуктами питания.
Классификация и стадии развития отека Квинке
Международная классификация болезней 10-го пересмотра (МКБ-10):
- T 78.3 Ангионевротический отек.
- D 84.1 Дефект в системе комплемента.
Классификация ангиоотеков:
- аллергический (гигантская крапивница);
- псевдоаллергический (неспецифическая гистаминолиберация);
- комплементзависимые:
- наследственный
- приобретённый
- идиопатический.
По клинической характеристике ангиоотек бывает:
- По течению:
- острый — до 6 недель
- хронический -более 6 недель
- по сочетанию с крапивницей:
- изолированный
- сочетанный.
- По возможному механизму развития ангиоотек бывает:
- С преимущественным вовлечением системы комплемента:
- наследственный;
- приобретённый.
- С участием других механизмов:
- вызываемый ингибиторами АПФ (изолированный ангиоотек);
- обусловленный гиперчувствительностью к лекарствам, пищевым продуктам и укусам насекомыми (в большинстве случаев сочетается с крапивницей);
- возникающий на фоне очаговой инфекции (может быть сочетанным);
- связанный с аутоиммунными заболеваниями (может быть сочетанным).
- Идиопатический (может быть сочетанным).
Осложнения отека Квинке
Из-за отека дыхательные пути, полость рта, язык и гортань могут стать непроходимыми. Эти изменения приводят к дыхательной недостаточности и даже к удушью, при асфиксии кожа синеет, человек начинает дышать часто, ему трудно дышать, голос становится сиплым, появляется лающий кашель и одышка. При появлении симптомов нужно вызвать скорую. Необходимо оказать пациенту первую помощь: ослабить ворот рубашки и ремень, если есть зубные протезы, то вынуть, открыть окна для свежего воздуха.
Симптомы острого живота могут появиться при отеке слизистой желудочно-кишечного тракта: боль в животе, рвота и нарушение стула. Они требуют срочного хирургического лечения.
Диагностика отека Квинке
Диагноз «ангиоотек» врач ставит на основании сбора анамнеза и данных физикального обследования, при необходимости могут проводиться лабораторные и диагностические исследования, например, УЗИ.
Сбор ананмеза и осмотр
В первую очередь врач у пациента спрашивает о том, что происходило перед возникновением отека Квинке:
- принимал ли он новые лекарства, особенно антибиотики, ингибиторы АПФ, блокаторы рецепторов ангиотензина или нестероидные противовоспалительные препараты (НПВП);
- что он ел;
- были ли укусы насекомых;
- болел ли недавно какими-либо инфекциями.
Также врач интересуется:
- случались ли раньше, страдали от них родственники — чтобы заподозрить наследственный ангиоотек;
- при симптомах острого живота, причину которых удалось установить, то сколько раз такое случалось;
- при отеке гениталий врач может спросить, не было ли травмы, например, от верховой езды, катания на велосипеде или полового акта.
При осмотре кожи и слизистых врач может заметить отек глубоких слоёв кожи, губ, век или гениталий.
Лабораторная диагностика
Обычно, рутинные лабораторные анализы пациентам с острым ангионевротическим отеком не проводят, так как они не помогут установить диагноз.
Если состояние нетяжёлое, но причина отека Квинке при этом неясна, то врач назначает анализы:
- Клинический анализ крови, биохимию крови и др., чтобы оценить общее состояние организма и заподозрить причину отека Квинке.
- Аллерготестирование проводится при подозрении на аллергию. Кожные аллерготесты назначают после исчезновения острых симптомов, а также анализ крови на иммуноглобулин E (IgE общий и специфические).
- Анализ на уровень триптазы.
- В сыворотке крови повышенный уровень триптазы указывает на риск анафилаксии. Если причина отека Квинке известна, то пациент знает, чего нужно избегать, поэтому риск анафилаксии и повторного ангиоотека меньше.
- Анализы крови на уровни C4 и ингибитора С1 назначаются при возникновении специфических отеков — холодных, не зудящих, медленно нарастающих и спадающих, чтобы исключить наследственный ангиоотек.
- В зависимости от состояния пациента и истории болезни врач назначает другие клинические анализы и лабораторные тесты, например, чтобы исключить инфекции, глистно-паразитарную инвазию, эндокринную и онкологическую патологию, аутоиммунные заболевания и др.
Инструментальная диагностика
Осмотр гортани эндоскопом у пациентов с ангионевротическим отеком головы и шеи с поражением языка в ходе гибкой волоконно-оптической ларингоскопии можно определить проходимость дыхательных путей.
Дифференциальная диагностика
Аллергический и псевдоаллергический ангиоотеки нужно отличать от других типов отеков таких как, наследственного, приобретённого и связанного с приёмом ингибиторов АПФ, а также от болезней с похожими симптомами, например, инфекции полости рта и синдром верхней полой вены.
Наследственный ангиоотек — угрожающее жизни, редкое заболевание группы первичных иммунодефицитов. Причина его возникновения — из-за мутации гена нехватка или снижение активности противовоспалительного вещества системы комплемента — С1-ингибитора. Не зудящие, бледные отеки располагаются обычно на руках, кистях, ногах, мочеполовых путях, реже на лице, ротоглотке или гортани. отек развивается в течение нескольких часов, состояние ухудшается в течение суток, а в течение следующих 48–72 часов постепенно проходит. У родственников обычно периодически тоже возникают такие отеки, которые эпизодически повторяются. Обычная противоаллергическая терапия для наследственных ангиоотеков неэффективна.
Приобретённый ангиоотек. Нехватка С1-ингибитора возникает не из-за мутации гена, а в результате тяжёлых лимфопролиферативных заболеваний: лейкоза и лимфомы, а также из-за аутоиммунных и инфекционных. Наличие таких болезней в анамнезе позволяет заподозрить приобретённый ангиоотек.
Ангиоотек, который связан с приёмом ингибиторов АПФ отличается от аллергического и псевдоаллергического ангиоотека:
- не сочетается с крапивницей;
- поражается чаще всего голова, шея, рот, гортань и голосовой аппарат;
- может возникнуть из-за применения ингибитора АПФ: в первый месяц, через несколько месяцев и даже лет после начала терапии;
- редко сопровождается эпизодическими болями в животе;
- наиболее распространённый у афроамериканцев.
Диагноз отека Квинке из-за приёма ингибиторов АПФ — клинический, т. е. основанный только на симптомах болезни, подтверждающих тестов нет.
Симптомы инфекций полости рта, носа или ушей: флюс, синусит, средний отит и др. похожи на симптомы отека Квинке без крапивницы. Отличие состоит в том, что инфекции обычно помимо отека, сопровождаются нарушением самочувствия, болью, повышением температуры тела и воспалительными изменениями в анализе крови.
Синдром верхней полой вены — из-за ее сдавления или закупорки кровь плохо оттекает от верхних отделов туловища, поэтому появляются: расширение вен, синюшность, одутловатость головы, шеи, рук, верхней половины грудной клетки, одышка, охриплость голоса и кашель.
Лечение отека Квинке
Первая помощь при ангиоотеке:
Вызвать скорую помощь, поскольку ангиоотек — потенциально опасное заболевание, которое может привести к анафилаксии и смерти.
До приезда скорой помощи:
- Устранить предполагаемую причину отека, к примеру, прополоскать рот водой, удалив аллерген, смыть аллерген с кожи, промыть глаза водой, проветрить помещение и др.
- Оценить у больного дыхание, пульс, артериальное давление и уровень сознания. При необходимости сделать искусственное дыхание.
- Не позже трёх минут с начала приступа в мышцу бедра с внешней стороны возможно ввести раствор Эпинефрина (Адреналина). Доза зависит от веса пациента: 0,1 мл на 10 кг массы тела. Максимальная разовая доза адреналина для взрослых — 0,5 мл, для детей — 0,3 мл.
- Чтобы купировать аллергический отек назначают антигистаминные препараты: Цетиризин, Дезлоратадин, Левоцетиризин, Лоратадин, Фексофенадин.
- Возможен приём блокаторов H1-гистаминовых рецепторов, Дифенгидрамин.
- Пациентам с тяжёлой формой отека Квинке назначается короткий курс глюкокортикостероидов -противовоспалительных препаратов в виде таблеток или внутримышечных инъекций: Преднизолона или Дексаметазона.
- Если нет отека гортани, чтобы восстановить и улучшить проходимость дыхательных путей проводится при отеке языка назотрахеальная интубация — через нос в просвет гортани вводятся специальные трубки.
- При ангиоотеке гортани может потребоваться экстренная хирургическая помощь: интубация или трахеостомия, при которой в трахее делают отверстие, чтобы пациент смог дышать.
- Если у пациента — пищевая аллергия, то показана гипоаллергенная диета, чтобы успокоить кишечник требуется исключение провоцирующих продуктов, употребление достаточного количества жидкости, рекомендуется соблюдение пищеварительной диеты, которую врач разрабатывает индивидуально.
- При ангиоотеке из-за приёма ингибиторов АПФ, нужно заменить его на другое лекарство, которое назначит врач.
Показания к госпитализации:
- серьёзные осложнения, угрожающие жизни: удушье при отеке языка и верхних дыхательных путей;
- синдром «острого живота» при отеке внутренних органов малого таза и брюшной полости;
- отсутствие эффективности от лечения в домашних условиях.
Профилактика
После перенесённого отека Квинке рекомендуется избегать известных факторов возникновения отека. Пациентам, у которых была анафилаксия, рекомендуется консультация аллерголога-иммунолога, чтобы определить причины и получить рекомендации, как вести себя, если ситуация повторится. При возникновении подозрений на ангионевротический отек, Вы можете оратиться в наш медицинский центр «МойВрач», где работают высококвалифицированные специалисты, которые вовремя выявят причины заболевания и дадут соответствующие рекомендации по ее устранению.
Статья проверена:
ГБУ «Станция скорой и неотложной медицинской помощи им. А.С. Пучкова»;
ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России
Крюков А.И.
ГБУЗ города Москвы «Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского» ДЗМ;
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России
- SPIN РИНЦ: 9393-8753
- Scopus AuthorID:
57201532028 - ORCID:
0000-0002-0149-0676
Кадышев В.А.
ГБУ «Станция скорой и неотложной медицинской помощи им. А.С. Пучкова»;
ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России
Сидоров А.М.
ГБУ «Станция скорой и неотложной медицинской помощи им. А.С. Пучкова»;
ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России
Товмасян А.С.
ГБУЗ города Москвы «Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского» ДЗМ
Лапченко А.А.
ГБУЗ «Городская клиническая больница №1 им. Н.И. Пирогова» ДЗМ
Горовая Е.В.
ГБУЗ города Москвы «Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского» ДЗМ
Кишиневский А.Е.
ГБУЗ города Москвы «Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского» ДЗМ
Царапкин Г.Ю.
ГБУЗ города Москвы «Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского» ДЗМ
Отек Квинке или ангионевротический отек. Современный взгляд на проблему
Авторы:
Плавунов Н.Ф., Крюков А.И., Кадышев В.А., Сидоров А.М., Товмасян А.С., Лапченко А.А., Горовая Е.В., Кишиневский А.Е., Царапкин Г.Ю.
Как цитировать:
Плавунов Н.Ф., Крюков А.И., Кадышев В.А., Сидоров А.М., Товмасян А.С., Лапченко А.А., Горовая Е.В., Кишиневский А.Е., Царапкин Г.Ю. Отек Квинке или ангионевротический отек. Современный взгляд на проблему. Вестник оториноларингологии.
2020;85(5):61‑64.
Plavunov NF, Kryukov AI, Kadyshev VA, Sidorov AM, Tovmasyan AS, Lapchenko AA, Gorovaya EV, KishinevskY AE, Tsarapkin GYu. Quincke’s edema or angioedema. A contemporary view of the problem. Vestnik Oto-Rino-Laringologii. 2020;85(5):61‑64. (In Russ.)
https://doi.org/10.17116/otorino20208505161

Актуальность
На протяжении последних десятилетий наблюдается значительный рост аллергических заболеваний верхних дыхательных путей во всех возрастных группах. По общепринятой точке зрения, рост заболеваемости связан с воздействием средовых факторов, поллютантов, а также инфекций и бактериальных экзотоксинов. Немаловажную роль в этом играет глобальное изменение образа жизни в современном обществе: изменение качества и характера пищи, регулярный контакт с химическими соединениями и лекарственными препаратами [1, 2]. Согласно статистическим данным, от 10 до 30% населения страдают аллергическими заболеваниями [3]. Одним из проявлений аллергической реакции является отек Квинке — это остро возникающее заболевание, характеризующееся появлением четко ограниченного ангиоотека кожи, подкожной клетчатки, а также слизистой оболочки различной локализации. Ранее это патологическое состояние напрямую связывали с аллергической реакцией организма человека, однако поступательное развитие аллергологии и иммунологии внесло значительные коррективы в «классическое» понимание термина «отек Квинке». На сегодняшний день данное заболевание классифицировано как ангионевротический отек (АО) с присвоением кода идентификации T78.3 по МКБ-10. Международная классификация допускает такие синонимы АО, как «гигантская крапивница» и отек «Квинке». При этом следует учитывать, что крапивница (L50) и крапивница сывороточная (T80.6) отнесены в другие подразделы МКБ-10. Современные знания определяют АО как локальный отек дермы, подкожной клетчатки и слизистой оболочки, возникающий вследствие многих причин и реализующийся различными механизмами. Принято различать аллергический ангионевротический отек, наследственный ангионевротический отек и приобретенный ангионевротический отек. Если при обследовании пациента причина заболевания не установлена, правомочен такой диагноз, как «идиопатический АО». По характеру течения заболевания АО подразделяют на острый (<1,5 мес) и хронический (от 1,5 до 3 мес) [3, 4].
АО является крайне опасным заболеванием и угрожает жизни человека. Первым звеном в оказании экстренной медицинской помощи данной категории пациентов является выездная бригада скорой медицинской помощи (СМП), перед которой стоит задача диагностики АО, проявляющегося периферическими отеками, абдоминальной симптоматикой и отеком слизистой оболочки верхних дыхательных путей (ВДП) [4]. От своевременной диагностики и тактических действий медицинских работников бригад СМП зависит, насколько быстро пациент с АО получит специализированную медицинскую помощь в многопрофильном стационаре. Особое место в практике бригад СМП занимают пациенты с АО ВДП, так как клиническая ситуация может резко измениться и принять молниеностное течение. Тактика лечения такого контингента больных должна быть направлена на предупреждение развития стеноза ВДП (медикаментозное дестенозирование); в тяжелых случаях проводят интубацию больного и переводят его на искусственную вентиляцию легких. Стеноз гортани III степени (декомпенсированный стеноз) является показанием к экстренной трахеостомии, при стенозе IV степени (асфиксия) проводится коникотомия [5].
Поступив в многопрофильный стационар, больные с АО также требуют особого внимания и тщательного обследования. После медицинской эвакуации бригадами СМП пациентов с АО в многопрофильный стационар в большинстве случаев пациенты вначале госпитализируются в диагностическое отделение с возможностью проведения интенсивной терапии. Далее, после подтверждения диагноза, пациенты переводятся на лечение в профильные — хирургические или терапевтические отделения больницы.
В связи с вышеизложенным больной с АО при подозрении на развитие АО ВДП должен быть госпитализирован в многопрофильный стационар с наличием ЛОР-отделения для оказания специализированной медицинской помощи. Так как маршрутизация больных с АО зависит от формы заболевания, в настоящее время не ведется статистическая учетность информации о распространенности АО по локализации патологического процесса. На сегодняшний день нет четких данных по распространенности АО ВДП как в структуре оказания экстренной медицинской помощи, так и в стационарах оториноларингологического профиля.
Цель работы — изучить удельный вес больных АО в структуре оказания скорой медицинской помощи, а также крупных многопрофильных стационаров с ЛОР-отделениями.
Материал и методы
Нами была изучена отчетная документация Станции скорой и неотложной медицинской помощи им. А.С. Пучкова Москвы, ГКБ им. В.М. Буянова (Москва), ГКБ им. Ф.И. Иноземцева (Москва) и ГКБ им. С.П. Боткина, ГКБ №1 им. Н.И. Пирогова за 2017 г., в которой мы исследовали распространенность больных с АО. Мы анализировали следующие показатели: Р1 — соотношение количества вызовов бригад СМП по поводу АО к общему количеству вызовов (%); Р2 — соотношение количества вызовов СМП по поводу АО к общему количеству вызовов к пациентам с аллергическими реакциями (%); Р3 — соотношение больных АО и общего числа пролеченных пациентов в 3 стационарах города Москвы (%); Р4 — соотношение больных АО ВДП и общего числа больных с АО (%.); Р5 — соотношение пациентов с АО ВДП и общего числа больных с ЛОР-патологией (%).
Результаты и обсуждение
После изучения статистических данных, представленных Станцией скорой и неотложной медицинской помощи им. А.С. Пучкова Москвы нами было установлено, что за 2017 г. бригадами врачей СМП было проведено 3 070 491 экстренных выездов к больным, из них с заболеваниями ЛОР-органов 136 458 (4,4%), с аллергическими реакциями 52 153 (1,7%). Структура вызовов бригад СМП к пациентам с аллергическими реакциями представлена в табл. 1.
Таблица 1. Структура вызовов бригад Станции скорой и неотложной медицинской помощи им. А.С. Пучкова Москвы к пациентам с аллергическими реакциями в 2017 г.
|
Причина вызова бригад Станции скорой и неотложной медицинской помощи |
Количество вызовов |
|
|
абс |
% |
|
|
Аллергическая крапивница |
30 130 |
57,8 |
|
Ангионевротический отек |
20 040 |
38,4 |
|
Аллергический контактный дерматит, вызванный лекарственными средствами при их контакте с кожей |
202 |
0,4 |
|
Генерализованное высыпание на коже, вызванное лекарственными средствами и медикаментами |
554 |
1 |
|
Локализованное высыпание на коже, вызванное лекарственными средствами и медикаментами |
260 |
0,5 |
|
Анафилактический шок, обусловленный патологической реакцией на адекватно назначенное и правильно примененное лекарственное средство. |
82 |
0,2 |
|
Патологическая реакция на лекарственное средство или медикаменты, неуточненная (неблагоприятная реакция, или аллергическая реакция, повышенная чувствительность, идиосинкразия) |
885 |
1,7 |
|
Всего |
52 153 |
100 |
Также нами было установлено, что пациенты с АО составляют 0,7% (Р1) от общего количества вызовов СМП (n=3 070 491). Как видно из табл. 1, в структуре экстренных вызовов бригад СМП к пациентам с аллергическими реакциями пациенты с АО занимают второе место (Р2=38,4%) после аллергической крапивницы (57,8%).
После изучения отчетной документации 4 крупных многопрофильных стационаров с каналом экстренной госпитализации больных нами были получены следующие данные (табл. 2).
Таблица 2. Частота встречаемости ангионевротического отека (АО), ЛОР-патологии и АО верхних дыхательных путей (ВДП) в многопрофильных стационарах Москвы за 2017 г.
|
Лечебное учреждение |
Пролечено больных (n) |
АО (n) |
ЛОР (n) |
АО ВДП (n) |
|
ГКБ им. В.М. Буянова |
45 909 |
132 |
3132 |
3 |
|
ГКБ им. Ф.И. Иноземцева |
52 757 |
358 |
2823 |
42 |
|
ГКБ им. С.П. Боткина |
108 184 |
419 |
3147 |
57 |
|
ГКБ №1 им. Н.И.Пирогова |
63 130 |
10 |
5293 |
4 |
|
Всего (n) |
269 980 |
Р919 |
14 395 |
106 |
|
0,34% (Р3) |
5,3% |
АО ВДП/АО=11,5٪ (Р4) АО ВДП/ЛОР=0,7% (Р5). |
Из полученных нами данных видно (табл. 2), что с заболеваниями ЛОР-органов были 14 395 (5,3%) человек. Статистический анализ данных по распространенности пациентов, страдающих АО, показал, что этот контингент больных составил 0,34% (n=919) от общего числа пролеченных больных за 2017 г. (Р3), из них у 106 пациентов (Р4=11,5%) АО поражал преимущественно верхние дыхательные пути (АО ВДП). В структуре больных оториноларингологического профиля (n=14 395) пациенты с АО ВДП составили 0,7% (n=106) соответственно (Р5).
Все 4 стационара были сопоставимы между собой по коечному фонду ЛОР-отделений. Однако, как видно из табл. 2, имеется существенная разница в числе пролеченных больных с АО ВДП: в ЛОР-отделении ГКБ им. В.М. Буянова и ГКБ №1 им. Н.И. Пирогова число этих пациентов значительно ниже (приблизительно в 14 и 19 раз соответственно), чем в 2 других ЛОР-стационарах. Разница в соотношении АО ВДП разных стационаров, возможно, связана с особенностями маршрутизации данного контингента больных. В ГКБ им. В.М. Буянова данный контингент больных поступает изначально в отделение интенсивной терапии и реанимации и в дальнейшем, после стабилизации состояния, переводится в профильное отделение.
Выводы
1. Вызовы к пациентам с заболеваниями ЛОР-органов составили 4,4% от всех вызовов, выполненных Станцией скорой помощи за 2017 г., тогда как к пациентам с аллергическими реакциями — 1,7%.
2. Контингент больных с АО составил 0,34% от общего числа пролеченных больных в 4 стационарах Москвы за 2017 г., из них у 11,5% АО поражал преимущественно ВДП.
3. В структуре больных оториноларингологического профиля пациенты с АО ВДП составили 0,7% соответственно.
Таким образом, проведенное нами исследование позволило оценить распространенность АО в московском регионе, прогнозировать эпидемиологическую ситуацию с АО и в дальнейшем разработать меры, направленные на оптимизацию диагностики и лечения данного контингента больных.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.

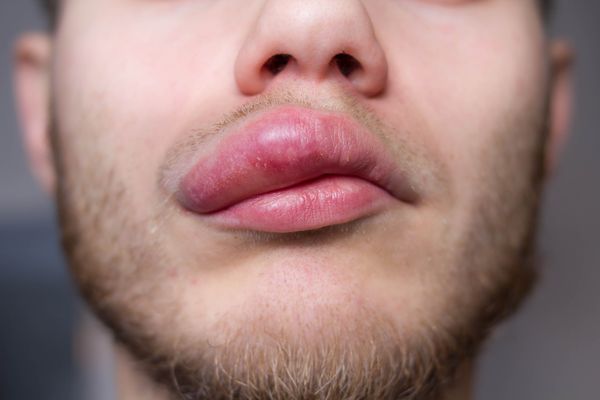
![Ангиоотёк руки [33] Ангиоотёк руки [33]](https://probolezny.ru/media/bolezny/otek-kvinke/angiootyok-ruki-33_s.jpeg)

![Тяжёлый ангиоотёк лица [32] Тяжёлый ангиоотёк лица [32]](https://probolezny.ru/media/bolezny/otek-kvinke/tyazhyolyy-angiootyok-lica-32_s.jpeg)


