Значение слова «остеохондроз»
Остеохондроз (от др.-греч. ὀστέον — кость и χόνδρος — хрящ) — комплекс дистрофических нарушений в суставных хрящах. Может развиваться практически в любом суставе, но чаще всего поражаются межпозвонковые диски. В зависимости от локализации выделяют шейный, грудной и поясничный остеохондроз. Следует обратить внимание на то, что в англоязычной медицинской литературе термином osteochondrosis обозначают совершенно другую группу ортопедических заболеваний, которые в русском языке называют остеохондропатиями.
Все значения слова «остеохондроз»
Предложения со словом «остеохондроз»
-
Итак, вышеперечисленные изменения являются причиной развития остеохондроза позвоночника.
-
Всем пациентам с рецидивирующими проявлениями шейного остеохондроза противопоказаны резкие повороты и наклоны головы, а также круговые движения шеей.
-
Люмбаго, как правило, служит первым клиническим признаком поясничного остеохондроза.
- (все предложения)
Ассоциации к слову «остеохондроз»
- спина
- позвоночник
- сустав
- шея
- (ещё ассоциации…)
Сочетаемость слова «остеохондроз»
- шейный остеохондроз
- остеохондроз позвоночника
- лечение остеохондроза
- (полная таблица сочетаемости…)
Каким бывает «остеохондроз»
- шейный
- распространённый
- поясничный
- (ещё…)
Морфология
- Склонение
существительного «остеохондроз» - Разбор по составу слова «остеохондроз»
Правописание
- Как правильно пишется слово «остеохондроз»
Остеохондроз позвоночника у взрослых является дегенеративно-дистрофическим заболеванием, при котором отмечается наличие постепенного уменьшения высоты межпозвоночных хрящей гиалинового вида. Более простым языком, диски будут истираться, утрачивая свои функции.
Патология встречается у людей возрастной категории 30-35 лет, и по статистике, ею страдают почти 50% населения страны. В пожилом возрасте подобные проблемы могут возникать у 90% людей.
Симптомы остеохондроза
Остеохондроз позвоночника у взрослых диагностируется при обнаружении:
- болей в спине и любых других участков тела;
- серьезного дискомфорта при передвижении со скованностью в совершаемых действиях;
- напряжения и спазмов в мышечных волокнах;
- мигрени с приступами головокружения;
- болей в области сердца;
- сниженного тонуса и пониженной силы мышц;
- онемения в руках и ногах, что может быть одновременным или частичным;
- ломоты в руках и ногах;
- мушек перед глазами;
- резкого падения температуры в области конечностей;
- простреливающих болей.
Если остеохондроз слишком запущен, то он проявляется в виде: потери сознания, сниженной чувствительности в руках и ногах, нарушения кровообращения, поражения нервов с параллельным их воспалением.
Способы лечения остеохондроза
Лечение заболевания должен проводить исключительно профессиональный и опытный доктор, имеющий представление о патогенезе и последствиях. Он будет подбирать самые эффективные техники, способные принести пользу при минимально допустимом вреде для организма. Это может быть массаж и мануальная терапия, однако, в некоторых случаях они оказываются под максимальным запретом. Чаще всего дается назначение: иглоукалывания, двигательной терапии. Медикаменты задействуют в особенно крайних случаях. Очень важно соблюдать режим сна и бодрствования. Что касаемо осложнений, то они бывают даже при неправильном выборе спального места или неграмотно организованном рабочем пространстве.
Синонимы остеохондроза
Синонимом болезни выступает дегенеративное изменение в межпозвонковых дисках и сегментарная нестабильность в области позвоночного столба.
Если вы столкнулись с остеохондрозом позвоночника у взрослых, то наша клиника открыта для вас. Мы рады предложить качественное обслуживание, разумные цены и комфортные условия. Здесь квалифицированные доктора, способные четко поставить диагноз и оперативно найти способы борьбы с ним.
Запишитесь к неврологу высшей категории
-
Прием без ожидания -
Врачи высшей категории с опытом работы более 15 лет -
Работаем даже в выходные -
Прием детей и взрослых
Позвоните нам или оставьте заявку на обратный звонок

✔ Синонимы и похожие по смыслу выражения к слову «остеохондроз»: заболевание, радикулит, спондиллез, дорсопатия. Все синонимы проходят модерацию.
| Синоним | Часть речи | Нравится |
|---|---|---|
|
Радикулит [2] |
существительное |
|
|
Спондиллез [0] |
|
|
|
Дорсопатия [0] |
|
|
|
Заболевание [140] |
существительное |
|
Пользователи искали синонимы к словам
Остеохондроз
[4] меньше минуты назад
Приданое
[2] меньше минуты назад
Знать
[58] меньше минуты назад
Регламентация
[6] меньше минуты назад
Реставрирование
[4] меньше минуты назад
Опять-таки
[26] меньше минуты назад
Чемодан
[9] меньше минуты назад
Желающий
[12] меньше минуты назад
Остекление
[1] меньше минуты назад
Остекленевший
[3] меньше минуты назад
Остающийся
[19] меньше минуты назад
Криолитионит
[1] меньше минуты назад
Охочий до чужого добра
[1] меньше минуты назад
Прозевываемый
[8] меньше минуты назад
Беда
[32] меньше минуты назад
Созидательный
[3] меньше минуты назад
Разжевавший и в рот положивший
[2] меньше минуты назад
Переделываемый
[22] меньше минуты назад
Комната
[31] меньше минуты назад
Сгоревший
[31] меньше минуты назад
Гидроочистка
[2] меньше минуты назад
Сокращение
[54] меньше минуты назад
Здоровешенький
[2] меньше минуты назад
Младший брат смерти
[1] меньше минуты назад
Производственный
[5] меньше минуты назад
Сокращенно
[13] меньше минуты назад
Родник
[7] меньше минуты назад
Снабдитель
[3] меньше минуты назад
Накусанный
[1] меньше минуты назад
Эвальвация
[2] меньше минуты назад
Профурсетка
[1] меньше минуты назад
Как будто
[30] меньше минуты назад
Последствие
[5] 1 минуту назад
Исключительный
[72] 1 минуту назад
Размалываемый
[5] 1 минуту назад
Спецодежда
[7] 1 минуту назад
Творческий
[5] 1 минуту назад
Разженивавший
[1] 1 минуту назад
Психопатия
[3] 1 минуту назад
Огнеустойчивость
[2] 1 минуту назад
Гордый
[36] 1 минуту назад
Быстролетность
[5] 1 минуту назад
Бесплатный большой онлайн словарь синонимов русского языка. Удобный поиск, сортировка, возможность сохранить файл синонимов. Использование материалов сайта разрешено только после согласия Администрации проекта.
18+
Обратная связь
Все синонимы к слову: ОСТЕОХОНДРОЗ
Простой, легкий и быстрый поиск синонимов!
Для чего вообще нужны синонимы?
Частое повторение одних и тех же слов делает тексты сухими и скучными.
Для того, чтобы вдохнуть в них жизнь, используют слова сходные по смыслу, но отличные по звучанию. То есть, синонимы.
Почаще употребляйте синонимы, и ваши тексты станут более «вкусными» и экспрессивными!
Алгоритм поиска синонима к слову прост. Введите слово, к которому требуется подобрать аналог, и нажмите на кнопку «Поиск синонима». Для просмотра отдельных групп используйте поиск по алфавиту. Присутствует встроенный функционал по жалобе на синоним — если вы считаете, что найденное слово не является синонимом введенного в поиск слова, нажмите на соответствующую иконку для сообщения о некорректном синониме. Аналогично вы можете предложить свой вариант синонима к слову.
К.Б. Петров
ГОУ ДПО Новокузнецкий государственный институт усовершенствования врачей Росздрава, кафедра восстановительной медицины Новокузнецк, Россия
РЕЗЮМЕ. В Советском Союзе «остеохондроз позвоночника» выделился в самостоятельную нозологию к началу 70-х годов ХХ века. На Западе такого представления нет до сих пор. Имеются существенные разногласия в терминологии. В связи с ликвидацией многолетней изоляции отечественной науки, появление новых методов клинической и инструментальной диагностики, распространение идей мануальной терапии и внедрением унифицированной классификации болезней МКБ-10 среди российских учёных появились необоснованные тенденции в ревизии учения об остеохондрозе позвоночника. Это ведёт к падению уровня квалификации специалистов данного профиля, а как следствие — к ухудшению диагностика и результатов лечения.
Ключевые слова: остеохондроз позвоночника, боль в спине, нозология, классификация.
«SPINAL OSTEOCHONDROSIS»: IN DEFENSE RELEASE FORM, TERMINOLOGY AND CLASSIFICATION PERSONALITY
K. B. Petrov
State educational institution of additional postgraduate training «Novokuznetsk State Institute of Advanced Medical Ministry of Health of Russia»,
Department of Rehabilitation medicin.
Novokuznetsk, Russia
SUMMARY. In the SU «spinal osteochondrosis» stood out as an independent nosology to the top 70s of the twentieth century. In the West, such a representation is not so far. There are substantial differences in terminology. In connection with the liquidation of long-term isolation of Soviet science, the emergence of new methods of clinical and instrumental diagnosis of ideas of manual therapy and the introduction of a uniform classification of diseases ICD-10 among Russian scientists appeared unfounded trends in the audit exercise on osteochondrosis. This leads to a drop in the level of qualification of this profile, and as a consequence — to the deterioration diagnosis and treatment outcomes.
Key words: spinal osteochondrosis, back pain, nosology, classification.
Научные термины справедливо считаются инструментами познавательной деятельности человечества. Они необходимы для общения и взаимопонимания между учеными разных стран. Смысловое значение того или иного понятия только тогда становится всеобщим достоянием, когда оно зафиксировано точным, кратким, однозначным, благозвучным и легко запоминающимся термином. С целью избежать бытовых значений ученые охотно в качестве терминов используют иностранные слова. Нередко это преследует и другую цель – отгородится от дилетантов. В медицине, где ничего нельзя считать совершенно и окончательно изученным ревизия взглядов на те, или иные явления неизбежна и являются гарантией против косности и консерватизма. Все эти процессы находят отражение в эволюции терминов [6, 71].
В Советском Союзе уже к началу 70-х годов ХХ века учение о, так называемом «остеохондрозе позвоночника» (ОП) созрело в стройную систему знаний и специфических мероприятий лечебно-диагностической и профилактической направленности, имеющих все признаки сложившейся нозологии, которая ближе всего тяготела к неврологии. За рубежом до настоящего времени состояние больных данного профиля описывается разрозненными синдромами, входящими в компетенцию специалистов различного профиля. В США, например, ортопеды и нейрохирурги для обозначения вертеброневрологических проблем применяют термин «грыжа» или «повреждение диска»; семейные врачи, хиропрактики и остеопаты — «дорсопатия» или «дорсальгия»; неврологи — «ишиас». Целый ряд синдромов дегенеративного заболевания позвоночника скрывается под определением «миофасциальная боль» [55, 11].
Рассмотрим кратко историю вопроса. Начиная со второй половины XVIII века, названные клинические проявления обозначались как ишиас (Cotunnius, 1770) или радикулит (Dejerine, 1896). В последующем получили распространение синдромальные определения — люмбальгия, торокальгия, цервикальгия — т.е. позвоночная боль. Доминирующей на данном этапе была концепция воспалительного (инфекционного) поражения различных участков экстрадуральной порции корешка (Sicard, 1918). Отражением этих взглядов среди отечественных неврологов явилось хождение термина «пояснично-крестцовый радикулит» [39].
R. Beneke (1897) впервые отметил дистрофические проявления в позвоночнике и собирательно обозначил их термином «спондилез». Позже Ch. G. Schmorl (1928 -1932 гг.) на огромном аутопсическом материале (более 20 тысяч наблюдений) тщательно исследовал патоморфологические изменения в межпозвонковом диске и прилежащих к нему телах позвонков. Все, что отличалось от нормы, он отнес к патологии и предложил называть её межтеловым остеохондрозом (osteochondrosis intercorporalis), а термин R. Beneke «спондилез» использовал для обозначения изменений в передней продольной связке [1, 37]. Наименование «остеохондроз межпозвонкового диска» было предложено A. Hildebrandt в 1935 г.[58, 29, 74].
Поскольку Ch. G. Schmorl не делал различий между патологическими и саногенетическими реакциями, на первых порах остеохондрозом назывались все дистрофические и дегенеративные изменения позвоночно-двигательного сегмента (ПДС). В дальнейшем оказалось, что некоторые из них, например, грыжа Шморля или деформирующий спондилёз клинически не актуальны, а вот деформирующий спондилоартроз имеет вполне определённое значение [29]. Это дало повод И. Л. Клионеру (1957) расширить данное понятие не только на межтеловую область, но и на межпозвонковые суставы, изменив название на «межпозвонковый остеохондроз» (osteochondrosis intervertebralis) [25].
Я. Ю. Попелянский [59], изучавший в течение многих лет с большой школой учеников и последователей поражение нервной системы при дистрофических процессах в позвоночнике, на стыке неврологии, нейрохирургии и ортопедии развил новое направление в медицинской науке — «вертеброневрологию». В рамках этого учения он предложил ещё более широкую трактовку для ОП, обозначив его как «полифакториальное дегенеративное заболевание двигательного сегмента, поражающее первично межпозвонковый диск, а вторично — другие отделы позвоночника, опорно-двигательного аппарата и нервную систему» [29, 1].
И.Р. Шмидт [75] были конкретизированы основные патоморфологические субстраты ОП: внутридисковая дистрофия, нестабильность вследствие нарушения фиксационной способности фиброзного кольца, грыжа диска, спондилоартроз, а также возникающие в связи с дистрофическими изменениями в ПДС сужения межпозвонкового отверстия и спинального канала, реактивный асептический лептоменингит или эпидурит. Её клинико-генеалогические и генетико-математические исследования установили, что ОП — это мультифакториальное заболевание, фенотип которого детерминирован олигогенной комплиментарной системой главных генов и генов модификаторов при влиянии других систем генома [73, 32]. О.Г. Коган с соавт. [32] охарактеризовал заболевание с позиций системного подхода.
На основании этих исследований была доказана нозологическая самостоятельность ОП. Дано следующее определение: «Остеохондроз позвоночника — это мультифакториальное заболевание, характеризующееся дистрофическим поражением ПДС, преимущественно их передних отделов, проявляющееся в определенных условиях полиморфными (рефлекторными, компрессионными, компрессионно-рефлекторными и рефлекторно-компрессионными) неврологическими синдромами. Это хронически рецидивирующее заболевание, имеющее тенденцию к прогредиентности в молодом и зрелом возрасте, к регредиентности — в пожилом, к клиническому выздоровлению — в старческом возрасте, несмотря на необратимость самого дистрофического процесса».
Таким образом, на сегодняшний день принято считать остеохондроз — не моно- и не полиэтиологическим, а мультифакторным заболеванием с наследственной предрасположенностью. На различных этапах процесса различные факторы становятся то основными причинами, то условиями развития заболевания [59].
Уже в 30-е годы 20-го столетия стало ясно, что ОП (в частности его рентгенологические признаки [62, 63]) далеко не всегда имеет клиническое значение. Чтобы внести ясность говорили о «клинически значимом остеохондрозе» или о «неврологических синдромах ОП». В 70-е годы получил распространение термин «неврологические проявления остеохондроза позвоночника» (НПОП) [75].
При изучении роли центра и периферии в реализации НПОП было установлено, что врожденный дефицит двигательной преднастройки, моторная неодарённость, функциональная асимметрия мозга и особенности личностного реагирования оказывают существенное влияние на реализацию генетической предрасположенности к ОП и на клинический полиморфизм НПОП [3, 2, 52, 53].
По мнению В.П. Веселовского [8], НПОП – это не только и не столько проблема заболевания опорно-двигательного аппарата и периферической нервной системы; лишь с позиции нарушения функционирования таламо-рубральных структур центральной нервной системы (ЦНС) можно объяснить происхождение большинства его рефлекторных синдромов. В этом он видел одну из причин отсутствия чётких корреляций между патоморфологическими субстратами ОП и клиническими проявлениями, а также закономерное выявление функциональных патобиомеханических нарушений в значительном числе непораженных дистрофическим процессом ПДС.
К сказанному можно добавить саногенетическую роль процессов адаптации. Она проявляет себя как на структурно-тканевом уровне, так и на уровне самых верховных отделов ЦНС. Причем, чем ниже уровень достигнутых адаптивных приспособлений, тем более стойкой она является [13].
Дальнейшее развитие эти идеи получили в работах Г.А. Иваничева [21]. Он утверждает, что представления о обязательном сопровождении дегенеративно-дистрофических изменений ПДС клиническими синдромами следует считать ошибочными. Патологическая интеграция морфологических субстратов ОП осуществляется в ЦНС, где нарушение деятельности одного ПДС может быть представлено в виде генератора патологической детерминантной системы по Г.Н. Крыжановскому [35]. Этот генератор способен навязывать свою активность целой функциональной системе, меняя ее основные свойства. В результате развиваются нарушения двигательного стереотипа, трофики, гемодинамики, иммунных реакций и пр., распространяющиеся далеко за пределы поражённого ПДС.
В наиболее общем виде основные этапы функционально-структурной перестройки ПДС можно представить следующим образом.
1. Гиперфункция ПДС, проявляющаяся выраженной активностью саногенетических реакций (гипертрофия сегментарных мышц, изменение их координации, порога возбудимости, лабильности, смена режима работы нейротрофического обеспечения и т.д.)
2. Дисфункция ПДС, возникающая при недостаточности саногенетической защиты (перегрузки отдельных сегментарных мышц, функциональные блокады, триггерные феномены, появление патологических двигательных стереотипов).
3. Дистрофия ПДС (остеохондроз диска, артроз, спондилёз, остеопороз) — имеет две разновидности: а) осложненная (грыжеобразование с компрессией нейро-сосудистых структур или рефлекторными синдромами ОП); б) не осложненная (фиброз диска).
4. Консолидация ПДС — завершение функционально-структурной перестройки ПДС с выключением его из движения (ортопедическая компенсация) и с неизбежным увеличением нагрузки на соседние сегменты.
В 1962 – 1973 гг. в рамках вертеброневрологи постепенно сложилась синдромно-патогенетическая классификация ОП, в которой выделялись компрессионные (корешковые и спинальные), рефлекторные (мышечно-тонические и нейродистрофические), а позже и миоадаптивные синдромы. Миоадаптивный механизм, по мнению Я.Ю. Попелянского, обусловлен постуральными или викарными перегрузками определенных мышц. При этом подчёркивалось, что любой из этих вариантов редко выступает изолированно [59, 29].
В 1982 году И. П. Антонов [4] предложил развёрнутую клиническую классификацию заболеваний периферической нервной системы, в которую рефлекторные и компрессионные проявления при «вертеброгенных поражениях» входили, как составная часть. В отличие от предыдущих классификаций здесь впервые учитывался характер течения заболевания, его стадия, степень нарушения функций и трудоспособность. После обсуждения на расширенном заседании пленума Всесоюзной проблемной комиссии «Заболевания периферической нервной системы» в Киеве (1983 год) с учетом сделанных замечаний и дополнений она была принята в 1984 г., как «Всесоюзная» [30].
Примерно в это же время наиболее авторитетные вертеброневрологические школы разработали свои классификации, которые получили регионарное распространение.
В «Казанской» классификации В.П. Веселовского [7] при вертеброгенных заболеваниях нервной системы предлагается выделять вертебральный, невральный, нейрососудистый и мышечный синдромы. Её важной отличительной особенностью является учёт этиологического фактора поражения ПДС, а также биомеханической саногенетической реакции в виде изменения двигательного стереотипа и его осложнений. При формулировке диагноза на первое место рекомендуется ставить синдром, на второе — этиологический фактор, затем механизм поражения, саногенеза, вид течения, стадию и этап процесса, а также выраженность клинических проявлений.
«Новокузнецкая» многоаспектная классификационная модель НПОП О.Г. Когана и И.Р. Шмидт с соавт. [31, 32] исходит из алгоритма диагностического мышления врача и последовательности поступления информации о больном в ходе его обследования. Она включает 7 категорий деления: 1) локализация патологического процесса в позвоночнике; 2) степень его выраженности; 3) зависимость от существующих врождённых и приобретённых изменений позвоночника; 4) динамика болезни; 5) топико-патогенетические варианты неврологических синдромов; 6) их динамика и 7) степень выраженности клинических проявлений.
С распространением в нашей стране идей мануальной медицины классификационная модель НПОП была доработана. В её обновлённой редакции появилось понятие «преостеохондроз» (функциональные блоки, регионарный постуральный дисбаланс мышц и т.п.), а также «постостеохондроз» (естественный или искусственный фиброз диска). В этой связи И.Р. Шмидт [73] подчёркивала: «… истинная классификация является инструментом мышления и отражает определённый этап развития учения о классифицируемом явлении. Другими словами, классификация не может быть ни единой, ни окончательной».
Не смотря на то, что разработанная главным образом отечественными учёными теория ОП является абсолютно корректной с позиции современного представления о патологии, она долгое время не находит должного признания за рубежом. Иными словами, когда в СССР уже считали остеохондроз самостоятельным заболеванием — на Западе такого представления не было (и до сих пор нет). Разногласия начинались уже на уровне терминологии.
В США и Великобритании наименование «остеохондроз позвоночника» в привычном для нас смысле до недавнего времени не употреблялось, хотя возможность дегенеративного процесса в ПДС признавалась. В тоже время обращалось больше внимание на обызвествление передних продольных связок и деформирующий спондилёз [26]. Собственно же остеохондрозом (osteochondrosis) обозначали дегенеративный процесс в одном или более центрах окостенения у детей [11].
Однако в последние годы в этом направлении наблюдается некоторое сближение позиций. В 2001 году три радиологические организации США («American Society of Neuroradiology», «American Society of Spine Radiology» и «North American Spine Society») разработали новый терминологический словарь (glossary) по патологии поясничного диска («Nomenclature and Classification of Discpathology»). В нём подчеркивается, что спондилогенная деформация («деформирующий спондилез») – это нормальный возрастной процесс, а межпозвоночный остеохондроз — процесс патологический. Следовательно, впервые в американской официальной литературе декларируется термин «intervertebral osteochondrosis» (синонимы: измененный диск, хроническая дископатия, остеохондроз). Под этим названием глоссарий понимает дегенеративный процесс позвоночника, захватывающий тело позвонка и его диск (фиброзное кольцо и пульпозное ядро) [29].
В 2003 г. на Международной конференции в США межпозвонковый ОП был официально признан главной причиной «of Low Back and Neck Pain». По грустной иронии судьбы в том же году ушёл из жизни великий основоположник вертеброневрологии — Я.Ю. Попелянский [57].
К сожалению, на этой сентиментальной фразе мы не можем поставить точку, ибо обсуждаемая нозология по роковому стечению обстоятельств теперь уже становится изгоем в нашем собственном отечестве.
В связи с ликвидацией многолетней изоляции отечественной науки, интенсивного изучения проблемы боли, как самодавлеющего наднозологического фактора [28] и внедрением в клиническую практику Международной классификации болезней появились высказывания о том, что наилучшим диагнозом для обозначения вертеброгенной патологии являются принятые в западных странах дефиниции типа: «дорзопатия» или «дорзалгия». Некоторые авторы видят в этих определениях альтернативу давно распространённому в бывшем СССР и России понятию «остеохондроз позвоночника» [1]. При этом одни из них под «дорсопатией» подразумеваются болевой синдром в области туловища и конечностей невисцеральной этиологии, связанный с дегенеративными заболеваниями позвоночника [66], другие характеризуют её как собирательный термин, применяющийся не только для обозначения патологии позвоночника, но и всех других невоспалительных поражений мягких тканей спины [1, 17]. Иными словами, возникает ситуация, в которой предлагается заново «открывать остеохондроз» [74].
Международная статистическая классификация болезней и проблем, связанных со здоровьем (International Statistical Classification of Diseases and Related Health Problems) или МКБ (ICD) – это нормативный документ ВОЗ, предназначенный для обеспечения единства методических подходов при оценке заболеваемости и причинах смерти населения. С января 1991 года действует её десятый пересмотр — МКБ-10 (ICD-10).
Адаптация МКБ-10 к особенностям отечественной медицинской практики потребовала внесения ряда изменений, поэтому её русский вариант (перевод под редакцией Ю. Л. Нуллера, С. Ю. Циркина) не идентичен полностью ICD-10 [34].
Приказом Минздрава России от 27.05.1997 г. № 170 для достижения статистической сопоставимости отечественной и зарубежной медицинской информации органам и учреждениям здравоохранения было предписано с 01.01.1999 года осуществить переход на использование МКБ-10, как единого международного нормативного документа учета и отчетности в здравоохранении. Однако в большинстве регионов Российской Федерации (РФ) она была отложена на год [18].
В инструкции по использованию статистической классификации болезней [24] говорится, что она: «… стала одним из обязательных разделов клинических руководств < и > учебников для студентов, < а также > должна способствовать унификации деятельности научных школ, защищающих различные направления в формировании клинических классификаций болезней. …. Вместе с тем из этого не следует, что сейчас … < её > можно рекомендовать в качестве образца терминологии и записей клинических диагнозов в учетных медицинских документах. … Остается проблемой сопоставление клинических диагнозов и диагнозов, приведенных в МКБ».
Исходя из сказанного, у большинства учёных и практических врачей сформировалось вполне логичное убеждение, что МКБ-10 носит рекомендательный характер, не заменяет клинических диагнозов, не противопоставляется национальным классификациям и классификациям ведущих научных школ [64, 74, 70] (будто бы об этом было сказано в предисловии к её первому изданию [цит. по 44]). Поэтому в научной литературе обычно дается двойной диагноз — один согласно МКБ-10, другой — в соответствии с принятыми в РФ классификациями.
Таким образом, МКБ-10 — это перечень статистических категорий для преобразования словесной формулировки наименований болезней в буквенно-цифровые коды, которые обеспечивают удобство хранения, извлечения и анализа данных [41]. Она не предназначена и не пригодна для индексации отдельных клинических случаев. Задача врача составить развернутый клинический диагноз болезни, для чего необходимо использование клинических классификаций, отражающих этиологию, патогенез, патоморфологию, клинику, степень выраженности болезни, варианты течения и другие характеристики [23, 75, 12].
Несмотря на всё вышесказанное, не только сотрудники судебных, налоговых, страховых и т. п. органов (что ещё можно понять), но и чиновники от здравоохранения стали требовать при ведении медицинской документации (истории болезней, амбулаторные карты, справки) исключительного использования терминов МКБ-10. Всё чаще звучит статистическая терминология и в клинических диагнозах [44, 23]. В Новосибирске, например, все страховые медицинские организации требуют обязательного применения МКБ-10 [70].
Если так пойдёт дальше, то рано или поздно подмена клинических понятий статистическими превратят диагноз в схоластическую догму. Доходит до смешного: одна диссертантка работа которой была посвящена лечению синдрома плечелопаточного периартроза у больных с шейным остеохондрозом, не найдя указаний на данную патологию в рубриках МКБ, сочла возможным использовать диагноз «другие поражения плеча» (М75.8) [45]. Практические врачи в начале диагноза пишут «шапку» (для отчётности) – «Дорсопатия», а затем старательно расписывают все рефлекторные и компрессионные синдромы, используя привычные советские классификации.
Трудности с использованием МКБ-10 существуют у российских врачей скорой помощи [68], стоматологов [70], кардиологов [71] и, особенно, у психиатров [44, 64, 67]. Отчасти это связано с недостаточно грамотным медицинским переводом, отчасти – со своеобразием взглядов российских учёных по ряду конкретных проблем [72].
В международной классификации десятой редакции НПОП предлагается шифровать в разделе «Дорсопатии» (М40 – М54) класса заболеваний скелетно-мышечной системы и соединительной ткани. Действительно, там, в группе «Деформирующие дорсопатии» есть пункт «Остеохондроз позвоночника» (М42), а в нём содержится код М42.1 («Остеохондроз позвоночника у взрослых»). Однако, судя потому, что первым в этой рубрике указан «Юношеский остеохондроз позвоночника» (М42.0), то есть болезнь Кальве и болезнь Шойермана-Мау, то термин «остеохондроз» здесь не соответствует российскому понятию «ОП» и используется для обозначения остеохондропатий – первичного поражения позвонка, а не диска. Этой сугубо ортопедической патологией вертеброневрология не занимается [11, 74, 75, 69].
Знающие сущность проблемы специалисты сразу же подметили факт «разрыва» единого нозологического понятия: «остеохондроз позвоночника» помещён в подраздел «деформирующие дорсопатии» (М42.1), а его причина — поражение межпозвонковых дисков (рубрики М50 и М51) отнесена к группе «другие дорсопатии» [69].
В 2002 появилось информационно-методическое письмо [33], в котором признавалось, что в настоящее время в отечественной медицине используется значительное число диагностических терминов, не имеющих четких аналогов в МКБ-10. Часть из них соответствует современным национальным клиническим классификациям, другие представляют собой устаревшие термины, которые, однако, еще широко используются. В этом письме, в частности, предписывается использовать при ОП коды группы «Другие дорсопатии» (М50 — М54) — рубрика «Дорсальгии» (М54.1 – «Радикулопатия», М54.2 – «Цервикальгия», М54.3 – «Ишиас», М54.4 – «Люмбаго с ишиасом»).
И.Р. Шмидт [74], проанализировав МКБ-10, пришла к выводу, что НПОП не находят себе места ни в пункте М42 подраздела «Деформирующие дорсопатии», ни в рубрике «Дорсальгии». Хотя её коды М54.1 — М54.4 и могут иметь отношение к НПОП, каждый из них снабжён пометкой: «исключены — … при поражении межпозвоночного диска» [40].
Не удовлетворяет требованиям к шифровке НПОП и блок «Спондилопатии» (M45 — M49). Так, включённая в него рубрика М47 («Спондилез») отражает первичные воспалительные и дистрофические поражения суставов позвоночника, что не соответствует российскому термину «деформирующий спондилез». Ещё одна рубрика — M48 («Другие спондилопатии») охватывает чисто ортопедическую патологию: спинальный стеноз, болезнь Форестье, «целующиеся» позвонки, травматическую спондилопатию и т.п.
По мнению И.Р. Шмидт [75] проявления НПОП следует относить к рубрикам М50 и М51 блока «Другие дорсопатии» (М50 – М54). При этом компрессионные синдромы шейного остеохондроза соответствуют пунктам М50.0 — поражение межпозвонковых дисков с миелопатией и М50.1 — с радикулопатий. Компрессионные синдромы поясничного и грудного остеохондроза шифруются как М51.0 — поражение дисков с миелопатией и М51.1 – с радикулопатией. Все рефлекторные синдромы шейного остеохондроза, в том числе туннельные рефлекторно-компрессионные синдромы, должны быть отнесены в рубрику М50.3 («Другая дегенерация межпозвоночного диска шейного отдела»). Что касается рефлекторных синдромов грудного и поясничного остеохондроза (люмбаго, люмбальгия, люмбоишиальгия, синдром грушевидной мышцы и т.п.), то они могут быть отнесены к рубрике М51.2 («Другое уточнённое смещение межпозвоночного диска»), если установлено, что их патоморфологическим субстратом является грыжа диска. Если же в основе перечисленных синдромов лежат другие патоморфологические субстраты (внутридисковая дистрофия, нестабильность и т.п.), то их следует отнести в рубрику М51.3 («Другая уточнённая дегенерация межпозвоночного диска»).
В рубрике М53 можно найти некоторые вегетативные проявления ОП. «Шейно-черепной синдром» (М53.0) соответствует широко распространенному в нашей стране термину «синдром позвоночной артерии». Под «шейно-плечевым синдромом» (М53.1) следует понимать вегетативно дистрофические изменения типа плечелопаточного периартроза или синдрома «плечо–кисть». Когцигодиния шифруется как «крестцово-копчиковые нарушения, не классифицированные в других рубриках» (53.3) [66].
Следует также напомнить, что в МКБ-10 отсутствует понятие о степени выраженности обострения и полноте ремиссии, характере течения заболевания и его фазности. Всё это отрицательно сказывается на эффективности вновь возрождаемой диспансеризации, профориентации и других профилактических мероприятий.
Очевидно, применительно к российской действительности, «боль в спине» не только не подходит для определения болезни, но даже не дотягивает до понятия «синдром», поскольку имеет различное семиотическое содержание при разных заболеваниях, а обозначать нозологическую форму одним симптомом — нонсенс. Кроме того, заболевание, которое хотят назвать «дорсопатией» не ограничивается только болью, а сопровождается целым рядом других проявлений [38, 72].
Обычно критики вертеброневрологической концепции, забыв (или не зная!) историю эволюции термина «остеохондроз позвоночника» пеняют на то, что, во-первых, его нет в западной клинической медицине, во-вторых, он не соответствует по смыслу сути заболевания и в дословном переводе означает «окостенение хряща». Т.е. название происходит от конечной приспособительной репаративной реакции в поражённом ПДС, связанной с естественным или преждевременным старением [37, 17]. Есть даже предложение наименование «ОП» заменить на «дискоз» [42].
Все эти авторы никак не могут понять, что знакомый миллионам людей на постсоветском пространстве понятие «остеохондроз» в современной вертеброневрологии давно имеет более широкую трактовку, чем только патология диска. По существу это уже нарицательное наименование, выходящее далеко за рамки его первоначального семантического смыла. Зачем менять привычное для всех название на другое, которое, не отражая патоморфологической сути заболевания, несёт примитивную информацию о его клинических проявлениях? Вспомним, как долго в народе бытовал, да сейчас ещё встречается укоренившийся диагноз «радикулит», пока его не сменило более нозологичное понятие «остеохондроз». Уже этот опыт позволяет понять, сколько времени понадобится на приживание термина «дорсопатия».
Безусловно, «ОП» — исторически сложившееся в нашей стране [65], в чём-то собирательное название, но собирательности в нём не больше, чем в понятии «остеоартроз», или «цереброваскулярная болезнь»! Последняя представляет собой группу патологических состояний, имеющих различную этиологию и отличающихся порой своеобразием патогенеза, но ведь мы относимся к ней как к единой нозологической единице, исходя во многом из общности лечебно-реабилитационных мероприятий.
Известно достаточно много заболеваний, привычные названия которых далеко не исчерпывающе отражают представление об их этио-патогенетической сущности. Например, «желчекаменная болезнь» (К80 по МКБ-10) — морфологические изменения постоянны, а имеющиеся клинические проявления носят ремитирующий характер. Введённое З. Фрейдом обозначение «Детский церебральный паралич» (ДЦП) до сих является общепринятым (G80 по МКБ-10), хотя всем известно, что в клинике двигательных нарушений при ДЦП важны не столько параличи и парезы, сколько задержка двигательного развития, а также нарушение тонуса и координации мышц [61].
Р.А. Алтунбаев [1] полагает, что современные представления об ОП как о мультифакториальном заболевании давно утратили своё нозологическое единство. Патология межпозвонкового диска хотя и наиболее частая причина позвоночной боли, но далеко не единственная, а механизмы реализации рефлекторных и корешковых синдромов НПОП имеют различный патогенез. Именно по этой причине словосочетание «остеохондроз позвоночника» якобы не может быть принято в качестве обозначения нозологической единицы и потому международное понятие «back pain» (боль в спине) не имеет альтернативы.
Сложность идентификации в рамках НПОП многочисленных рефлекторных синдромов (туннельных и вегетативно-ирритативных, периартрозов и т.д.) обусловлена тем, что их проявления неспецифичны и нередко бывают обусловлены другими заболеваниями опорно-двигательного аппарата или внутренних органов. Однако труды отечественных учёных (А.И. Осна [46, 47], И.Б. Гордон [14, 15], Б.Г. Петров [48, 49, 50, 51], Е.С. Заславский [190, 20], И.П. Кипервас [27] и мн. др.) убедительно доказали их патогенетическую связь в том числе и с дегенеративно-дистрофическими поражениями ПДС.
В конце концов, в патогенезе большинства известных болезней присутствуют такие универсальные механизмы, как воспаление, аллергия или стресс, однако это не мешает клиницистам выделять индивидуальные черты воспаления почки или особенности иммунитета при ревматоидном полиартрите.
Известно, что признаком нозологии, помимо прочего, является единство этиологии, патогенеза и морфогенеза, а также общность алгоритма постановки диагноза [10]. Вряд ли эти критерии позволяют на данном этапе знаний разделить ОП на ряд автономных болезней.
Например, А.А. Луцик с соавт. [38] в порядке дискуссии предлагает спондилоартроз и остеохондроз считать самостоятельными заболеваниями. Вместе с тем, это не мешает ему признать, что «в каждом конкретном случае трудно отличить артрогенные боли от дискогенных, патогенез которых сходен в связи с общностью вегетативной и соматической иннервации элементов ПДС». Единственным дифференцирующим критерием являются диагностические блокады. Очевидно, что в данном случае отсутствуют главные черты нозологии — своеобразие клинических проявлений и наличие чётких дифференцильно-диагностических критериев.
Там, где патология диска не доказана можно было бы попытаться давать название по имеющимся патоморфологическим признакам: «стенозирующий лигаментоз жёлтой связки», «спондилоартроз», но они, как правило, не встречаются изолированно. В одном сегменте доминируют одни изменения, в другом — преобладают другие. Случается, что причинами различных по времени обострений болезни служат не идентичные патоморфологические субстраты, реализующиеся к тому же в разных ПДС. В подавляющем большинстве случаев все они объединены сложными причинно-следственными связями в рамках единого патологического (дегенеративно-дистрофического) процесса.
Отдельно следует сказать об аномалиях развития и дезонтогениях позвоночника (аномалии краниовертебральной области, Кимерли, суставного тропизма, шейные рёбра, врождённые конкресценции, spina bifida и т.д.; конституциональная слабость связочного аппарата, спондилолиз и т.п.). Традиционно они также рассматриваются в связи с остеохондрозом, как факторы, способствующие его более ранней манифестации или усугубляющие его течение [5]. За исключением случаев с грубыми анатомическими дефектами, большинство из них без сопутствующих дегенеративно-дистрофических изменений в ПДС себя не реализуют. Будучи вычлененными из контекста единой клинической картины заболевания, они вряд ли смогут претендовать на статус самостоятельной нозологии.
Мануальная медицина получила широкое распространение в Советском Союзе, начиная 80-х годов XX века. С одной стороны, она обогатила вертеброневрологию чрезвычайно эффективными методами лечения, с другой — привнесла новые понятия о «функциональности» (обратимости) ряда патологических изменений не только в поражённых дистрофическим процессом, но и в интактных ПДС, а также во всей мышечно-скелетной системе в целом.
Будучи полноценным детищем западной медицинской мысли, мануальная медицина не придаёт существенного значения понятию «остеохондроз». Напротив, всячески подчёркивается, что патоморфологические изменения в ПДС не коррелируют с клиническими проявлениями. Этот факт нашёл отражения в дискуссиях между корифеями вертеброневрологии и мануальной медицины в начале 90-х годов [36, 60].
На страницах периодической печати обсуждалось высказывание чешского профессора К. Левита, говорившего: «Остеохондроз – это суеверие, вся проблема заключается в функциональной патологии суставов позвоночника и мышц, грыжи диска – лишь случайные сопутствующие находки». Его оппонент, профессор Я.Ю. Попелянский, утверждал, что хотя патоморфологические субстраты вертеброгенных болей разные (спондилоартроз, грыжа, эпидурит и.т.п.), они имеют общие этиопатогенетические механизмы, и термин «остеохондроз» следует оставить, поскольку он является исторически сложившимся названием данной нозологии.
Противопоставление мануальной медицины и вертеброневрологии приводит к тому, что целый ряд клинических феноменов (триггерная точка, миофасциальный болевой синдром, мышечный гипертонус, соматическая дисфункция и т.д.) нередко рассматриваются без должной нозологической конкретизации. Создается видимость самостоятельного существования отдельных синдромов (локтевой и крестцово-копчиковый периартрозы, межлопаточный болевой синдром и др.) в отрыве от их вертеброневрологической сущности.
С другой стороны, без учёта функциональных патобиомеханических изменений, рассматриваемых мануальной медициной нельзя объяснить дисфункциональные изменения в опорно-двигательном аппарате вдали от очага поражения в ПДС [37].
В свете сказанного, эти клинические дисциплины следует рассматривать как нечто единое. Мануальная медицина может быть определена как раздел, изучающий функциональные аспекты патогенеза, клиники и диагностики мышечно-скелетной системы, использующий для их коррекции специфические методы ручного воздействия и лечебной гимнастики. Вертеброневрология, в свою очередь, призвана изучать пато- и саногенетические аспекты морфофизиологических, биомеханических и клинических проявлений в опорно-двигательном аппарате при первичном поражении ПДС [38].
В эпоху беспрепцендентного плюрализма мнений в науке приходится защищать вертеброневрологию от нападок различных ревизионистов-демагогов и дилетантов-ниспровергателей.
Сотрудник НИИ ревматологии РАМН, Ш.Ф. Эрдес с соавт. [76] полагает, что больные с привычным диагнозом «обострение остеохондроза» не нуждаются в обязательной консультации невролога и плановой рентгенографии позвоночника, а должны лечиться у семейного врача, участкового терапевта или врача общей практики. Любопытны и другие его высказывания: «… к остеохондрозу по недоразумению относят и грыжу диска …»; а также: «В отечественной литературе до настоящего времени нарушение биомеханики двигательного акта и дисбаланса мышечно-связочно-фасциального аппарата в развитии дорсальгий обсуждается лишь при отсутствии дегенеративно-дистрофических изменений в позвоночнике. ….Грыжи диска образуются чаще у молодых … . Грыжа диска пожилых людей … <–> случайная находка…., так как содержимым грыжи является пульпозное ядро, в пожилом возрасте фибратизированное, которое практически не может выпадать через разрыв диска.». Далее следует: «… умозрительные утопические учения приносят вред медицине и больному…, ярким примером этому может служить отечественное изобретение — учение об остеохондрозе…».
Представим на минуту, что остеохондроз (или то, как мы его будем называть) перестанет существовать. Тогда больных с синдромом позвоночной артерии будут лучить классические неврологи от вертебробазилярной сосудистой недостаточности преимущественно медикаментозными средствами. Вполне очевидно, что без воздействия на шейный отдел позвоночника блокадами, мануальной терапией или физиопроцедурами радикального улучшения не наступит. Плечелопаточные периартрозы отдадут на откуп ортопедам-травматологам, и те тоже будут проводить лечение без вертеброневрологической специфики. Остальные рефлекторные синдромы, по-видимому, достанутся участковым терапевтам и семейным врачам. Стоит ли дальше продолжать? Проигравшей в этом случае будет лишь одна сторона — больные. Даже в угоду всеобщей стандартизации и унификации такая жертва вряд ли оправдана.
Что же касается мешанины из патоморфологических и биомеханических понятий, то оставим корректность их употребления на совести автора.
П.Л. Жарков [16, 17], рентгенолог по основной специальности, занимавшийся вопросами лечебной физкультуры и спортивной медицины, безапелляционно утверждает, что: « … боли в опорно-двигательной системе …. являются не следствием остеохондроза, а <исключительно> результатом повреждения дистрофически измененных сухожилий мышц, самих мышц, связок у людей зрелого и пожилого возраста, а у молодых спортсменов — следствием механической травмы нормальных связок, сухожилий, мышц. … Теория же остеохондроза не только ничего не даёт науке, но в практике затягивает лечение на многие недели и даже месяцы, ведёт к бесполезной трате сил и средств на обследование и нецеленаправленное лечение и уже создала целые фабрики по производству инвалидов, тогда как целенаправленное лечение позволяет ликвидировать болевые синдромы в период от нескольких дней до 2-3 недель в зависимости от профессии.».
Безусловно, изолированные связочно-мышечные (миофасциальные) проявления, будучи, как указывалось выше, неспецифическими рефлекторными синдромами могут реализоваться в результате хронических профессиональных или спортивных перегрузок, однако при отсутствии фоновых вегетативно-трофических расстройств, а также стойких динамических сдвигов в ЦНС [35, 22] (вследствие ОП или других причин) они скоротечны и легко курабельны. Впрочем, видение проблемы зависит даже от того с какими пациентами работает специалист: пользует посетителей фитнес клуба или лечит больных в нейрохирургическом отделении!
Если мы уйдём от «остеохондроза» как нозологии, то потеряем связь между позвоночником и многими рефлекторными синдромами. Как следствие ухудшится диагностика и результаты лечения, особенно если данными больными будут заниматься непрофильные специалисты. Любой практический врач знает, как трудно вылечить, например, локтевой эпикондилит или когцигодинию без воздействия на соответствующие ПДС, хотя на первый взгляд они кажутся многим самостоятельными заболеваниями.
Подводя итог, можно выделить как минимум 6 причин, которые привели к ревизии понятия «остеохондроз позвоночника».
-
Смена поколений в вертеброневрологии: уход лидеров (Я.Ю. Попелянский, В.П. Веселовский, И.Р. Шмидт и др.), долгое время определявших основные её положения и защищавших от неадекватной критики, и недостаточная общественная активность их приемников.
-
Не соответствие термина «ОП», имеющего чёткие морфологические признаки, характеру клинического течения заболевания (эту надоевшую тему, несмотря на неоднократные высказывания классиков по данному поводу, муссируют до сих пор).
-
Появление новых методов клинической и инструментальной диагностики, позволяющих избирательно дифференцировать патологию отдельных структур ПДС, ранее не различаемую в рамках единой дискогенной концепции.
-
Широкое распространение в нашей стране идей мануальной терапии, которая, во-первых, отдаёт приоритет биомеханике в отличие от господствующих ранее гистохимических и нейрорефлекторных концепций; во-вторых, рассматривает в качестве основных патоморфологических субстратов патологии двигательной системы изменения со стороны межпозвонковых суставов, скелетных мышц и двигательного стереотипа в целом, а не только межпозвонкового диска.
-
Отсутствие в западной и американской медицине концепций и понятий, аналогичных отечественным.
-
Внедрение унифицированной классификации болезней МКБ-10, которая должна пересматриваться каждое десятилетие, но существует уже 14 лет.
Наша страна стремительно встраивается в мировое сообщество, а в чужой дом, как известно, со своими порядками не приходят. В итоге происходит худшее из возможного: отечественная медицина теряет нозологию, в которой когда то занимала лидирующие позиции. В национальном руководстве по неврологии [43] сведения о НПОП уже полностью отсутствуют. Как следствие, падает квалификация врачей в данной области, довершаемая терминологической неразберихой.
В тоже время далеко не все и не всегда стремятся к единообразию. Англоязычный мир, будучи явно в меньшинстве, упрямо игнорирует метрическую систему мер и весов, в свою очередь мы отличаемся от них направлением уличного движения, шириной железнодорожной колеи и количеством дырок в электророзетке. Однако это отнюдь не является непреодолимым противоречием и рассматривается как дань исторической традиции.
Унификация терминов на этом фоне выглядит сущим пустяком. Обидно сознавать, что «за право на вход» мы платим неоправданно высокую цену! Может быть, следует попытаться сохранить свои очевидные научные приоритеты и добиваться их внедрения в МКБ будущих пересмотров? Не надо воспринимать учение об НПОП, как заблуждение или местечковую экзотику. Без ложной скромности следует признать, что не только «в области балета и ракет» мы были «впереди планеты всей» [9] — вертеброневрология – гордость национального здравоохранения.
А. Я. Попелянский, сын великого учёного, и сам обладающий незаурядным талантом учёного-публициста [54, 56] так видит обсуждаемую проблему из США: «Остеохондроз (в границах грыжевой морфологии) здесь уже знают. Чуют ипредлагают осторожность в разрушении защитных мышечных установок при проведении мануальных техник. До глобального понимания им ещё далеко, но дело идёт своим чередом. Остеохондрозная революция смогла свершиться лишь в стране революций, но с каким трудом! Здесь же революций боятся, а потому следует быть особенно деликатным с крутой новизной. Всё образуется. Классика никуда не исчезнет. Просто будет более или менее выпячена или заслонена, в зависимости от готовности к ней общества».
Список литературы
-
Алтунбаев Р. А. «Остеохондроз» или «радикулит»? (опыт подхода к терминологической дилемме) / Р. А. Алтунбаев // Неврологический вестник. — 1996. — Т. XXVIII, вып. 1-2. — С. 44 – 50. [Электронный ресурс]. – Режим доступа: http://www.infamed.com/nb/1-2_1996_13.html
-
Ампилова Н.В. Клинико-электроэнцефалографический анализ невротических синдромов у больных с неврологическими проявлениями поясничного остеохондроза. / Н.В. Ампилова // Периферическая нервная система /под ред. И. П. Антонова — Минск, 1990. — вып. 13. — С. 59 — 64.
-
Ампилова Н.В. Состояние высшей нервной деятельности у больных с неврологическими проявлениями поясничного остеохондроза./ Н.В. Ампилова // Материалы 3 съезда невропатологов и психиатров Белоруссии.- Минск, 1986.- С.49 — 50.
-
Антонов И.П. Клиническая классификация заболеваний периферической нервной системы, — М„ 1987,- 14 с. http://www.medicinform.net/nevro/osteohond/
-
Бородина Л.А. Патогенез поясничных болей при аномалиях пояснично-крестцового отдела их диагностика и лечение. / Л.А. Бородина – Автореф. дис. … канд. мед. наук, Киев, 1971. – 18 с.
-
Вашкевич Н.Н. Научные термины. / Н.Н. Вашкевич. [Электронный ресурс]. – Режим доступа: http://nnvashkevich.narod.ru/TEXTS/termin.htm
-
Веселовский В.П. Практическая вертеброневрология и мануальная терапия / В.П. Веселовский — Рига, 1991.- 343 с. [Электронный ресурс]. – Режим доступа: http://www.kodges.ru/67544-prakticheskaya-vertebronevrologiya-i-manualnaya.html
-
Веселовский В.П. Проблемы вертеброневрологии — проблемы цереброспинальной и периферической нервной системы. / В.П. Веселовский. // Вертеброневрология. — Т. 5.- №1. — Казань, 1998. — С.8 — 9.
-
Визбар Ю. Рассказ технолога Петухова: авторская песня, 1964 г. [Электронный ресурс]. – Режим доступа: http://vizbor.ru/index.php?chrazdel=2&chmenu=3&r=songs&is=3&idsong=294
-
Википедия – свободная энциклопедия. [Электронный ресурс]. – Режим доступа: http://ru.wikipedia.org/wiki
-
Википедия – свободная энциклопедия. [Электронный ресурс]. – Режим доступа: http://ru.wikipedia.org/wiki/Ишиас#.D0.9E.D0.B1.D1.89.D0.B8.D0.B5_.D1.81.D0.B2.D0.B5.D0.B4.D0.B5
-
Волынец И. МКБ-10. Статистика выше клиники?/ И. Волынец. Газета «Медицинский вестник»: №2 (888) 10 января 2009 г. [Электронный ресурс]. – Режим доступа: http://www.medvestnik.by/news/content/ordinatorskaya/2276.html
-
Гаркави Л.Х. Антистрессорные реакции и активационная терапия: реакция активации как путь к здоровью через процессы самоорганизации. / Л.Х. Гаркави, Е.Б. Квакина, Т.С. Кузьменко, А.И. Шихлярова. — Екатеринбург, РИА «Филантроп», 2002. – 196 с.
-
Гордон И.Б. Боли в области сердца и их патогенез у больных шейным остеохондрозом. / Гордон. И.Б.: автореф. дис. … докт. мед. наук. — Л., 1966. — 26 с.
-
Гордон И.Б. К патогенезу дифференциации верхнее-квадрантных вегетативных расстройств с болями в области сердца. / Гордон. И.Б. // Остеохондроз позвоночника: Тезисы докладов 3 Всероссийской конференции по проблеме остеохондроза позвоночника (29.05. – 01.06.1973 г.). Часть 1. – Новокузнецк, 1973. – С. 218– 224.
-
Жарков П.Л. «Поясничные» боли: диагностика, причины, лечение. / П.Л. Жарков, А.П. Жарков, С.М. Бубновский. – М.:ОАО «Оригинал», 2001. – 143 с.
-
Жарков П.Л. В позиции В.А. Челнокова не всё бесспорно. / П.Л. Жарков. // Теория и практика физической культуры. – 2005. — №1. [Электронный ресурс]. – Режим доступа: http://lib.sportedu.ru/press/tpfk/2005N1/p17-19.htm
-
Зайратьянц О. В. Формулировка и сопоставление заключительного клинического и патологоанатомического диагнозов: Метод, рекомендации. / О. В. Зайратьянц, Л.В.Кактурский Г. Г. Автандилов, Н.Ф. — М:, 2003. http://www.forens-med.ru/book.php?id=254
-
Заславский Е.С. Верхнеквадрантный отраженный синдром у больных туберкулезом легких. / Е.С. Заславский. // Проблемы туберкулеза.- 1967 — № 7.- С. 59 — 62.
-
Заславский Е.С. Синдром плечо-кисть у больных туберкулезом легких. / Е.С. Заславский. // Проблемы туберкулеза. — 1970.- № 9. — C. 84 — 85.
-
Иваничев Г.А. Боль в спине: эволюционные аспекты и проблемы реабилитации. / Г.А. Иваничев, K. Lewit // Неврологический вестник. — 1994. — Т. XXVI, вып. 3-4. — С.67-68. [Электронный ресурс]. – Режим доступа: http://www.infamed.com/nb/3-4_1994_20.html
-
Иваничев Г.А. Болезненные мышечные уплотнения (миогенный триггерный пункт)./ Г.А. Иваничев. — Казань, 1990. — 158 с.
-
Иерусалимский А. П. О проблеме формулирования клинического диагноза в неврологии. /А. П. Иерусалимский. // Журнал неврологии и психиатрии им. С.С. Корсакова. – 2008.- № 5. http://www.mediasphera.ru/journals/korsakov/detail/450/6773/
-
Инструкция по использованию международной статистической классификации болезней и проблем, связанных со здоровьем десятого пересмотра (утв. Минздравом РФ 25.05.1998 № 2000/52-98) [Электронный ресурс]. – Режим доступа: http://www.lawmix.ru/med.php?id=14400
-
Иргер И. М. Нейрохирургия. / И.М. Иргер. — М., Медицина, 1971, 360 с.
-
Кипервас И. П. Я.Ю. Попелянский: он опережал время… (Выбранные места из воспоминаний об учителе). / И. П. Кипервас. [Электронный ресурс]. – Режим доступа: http://www.russianseattle.com/spinalneurology/2_ahead_of_time_rus.shtml
-
Кипервас И.П. Периферические нейроваскулярные синдромы. / И.П. Кипервас — М., Медицина, 1985. — 176 с.
-
Кипервас И.П. В защиту суверенитета вертеброневрологи. / И. П. Кипервас. [Электронный ресурс]. – Режим доступа: ttp://www.russianseattle.com/spinalneurology/1_suverenitet_rus.shtml
-
Кипервас И.П. Идеи проф. Я.Ю. Попелянского в Америке (термин «остеохондроз позвоночника» введен в словарь американских радиологов). / И.П. Кипервас. [Электронный ресурс]. – Режим доступа: http://www.russianseattle.com/spinalneurology/2_popelyanskiy_in_usa_rus.shtml
-
Классификация болезней нервной системы./ Под ред. Н.Г. Дубровской. – М.: Триада-Х, 2002. – 256 с.
-
Коган О.Г. Классификация неврологических проявлений остеохондроза позвоночника и принципы формулирования диагноза: методические рекомендации для врачей-курсантов. / О.Г. Коган, И.Р. Шмидт, Е.С. Заславский и др. — Новокузнецк, 1981 — 74 с.
-
Коган О.Г. Теоретические основы реабилитации при остеохондрозе позвоночника. / О.Г. Коган, И.Р. Шмидт, А.А. Толстокоров – Новосибирск: Наука.- 1983.- 214 с.
-
Кокорина Е.П. Использование Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) в практике отечественной медицины: Информационно-методическое письмо / Е.П. Кокорина, М.В. Максимова, О.Д. Мишнев и др. — Москва, 2002. [Электронный ресурс]. – Режим доступа: http://www.zdrav.spb.ru/official_documents/other/mkb.doc
-
Короленко Ц.П. Современная российская психиатрия. / Ц.П. Короленко, Н.В.Дмитриева. [Электронный ресурс]. – Режим доступа: http://azps.ru/hrest/80/7727510.html
-
Крыжановский Г.Н. Детерминантные структуры в патологии нервной системы./ Г.Н. Крыжановский — М.: Медицина,1980. – 156 с.
-
Левит К. замечания к номенклатуре вертебральных расстройств и нарушений функций опорно-двигательного аппарата./ К. Левит, Х.Д. Вольф // Мануальная медицина.- Новокузнецк, 1993. — № 5.- С. 37 – 39.
-
Лиев А.А. Вертеброневрология: становление, проблемы, перспективы./ А.А. Лиев. [Электронный ресурс]. – Режим доступа: http://neurology.mif-ua.com/archive/issue-8930/article-8941/
-
Луцик А.А. Спондилоартроз. / А.А. Луцик, И.Р. Шмидт И.Р., Е.Б. Колотов Е.Б. — Новосибирск: Издатель, 2003. — 290 с.
-
Маргулис М.С. Руководство по неврологии. / М.С. Маргулис М.: Медицина, 1950. — Т. 5. — 243 с.
-
МКБ 10. Болезни костно-мышечной системы и соединительной ткани. [Электронный ресурс]. – Режим доступа: http://www.pozwonocnik.ru/articles/medicinskie-stati/mkb-10.-klass-xiii
-
МКБ-10. Предисловие. [Электронный ресурс]. – Режим доступа: http://tonus-pro.nm.ru/mkb/mkb-10-preface.html
-
Назаренко Г.И. Терминология в вертебрологии (исторический и гносеологический аспекты) / Г.И. Назаренко, A.M. Черкашов // Вестник травматологии и ортопедии им. Н.И. Приорова. — 2000. — № 4. — С. 50-56.
-
Неврология. Национальное руководство. / Под ред. Е.И. Гусева, А.Н. Коновалова, В.И. Скворцовой, А.Б. Гехт. М.: ГЭОТАР-Медиа, 1040 с. [Электронный ресурс]. – Режим доступа: http://depositfiles.com
-
О классификации психических и поведенческих расстройств. Участие российских психиатров в подготовке МКБ-11. [Электронный ресурс]. – Режим доступа: http://app.ucoz.ru/publ/7-1-0-13
-
Овечкина А.Ю. Влияние специальной лечебной гимнастики и магнитолазерной терапии на биомеханические и гемоциркуляторные изменения у больных тендинитами мышц плеча: автореф. дис. … канд. Межд. Наук. / А.Ю. Овечкина. — Томск, 2009. – 26 с. [Электронный ресурс]. – Режим доступа: http://niikf.tomsk.ru/files/ovechkina.doc
-
Осна А.И. Дискография. Диагностика позвоночных болей и радикулитов. / А.И. Осна.- Кемерово: Кемеровское книжное издательство, 1969. – 115 с.
-
Осна А.И. Пункционная терапия межпозвонкового остеохондроза. / А.И. Осна.// Остеохондроз позвоночника: Тезисы докладов 3 Всероссийской конференции по проблеме остеохондроза позвоночника (29.05. – 01.06.1973 г.). Часть 2. – Новокузнецк, 1973. – С. 350 – 356.
-
Петров Б. Г. Феномен отражения при холецистите у больных шейным остеохондрозом./ Б.Г. Петров. // Остеохондрозы позвоночника. — Новокузнецк, 1962. — С. 119 — 122.
-
Петров Б.Г. Вегетативно-ирритативный синдром у больных холециститом и шейным остеохондрозом: Автореф. дис. … канд. мед. наук. / Б.Г. Петров. — Новокузнецк, 1965. — 9 с.
-
Петров Б.Г. Вегетативно-ирритативный синдром у больных холециститом и шейным остеохондрозом. / Б.Г. Петров. // Остеохондрозы позвоночника. Выпуск 2: Материалы Второго Новокузнецкого симпозиума по дегенеративным заболеваниям межпозвонковых дисков (26 — 29 октября 1966 г.).- Новокузнецк, 1966. — С.179 — 185.
-
Петров Б.Г. Изменение лабильности нервно-мышечного аппарата плечевого пояса у больных холециститом и шейным остеохондрозом. / Б.Г. Петров. // Ж. Невропатол и психиатр., 1965. — №. 9. — С. 1312 — 1314.
-
Подольская М.А. Мышечная преднастройка у больных поясничным остеохондрозом./ М.А. Подольская // Спондилогенные и миогенные заболевания нервной системы: Труды КГМИ. — Казань, 1981.- Т.57. — С. 33 -35.
-
Подольская М.А. Об участии центральной нервной системы в патогенезе остеохондроза позвоночника./ М.А. Подольская, Л.Л. Дун // Спондилогенные и миогенные заболевания нервной системы. Синдромология остеохондроза: Материалы конференции. — Казань, 1990. — С.84 -88.
-
Попелянский А.Я. Вашингтонские неврологические недоразумения или медицинские сюрпризы Сиэтла./ А.Я. Попелянский. [Электронный ресурс]. – Режим доступа: http://www.russianseattle.com/spinalneurology/1_medical_surprises_rus.shtml
-
Попелянский А.Я. Взгляд невропатолога и мануального терапевта (комментарии, раздумья, разъяснения)./ А.Я. Попелянский. [Электронный ресурс]. – Режим доступа: http://www.russianseattle.com/spinalneurology/index.shtml
-
Попелянский А.Я. Линия отчуждения или досадные штрихи картины процветающего бизнеса. / А.Я. Попелянский. [Электронный ресурс]. – Режим доступа: http://oximoron-1950.livejournal.com/4461.html
-
Попелянский А.Я. Об отце и его деле./ А.Я. Попелянский. [Электронный ресурс]. – Режим доступа: http://www.russianseattle.com/spinalneurology/2_about_my_father_rus.shtml
-
Попелянский Я. Ю. О вертеброневрологическом и биологическом аспектах остеохондроза / Я.Ю. Попелянский. // Неврологический вестник. — 1999. — Т. 31. — № 1 — 4, С. 5 – 9.
-
Попелянский Я. Ю. Ортопедическая неврология (вертеброневрология): руководство для врачей. /Я.Ю. Попелянский. — М.: МЕДпресс-информ, 2003. — 672 с.
-
Попелянский Я.Ю. Письмо к читателям журналов «Мануальная медицина» и «Вертеброневрология»./ Я.Ю. Попелянский // Мануальная медицина.- Новокузнецк, 1993. — № 5.- С. 40 – 41.
-
Семёнова К.А. Клиника и реабилитационная терапия детских церебральных параличей. – М.: Медицина, 1972. – 327 с.
-
Тагер, И.Л. Рентгенодиагностика заболеваний позвоночника. / И.Л. Тагер. – М.: Медицина, 1983. – 208 с.
-
Тагер, И.Л. Рентгенодиагностика смещений поясничных позвонков / И.Л. Тагер, И.С. Мазо. — М. : Медицина, 1979.- 160 с.
-
Точилов В.А. МКБ-10 в России. Пессимистические заметки. / В.А. Точилов. // Вестник ассоциации психиатров Украины. http://novosti.mif-ua.com/archive/issue-13928/article-13930/
-
Ульрих Э.В. Вертебрология в терминах, цифрах и рисунках. / Э.В. Ульрих, А.Ю Мушкина. – Спб: Элби- Спб., 2005. — 171 c.
-
Федин А.И. Дорсопатии (классификация и диагностика) / А.И. Федин. [Электронный ресурс]. – Режим доступа: http://www.medlinks.ru/article.php?sid=8832
-
Форум «Аутизм после 18-ти». [Электронный ресурс]. – Режим доступа: http://www.dobro.su/viewtopic.php?f=3&t=28&sid=614dac0f386ef278249abfc882e8f31d
-
Форум «Feldsher.RU»: МКБ — 10. [Электронный ресурс]. – Режим доступа: http://www.feldsher.ru/forum/index.php/topic/6372/page__st__40
-
Форум о позвоночнике. [Электронный ресурс]. – Режим доступа: http://www.medhouse.ru/forum4/thread8484.html#post52431
-
Форум Российского Стоматологического Портала. [Электронный ресурс]. – Режим доступа: http://forum.stom.ru/index.php?s=c7b58c4cc7400173496843aa2177b406&showforum
-
Циммерман Я. С. Терминологические проблемы в кардиологии и других разделах медицины./ Циммерман Я. С. Клиническая медицина, 1998.- № 3.- С. 58-62. [Электронный ресурс]. – Режим доступа: http://www.fesmu.ru/elib/Article.aspx?id=19332
-
Челноков В. А. Особенности трактовки современной теории патогенеза остеохондроза позвоночника в спортивной медицине / Челноков В.А. // Теория и практика физической культуры, 2004 № 1 [Электронный ресурс]. – Режим доступа: http://lib.sportedu.ru/press/tpfk/2004n1/p12-15.htm
-
Шмидт И. Р. Остеохондроз позвоночника этиология и профилактика./ И.Р. Шмидт. — Новосибирск: Наука, 1992. – 237 с.
-
Шмидт И.Р. Диагноз неврологических проявлений остеохондроза позвоночника и его адаптация к МКБ-10: Методические рекомендации. / И.Р. Шмидт, B.C. Саяпин, В.Ф. Малевик и др., Новокузнецк, 2004, 40 с.
-
Шмидт И.Р. Решенные и нерешенные проблемы вертеброневрологии на современном этапе развития науки./ И.Р. Шмидт // Медицина Кузбасса, 2004.- № 2. – С. 13-17.
-
Эрдес Ш.Ф. Остеохондроз – особенности отечественной интерпаретации болезни / Ш.Ф. Эрдес, О.М. Фломеева. // Научно-практическая ревматология. — 2010.- № 4. С.87 – 93.
Дата публикации 31 октября 2017Обновлено 2 декабря 2021
Определение болезни. Причины заболевания
От редакции: Остеохондроз позвоночника — устаревший диагноз, который используют только в России и странах СНГ. Термин применяется специалистами, когда причины боли в спине и ограничения подвижности точно не ясны. Для постановки верного диагноза в этом случае нужна дополнительная диагностика, но она не проводится: пациенту назначают обезболивающие, ЛФК, а также процедуры и препараты с недоказанной эффективностью. В международной классификации болезней (МКБ-10) диагнозом «остеохондроз» обозначают следующие конкретные патологии: наследственные заболевания Шейермана-Мау (искривление позвоночника) и Кальве (омертвение одного из позвонков) у подростков и их последствия у взрослых, болезни Легга-Кальве-Пертеса (некроз головки бедра), Келера (заболевание костей стопы) и Фрейберга (поражение кости плюсны). Для обозначения синдромов, связанных с болью в спине, существует также диагноз «дорсопатия».
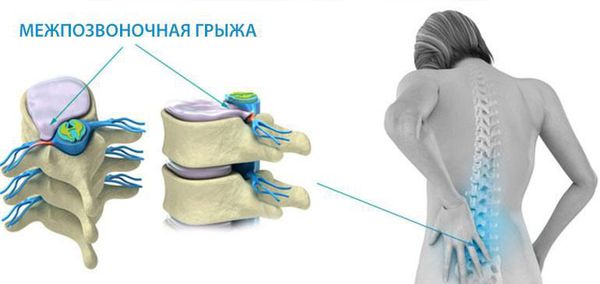
Остеохондроз позвоночника — дегенеративные изменения, затрагивающие межпозвонковые диски, суставы, связки и другие ткани, образующие позвоночно-двигательный сегмент (ПДС). При этом заболевании первично поражаются межпозвоночные диски и вторично — другие отделы позвоночника и опорно-двигательного аппарата. Принято считать, что наибольшая распространенность этого заболевания встречается у относительно молодых людей и людей среднего возраста, имея тенденцию к уменьшению в пожилом и старческом возрасте.
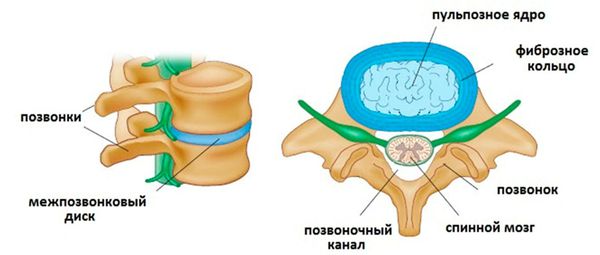
В состав позвоночно-двигательного сегмента входят два рядом расположенные позвонка, верхне- и нижнележащий. Между ними расположен межпозвоночный диск, суставы и суставные остистые отростки. Соседние позвонки между суставными отростками образуют суставные соединения (дугоотросчатые, или фасеточные суставы). Остистые и поперечные отростки близлежащих позвонков скрепляются связками. Эта конструкция вместе с дисками обеспечивает позвоночнику подвижность и стабильность.
Как устроен межпозвонковый диск:
Не во всех этих структурах присутствует большое количество нервных окончаний и болевых рецепторов. Например, в передней продольной связке болевых рецепторов практически нет, и при возникновении межпозвоночной грыжи, обращенной кпереди, пациент практически не ощутит беспокойства. То же самое можно наблюдать с межпозвоночным диском: его внешние части достаточно богато иннервированы, а в центральной части нервных окончаний нет.[1]
Причины развития остеохондроза
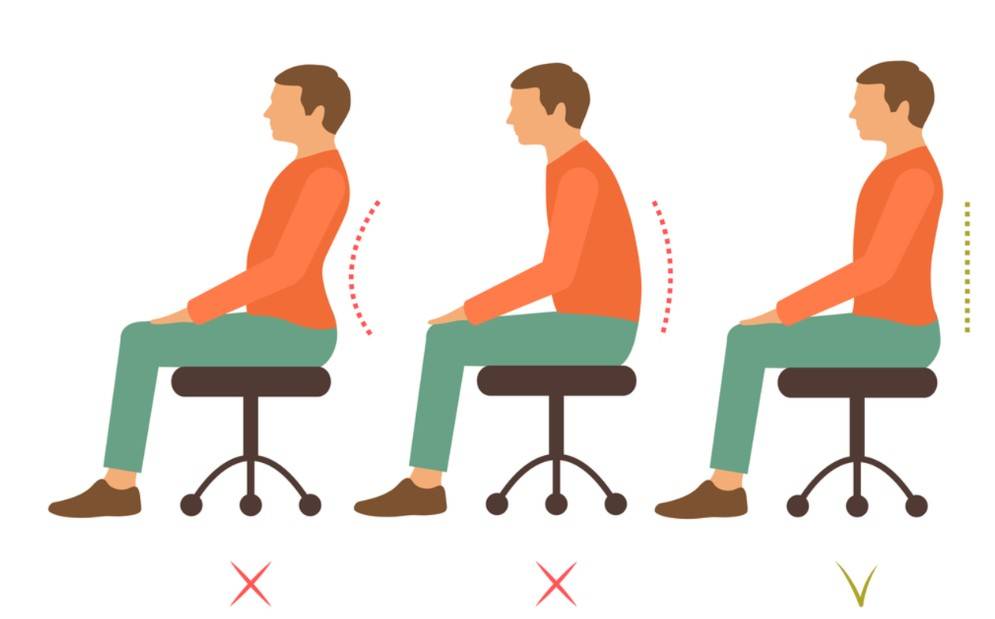
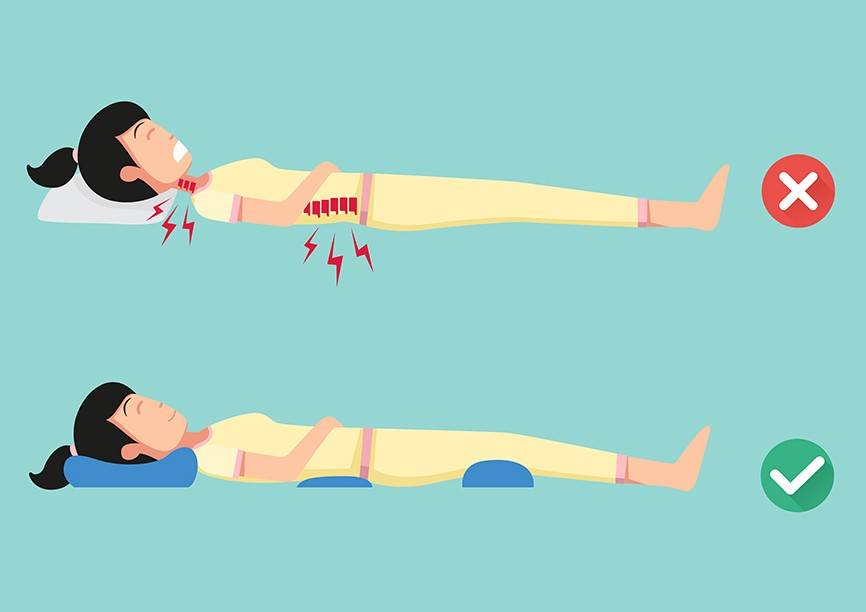
Причины возникновения остеохондроза позвоночника до сих пор не определены. Однако тот факт, что он часто встречается у определенных профессиональных категорий взрослых людей, наводит на мысль, что ведущей причиной появления данного заболевания является малоподвижный образ жизни. В результате дефицита мышечных нагрузок, уменьшения физических мышечных усилий и замены их статическими в частях тела, которые от природы должны быть подвижными (шея, поясница) происходит ослабление рессорных и стабилизирующих функций мышц.
Факторы риска
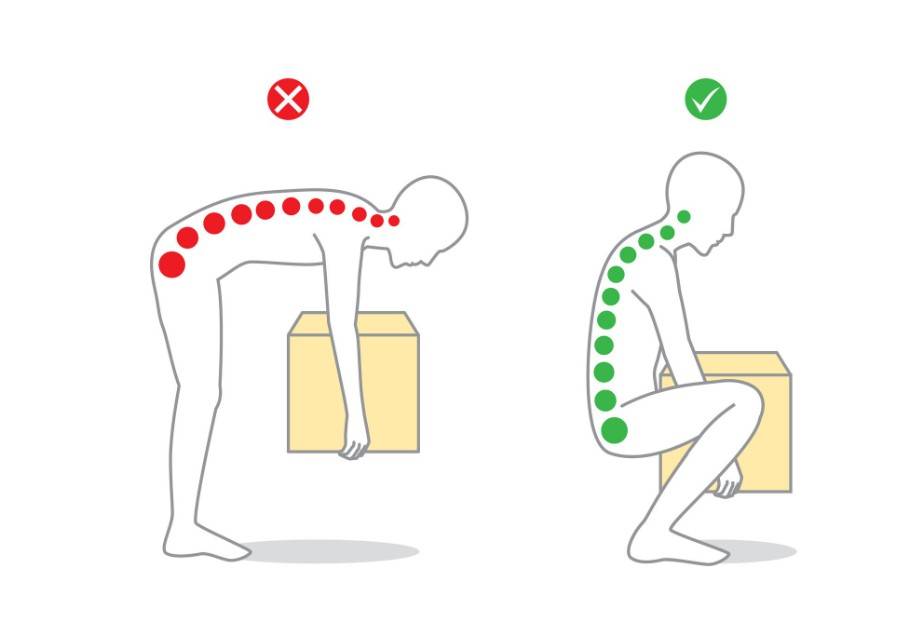
Дегенеративные изменения позвоночника происходят вследствие:
- избыточной статической или динамической нагрузки на позвоночник (например, поднятие тяжестей);
- наследственной предрасположенности;
- подтвержденных травм позвоночника в прошлом.[2]
Психосоматика остеохондроза
Боли в спине, как неврологическое проявление остеохондроза, часто бывают психосоматического происхождения. В таком случае речь идёт о стресс-ассоциированных проявлениях остеохондроза или депрессии.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы остеохондроза
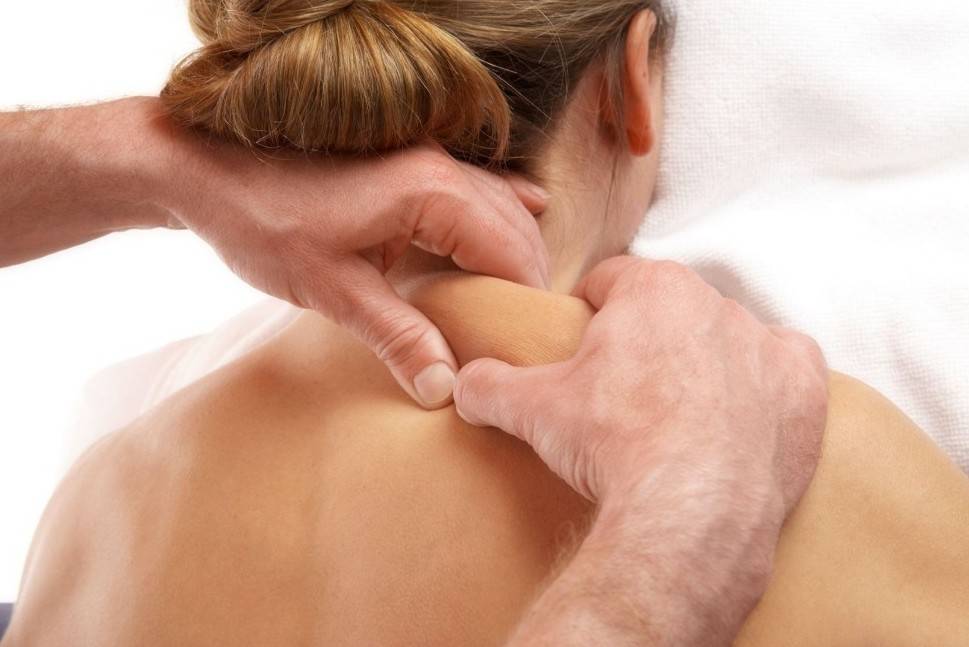
Основной симптом остеохондроза — это болевой миофасциальный синдром, то есть болезненный спазм мышц, следствием которого становится мышечная дисфункция.
Говоря о причинах возникновения болевого синдрома, выделяют боль, которая вызвана патологией структур позвоночника (иначе, вертеброгенные болевые синдромы), или боль иного происхождения (невертеброгенная боль). От того, какой вид боли выявлен, зависит выбор методики лечения.
Виды боли в спине:
1. Ноцицептивная — обусловлена тем, что на периферические болевые рецепторы воздействуют различные провоцирующие факторы (травмы или воспаления) при интактности всех отделов нервной системы. Для такой боли характерно появление зон постоянной болезненности и повышения болевой чувствительности в местах повреждения тканей.
2. Невропатическая — возникающая как итог патологического раздражения нейронов в периферической или центральной нервной системе, отвечающих за реакцию на физическое повреждение организма. Часто характерным признаком невропатических болей является снижение мышечной силы и нарушение чувствительности, проявляющееся, в частности, тем, что пациент испытывает боль в ответ на неболевые раздражители.
3. Дисфункциональная (психогенная) — возникает в результате изменений функционального состояния нервной системы или измененного восприятия человека. Нередко наблюдается ее усиление в покое после напряженной деятельности.
4. Смешанная — проявляется сочетанием нескольких разновидностей боли, описанных ранее.
Обычно боль в спине связана с раздражением болевых рецепторов мышц, суставов и связок, и это боль ноцицептивного характера. Пациент ощущает ее в месте возникновения (локальная боль) или на отдалении (отраженная боль). Невропатическую боль в спине обычно связывают с тем, что в процесс вовлечен корешек нерва или спинномозгового ганглия. Такая боль носит хронический характер.
Боли: мышечные и корешковые
- мышечная боль (миофасциально-тоническая) — проявляется спазмом и болезненным напряжением групп мышц одного или нескольких отделов позвоночника;
- корешковая боль (компрессионная радикулопатия) — сдавление одного или нескольких спиномозговых корешков, например грыжей диска.
Чувствительные расстройства
Чувствительные расстройства в виде покалывания и онемения встречаются редко и связаны со сдавлением спинномозгового корешка.
Двигательные нарушения на периферии и локальная симптоматика
Локальные и двигательные нарушения при остеохондрозе возникают редко. Стойкие симптомы остеохондроза проявляются снижением мышечной силы в руках или ногах.
Отраженную боль в спине вызывают заболевания внутренних органов (иными словами, висцерогенная боль).
С учетом причины возникновения остеохондроза, клинические проявления заболевания могут быть связаны с грыжей межпозвонкового диска или с дегенеративными (патологическими) изменениями в самом позвоночнике (например, артроз межпозвонковых суставов или образование остеофитов).
4 основных клинических синдрома, к которым может приводить каждый из вышеперечисленных вариантов:
- локальная местная боль;
- отраженная (рефлекторная боль), связанная с поражением костно-мышечных (фасциальных) структур;
- корешковый синдром (радикулопатия), вызванный раздражением или сдавлением спино-мозговых корешков;
- миелопатия – боль, возникшая в результате сдавления спинного мозга или его сосудов.[3][4]
Патогенез остеохондроза
В основе развития остеохондроза лежит ряд патофизиологических механизмов. Заболевание развивается в результате дистрофических процессов, которые берут начало в достаточно раннем возрасте, а также асептического воспаления, дистонии, спазма.
При возникновении изменений корешка межпозвонкового диска в начале происходит повреждение оболочки вокруг нервных волокон (демиелинизация), потом наблюдаются повреждения отростков нервных клеток (аксонопатия), местное снижение кровообращения (ишемия) и далее — венозный застой. Совокупность этих процессов усугубляет ситуацию, и если отсутствует своевременное лечение, это ведет к возникновению периферической или центральной сенситизация.[5]
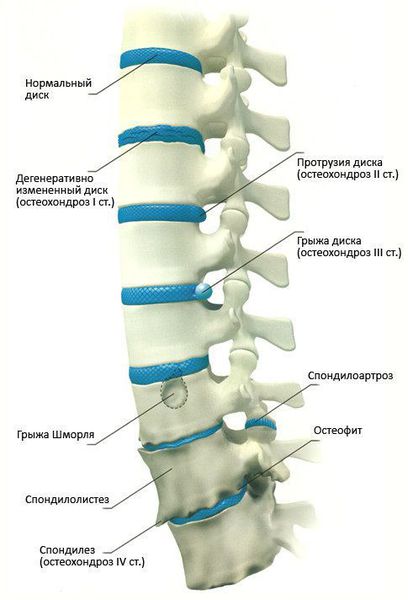
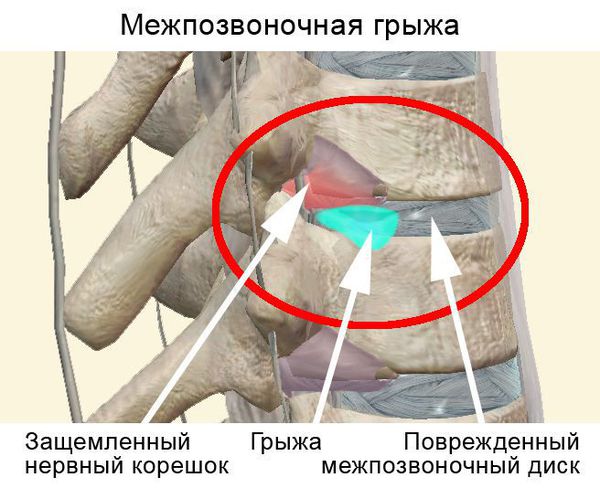
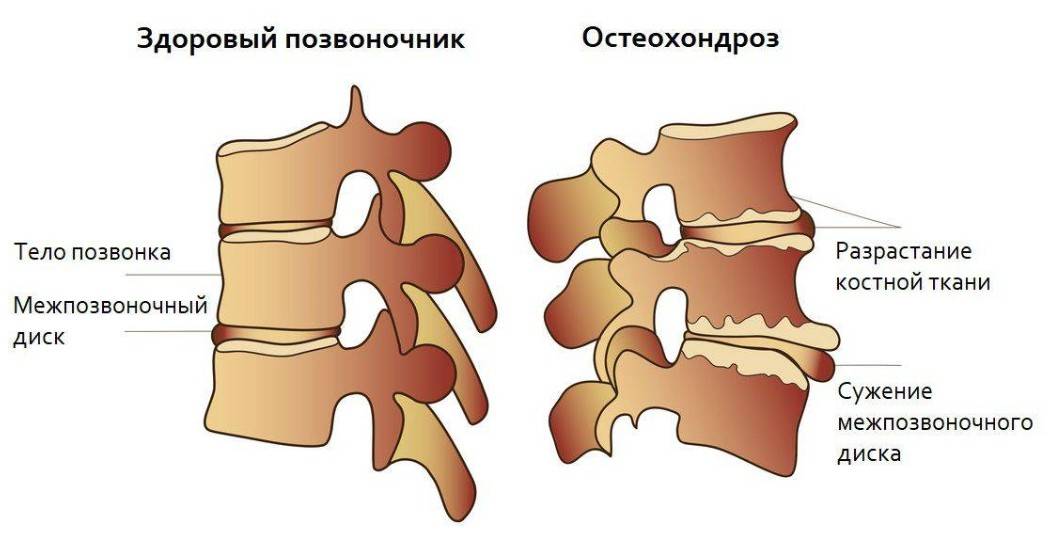
Чаще всего отмечается поражение студенистого ядра и фиброзного кольца межпозвонкового диска. Механические нагрузки приводят к тому, что упругое фиброзное кольцо диска утрачивает эластичность и происходит его выпячивание. Затем сквозь трещины фиброзного кольца происходит выпадение участков студенистого ядра позвоночника, т.е. протрузию диска сменяет грыжа диска.
Грыжей межпозвоночного диска называется солидное образование, которое сохранаяет связь с телом межпозвонкового диска, но иногда происходит выпадение ее фрагментов в позвоночный канал (секвестрация диска).[6]
Классификация и стадии развития остеохондроза
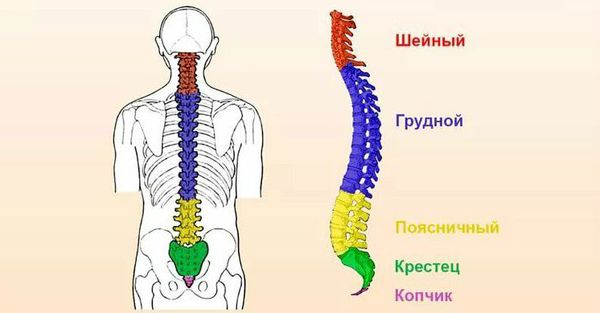
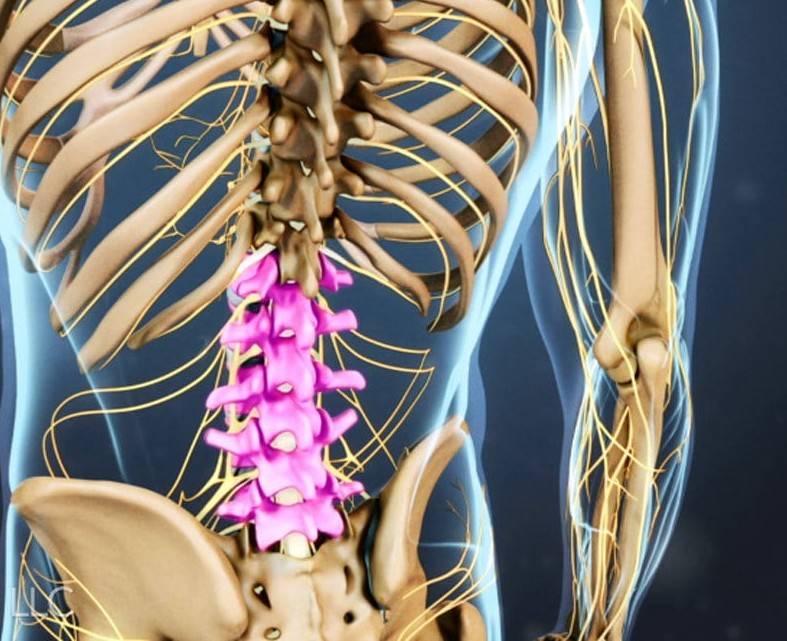
С точки зрения локализации боли выделяют следующие виды остеохондроза:
- люмбалгия — боль в поясничном (пояснично-крестцовом) отделе спины;
- люмбоишиалгия — боль в спине, отдающая в ноги;
- люмбаго — поясничный прострел, т.е. острая интенсивная боль в пояснице;
- торакалгия — боль в грудной клетке;
- цервикалгия, цервикобрахиалгия — боль в шее и верхних конечностях.
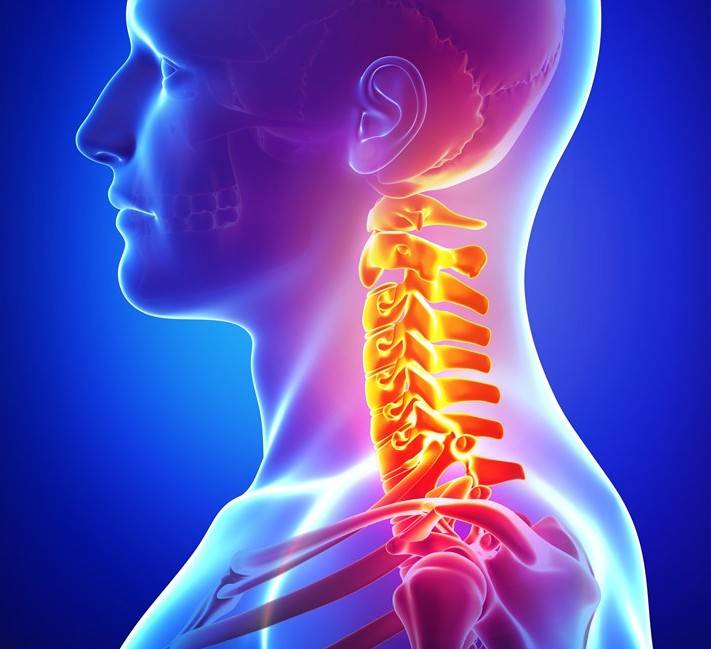
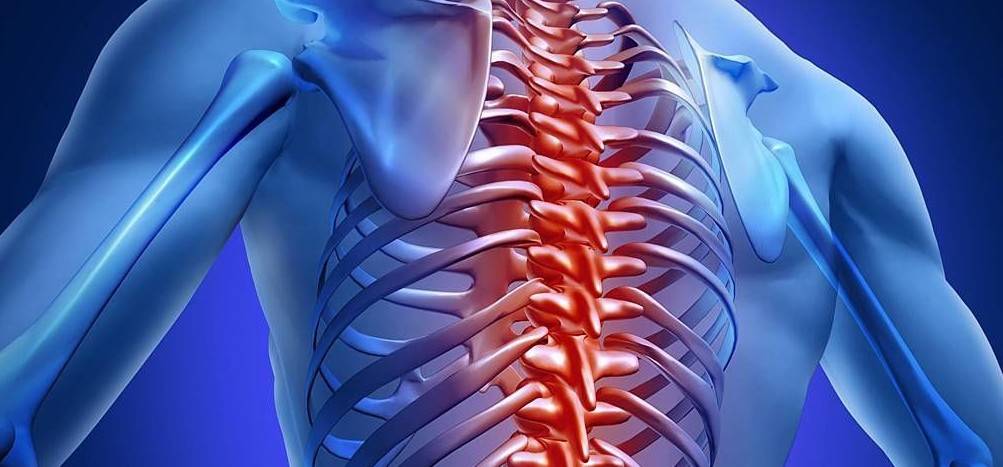
Виды остеохондроза в зависимости от поражённого отдела позвоночника:
- остеохондроз шейного отдела — проявляется головными болями и трудностями с поворотами головы;
- остеохондроз грудного отдела — болями в грудном отделе позвоночника;
- остеохондроз поясничного отдела — трудностями при наклоне вперёд, иногда болями, «стреляющими» в ногу.
Стадии развития остеохондроза
Классификация стадий развития остеохондроза (автор — А.И. Осна, 1971):
1 стадия: снижается количество влаги, межпозвонковый диск утрачивает свои упругие и эластичные свойства, а нагрузки остаются прежними. В результате диск уменьшается в высоту, расплющивается, происходит выпячивание.
2 стадия: если патология продолжает развиваться, в фиброзном кольце отмечается появление трещин, и поскольку высота расплющенного диска уже снижена, то результатом этого становится нестабильность состояния всего позвоночного сегмента.
3 стадия: образование разрыва в хрящевых тканях фиброзного кольца. Через него просачивается часть более жидкого ядра и происходит образование грыжи межпозвонкового диска. Подобные изменения зачастую можно встретить в поясничном и шейном отделах позвоночника.
Впервые боль при наличии грыжи межпозвонкового диска появляется тогда, когда происходит раздражение болевых рецепторов наружных слоев фиброзного кольца и задней продольной связки.[7]
Фаза обострения остеохондроза
Обострение остеохондроза проявляется болями и трудностями при поворотах туловища и при ходьбе.
Осложнения остеохондроза
- Симптом люмбаго. На ранних стадиях отмечается возникновение периодических болей как реакции на какое-либо действие, например, как результат резкого движения, поднятия тяжестей, сильной нагрузки (длительной прогулки), долгого нахождения в обездвиженном положении. Этот вид боли знаком многим и описывается как «прихватило». Отличается редким возникновением, активизацией при движении и практически не проявляется в статичном положении. У этого вида боли нет серьезных последствий, и он самостоятельно проходит в течение недели.
- Люмбалгия. Этот вид боли имеет свойство обостряться при переохлаждении, имея интенсивные проявления во время движения. Не является реакцией на нагрузку на позвоночник, при неподвижном состоянии не прекращается, хотя стихает, оставляя ноющее ощущение.
- Люмбоишиалгия. Боль отдает в соседние отделы. Поясничный остеохондроз характеризуется иррадированием боли в ногу, грудной — в область руки или сердца; шейный проявляется мигренями.
- Судороги. Им часто подвергается трехглавая мышца голени. Помимо прочего, отмечается появление очень сильной боли при прикосновении в области спины или ноги.
- Кокцигодиния. Иррадирует в область копчика или паха. Боль ноющего, жгучего, сверлящего характера, которая может резко ограничить физическую активность больного.[8]
Диагностика остеохондроза
Когда следует обратиться к врачу
В врачу нужно обратиться при появлении стойких болей в спине, спазмах мышц и нарушении чувствительности.
Какой врач лечит остеохондроз
Боли в спине диагностирует и лечит врач-невролог.
Подготовка к посещению врача
Специальная подготовка для посещения врача не требуется. На приёме доктор спросит, сколько длится обострение и какие есть сопутствующие заболевания.
Диагностика остеохондроза включает в себя несколько этапов:
1. Сбор анамнеза. На этом этапе изучаются жалобы пациента и история заболевания. В беседе с пациентом выясняется, где в основном локализуются неприятные ощущения, их интенсивность, продолжительность, факторы, провоцирующие усиление болевых ощущений и способствующие облегчению боли. Кроме того, при постановке диагноза важным моментом является выяснение истории заболевания: появление неприятных ощущений и скованности; выявление вероятных причин их возникновения; собираются сведения о проведенном ранее лечении и его эффективности; собирается информация о последнем обострении и характере его протекания. Для диагностики также важно выяснить, в каких условиях пациент живет и работает, какой ведет образ жизни, какие вредные привычки имеет, какие перенес заболевания и травмы, немаловажным будет и учет наследственного фактора.
2. Во время физиологического осмотра производится оценка положения тела пациента, его походки и движений; кожных покровов (на предмет покраснений, сыпи, шелушения), производится сравнение симметричных участков тела здоровой стороны и болезненной; производится определение объема движений (наклоны, круговые движения туловища, объем вращательных движений в разных отделах позвоночника); прощупывается болезненный участок для определения температуры кожи, наличия спазмов в мышцах, отеков, болезненных уплотнений; пальпация глубоких и поверхностных слоев мышц позволяет оценить состояние мышечной системы (тонус мышц, увеличение или уменьшение их объема); с помощью постукивания специальным молоточком или пальцем определяется зона иррадиации боли; с помощью покалывания иголочкой определяется болевая чувствительность; в конце проводится ряд специальных приемов, чтобы выяснить симптомы корешкового натяжения.
3. Рентгенография. Для лучшей информативности производится исследование каждого отдела позвоночника по отдельности. Выполняется в двух косых проекциях и в двух взаимно перпендикулярных плоскостях (прямой и боковой). В некоторых случаях могут назначить функциональную рентгенограмму, когда больной находится в положении сгибания, разгибания или боковых наклонов. По особым показаниям для получения более качественного результата исследование проводят с введением контрастного вещества в позвоночный канал, в сонную или позвоночную артерию, в поврежденный межпозвоночный диск или в позвоночник: ангиография, дискография, миелография, пневмомиелография.
Основными рентгенологическими признаками остеохондроза считают:
- патологическую подвижность позвонков;
- смещение их тел;
- обызвествление диска (отложение солей);
- равномерное сужение межпозвонковой щели в поясничном и шейном отделах, а в грудном отделе сужение клиновидное;
- образование остеофитов (краевых разрастаний);
- образование на границе с пораженным диском уплотнения (краевого склероза).
4. Компьютерная томография (КТ) — это целенаправленные снимки одного или двух сегментов позвоночника. С помощью этого метода можно рассмотреть тела позвонков, сосуды, связки и мягкие ткани, а также определить сдавление нервных окончаний, разрывы контуров межпозвоночного диска, высоту диска, изменения в твердой мозговой оболочке, краевые разрастания, нестабильность позвонков. Компьютерную томографию проводят после рентгенологического исследования, чтобы уточнить состояние определенного межпозвоночного диска.
5. Магнитно-резонансная томография (МРТ) основана на том, что применяются электромагнитные волны, которые создают сигнал, характерный для каждой ткани. Он обрабатывается на компьютере и переводится в графическое изображение. С помощью этого метода можно четко рассмотреть сосуды, нервные отростки и межпозвоночные диски без вредного воздействия ионизирующего излучения на организм.[9]
Лечение остеохондроза
Можно ли вылечить остеохондроз
Основной принцип состоит в том, что нужно лечить не «остеохондроз», т.е. ренгенологические изменения в позвоночнике, а конкретную причину, вызвавшую боль и ограничение подвижности. Вылечится ли пациент полностью, зависит от причины заболевания.
Основные принципы лечения остехондроза включают несколько групп мер, которые в комплексе могут остановить развитие заболевания.
Общими рекомендациями для пациентов будут соблюдение режима (например, если есть острая интенсивная боль, возможен постельный режим); ограничение физической активности (избегать наклонов и вращений туловища, поднятия тяжестей, длительного пребывания в сидячем положении) и ношение специального корсета (несколько дней в острый период заболевания).
Немаловажным фактором успешного лечения является своевременное и адекватное купирование боли. Наибольшую эффективность в острый период дает инъекционное введение противовоспалительных препаратов, и далее возможен переход на таблетированные формы.
Препараты при остеохондрозе
Для предотвращения дальнейшего развития болезни в лечении применяются методы воздействия на мышечно-тонический компонент боли. В данном случае основными фармакологическими препаратами являются миорелаксанты, т.е препараты, купирующие спазмированные мышцы, методы постизометрической релаксации (например, мануальной терапии или иглорефлексотерапии).
Уколы при остеохондрозе
Одним из наиболее эффективных средств быстрого купирования болевого синдрома остановки прогрессирования заболевания является местное инъекционное введение анестетиков и противовоспалительных препаратов (паравертебральные блокады). Данная процедура проводится только квалифицированным врачом, т.к. при инъекционном введении лечебного состава задействуются специальные триггерные точки в околопозвоночном пространстве).
Мази при остеохондрозе
Для снятия местного воспаления могут применяться аппликации с противовоспалительными средствами в форме мазей. Препараты для купирования боли назначаются лечащим врачом индивидуально в зависимости от характера и выраженности болевого синдрома.
Иглоукалывание при остеохондрозе
Иглоукалывание, или иглорефлексотерапия, будет полезна для лечения мышечно-тонического синдрома.
Физиотерапия
Физиотерапия (магнитотерапия, элетрофорез) обычно проводится каждый день или через день. Важно помнить, что у всех методов физиотерапевтического воздействия есть противопоказания, поэтому процедуры назначает врач индивидуально для каждого пациента.
Мануальная терапия и массаж
Мануальную терапию проводит врач-невролог по показаниям. Поскольку боль в спине может иметь разные причины, то в первую очередь врач учитывает результаты МРТ того отдела позвоночника, с которым будет работать. Перед сеансом мануальной терапии обязательно проводят массаж мышц. Обычно требуется от 5 до 10 сеансов. В неделю проводят не более двух процедур. Эффективность оценивается после третьей процедуры.
Тракция (вытяжение) позвоночника
Тракция — это применение силы, которая вытягивает две соседние кости друг от друга, увеличивая расстояние между ними. Обзор, опубликованный в библиотеке Кокрейн (Cochrane), показал, что тракция в виде монотерапии или в сочетании с физиотерапией при лечении боли в нижней части спины не эффективнее, чем плацебо. Более того, побочные эффекты отмечались в семи из 32 исследований и включали: усиление боли, обострение неврологической симптоматики и необходимость последующего хирургического вмешательства [13].
Хондропротекторы при остеохондрозе позвоночника
Единое мнение об эффективности хондопротекторов в медицинском сообществе отсутствует.
Самомассаж при остеохондрозе
При появлении болей в спине следует обратиться к неврологу, самомассаж малоэффективен.
Ортопедическая подушка и воротник при остеохондрозе
Вспомогательные средства могут сделать сон комфортнее, однако в большинстве случаев не устранят причину боли в спине.
ЛФК и упражнения при остеохондрозе
При обострении болей в спине следует ограничить физическую активность: избегать наклонов и вращений туловища, поднятия тяжестей. Комплекс упражнений подбирается врачом индивидуально для каждого пациента.
Лечение осложнений
Оперативное вмешательство показано только в редких случаях,[10] когда имеет место:
- острое сдавление межпозвонковых корешков в нижних отделах позвоночника (так называемый, синдром «конского хвоста»), сопрвождающееся нарастанием нижнего парапареза (обездвиживания нижних конечностей) и нарушением тазовых функций (мочеиспускания, дефекации, эрекции);
- сдавление спиномозговового корешка, вызывающее нарастающий парапарез (обездвиживание конечностей);
- тяжелый болевом синдром, не поддающийся консервативному лечению в течение 6-8 недель;
- стеноз (сужение) позвоночного канала, латерального кармана или межпозвонкового отверстия.
При лечении хронических болевых синдромов применяются медикаментозные средства в форме таблеток, инъекций и мазей: анальгетики, противовоспалительные препараты, миорелаксанты, расслабляющие спазмированные мышцы. В некоторых случаях, если боль носит затяжной характер, применяются антидепрессанты и антиконвульсанты.
Наибольшую эффективность показывают курсовые лечебно-диагностические блокады, при которых происходит местное введение лекарственных средств в пораженный участок позвоночника.
Немедикаментозная терапия включает массаж, лечебную гимнастику, мануальную терапию, физиотерапию и иглорефлексотерапию. Здесь следует особенно подчеркнуть, что некоторые из этих методов категорически нельзя применять в острой фазе заболевания.
Отсюда следует, что комплекс мер терапии остеохондроза должен назначаться только врачом индивидуально каждому пациенту.[11]
Можно ли «греть» остеохондроз
В некоторых случаях, например при мышечных болях, прогревание принесёт облегчение, однако при корешковых болях это бесполезный метод.
Если не лечить остеохондроз
Последствия остеохондроза — без своевременного лечения боли в спине становятся стойкими и хроническими. Такие боли лечатся гораздо труднее, чаще в стационарных условиях.
Домашние средства лечения
Боли в спине могут быть вызваны множеством причин, часть из которых требует незамедлительного лечения. Эксперименты со средствами народной медицины могут привести к потере времени и опасным осложнениям.
Как спать при остеохондрозе
Облегчить засыпание при болях в спине можно с помощью лекарств, назначенных лечащим врачом. К ним относятся: препараты группы НПВС (нестероидные противовоспалительные средства), миорелаксанты, антидепрессанты и антиконвульсанты. Также важна гигиена сна — следует спать в тёмном и хорошо проветриваемом помещении и при отсутствии посторонних шумов.
Прогноз. Профилактика
Как показывает практика, у большинства проявлений остеохондроза при правильно проведенной терапии происходит разрешение в течение 6 недель.
Однако неправильно подобранное лечение или самолечение может привести к тому, что болевой синдром перейдет в хроническую форму и будет способствовать отягощающим изменениям в позвоночнике в будущем.
При появлении болей в спине или конечностях прежде всего необходимо обратиться к квалифицированному специалисту для правильной постановки диагноза и назначения адекватного лечения.
Наиболее эффективным и действенным способом лечения большинства проявлений болей в спине является медикаментозная и инъекционная терапия, а также иглорефлексотерапия. Физиотерапия, в том числе лазеротерапия, массаж, спинальные манипуляции оказывают незначительный и нестойкий эффект, а в некоторых случаях могут быть и вовсе противопоказаны.
Современные методы лечения остеохондроза основаны на принципе преемственного лечения: то есть, быстрое и безопасное купирование эпизода острой боли с последующим включением профилактических методов. В целях профилактики возникновения и развития остеохондроза можно порекомендовать, прежде всего, снижение массы тела (при ожирении) и регулярную физическую активность.
Регулярные занятия с техникой динамической мышечной стабилизации (йога, пилатес в рамках аэробной нагрузки) составляет основу реабилитации и профилактики болей в спине, способствует повышению сил и выносливости мышц позвоночника.[12]
Остеохондроз
Содержание:
- Введение
- Что такое остеохондроз?
- Виды остеохондроза
- Причины остеохондроза
- Остеохондроз: 4 стадии развития заболевания
- Симптомы остеохондроза
- Симптомы поясничного остеохондроза
- Симптомы шейного остеохондроза
- Симптомы грудного остеохондроза
- Диагностика остеохондроза позвоночника
- Лечение остеохондроза
- Медикаментозное лечение остеохондроза
- Массаж при остеохондрозе
- Тракция (вытяжение позвоночника)
- Мануальная терапия
- Физиотерапевтическое лечение остеохондроза
- Иглорефлексотерапия
- ЛФК при остеохондрозе
- Хирургическое лечение остеохондроза
- Профилактика остеохондроза позвоночника
- Как правильно стоять, лежать и сидеть при остеохондрозе?
- Как правильно сидеть?
- Как правильно стоять?
- Как правильно лежать?
- Как правильно поднимать и перемещать тяжести?
- Вывод
- Источники информации
Введение
Краткое видео о том, что такое остеохондроз:
Остеохондроз является причиной острой боли в спине в 67% случаев из общего числа. Отсутствие своевременного обращения к врачу, консультации и лечения может привести к таким последствиям, как: нарушения функционирования внутренних органов, повреждения спинного мозга и поражения нервных корешков позвоночника. Что такое остеохондроз, какие виды лечения пациентов существуют и как диагностируется заболевание – читайте далее.
Что такое остеохондроз?
Остеохондроз – это заболевание дегенеративно-дистрофического характера, которое приводит к истончению межпозвоночных хрящей. Гиалиновые хрящи и межпозвонковые диски начинают «стираться», утрачивая возможность полноценно функционировать.
Справка. В большинстве случаев остеохондроз позвоночника диагностируется у людей возрастной категории 25+. По данным ВОЗ, на 2021 год, остеохондрозом страдают 43% населения в возрасте 25-40 лет, в пожилом возрасте – более 92% людей. Появление и обострение болезни могут вызывать окружающие, неблагоприятные факторы.
Виды остеохондроза
Каждый отдел позвоночника подвержен процессам дегенерации. Среди видов остеохондроза позвоночника можно выделить 3 основных: шейного, грудного и поясничного отдела (из-за высокой нагрузки встречается чаще остальных).
- Поясничный остеохондроз. Поясничный отдел состоит из 5 позвонков, подверженных деформации из-за негативного воздействия внешних и внутренних факторов. При нарушении питания и обменных процессов в межпозвоночных дисках возникает боль, спровоцированная потерей эластичности и истончением хрящевой ткани.
- Шейный остеохондроз. Шейный отдел состоит из 7 позвонков, которые регулярно подвергаются нагрузке. Патологические процессы активируются при сбоях обменных процессов организма.
- Грудной остеохондроз. Грудной отдел состоит из 12 позвонков. Данный тип остеохондроза встречается реже всего. Позвонки грудного отдела малоподвижны. Заболеванию подвержены люди, ведущие пассивный образ жизни и регулярно поднимающие тяжести.
Причины остеохондроза
Количество людей, страдающих остеохондрозом, с каждым годом стремительно растёт. Это обусловлено тем, что люди проводят большую часть времени на ногах, обеспечивая межпозвоночным дискам максимальную нагрузку.
Важно! С возрастом/из-за больших нагрузок, диски и хрящи деформируются. Могут появляться расщелины и грыжи. Как следствие, сдавленные нервные корешки, истончённые диски, патологические процессы в спинном мозге, спазм мышц и прогрессирующие боли.
В группу риска входят: офисные работники, строители, парикмахеры, продавцы, водители. Появлению остеохондроза одинаково подвержены как мужчины, так и женщины.
К провоцирующим факторам остеохондроза относятся:
- наличие остеохондроза в семейном анамнезе;
- лишний вес, ожирение;
- пассивный образ жизни;
- плоскостопие.
Нарушение амортизации позвоночника и его деформация могут быть спровоцированы следующими факторами:
- Пренебрежительное отношение к себе (полное отсутствие физических нагрузок или чрезмерные нагрузки).
- Отсутствие информированности о правильных позах для снижения нагрузки на позвоночник.
- Постоянная работа, связанная с поднятием/перемещением тяжестей.
- Травмы.
Остеохондроз: 4 стадии развития заболевания
Существует 4 стадии развития остеохондроза позвоночника:
- Первая стадия – отсутствует яркая симптоматика, по которой можно диагностировать заболевание. Появляются эпизодические боли в спине, зачастую, после физических нагрузок или перенапряжения. Остеохондроз на ранней стадии можно выявить на профилактическом осмотре или при прохождении КТ или рентген-исследований.
- Вторая стадия. Для следующей стадии характерен умеренный болевой синдром. Хрящевая ткань начинает деформироваться, уменьшается расстояние между дисками позвоночника. При обращении к врачу назначается медикаментозная терапия (для уменьшения боли) и лечебная физкультура.
- Третья стадия – позвоночный столб деформируется, появляются фиброзные участки, грыжи, боль усиливается и становится более выраженной и частой. На данном этапе всё зависит от имеющейся симптоматики. Врач поможет определить способ лечения больного (консервативный или хирургический).
- Четвёртая стадия – необратимая деформация функции позвоночника. Пациенту практически невозможно перемещаться самостоятельно. Боль – острая, постоянная, увеличивается при любых физических нагрузках. Патологическая костная ткань заполняет межпозвоночное пространство, пациент становится инвалидом.
Симптомы остеохондроза
Подробно обо всех симптомах остеохондроза вы можете узнать в данном видео:
Как уже говорилось ранее, существует 3 типа остеохондроза и для каждого из них характерны индивидуальные проявления. Рассмотрим все симптомы далее.
Симптомы поясничного остеохондроза
Как понять, что у тебя остеохондроз поясничного отдела? Можно заметить характерную симптоматику:
- скованность движений;
- боль в области таза, крестца, поясницы и нижних конечностей, которая становится более интенсивной при нагрузках или движениях. Характер боли – ноющая, тупая, острая;
- патологические процессы мочеполовой системы (проблемы с дефекацией и мочеиспусканием);
- слабость в ногах;
- нарушение/отсутствие чувствительности.
Важно! Самолечение категорически запрещено. При выявлении поясничного остеохондроза обязательна диагностика и назначение эффективного лечения. Последствия отсутствия терапии – грыжи, протрузии, паралич нижних конечностей.
Симптомы шейного остеохондроза
Как понять, что у тебя остеохондроз шейного отдела? Возможно возникновение одного или нескольких симптомов:
- частые головные боли;
- онемение верхних и нижних конечностей;
- сильный хруст в шейном отделе при физических нагрузках;
- «мушки», точки в глазах, помутнение и потемнение;
- ощущение «жжения» и дискомфорт в области сердца;
- появление шума в ушах, снижение слуха;
- беспричинное головокружение;
- боль в плечах, шее, руках.
Важно! Остеохондроз шейного отдела считается одним из самых опасных для человека, так как затрудняет процесс насыщения мозга кровью. При отсутствии лечения появляются протрузии, затем – грыжи. Хирургическое вмешательство при шейном остеохондрозе имеет высокий риск паралича тела. При появлении симптоматики – обращайтесь только к квалифицированным специалистам.
Симптомы грудного остеохондроза
Как понять, что у тебя грудной остеохондроз? Диагностировать заболевание может только врач (невролог), но пациент может предположить наличие остеохондроза по характерным признакам:
- дискомфорт, чувство «жжения» локализации в грудной клетке;
- появление болевого синдрома при поднятии рук вверх, боль в лопатках;
- происходит головокружение и внезапная потеря сознания;
- боль за грудиной.
Справка. Во время перехода заболевания в острую фазу может возникать дорсаго (нехватка воздуха, резкая/сковывающая боль в груди, «прострелы») и дорсалгия (боль может быть эпизодической или постоянной, острого/тупого характера).
Остеохондроз грудного отдела позвоночника сложно диагностировать. Заболевание часто путают со стенокардией, сердечным приступом или воспалительными процессами в лёгких.
Диагностика остеохондроза позвоночника
При обращении к врачу начинается сбора анамнеза и физический осмотр опорно-двигательного
аппарата пациента. Специалист проверит сохранность рефлексов и уровень чувствительности болезненных участков. Затем назначаются анализы крови и другие лабораторные исследования. Для уточнения диагноза врач-невролог назначает один или несколько видов визуализирующей диагностики:
- УЗИ позвоночных артерий.
- Рентген всего позвоночника или определённых участков (шейный, грудной, поясничный).
- КТ позвоночника – помогает выявить наличие дистрофических процессов, смещений, деформации позвоночника и его структур.
- МРТ позвоночника – выявляет патологии мягких тканей, помогает просканировать спинной мозг и межпозвоночные диски.
Лечение остеохондроза
Как лечить остеохондроз – определяет лечащий врач, в зависимости от вида заболевания, выраженности симптоматики и степени патологических изменений. В качестве лечебной терапии может использоваться: физиотерапия, медикаментозное лечение, занятия с мануальным терапевтом, лечебный массаж, ЛФК или хирургическое вмешательство (при отсутствии положительной динамики от других способов лечения или при запущенной стадии).
Медикаментозное лечение остеохондроза
При назначении лечебной терапии медикаментами врач может использовать сразу несколько групп препаратов:
- НПП (нестероидные противовоспалительные препараты) – для купирования симптоматики остеохондроза, снятия боли и уменьшения воспаления. Могут использоваться в таблетированной форме или в виде инъекций (в тяжёлых случаях). Длительность лечебного курса от 7 до 14 дней;
- хондропротекторы – для укрепления межпозвоночных дисков и хрящевой ткани;
- витамины группы B;
- сосудистые препараты – для улучшения кровоснабжения в позвоночнике;
- глюкокортикостероиды – используются в виде инъекций в поражённую область (при тяжёлых формах заболевания);
- миорелаксанты – для расслабления мышц, снятия боли и воспаления.
Массаж при остеохондрозе
Курс массажа при остеохондрозе необходимо проходить 1 раз в полгода. Лечебный массаж устраняет зажимы, снимает напряжение, улучшает кровообращение в области поражения. Сказать о целесообразности назначения массажа может только врач, обязательное условие – ремиссия заболевания.
Тракция (вытяжение позвоночника)
Искусственное вытяжение позвоночника осуществляется только под присмотром медицинских сотрудников, на специальном оборудовании. Качественная тракция позволяет равномерно распределить позвонки в позвоночном столбе. Боль, защемления и воспалительные процессы – уменьшаются.
Мануальная терапия
Мануальная терапия при остеохондрозе позвоночника используется для коррекции искривления. Специалист применяет точечное воздействие на мышечную и костную систему пациента. После терапии улучшается кровообращение и циркуляция лимфы, уходит скованность, появляется подвижность.
Физиотерапевтическое лечение остеохондроза
Практикуется только в период ремиссии заболевания, в острой фазе данный метод лечения – запрещён. Физиотерапия используется в качестве вспомогательной, вместе с медикаментозным лечением. Чтобы уменьшить симптоматику остеохондроза, специалисты задействуют лазер, магниты, ток (с низкой частотой).
Иглорефлексотерапия
Основа иглорефлексотерапии – это правильное действие на рефлекторные зоны и болевые точки. Терапия назначается только вместе с лечебным массажем, для повышения эффективности. Терапия восстанавливает возможность естественной нагрузки на позвоночный столб без болевых ощущений.
ЛФК при остеохондрозе
Лечебная физкультура эффективна при всех типах остеохондроза, может быть назначена пациентам любой возрастной категории. Вид упражнений и длительность их выполнения назначается врачом. Умеренные физические нагрузки помогают укрепить мышцы спины, увеличить подвижность и гибкость позвоночника, улучить состояние пациента.
Пациенту могут назначить следующие типы занятий: кинезотерапия, лечебное плавание, терренкур, механотерапия.
Важно! Занятия ЛФК противопоказаны в период обострения остеохондроза!
Хирургическое лечение остеохондроза
При остеохондрозе позвоночника хирургическое вмешательство редко назначают в качестве единственного способа лечения. Позвоночник человека имеет сложное строение с множеством позвонков и нервных окончаний, оказывающих влияние на слаженную работу всего организма. При оперативном вмешательстве высок риск осложнений, поэтому оно назначается только в самых сложных случаях или при отсутствии улучшений от других способов лечения.
Профилактика остеохондроза позвоночника
Профилактика – это лучший способ для снижения риска развития остеохондроза, и достижения ремиссии при уже имеющемся заболевании позвоночника. Главное, о чём следует помнить, выполняя профилактические упражнения – они должны быть регулярными и только в период ремиссии.
ТОП-10 упражнений для лечения шейного остеохондроза:
Гимнастический комплекс простых упражнений лучше выполнять в одно и то же время. Чтобы не забывать о них – поставьте напоминание на мобильном или включите их в утренние гигиенические ритуалы.
- Упритесь лбом в ладонь, напрягите шейные мышцы. Выполнение – 3 подхода по 5-7 секунд. Затем повторить то же самое с затылком и ладонью.
- Положение плеч – ровно, голова – прямо. Медленно наклоните голову максимально вправо, затем влево. Выполнение – по 5 раз (не спеша).
- Медленно запрокиньте голову немного назад. Напрягите мышцы шеи и постепенно приближайтесь подбородком к груди. Делать 5-7 раз.
- Левую ладонь поставьте возле левой височной зоны (затем правую ладонь и правый висок). Окажите давление на ладонь, напрягая мышцы шеи. Выполнение – 3 раза по 10 секунд.
Важно! При выполнении упражнений нельзя спешить. Также запрещено делать круговые движения головой из-за высокого риска получения травмы и защемления нервных окончаний.
Второй комплекс профилактических упражнений против остеохондроза можно выполнять в любое время (особенно, после работы или перенапряжения), но тоже регулярно:
- Встаньте прямо, ноги вместе, руки расслаблены, сделайте глубокий вдох. Поднимите руки вверх, выдохните. Подход – 6-8 раз.
- Лечь на живот, руки вдоль тела, расслаблены. Прогнитесь вверх, упритесь руками, постарайтесь поднять голову и стопы. Задержитесь в таком положении на 5 секунд. Возвращайтесь в исходное положение. Повтор – 5-7 раз.
- Присядьте на стул. Положите руки за голову (глубокий вдох), прогнитесь назад 4-5 раз, чтобы лопатки касались спинки стула (выдох). Повтор – 5-7 раз.
- Встаньте, прогнитесь назад, глубоко вдохните. Расслабьте руки, наклонитесь вперёд, медленно опускайте голову и плечи – выдыхайте. Подход – 10 раз.
- Встать на четвереньки. Голова – прямо. Прогните спину, оставайтесь в таком положении 3-4 секунды. Возврат в исходную позицию, повтор – 5-7 раз.
Как стоять, лежать и сидеть при остеохондрозе?
Знание правильных поз, помогающих равномерно распределить нагрузку на весь позвоночный столб, необходимо не только пациентам, страдающим остеохондрозом, но и всем людям. Соблюдая простые правила, вы заметите существенное улучшение общего состояния и снижение нагрузки на спину. Кроме того, вы сможете уберечь позвоночник от множества заболеваний с серьёзной, болевой симптоматикой.
Как правильно сидеть?
Учимся сидеть, исключая сдавливание, не провоцируя риск деформации позвоночника и развитие остеохондроза:
- критерии выбора стула/кресла: уровень глубины сидения – 2/3 длины бёдер, уровень высоты сидения должен быть равен длине голени. Так ноги будут упираться в пол. Людям маленького роста необходимо поставлять небольшую ступеньку или скамеечку под ноги;
- обращайте внимание на глубину рабочего стола. Она должна быть такой, чтобы ноги не приходилось держать сбоку или сильно согнутыми;
- при длительной работе сидя, делайте перерыв каждые 20 минут. Смените положение ног, походите, сделайте лёгкую гимнастику;
- сидите за рулём с минимальным напряжением. Спина должна опираться о сидение, в этом поможет небольшая подушка или валик, подложенные между креслом и поясницей. По возможности – выходите из машины каждые 25-30 минут, чтобы размяться;
- сильно мягкая мебель – плохая мебель для ежедневного использования. Для равномерной нагрузки на позвоночник необходима опора корпуса на седалищные бугры, что возможно только сидя на поверхности средней жёсткости;
- спина всегда должна касаться спинки стула/рабочего кресла. Старайтесь сидеть ровно, избегая сильных наклонов шеи;
- не засиживайтесь/не лежите в одной позе долгое время.
Как правильно стоять?
Если человек долго стоит в одной позе, на поясничный отдел (и весь позвоночник) идёт сильная нагрузка, которая оказывает на него негативное влияние. Чтобы сильно не нагружать позвоночный столб и не увеличивать риск его деформации, придерживайтесь простых правил:
- не стойте в 1 позе дольше 10 минут, меняйте положение ног и рук;
- снимите напряжение в шее – сделайте наклоны головой вправо и влево, вытяните руки вперёд, прогните спину вперёд и назад – расслабите спину и поясницу;
- поднимая что-то с пола, наклонитесь, согнув колени, или присядьте на корточки, найдите точку опоры для рук;
- двигайтесь, ходите на маленькие дистанции, чтобы не стоять на месте;
- старайтесь не наклоняться сильно (спина, голова) во время бытовых дел (уборка, глажка, готовка). При уборке низких или труднодоступных поверхностей – становитесь на 1 колено.
Как лежать?
Идеальный выбор поверхности для сна – кровать с матрасом средней жёсткости (в идеале, с ортопедическим, который сохраняет физиологические изгибы позвоночника). Постель не должна быть деревянной или слишком мягкой.
Как правильно лежать при сильном болевом синдроме?
- боли в спине – ложитесь на живот, подложив под поясницу небольшую подушку (чтобы не усилить боль прогибом);
- боль в ногах – подложить валик (из полотенца или пледа) под колени. Болевой синдром постепенно уменьшится;
- боль в шее – положить руку под голову или валик под шею.
Как встать с постели утром при приступе остеохондроза?
- сделайте небольшую разминку верхних и нижних конечностей;
- смените позу;
- перейдите из положения лёжа, в положение сидя, обхватив руками ногу, согнутую в колене;
- поочерёдно опускайте ноги на пол;
- вставайте постепенно, любое резкое движение может усилить боль.
Как правильно поднимать и перемещать тяжести?
Неправильный подъём и перенос тяжестей – одна из самых частых причин, провоцирующих появление грыж, остеохондроза, протрузий. Резкое поднятие тяжестей чревато внезапным «прострелом» в разных отделах позвоночника и появлением острой боли, которая сохранится на долгое время. Повороты туловища при переносе тяжёлых предметов также запрещены.
Как поднять тяжёлый предмет?
- Наденьте широкий пояс.
- Присядьте на корточки. Держите шею и спину прямо.
- Зафиксируйте предмет двумя руками, медленно поднимитесь, спину держите ровно.
Как перенести тяжёлый предмет?
- равномерно распределяйте нагрузку на обе руки, не стоит нести всё в одной;
- при диагностированном остеохондрозе не рекомендовано поднимать вес более 15 кг;
- приобретите рюкзак (важное условие – ортопедическая спинка и широкие лямки). Преимущества использования рюкзака – равномерная нагрузка на позвоночник + свободные руки;
- нельзя резко наклоняться вперёд или назад.
Вывод
Остеохондроз позвоночника чаще всего развивается в возрасте 25-40 лет. К группе риска заболеваемости относятся люди с пассивным образом жизни, те, кто проводит большую часть времени стоя или в неправильных позах, с большой нагрузкой на позвоночник. Остеохондроз можно вылечить консервативными методами, при условии своевременного обращения к специалисту. В запущенных случаях используется хирургическое вмешательство. Заниматься самолечением – противопоказано.
Регулярные профилактические упражнения помогут уменьшить симптоматику остеохондроза и сохранят функциональность позвоночника, защищая от деформации. При халатном обращении к своему здоровью пациент может «дотянуть» поход к врачу до возникновения грыж, паралича и инвалидности.
Источники информации
- Р. Б. Дати, Г.Р. Хоутон, «Конституциональные аспекты остеохондроза». Clin Orthop Relat Res., 1981, с.19–42.
- Ю. Савельева, «Эффективное лечение ревматизма, радикулита, остеохондроза», 2017, с.51-73.
- Б. Ю. Покровский, 2005, «Остеохондроз: лечение и профилактика».
- А. С. Никифоров, О. И. Мендель, Г. Н. Авакян, 2015, «Неврологические осложнения остеохондроза позвоночника».
- В. А. Епифанов, А. В. Епифанов, «Остеохондроз позвоночника», 2015, с. 45-69.
- И. А. Калюжнова, «Остеохондроз», 2017, с.113-128.
- О. В. Захаренко, 2011, «Остеохондроз. Диагностика, профилактика, лечение».