Метод определения
Энзиматический (CHOD-PAP).
Исследуемый материал
Сыворотка крови
Синонимы: Холестерол, холестерин. Blood cholesterol, Cholesterol, Chol, Cholesterol total.
Краткая характеристика определяемого вещества Холестерин общий
Около 80% всего холестерина синтезируется организмом человека (печенью, кишечником, почками, надпочечниками, половыми железами), остальные 20% поступают с пищей животного происхождения (мясо, сливочное масло, яйца). Холестерин нерастворим в воде, в крови он транспортируется в липопротеиновых комплексах. Выделяют фракции холестерина липопротеинов высокой плотности (ЛПВП), холестерина липопротеинов низкой плотности (ЛПНП), холестерина липопротеинов очень низкой плотности (ЛПОНП) и некоторые другие, различающиеся по составу и функциям. Общий холестерин включает в себя холестерин, содержащийся во всех видах циркулирующих липопротеинов, этерифицированный и свободный.
Содержание холестерина в крови в значительной степени зависит от возраста. Его уровень при рождении составляет менее 3,0 ммоль/л, затем постепенно возрастает. Появляющиеся различия в его концентрации связаны с половой принадлежностью. У мужчин концентрация холестерина в крови повышается в раннем и среднем возрасте и снижается в старости. У женщин уровень холестерина с возрастом увеличивается более медленно, вплоть до менопаузы; в дальнейшем может превышать показатели холестерина у мужчин. Описанные возрастные изменения содержания холестерина в крови связывают с действием половых гормонов: эстрогены снижают, а андрогены повышают уровень общего холестерина. Во время беременности наблюдается физиологическое увеличение уровня общего холестерина.
Определение холестерина используют преимущественно для оценки риска развития атеросклероза и в диагностике любого вида расстройств липидного обмена. Установлено, что повышенное содержание холестерина в крови способствует развитию атеросклероза сосудов и ишемической болезни сердца. Уровень общего холестерина в комплексе с данными об имеющихся заболеваниях, возрасте, поле, артериальном давлении, факте курения, учитывают при оценке индивидуального риска развития тяжелых осложнений сердечно-сосудистых заболеваний (инфаркта миокарда или инсульта) по шкале SCORE (Systematic COronary Risk Evaluation). Целесообразно исследовать холестерин в комплексе с определением триглицеридов (см. тест №
30
), холестерина ЛПВП (см. тест №
32
), расчетом холестерина не-ЛПВП (см. тест № NHDL) и холестерина ЛПНП (см. тест №
33
), поскольку для корректной оценки сердечно-сосудистых рисков важно понимать соотношение различных фракций липопротеинов. Так, высокое содержание холестерина ЛПВП указывает на низкий риск, а выявление повышенной концентрации триглицеридов, в комплексе со снижением ЛПВП, позволяет заподозрить определенные патологические состояния (в т. ч. метаболический синдром, инсулинорезистентность), которые сами по себе связаны с повышенным сердечно-сосудистым риском.
С какой целью определяют уровень Холестерина общего в крови
Изменением диеты можно снизить уровень холестерина в крови на 10-15%, хотя чувствительность к изменениям содержания холестерина в пище и влияние диеты на уровень холестерина могут быть выражены у разных людей по-разному. Для снижения риска осложнений сердечно-сосудистых заболеваний рекомендуется поддерживать концентрацию общего холестерина в крови ниже 5,0 ммоль/л. Терапевтической целью при проведении гиполипидемической терапии является снижение уровня холестерина ЛПНП.
Нарушения обмена холестерина, сопровождаемые повышением его содержания в крови, характерны для гипотиреоза. Вторичная гиперхолестеринемия наблюдается также при печеночном холестазе, нефротическом синдроме, хронической почечной недостаточности, подагре, диабете и других заболеваниях. До начала терапии гиполипидемическими препаратами следует исключить заболевания, приводящие к повышению уровня холестерина.
Уровень холестерина отражает активность процессов синтеза в печени. При тяжелых поражениях печени наблюдается существенное снижение концентрации холестерина в крови. Острое повреждение тканей также вызывает заметное падение уровня общего холестерина и холестерина ЛПНП. Оно начинается уже в течение первого дня после инфаркта, хирургического вмешательства или септицемии и может достигать 40% снижения от исходного уровня. Уровень липидов не возвращается к норме в период до трех месяцев. Поэтому не следует проводить исследование липидов для оценки риска атеросклероза в течение трех месяцев после острых состояний.
Более подробно с лабораторной оценкой параметров липидного обмена можно ознакомиться
здесь
.
Синонимы: Холестерол, Холестерин, Cholesterol total
Общий холестерин (холестерол) – один из наиболее важных компонентов жирового обмена в организме, активный участник процесса пищеварения, источник некоторых гормонов (в частности, мужского тестостерона). Холестерин циркулирует в кровяном русле в форме нерастворимых липопротеиновых комплексов. Если холестерин повышается, то эти комплексы формируются в своеобразные холестериновые бляшки, способные привести к закупорке сосудов. Именно поэтому анализ на общий холестерин крови считается клинически важным показателем риска развития сердечно-сосудистых заболеваний: атеросклероза, инсульта, инфаркта.
С научной точки зрения правильнее говорить «холестерол» (окончание «-ол» указывает на принадлежность его к спиртам). Однако чаще всего данный компонент называют «холестерином».
Холестерин в больших объемах (до 80%) производится в печени, почках, надпочечниках, кишечнике, половых железах. И только 20% поступают с животной пищей (мясо, яйца, сливочное масло). Из холестерина синтезируются гормоны, которые отвечают за рост и развитие организма. Холестерин формирует клеточные мембраны всех тканей, из него же образуются желчные кислоты, участвующие в процессе переваривания пищи и всасывания жиров.
Холестерин не растворяется в воде, поэтому его транспортировка по кровяному руслу осуществляется в связке «холестерин-аполипопротеин». Этот комплекс представляет собой своеобразную белковую оболочку и называется липопротеином.
Различают несколько фракций холестерина:
- очень низкой плотности (ЛПОНП) — «плохой» холестерин;
- низкой плотности (ЛПНП) — «плохой» холестерин;
- высокой плотности (ЛПВП) — «хороший» холестерин.
Липопротеины с низкой и очень низкой плотностью относят к классу «плохого» холестерола, который и формируется в так называемые атеросклеротические бляшки. «Хороший» же холестерин (ЛПВП), наоборот, способствует удалению избыточного количества холестерола.
Общий холестерин включает в себя все виды циркулирующих в крови липопротеинов. Его концентрация зависит от возраста и половой принадлежности пациента. На момент рождения ребенка уровень холестерина в крови составляет не более 3,0 ммоль/л. С течением жизни концентрация его изменяется. У мужчин рост холестерина отмечается в раннем и среднем возрасте, в пожилом же, наоборот, наблюдается снижение. У женщин, вплоть до менопаузы, холестерол нарастает медленно, но в старости может значительно превышать мужские показатели. Только во время беременности уровень общего холестерина резко увеличивается, что связано с естественными изменениями в организме будущей матери.
Показания
Направляют на анализ и затем расшифровывают результаты специалисты: терапевт, кардиолог, врач общей практики.
- Оценка риска развития сердечно-сосудистых патологий и связанных с ними состояний;
- Выявление нарушений жирового обмена и соотношения жироподобных веществ в организме (дислипидемия);
- Диагностика заболеваний болезней печени и почек;
- Нарушение работы органов эндокринной системы (сахарный диабет, гипотиреоз);
Обязательные скрининговые обследования1:
- взрослые старше 20 лет – 1 раз в 5 лет;
- детей 2-10 лет, у родственников которых в раннем возрасте были зафиксированы кардиопатологии или повышенный холестерин;
- пациенты, соблюдающие диету с ограничением жиров или принимающих статины (препараты, снижающие уровень холестерина) – до нескольких раз в год, на усмотрение лечащего врача;
- люди, в жизни которых присутствует один или несколько из следующих факторов — ежегодно или чаще:
- курение;
- злоупотребление алкоголем;
- погрешности в питании (употребление большого количества жирной пищи, майонеза, колбас и пр.);
- недостаточная физическая активность;
- избыточный вес/ожирение;
- возраст (женщины от 55 лет, мужчины старше 45 лет);
- наследственная предрасположенность (повышенный уровень холестерина у других членов семьи или инфаркт/инсульт у ближайшего родственника – мужчины до 55 лет, женщины до 65 лет);
- склонность к гипертензии (повышению артериального давления);
- диагностированная ишемическая болезнь сердца;
- перенесенный инфаркт миокарда или инсульт.
Неблагоприятная наследственность, нерациональное питание, вредные привычки, малоподвижный образ жизни и многие другие негативные факторы наряду с повышенным холестерином крови являются серьезным поводом для регулярного обследования. Установлено, что высокий холестерин – основная причина не только атеросклероза сосудов, но и его осложнений (инфаркт и инсульт). Поэтому анализ крови на общий холестерин считается основным диагностическим критерием риска развития этих заболеваний.
Для полноты оценки дополнительно могут назначаться:
- триглицериды,
- холестерин низкой и высокой плотности,
- индекс атерогенности (липидограмма).
Подготовка
Общий холестерин оценивается в рамках комплексной липидограммы или традиционного биохимического анализа крови, правила подготовки к которому подробно описаны здесь.
Нормы общего холестерина в крови
Важно! Нормы могут различаться в зависимости от реактивов и оборудования, используемого в каждой конкретной лаборатории. Именно поэтому при интерпретации результатов необходимо пользоваться стандартами, принятыми в той лаборатории, где сдавался анализ. Также необходимо обращать внимание на единицы измерения.
Нормы, принятые в сети лабораторий Инвитро (со ссылкой на Клиническое руководство по лабораторным тестам под ред. Н.Тиц)2:
| Возраст | Пол |
Уровень холестерола, |
| До 5 лет | Мужчины | 2,95 – 5,22 |
| Женщины | 2,90 – 5,18 | |
| 5 – 10 лет | Мужчины | 3,13 – 5,25 |
| Женщины | 3,26 – 5,30 | |
| 10 – 15 лет | Мужчины | 3,08 – 5,23 |
| Женщины | 3,21 – 5,20 | |
| 15 – 20 лет | Мужчины | 2,93 – 5,10 |
| Женщины | 3,08 – 5,18 | |
| 20 – 25 лет | Мужчины | 3,21 – 5,64 |
| Женщины | 3,16 – 5,59 | |
| 25 – 30 лет | Мужчины | 3,44 – 6,32 |
| Женщины | 3,32 – 5,75 | |
| 30 – 35 лет | Мужчины | 3,57 – 6,58 |
| Женщины | 3,37 – 5,96 | |
| 35 – 40 лет | Мужчины | 3,78 – 6,99 |
| Женщины | 3,63 – 6,27 | |
| 40 – 45 лет | Мужчины | 3,91 – 6,94 |
| Женщины | 3,81 – 6,53 | |
| 45 – 50 лет | Мужчины | 4,09 – 7,15 |
| Женщины | 3,94 – 6,86 | |
| 50 – 55 лет | Мужчины | 4,09 – 7,17 |
| Женщины | 4,20 – 7,38 | |
| 55 – 60 лет | Мужчины | 4,04 – 7,15 |
| Женщины | 4,45 – 7,77 | |
| 60 – 65 лет | Мужчины | 4,12 – 7,15 |
| Женщины | 4,45 – 7,69 | |
| 65 – 70 лет | Мужчины | 4,09 – 7,10 |
| Женщины | 4,43 – 7,85 | |
| Старше 70 лет | Мужчины | 3,73 – 6,86 |
| Женщины | 4,48 – 7,25 |
Примечание: профилактически безопасный (оптимальный с позиции снижения риска развития сердечно-сосудистых заболеваний) уровень общего холестерина составляет:
- для взрослых – менее 5,18 ммоль/л,
- для детей — 4,4 ммоль/л.
- Для пациентов с факторами риска целевые уровни общего холестерина составляют меньше 4 ммоль/л.
В число факторов риска входят:
- курение;
- злоупотребление алкоголем, в том числе слабым;
- пренебрежение здоровым питанием, расстройства пищевог поведения;
- сидячий образ жизни;
- избыточный вес;
- наследственная предрасположенность (повышенный уровень холестерина у других членов семьи или инфаркт/инсульт у ближайшего родственника);
- частые повышения давления;
- наличие ИБС;
- перенесенный инфаркт миокарда или инсульт.
Риски сердечно-сосудистых заболеваний
В зависимости от значений общего холестерина, пациенты разделяются на три группы по степени риска возникновения сердечно-сосудистых заболеваний:
- ниже 5,2 ммоль/л – низкий риск;
- 5,2-6,2 ммоль/л – средний риск;
- больше 6,2 ммоль/л – высокий риск.
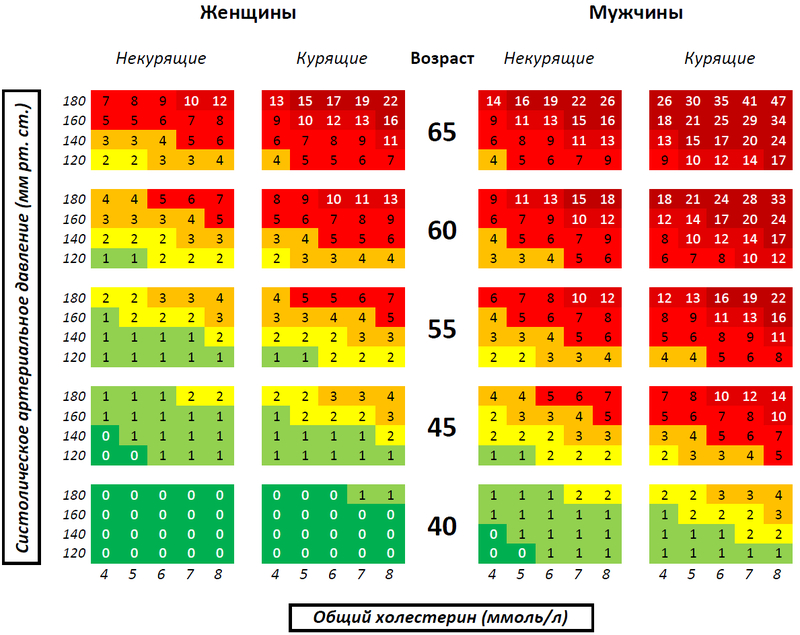
Европейское общество кардиологов предлагает специальную шкалу для оценки риска сердечно-сосудистых заболеваний (SCORE), основанную на определении общего холестерина3.
Фото: шкала SCORE, источник — Wikipedia
Расчет риска смерти от сердечно-сосудистых заболеваний в ближайшие 10 лет.
Например,
- для некурящей женщины возрастом 65 лет, давлением 180 и уровнем общего холестерина 8 ммоль/л риск составит 12%,
- для курящего мужчины возрастом 65 лет, давлением 180 и уровнем общего холестерина 8 ммоль/л риск будет 47%
Повышение значений
- вторичная (приобретенная) гиперхолестеринемия:
- нарушение оттока желчи (внутри- или внепеченочный холестаз), другие заболевания печени;
- патологии почек:
- почечная недостаточность;
- нефротический синдром;
- гломерулонефрит (клубочковый нефрит);
- онкологические процессы в поджелудочной или предстательной железе;
- эндокринные патологии:
- сахарный диабет;
- гипотиреоз (снижение секреции гормонов щитовидной железы);
- нарушение обменных процессов, отражающееся на состоянии и функциональности суставов и тканей (подагра);
- ишемическая болезнь сердца;
- алкоголизм.
- ожирение
- первичная (наследственная) гиперлипопротеинемия (аномально повышенный холестерин крови);
Важно! К физиологическим причинам повышения холестерина относится беременность. После рождения ребенка в течение полугода и при отсутствии каких-либо негативных факторов влияния его уровень нормализуется.
Факторы влияния (искусственно повышают холестерин)
- Пищевые привычки (употребление насыщенной животными жирами пищи);
- Длительное голодание;
- Курение;
- Прием медикаментов:
- андрогены;
- глюкокортикостероиды;
- большие дозы дозы эргокальциферола (витамин D);
- препараты циклоспоринового ряда;
- мочегонные;
- леводопа;
- амиодарон;
- Нарушение алгоритма забора крови (пациент находится в положении «стоя»).
Важно! Интерпретация результатов всегда проводится комплексно. Поставить точный диагноз на основании только одного анализа невозможно.
Понижение значений (гипохолестеринемия)
- Истощение организма, кахексия;
- Хроническое нарушение переваривания пищи и всасывания питательных веществ в тонком кишечнике (синдром мальабсорбции);
- Ожоговая болезнь (нарушение функциональности всех органов и систем организма вследствие массовых ожогов);
- Инфекции, острые заболевания (тяжелое течение);
- Заболевания печени, характеризующиеся существенным нарушением или полным отсутствием ее функции:
- терминальная стадия цирроза;
- некроз гепатоцитов;
- гепатокарцинома (злокачественная опухоль);
- Инфицирование крови (сепсис);
- Гипертиреоз (повышение выработки тиреоидных гормонов щитовидной железой);
- Мегалобластическая анемия (дефицит витамина В12 и фолиевой кислоты, в результате которого нарушается производство физиологически и функционально «здоровых» эритроцитов);
- Талассемия (наследственное заболевание, при котором нарушается синтез гемоглобина);
- Онкологические заболевания костного мозга;
- Хронические обструктивные (характеризующиеся сужением просвета бронхов и нарушением дыхания) заболевания легких;
- Ревматоидный артрит (аутоиммунное воспалительное поражение суставов, преимущественно мелких);
- Умственная отсталость;
- Лимфангиэктазия (нарушение оттока лимфы в результате обструкции (сужение) или мальформации (аномальное строение) лимфатических сосудов) кишечника.
Факторы влияния (понижают холестерин)
- Прием статинов (препараты, действие которых направлено на снижение уровня холестерина);
- Прием других медикаментов:
- кломифен;
- эстрогены;
- интерферон;
- неомицин;
- кетоконазол;
- тироксин.
- Диета с высоким содержанием полиненасыщенных жирных кислот;
- Забор крови у пациента, находящегося в положении «лежа»;
- Физическое перенапряжение.
Источники:
- 1. Национальное общество по изучению атеросклероза. Российское кардиологическое общество. Российская диабетическая ассоциация. Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза, — Российские рекомендации VII пересмотра, 2020.
- 2. Данные лаборатории Инвитро.
- 3. European Association of Preventive Cardiology. SCORE Risk Charts. The European cardiovascular disease risk assessment model, 2021.
Все синонимы в одной строке
стерин, стероид, стерол, адипоцера, холестерил, ru.synonym.one, холестерол.
Понравился сайт?
Этот поиск занял 0.0155 сек. Подумайте, как часто вы ищете, чем заменить слово? Наверное, часто. Добавьте в закладки synonym.one, чтобы быстро находить синонимы, антонимы и значения. (нажмите Ctrl + D на клавиатуре).
Холестерол общий (холестерин) – жироподобное вещество, необходимое организму для нормального функционирования клеток, переваривания пищи, создания многих гормонов. При избытке холестерола (холестерина) увеличивается риск появления бляшек в артериях, которые могут приводить к их закупорке и вызывать инфаркт или инсульт.
Синонимы русские
Холестерол, холестерин
Синонимы английские
Blood cholesterol, Cholesterol, Chol, Cholesterol total.
Метод исследования
Колориметрический фотометрический метод.
Единицы измерения
Ммоль/л (миллимоль на литр).
Какой биоматериал можно использовать для исследования?
Венозую, капиллярную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов перед исследованием.
- Исключить физическое и эмоциональное перенапряжение за 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Холестерол (ХС, холестерин) – жироподобное вещество, жизненно необходимое организму. Правильное научное именование этого вещества – «холестерол» (окончание «-ол» указывает на принадлежность к спиртам), однако в массовой литературе получило распространение наименование «холестерин», которым мы будем пользоваться в дальнейшем в этой статье. Холестерин участвует в образовании клеточных мембран всех органов и тканей тела. На основе холестерина создаются гормоны, которые участвуют в росте, развитии организма и реализации функции воспроизведения. Из холестерина образуются желчные кислоты, которые входят в состав желчи, благодаря им в кишечнике всасываются жиры.
Холестерин нерастворим в воде, поэтому для перемещения по организму он «упаковывается» в белковую оболочку, состоящую из специальных белков – аполипопротеинов. Получившийся комплекс (холестерин + аполипопротеин) называется липопротеином. В крови циркулирует несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов:
- липопротеины очень низкой плотности (ЛПОНП),
- липопротеины низкой плотности (ЛПНП),
- липопротеины высокой плотности (ЛПВП).
ХС ЛПНП и ХС ЛПОНП считаются «плохими» видами холестерина, так как они способствуют образованию бляшек в артериях, ХС ЛПВП, напротив, называют «хорошим», так как составе ЛПВП удаляются избыточные количества холестерина.
Анализ на общий холестерол (холестерин) измеряет суммарное количество холестерина (и «плохого», и «хорошего»), циркулирующего в крови в виде липопротеинов.
В печени производится достаточное для нужд организма количество холестерина, однако часть поступает с пищей, в основном с мясом и жирными молочными продуктами. Если у человека есть наследственная предрасположенность к повышению холестерина или он употребляет слишком много холестеринсодержащей пищи, то уровень холестерина в крови может повышаться и причинять вред организму. Избыточные количества холестерина откладываются в стенках сосудов в виде бляшек, которые могут ограничивать движение крови по сосуду, а также делают сосуды более жесткими (атеросклероз), что значительно повышает риск заболеваний сердца (ишемической болезни, инфаркта) и инсульта.
Для чего используется исследование?
- Чтобы оценить риск развития атеросклероза и проблем с сердцем.
- Для профилактики многих заболеваний.
Когда назначается исследование?
- Не реже одного раз в 5 лет всем взрослым старше 20 лет (обычно он входит в перечень стандартного набора тестов при профилактических осмотрах).
- Вместе с анализами на ХС ЛПНП, ХС ЛПОНП, ХС ЛПВП, триглицериды и с коэффициентом атерогенности – это так называемая липидограмма.
- Несколько раз в год, если предписана диета с ограничением животных жиров и/или принимаются лекарства, снижающие уровень холестерина (чтобы проверить, достигает ли человек целевого уровня холестерина и, соответственно, снижается ли риск сердечно-сосудистых заболеваний).
- Если в жизни пациента присутствует один или несколько факторов риска развития сердечно-сосудистых заболеваний:
- курение,
- определенный возрастной период (мужчины старше 45 лет, женщины старше 55 лет),
- повышенное артериального давление (140/90 мм. рт. ст и выше),
- повышенный уровень холестерина или сердечно-сосудистые заболевания у других членов семьи (инфаркт или инсульт у ближайшего родственника мужского пола моложе 55 лет или женского моложе 65 лет),
- ишемическая болезнь сердца,
- перенесенный инфаркт сердечной мышцы или инсульт,
- сахарный диабет,
- избыточная масса тела,
- злоупотребление алкоголем,
- прием большого количества пищи, содержащей животные жиры,
- низкая физическая активность.
- В 2-10 лет ребенку, в семье которого у кого-то были заболевания сердца в молодом возрасте или повышенный холестерин.
Что означают результаты?
Референсные значения (норма холестерина): < 5,2 ммоль/л.
Понятие «норма» не вполне применимо по отношению к уровню общего холестерина. Для разных людей с разным количеством факторов риска норма холестерина будет отличаться. Тест на общий холестерол (холестерин) используется для определения риска возникновения сердечно-сосудистых заболеваний, однако, чтобы определить этот риск для конкретного пациента наиболее точно, необходимо оценить все предрасполагающие факторы.
Согласно клиническим рекомендациям,1 расчет индивидуального риска проводится с использованием шкалы SCORE (Systematic Coronary Risk Evaluation).
«Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации, VII пересмотр. 2020».
«2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk».
Причины повышения уровня общего холестерина (гиперхолестеринемии)
Гиперхолестеринемия может быть результатом наследственной предрасположенности (семейная гиперхолестеринемия) или избыточного приема с пищей животных жиров. У большинства людей с повышенным холестерином в той или иной мере задействованы оба фактора.
Уровень холестерина является лишь одним из факторов риска сердечно-сосудистых заболеваний. Общая оценка этого риска осуществляется с учетом всех параметров, включая наличие сердечно-сосудистых заболеваний у пациента или его родственников, курение, повышенное артериальное давление, сахарный диабет, ожирение и др. Для пациентов, у которых присутствуют подобные факторы, целевые уровни общего холестерина составляют меньше 4 ммоль/л. Для более точного определения риска возникновения сердечно-сосудистых заболеваний назначают тест на холестерин липопротеинов низкой плотности (ХС ЛПНП).
Перед назначением лечения необходимо исключить другие причины повышения общего холестерина:
- холестаз – застой желчи, который может быть вызван заболеванием печени (гепатит, цирроз) или камнями в желчном пузыре,
- хроническое воспаление почек, приводящее к нефротическому синдрому,
- хроническая почечная недостаточность,
- снижение функции щитовидной железы (гипотиреоз),
- плохо вылеченный сахарный диабет,
- алкоголизм,
- ожирение,
- рак простаты или поджелудочной железы.
Причины понижения уровня общего холестерина (гипохолестеринемии)
- Наследственность.
- Тяжелое заболевание печени.
- Онкологические заболевания костного мозга.
- Повышенная функция щитовидной железы (гипертиреоз).
- Нарушения всасывания в кишечнике.
- Фолиево- или B12-дефицитная анемия.
- Распространенные ожоги.
- Туберкулез.
- Острые заболевания, острые инфекции.
- Хроническая обструктивная болезнь легких.
Что может влиять на результат?
Концентрация холестерина время от времени может изменяться, это нормально. Единичное измерение не всегда отражает обычный уровень, поэтому иногда может потребоваться пересдать анализ через 1-3 месяца.
Повышают уровень общего холестерина:
- беременность (тест на холестерин следует сдавать по меньшей мере через 6 недель после родов),
- длительное голодание,
- сдача крови в положении стоя,
- анаболические стероиды, андрогены, кортикостероиды,
- курение,
- прием пищи, содержащей животные жиры.
Снижают уровень общего холестерина:
- сдача крови в положении лежа,
- аллопуринол, клофибрат, колхицин, противогрибковые препараты, статины, холестирамин, эритромицин, эстрогены,
- интенсивная физическая нагрузка,
- диета с высоким содержанием полиненасыщенных жирных кислот.

Хрустящая курочка на гриле, шашлык, красная икорка под коньячок, пикантная салями, «сахарный» хрящик в холодце, креветки с холодным пивом – это все выбросить и забыть!
Но не будем столь категоричными. Во всем должна быть мера и, что главное, – это гармония и баланс. К этой мысли на протяжении всей статьи будем возвращаться неоднократно.
Как нет худа без добра, как не может «жить» ночь без своего спутника – дня, аккумуляторный «плюс», не заведет машину без «минуса», так и тут — есть плохой и хороший холестерин.
Давайте разбираться по порядку.
h2>Что такое холестерин?

Объясняя на «пальцах», нужно отметить базовое назначение холестерола – это уникальный строительный материал биологического происхождения. Его норма предвещает яркую, насыщенную положительными эмоциями жизнь.
Для чего он вообще нужен или можно ли без него обойтись?
Сразу ответ – обойтись никак:
- Он необходим для восстановления клеточной мембраны. Последняя отделяет содержимое клетки от внешней среды и оберегает ее целостность.
- Говоря о гормонах, для понимания стоит отметить: тестостерон – это мужской гормон, эстроген – женский. Главное их назначение – это половые функции. И здесь присутствие холестерина крайне важно.
- Он принимает непосредственное участие в таком важном и сложном процессе, как обмен веществ (метаболизм).
- Холестерин зарекомендовал себя активным «тружеником» в процессе производства желчной кислоты. Именно она является главным компонентом при расщеплении жиров.
- В процессе очищения организма от вредных шлаков и токсичных веществ роль холестерола трудно переоценить. Именно он вовремя «поставляет» в кровь антиоксиданты.
Генерация (выработка) вещества происходит в печени – это около 80%. Другая его часть поступает с пищей.
Печень играет важную роль как в процессе выработки холестерина, так и в регуляции его количества.

Произойдет ее полная разбалансировка и «впрыскивание» в кровь огромного количества холестерина, с которым организм справиться не в состоянии.
Излишки выводиться самостоятельно не могут. Они оседают на стенках сосудов, словно жировые отложения на сливной трубе кухонной раковины, куда нерадивая хозяйка выливает все без разбора.
Справедливости ради нужно отметить, что сам по себе холестерол не мигрирует в крови, «транспортным» средством для него служит белок. В соединении с ним он осуществляет свое перемещение по сосудам.
Именно это биологическое соединение и называется – липопротеинлипаза. От ее активности во многом зависит путь — куда дальше «пойдет» жир. Эта сложная органическая «формула» имеет другое название – липопротеиды. По количеству в них белка происходит градация их полезности.
Постепенно мы перешли к свойствам, которые характеризуют это вещество.
Холестерин и белок-транспортер
Какой хороший, а какой – плохой?
Не вдаваясь в сложные биологические процессы, происходящие в человеческом организме, и влияние на них холестерина, в самом простом виде стоит отметить следующее:
- Хороший – в нем присутствуют липопротеиды высокой плотности (ЛПВП).
- Плохой, соответственно – это липопротеиды низкой плотности (ЛПНП).
Свое название они получили неслучайно. Причиной всему их положительное и вредное воздействие на внутренние органы человека.
Это запомнить нетрудно:
- Если в крови липопротеины низкой плотности повышены (плохой), то это способствует образованию склеротических бляшек в кровеносных сосудах и, как следствие, возникновения заболевания сердечно-сосудистой системы.
- Холестерин с «положительной» характеристикой, наоборот – всячески разрушает эти жировые барьеры, расчищая путь крови. Это происходит путем изъятия плохого «собрата» из бляшек и переноса его в печень, где происходит его дальнейшее расщепление.
Как вы поняли, эти два «антипода» живут в каждодневном жутком антагонизме.
Нормальные значения липидограммы
Липидограмма необходима для изучения процессов жирового обмена, объективной оценки функционирования внутренних органов, предупреждения заболевания сосудистой системы, сердца, печени, желчного пузыря.
Это такой биохимический анализ крови.
Заболевания, при которых проведение липидограммы проводится безотлагательно:
- инфаркт миокарда;
- сахарная болезнь 1 и 2 типа;
- желтуха внепеченочного типа;
- панкреатит;
- подагра;
- сепсис;
- алкогольная интоксикация;
- гипотиреоз;
- ожоговая болезнь;
- стенокардия и др.
О чем говорит липидограмма здорового человека и что она характеризует?
Если показатели референсного значения здорового человека находятся в пределах минимальных и максимально допустимых, то есть в норме, то это говорит о сбалансированности всех фракций.
Примечание. Референсное значение – это усредненный медицинский показатель, полученный в результате массового обследования здоровых пациентов.
Таблица нормальной липидограммы (здорового человека), ммоль/л:
| Показатель | Мужчины | Женщины |
|---|---|---|
| Общий холестерин | 3,22–5,66 | 3,22–5,66 |
| Липопротеиды низкой плотности (ЛПНП) | 2,22–4,82 | 1,97–4,54 |
| Липопротеиды высокой плотности (ЛПВП) | 0,71–1,76 | 0,84–2,27 |
| Липопротеиды очень низкой плотности (ЛПОНП) | 0,26–1,07 | 0,26–1,07 |
| Триглицериды (нейтральные жиры) | 0,39–1,76 | 0,39–1,76 |
| Коэффициент атерогенности | 2,2–3,5 | 2,2–3,5 |
Важно знать. Коэффициент атерогенности – это своего рода показатель прогноза. Он позволяет, в определенной степени, сделать обобщающий вывод о перспективах развития атеросклероза.
Из таблицы видно, что некоторые значения анализа крови разнятся у мужчин и женщин – это необходимо знать и учитывать при субъективной оценке своего здоровья.
Соотношение липидных фракций и коэффициент атерогенности
Как было сказано выше, коэффициент атерогенности – это, в некоторой степени, обобщающий итог проведенной липидограммы. Он вычисляется путем простых математических действий, взяв за основу цифровые значения холестерола различной плотности – высокой (ЛПВП) и низкой (ЛПОНП и ЛПНП), являя собой соотношение между этими величинами.
КА (коэффициент атерогенности) = (Общий холестерин – ЛПВП) / ЛПВП
Вывод:
- если в итоге вычисления получился результат меньше 3, то это говорит о значительном содержания в крови «хорошего» холестерина и минимальных перспективах развития атеросклероза;
- если выявилось значение данного коэффициента от 3 до 4, с большой долей уверенности можно говорить о наличии предпосылок к развитию болезни сердца и атеросклероза;
- если же значение выше 5, то это уже сигнал, призывающий немедленно бить во все колокола – болезнь в самом разгаре.
Внимание! Имеет право на существование мнение, что коэффициент атерогенности – это простое соотношение между хорошим и плохим холестерином. Что, в принципе, тоже правильно.
Причины патологических изменений в анализе

Как ранее было отмечено, риск возникновения атеросклероза тем выше, чем выше превышение этих показателей от нормы.
Выводы о патологических отклонениях можно сделать по коэффициенту атерогенности и запредельно низком содержании липопротеинов высокой плотности.
Патологические факторы, влияющие на высокий индекс атерогенности:
- цирроз печени и гепатиты;
- заболевание мочевыводящих органов;
- сбои в работе щитовидной железы, связанной с ее заболеванием;
- панкреатит и сахарный недуг – как сопутствующие обстоятельства болезни поджелудочной железы;
- чрезмерное употребление в пищу продуктов, приготовленных при помощи жарки и с использования жира, маргарина, сливочного масла (жареная рыба, мясо), выпечки, колбас, особенно копченых сала и мяса;
- превышение предельно допустимого веса и наследственность;
- злоупотребление курением табака и алкогольных напитков, в том числе и пива.
О чем вам расскажет повышенный уровень ЛПНП?
Это тревожный сигнал о том, что у вас, возможно:
- процессы характерные для атеросклероза;
- стенокардия;
- гиперлипидемия;
- разбалансировка гормональной составляющей щитовидной железы;
- воспаление гипофиза;
- серьезные проблемы с печенью и почками;
- предынфарктное состояние;
- нарушение обмена веществ (метаболизма);
- тяжелое алкогольное отравление.
Причины, оказывающие влияние на снижение нормальных значений ЛПВП:
- Прием лекарственных препаратов. Люди, страдающие хроническими заболеваниями, вынуждены принимать средства, укрепляющие здоровье, но значительно ухудшающие липидный обмен. К ним относятся: анаболические стероиды и мочегонные препараты.
- Хронические недуги. Такие заболевания, как различная онкология, глубокое поражение печени (цирроз и гепатит).
- Малоподвижная и «сидячая жизнь». Длительное времяпрепровождение у телевизора и компьютера гарантирует со 100% вероятностью запредельное повышение в крови содержания общего холестерина и липопротеинов.
- Неправильный и опасный для здоровья образ жизни, отягощенный вредными привычками: ожирение, курение, алкоголь, наркотики.
Симптомы, субъективно подтверждающие уменьшение в крови концентрации «хорошего» холестерола:
- Неритмичное сердцебиение (аритмия). В этом случае человек реально физически слышит неритмичную работу, стук своего сердца.
- Одышка. После стресса или чрезмерной нагрузки у больного проявляется «рыбий эффект» – нехватка воздуха или частое глубокое, тяжелое дыхание.
- Болезненное отекание пальцев рук и ног.
- Появление на коже ксантом – это розово-желтые липидные отложения.
Все вышеперечисленные симптомы, связаны с серьезным нарушением кровоснабжения, из-за образованных в сосудах атеросклеротических бляшек.
Видеоматериал о холестероле и его функциях:
Как повысить уровень хорошего холестерина и снизить – плохого?
Вне всякого сомнения, снижать один вид за счет другого и наоборот нельзя.
Каждый из них должен быть в рамках своего оптимального показателя.
Думаем, что особого секрета не раскроем и сенсационную новость не сообщим, если скажем, что нужный уровень хорошего холестерина (ЛПВП) можно поддерживать, употребляя ежедневно «зеленую» траву: капусту, брокколи, сельдерей, салат листовой, кинзу, базилик. В их составе много антиоксидантов, которые благотворно способствуют поддержанию в организме нормального уровня ЛВП.
В борьбе с плохим возьмите себе в союзники морковь, орехи, чеснок и лук.

Возьмите за правило, съедать в сутки две морковки. Через месяц сдайте кровь на анализ – результат вас шокирует и заставит высоко подпрыгивать от радости.
Говоря о полезных свойствах орехов, стоит подчеркнуть наличие в них ненасыщенных жирных кислот, способных расщеплять жиры. Теми же свойствами и качествами обладает растительное масло – особенно оливковое.
Два-три зубчика чеснока или четвертинка лука за обедом – это именно та норма, которая позволит одержать победу над плохим холестеролом. Не совсем приятный запах для окружающих? Для вас, что важнее запах или здоровье? Ответ очевиден – конечно же, важнее каждодневный жизненный позитив.
Кстати, о луке – он поднимает уровень ЛВП практически на 30%.

Чуть меньше – на 20%, повышают уровень хорошего холестерола бобовые культуры: соя, горох, фасоль, чечевица. Норма потребления – стакан вареных бобов или фасоли. Вкусно, а за полезность и говорить не стоит – и так все ясно.
Немного о «рыбьем» парадоксе. Оказывается, жирная рыба тоже весьма и весьма полезна: семга, лосось, кета, форель, горбуша, треска.
Полезные свойства жирной рыбы заключены в наличии полиненасыщенной жирной кислоты Омега-3. Она является компонентом рыбьего жира. Рыбий жир и антиоксидант – это почти слова-синонимы. Конечно, эта рыба ощутимо бьет по кошельку. Но лучше уж лишний раз не ходить в кафе, а деньги потратить на укрепление своего здоровья.
Овсяная каша, пшеничные и ржаные отруби, выпечка, приготовленная из муки грубого помола этих злаков – незаменимый продукт в борьбе плохим холестеролом.
О пользе фруктов, вероятнее всего, говорить излишне. Но здесь не стоит забывать о гликемическом индексе.

То есть, как быстро и насколько поднимется уровень сахара в крови после съеденного фрукта.
В контексте темы нашей статьи, более всего полезны цитрусовые: апельсины, мандарины, грейпфруты, лимоны.
Но не стоит забывать о наших любимых и родных яблочках. Самые ценные из них – зеленые по цвету.
Кроме вышеперечисленных продуктов, в борьбе за понижение уровня холестерола, несомненно, полезными являются:
- Чай. Содержащийся в нем танин очень эффективно снижает уровень плохих ЛПНП в крови.
- Морепродукты, водоросль спирулина, ячмень, рисовые отруби, активированный уголь – это все ваши помощники в работе по очистке организма.
Но не стоит воспринимать их как панацею, как абсолютный рецепт на все случаи жизни.
Все должно быть в комплексе, в меру и в гармонии с вашим организмом.
Вывод. Еще раз напоминая о балансе и гармонии, стоит подчеркнуть красной линией: как избыток плохого, так и нехватка хорошего холестерина одинаково вредны для организма. Если показатель последнего понижен, то это вызывают у человека как гнетущее и депрессивное состояние, так и быстрейшее разрушение защитной оболочки клеток. Для женщин это явление чревато серьезным гормональным нарушением и разбалансировкой всего организма.
Кроме того, необходимо сказать, что данная статья носит исключительно обзорный характер и не претендует на медицинские рекомендации.
Сам алгоритм лечения может назначить только квалифицированный врач на основании глубокого и всестороннего обследования больного.