Определение
Метаболический синдром – это совокупность отклонений, таких как ожирение, гипертония, повышенный уровень сахара и холестерола в крови, которая в значительной степени повышает риск развития сердечно-сосудистой патологии, сахарного диабета 2-го типа и ряда других заболеваний. По сути, он не является заболеванием как таковым, но представляет группу факторов риска, которые часто встречаются вместе, увеличивая вероятность тяжелых заболеваний.
Термин «метаболический синдром» введен сравнительно недавно – в 80-х годах XX века. Это одна из основных проблем в области здравоохранения во многих странах мира. Количество взрослых, страдающих метаболическим синдромом, достигает в некоторых государствах 25-30 %. Наиболее распространен он в странах Восточной Азии, Латинской Америки, США, некоторых странах Европы.
Если раньше метаболический синдром считался болезнью людей старшего возраста, то теперь увеличился процент молодых, страдающих им. Он одинаково распространен как среди мужчин, так и среди женщин, однако в последнее время отмечается рост заболеваемости среди женщин репродуктивного возраста – это может быть связано с беременностью, употреблением оральных контрацептивов, синдромом поликистозных яичников.
Помимо сердечно-сосудистых заболеваний и сахарного диабета, метаболический синдром ведет к неалкогольному стеатогепатиту, ряду онкологических заболеваний, в том числе раку груди, толстого кишечника, простаты. Выявлена также связь метаболического синдрома с возникновением псориаза и некоторых психоневрологических нарушений.
Механизм развития метаболического синдрома изучен не до конца. Лечение пациентов представляет собой достаточно сложную задачу. В некоторых случаях здоровый образ жизни – правильное питание, физическая активность – снижают риск развития тяжелых заболеваний.
Синонимы русские
Метаболический синдром X, синдром Ривена, синдром резистентности к инсулину, «синдром нового мира».
Синонимы английские
Metabolic syndrome X, cardiovascular metabolic syndrome, dysmetabolic syndrome, syndrome X, Reaven syndrome.
Симптомы
Диагноз «метаболический синдром» устанавливается при наличии трех или более следующих признаков:
- абдоминальное ожирение – окружность талии более 94 см у мужчин и 80 см у женщин;
- артериальное давление выше 130/80;
- повышенный уровень холестерола в крови;
- повышенный уровень триглицеридов в крови;
- увеличение концентрации глюкозы в крови.
Общая информация о заболевании
В основе развития метаболического синдрома лежит как генетическая предрасположенность, так и ряд внешних факторов: низкая физическая активность, нарушения питания. Считается, что ведущую роль играет нарушение функционирования жировой ткани и развитие резистентности к инсулину.
Признаком метаболического синдрома является так называемое абдоминальное ожирение. При нем жировая ткань откладывается на животе и увеличивается количество «внутреннего» жира (внешне это может быть незаметно). Абдоминальный жир обладает повышенной резистентностью (устойчивостью) к инсулину, в отличие от подкожного.
Инсулин – это гормон, который образуется бета-клетками поджелудочной железы и участвует во всех видах обмена веществ. Под действием инсулина глюкоза проникает в клетки различных тканей организма, где применяется в качестве источника энергии. Избыток глюкозы в печени накапливается в виде гликогена или используется для синтеза жирных кислот. Инсулин также снижает активность распада жиров и белков. Если возникает резистентность клеток к инсулину, то организму требуется большее количество этого гормона. В результате повышается уровень инсулина и глюкозы в крови, нарушается утилизация глюкозы клетками. Чрезмерная концентрация глюкозы повреждает стенку сосудов и нарушает работу органов, в том числе почек. Избыток инсулина приводит к задержке натрия почками и, как следствие, к повышению артериального давления.
В формировании резистентности к инсулину важную роль играет дисфункция жировой ткани. При абдоминальном ожирении жировые клетки увеличены, инфильтрированы макрофагами, что приводит к выбросу больших количеств цитокинов – фактора некроза опухолей, лептина, резистина, адипонектина и других. В результате нарушается взаимодействие инсулина с рецепторами на поверхности клеток. Дополнительным фактором развития резистентности является ожирение, так как инсулин может накапливаться в жировых клетках.
Резистентность к инсулину влияет на жировой обмен: повышается уровень липопротеинов очень низкой плотности (ЛПОНП), липопротеинов низкой плотности (ЛПНП), триглицеридов, уменьшается концентрация липопротеинов высокой плотности (ЛПВП). Липопротеины низкой плотности – это фракция общего холестерина, которая участвует в формировании клеточной стенки и в синтезе половых гормонов. Однако избыток ЛПНП («плохого холестерина») может приводить к формированию атеросклеротических бляшек в стенке сосудов и к патологии сердечно-сосудистой системы. Липопротеины высокой плотности представляют собой, наоборот, «хороший» холестерин. Они участвуют в переносе избытка холестерола обратно в печень, а также препятствуют формированию атеросклеротических бляшек. При избытке липопротеинов низкой плотности и триглицеридов, который наблюдается при метаболическом синдроме, уровень «хорошего» холестерола (ЛПВП) обычно снижается.
Кроме того, при метаболическом синдроме сосудистая стенка становится жестче, усиливается тромботическая активность крови, увеличивается количество провоспалительных цитокинов. Все это дополнительно повышает риск сердечно-сосудистой патологии.
Таким образом, метаболический синдром представляет собой комплекс патологических состояний, которые тесно связаны между собой. Процесс развития метаболического синдрома изучен не до конца.
При отсутствии соответствующего лечения метаболический синдром может в течение нескольких лет приводить к ряду тяжелых заболеваний: к патологии сердечно-сосудистой системы, в частности к ишемической болезни сердца, сахарному диабету 2-го типа. Также повышается вероятность повреждения печени с последующим развитием цирроза, заболеваний почек, онкологических заболеваний.
Кто в группе риска?
- Страдающие ожирением.
- Ведущие малоподвижный образ жизни.
- Люди старше 60 лет.
- Больные сахарным диабетом 2-го типа или те, чьи родственники страдают им.
- Люди с сердечно-сосудистыми заболеваниями, повышенным артериальным давлением.
- Женщины с синдромом поликистозных яичников.
Диагностика
Диагностика метаболического синдрома основана на данных осмотра, анамнезе, результатах лабораторных и инструментальных исследований. Основным диагностическим критерием является абдоминальное ожирение, однако оно говорит о наличии метаболического синдрома не само по себе, а в сочетании с рядом дополнительных симптомов, подтвержденных анализами.
Важно попытаться выяснить причину ожирения, которое может быть связано, например, с заболеваниями эндокринной системы.
Лабораторные исследования
- С-реактивный белок, количественно. Это белок острой фазы, который синтезируется в печени. Его концентрация зависит от уровня провоспалительных цитокинов. Он также принимает участие в формировании атеросклеротических бляшек. При метаболическом синдроме его уровень бывает повышен.
- Глюкоза в плазме. Для метаболического синдрома характерна повышенная концентрация глюкозы.
- Холестерол – липопротеины высокой плотности (ЛПВП). Это фракция общего холестерина, которая препятствует формированию атеросклеротических бляшек. При метаболическом синдроме ЛПВП могут быть снижены.
- Холестерол – липопротеины низкой плотности (ЛПНП). Участвуют в формировании атеросклеротических бляшек. При метаболическом синдроме могут быть повышены.
- Холестерол общий – совокупность всех фракций липопротеинов крови, основной показатель жирового обмена. При метаболическом синдроме обычно повышен.
- Холестерол – липопротеины очень низкой плотности (ЛПОНП). Образуются в печени и являются переносчиками фосфолипидов, триглицеридов, холестерола. При попадании из печени в кровь подвергаются химическим превращениям с образованием липопротеинов низкой плотности. При метаболическом синдроме их содержание ЛПОНП повышено.
- Триглицериды. Образуются в кишечнике из жиров пищи. Депонируются в жировой ткани и расходуются клетками по мере необходимости для получения энергии. При метаболическом синдроме уровень триглицеридов повышен.
- С-пептид в сыворотке – белок, который отщепляется от проинсулина в процессе образования инсулина. Измерение уровня С-пептида позволяет оценить количество инсулина в крови. При метаболическом синдроме уровень инсулина и, соответственно, С-пептида обычно повышен.
- Микроальбумин в моче – белки, которые выделяются почками при патологии, например при диабетической нефропатии.
- Инсулин – гормон поджелудочной железы, уровень которого обычно повышается при метаболическом синдроме, что необходимо для компенсации резистентности клеток к этому гормону.
- Гомоцистеин – аминокислота, образующаяся при метаболизме метионина. Повышение его уровня способствует тромбообразованию и развитию сердечно-сосудистой патологии.
Другие методы исследования
- Измерение артериального давления. Для метаболического синдрома характерно артериальное давление выше 130/85.
- Глюкозотолерантный тест – измерение уровня глюкозы в крови до нагрузки глюкозой (то есть до приема раствора глюкозы), а также через 60 и через 120 минут после нее. Используется для диагностики нарушения толерантности к глюкозе, которая может наблюдаться при метаболическом синдроме.
- Электрокардиография (ЭКГ) – запись разности потенциалов, возникающих при сердечных сокращениях. Позволяет оценить работу сердца, выявить признаки острых или хронических заболеваний сердца.
- Ангиография, компьютерная томография – методы визуализации, позволяющие оценить состояние сердечно-сосудистой системы.
Лечение
Основой лечения пациентов с метаболическим синдромом является достижение и удержание нормального веса. Для этого используются диета, физические упражнения. Нормализация веса и здоровый образ жизни значительно снижают риск развития тяжелых осложнений метаболического синдрома.
Лекарственные препараты применяются в зависимости от преобладания тех или иных патологических изменений: артериальной гипертензии, нарушений углеводного или липидного обмена.
Профилактика
- Сбалансированное питание.
- Достаточная физическая активность.
- Регулярные профилактические осмотры для людей, находящихся в группе риска по развитию метаболического синдрома.
Рекомендуемые анализы
- Лабораторное обследование при метаболическом синдроме
- Глюкоза в плазме
- Холестерол – липопротеины высокой плотности (ЛПВП)
- Холестерол – липопротеины низкой плотности (ЛПНП)
- Холестерол общий
- Холестерол – липопротеины очень низкой плотности (ЛПОНП)
- Триглицериды
- Коэффициент атерогенности
- С-пептид в сыворотке
- Микроальбумин в моче
- С-реактивный белок, количественно
- Инсулин
- Гомоцистеин
Метаболический синдром связан с рядом факторов риска заболевания. Это не специфическое состояние, поскольку оно объединяет ряд факторов, связанных с большей вероятностью развития сердечно-сосудистых заболеваний и диабета 2 типа.
При диагностике учитываются пять факторов, в том числе повышение артериального давления, высокий уровень сахара в крови, избыток жира в области талии, высокий уровень триглицеридов и низкий уровень хорошего холестерина (ЛПВП). При диагностировании трех или более из них, подтверждается синдром.
Хорошей новостью является то, что лечение возможно и должно быть частью рутины, чтобы справиться со всеми рисками и последствиями, которые может вызвать метаболический синдром.
Давайте рассмотрим все аспекты метаболического синдрома, а также разберемся, что это такое, каковы основные причины возникновения и симптомы, как лечить состояние.
Что такое метаболический синдром?

Метаболический синдром (синонимы: метаболический синдром X, синдром Reaven, синдром резистентности к инсулину) — это нарушение обмена веществ, включающее группу факторов риска, в числе которых могут быть сердечные заболевания, диабет и инсульт. Они вызывают повышение артериального давления, то есть более 130/85 мм рт.ст., высокий уровень сахара в крови, избыток жира вокруг талии, высокий уровень триглицеридов и низкий уровень холестерина ЛПВП («хорошие» липопротеины высокой плотности).
Важно! Наличие только одного из этих факторов риска не означает, что у человека метаболический синдром, диагноз ставится, когда у человека есть все три или более из этих факторов.
Биохимические процессы, участвующие в нормальном функционировании организма, называются метаболизмом. Когда существует метаболический синдром, организм находится в состоянии серьезной неисправности. Метаболический синдром увеличивает риск некоторых очень тревожных и, возможно, смертельных проблем со здоровьем, включая болезни сердца, инфаркт, инсульт и диабет.
Кто более предрасположен к развитию метаболического синдрома?
Развитие метаболического синдрома связано с ожирением. Двумя наиболее важными факторами риска являются центральное ожирение или избыток жира в средней и верхней частях тела и резистентность к инсулину, что затрудняет использование сахара организмом.
Есть и другие факторы, которые также должны быть рассмотрены. Среди них:
- возраст;
- люди в чей семье уже был диагностирован метаболический синдром;
- малоподвижный образ жизни;
- женщины с диагнозом «синдром поликистозных яичников».
Симптомы

Обычно никаких непосредственных физических симптомов нет. Медицинские проблемы, связанные с метаболическим синдромом, развиваются со временем, и оттуда уже можно поставить диагноз. Это обычно происходит, когда у человека есть по крайней мере три из пяти симптомов, перечисленных ниже:
- Центральное, висцеральное брюшное ожирение, в частности, мужчина имеет размер талии, превышающий 101,6 дюйма, а женщина более 88,9 дюйма.
- Уровень глюкозы в крови натощак 100 мг/дл или выше.
- Артериальное давление 130/85 мм рт.ст. или выше.
- Уровень триглицеридов в крови 150 мг/дл или выше.
- Уровень холестерина ЛПВП составляет 40 мг/дл или менее для мужчин и 50 мг/дл или менее для женщин.
Осложнения метаболического синдрома
Факторы риска, которые составляют метаболический синдром, увеличивают шансы на серьезные проблемы со здоровьем и часто являются опасными и долгосрочными. Они включают:
- сужение артерий, более известное как атеросклероз;
- сахарный диабет;
- сердечный приступ;
- почечная недостаточность;
- сосудистое поражение головного мозга;
- жировая инфильтрация печени (жировой гепатоз);
- заболевание периферической артерии;
- сердечно-сосудистые заболевания.
Если разовьется диабет, могут добавиться дополнительные осложнения со здоровьем, в том числе:
- повреждение глаз (ретинопатия);
- повреждение нервной системы (невропатия);
- болезни почек;
- ампутация конечностей.
Лечение
Прежде чем начать медикаментозную терапию метаболического синдрома, предлагаются некоторые изменения в образе жизни. Конечно, человек уже может принимать лекарства для лечения одного из заболеваний, связанных с синдромом, но в любом случае изменения в рационе питания и активности способствуют улучшению.
Ниже приведены меры по борьбе с метаболическим синдромом:
1. Потеря веса.
Потеря приблизительно 5% вашего текущего веса может уже снизить уровень триглицеридов, глюкозы в крови и риск развития диабета типа 2. Повышенная потеря веса также может улучшить показатели артериального давления, снизить уровень холестерина ЛПНП (плохой), и поднять ЛПВП (хороший) холестерин.
2. Занятие спортом.
Физические упражнения — отличный способ похудеть и справиться с болезнью. Если вы все еще не практикуете, начните медленно и постепенно увеличивайте частоту и время занятий, пока не будете посвящать этому большую часть недели. Чтобы не чувствовать себя немотивированным, ищите занятие, наполненное удовольствиями — некоторые люди любят больше гулять, другие бегают или плавают.
3. Соблюдайте диету при метаболическом синдроме.
Существует проверенная диета для лечения метаболического синдрома и естественный лечебный план для восстановления метаболических функций в подходящих условиях. Для этого необходимо внести изменения в рацион питания, включающее исключение некоторых продуктов питания и включение других. Смотрите, ниже описано, как это работает:
Продукты, которых следует убрать из рациона, так как они ухудшают состояние при метаболическом синдроме
— Переработанные и обработанные продукты.
Важно избегать переработанных и обработанных пищевых продуктов, потому что они обычно бедны питательными веществами и содержат добавки и консерванты, которые не приносят пользы здоровью. Исследование, проведенное в 2015 году, показало, что потребление фаст-фуда, одного из самых вредных для здоровья пищевых продуктов на планете, увеличивает частоту метаболического синдрома у детей и взрослых.
Кроме того, исследователи из Бразилии обнаружили, что высокое потребление ультрапроцессированных продуктов связано с метаболическим синдромом у подростков.
— Искусственные подсластители.
Искусственные подсластители связаны с возникновением диабета и метаболического синдрома. Многие данные свидетельствуют о том, что заменители сахара, состоящие из аспартама, сахарозы и сахарина, могут повышать риск увеличения веса и развития метаболического синдрома, диабета 2 типа и сердечно-сосудистых заболеваний.
— Диетическая сода.
Диетические газированные напитки обычно содержат искусственные подсластители, а также другие вредные для здоровья ингредиенты. Исследования показывают, что потребление диетической соды связано с соответствующими рисками отдельных компонентов инцидентного метаболического синдрома и диабета 2 типа.
Согласно исследованию 2009 года, ежедневное потребление газированных напитков повышал риск метаболического синдрома на 36% и риск развития диабета 2 типа на 67%.
— Транс-жиры.
Они присутствуют в продуктах, приготовленных из гидрогенизированных масел и жиров, таких как маргарин, печенье, пирожные, пироги и другие продукты. Транс-жиры повышают уровень холестерина ЛПНП и триглицеридов, которые могут поставить под угрозу здоровье сердца и привести к нарушениям обмена веществ.
— Рафинированные углеводы и сахар.
Потребление рафинированных углеводов и сахара обычно вызывает повышение уровня глюкозы в крови, инсулинорезистентность и развитие диабета и метаболического синдрома. Недавнее исследование в Корее, где частота метаболического синдрома высока, изучало влияние рафинированных углеводов на это нарушение обмена веществ.
Исследователи обнаружили, что «процент метаболизма углеводов у мужчин и потребление рафинированного зерна, включая белый рис, у женщин были связаны с метаболическим синдромом».
— Уменьшите потребление алкоголя.
Сокращение употребления алкоголя является хорошим вариантом при метаболическом синдроме, а также для общего здоровья человека. Избыток алкоголя может повысить артериальное давление, уровень триглицеридов и увеличить количество лишних калорий, что приведет к увеличению веса.
Потребление должно быть ограничено, потому что, согласно метаанализу, опубликованному в Clinical Nutrition, потребление легкого алкоголя может быть связано с низким риском возникновения метаболического синдрома. Так что наслаждайтесь умеренно.
Продукты, которые нужно употреблять при лечении метаболического синдрома
— Рыба и продукты, содержащие омега-3.
Рыба, богатая омега-3, может помочь регулировать частоту сердечных сокращений, снизить кровяное давление, уменьшить образование сгустков крови и уменьшить общее воспаление тела. Это способствует снижению риска сердечных приступов и инсультов.
Продукты, богатые омега-3 также снижают уровень холестерина и помогают снизить уровень триглицеридов и холестерина ЛПНП. Омега-3 также можно найти в орехах и льняных семенах.
— Овощи.
При формировании своего блюда выбирайте продукты, которые делают блюдо очень ярким, потому что таким образом вы не только сохраняете интерес к своей еде, но и получаете все замечательные витамины и питательные вещества, которые могут предложить овощи.
Такие овощи, как капуста и шпинат, авокадо, брокколи, морковь, содержат антиоксиданты и противовоспалительные фитонутриенты. В частности, потребление авокадо было клинически связано с более низким метаболическим синдромом у взрослых американцев, потому что авокадо приносит пользу кишечнику.
— Фрукты.
Как и овощи, фрукты являются полезными и обеспечивают организм важными питательными веществами. Яблоки, бананы, апельсины, груши или сливы практичны и универсальны для включения в рацион питания. Только будьте осторожны, чтобы не переборщить с натуральным сахаром.
Среди фруктов, гранат заслуживает особого внимания, как показывают исследования, опубликованные в журнале Food & Nutrition, гранат оказывает гипогликемическое действие, включая повышенную чувствительность к инсулину, ингибирование гликозидазы и воздействие на функцию носителя глюкозы 4 типа, а также отвечает за снижение общего содержания холестерина и улучшение липидных профилей крови, и обладает противовоспалительными свойствами за счет модуляции рецепторов. Все это способствует снижению метаболического синдрома.
— Бобовые.
Фасоль, чечевица, нут, горох и бобы богаты клетчаткой и белком. Бобовые — отличный ежедневный выбор для поддержания стабильного уровня сахара в крови и особенно полезны для предотвращения метаболического синдрома.
— Цельные зерна.
Качественные цельные зерна богаты клетчаткой. Например, овес и неочищенный рис не только доказали полезность для диабета и здоровья сердца, но также помогают сохранить тонкость талии.
— Добавки.
В дополнение к еде, некоторые добавки являются мощными природными средствами при метаболическом синдроме. Такие виды добавок, как женьшень, берберин и горькая дыня, помогают регулировать метаболизм глюкозы и липидов, которые прямо и положительно влияют на контроль веса.
Базилик помогает в гликемическом контроле и плавном улучшении уровня холестерина. Спирулина имеет антигипертензивный эффект, что означает, что она понижает кровяное давление, а корень перуанской маки увеличивает уровень глутатиона в организме, что не только улучшает иммунную систему и сопротивляемость заболеваниям, но и помогает сбалансировать адекватный уровень холестерина в организме.
Лекарственные препараты

После того, как будут измерены результаты, связанные с изменениями в образе жизни, может случиться так, что врач назначит какое-то лекарство, но стоит подчеркнуть, что это не меняет привычки, так как они должны сохраняться.
Если рекомендуется медикаментозная терапия, она обычно проводится с метформином. Это может помочь определенным группам с высоким риском, особенно людям с высоким уровнем глюкозы в крови и людям с неуправляемым ожирением, с изменениями в диете и образе жизни.
Препарат официально не лицензирован для профилактического применения у людей с высоким риском развития диабета из-за метаболического синдрома, но некоторые врачи назначают для профилактики диабета у людей с высоким уровнем глюкозы и абдоминальным ожирением.
Исследование, опубликованное в 2013 году, пришло к выводу, что метформин эффективен для снижения риска диабета у взрослых с повышенными факторами риска, но изменения в рационе питания и физических нагрузках более эффективны.
Другие препараты также могут быть использованы для лечения метаболического синдрома, такие как статины у людей с высоким уровнем липопротеинов низкой плотности (ЛПНП) и антигипертензивные препараты для лечения высокого кровяного давления.
Заключение
Метаболический синдром может начаться в детстве, наряду с ранним ожирением, дислипидемией и артериальной гипертензией. Перспективы для людей с метаболическим синдромом могут быть очень хорошими, если устранить симптомы. Поэтому необходимо следовать совету врачей, придерживаться правильного питания, заниматься физическими упражнениями и снижать вес, отказаться от курения, — это снизит риски развитие серьезных проблем, такие как сердечный приступ или инсульт.
Хотя контролирование симптомов уменьшает осложнения, большинство людей с этим заболеванием имеют долгосрочный риск сердечно-сосудистых заболеваний. Если у вас появилось данное состояние, потребуется тщательное наблюдение и терапия, чтобы предотвратить серьезные проблемы со здоровьем.
Метаболический синдром (МС) (синонимы: метаболический синдром X, синдром Reaven, синдром резистентности к инсулину) – увеличение массы висцерального жира, снижение чувствительности периферических тканей к инсулину и гиперинсулинемия, которые нарушают углеводный, липидный, пуриновый обмен, а также вызывают артериальную гипертензию.
Это комплекс патологий, которые увеличивают риск возникновения сердечно-сосудистых заболеваний, инсульта и инфаркта.
Симптомы метаболического синдрома
При диагностике МС выделяют 4 параметра:
- гипертонию (повышенное кровяное давление);
- высокий уровень сахара в крови;
- ожирение (окружность талии более 102 см у мужчин и более 88 см у женщин);
- аномальный уровень холестерина (снижение уровня липопротеидов высокой плотности и/или повышение уровня триглицеридов).
Каждое из этих состояний опасно по отдельности, а вместе они запускают каскад патологических процессов и превращаются в смертельную угрозу для кровеносных сосудов и жизни и здоровья человека в целом. Врачи прозвали этот комплекс болезней «смертельным квартетом».
По сути, метаболический синдром не является самостоятельным заболеванием. Это группа симптомов, которые часто встречаются вместе и увеличивают риск других – еще более тяжелых – нарушений.
Тревожные тенденции
Еще недавно метаболическим синдромом страдали преимущественно пожилые люди (старше 60 лет). Картина существенно изменилась за последние годы. Проблема молодеет и становится актуальной для более юного населения. В ряде стран доля взрослого населения, страдающая от этих симптомов, достигает 25%.
У метаболического синдрома есть еще одно название – «синдром нового мира». Дело в том, что преимущественно от ожирения и связанных с ним патологий страдают люди, ведущие малоподвижный образ жизни (а это касается преобладающего числа жителей больших городов), употребляющие большое количество быстрых углеводов и трансжиров. В результате во всем мире наблюдается всплеск сердечно-сосудистых заболеваний и диабета.
Метаболический синдром затрагивает как развитые страны (где высокотехнологичное производство избавило население от необходимости много двигаться), так и развивающиеся (большому проценту населения которых приходится экономить на продуктах питания и потреблять больше быстрых углеводов – макарон, хлеба, картофеля, кукурузы).
Есть и другая тенденция последних лет. От метаболического синдрома стали страдать женщины репродуктивного возраста. С чем это связано, до конца неясно. Предположительно, могут негативно влиять оральные контрацептивы.
Особенно остро стоит проблема детского ожирения, а с ним и детского МС. Ученые связывают рост детского ожирения с частым отказом от грудного вскармливания. Грудное вскармливание исключает раннее введение прикорма, которое может привести к нездоровому увеличению веса. Потребление белка и общего количества энергии выше у детей, вскармливаемых смесями, что приводит к увеличению массы тела у младенцев. Также кормление смесью несколько увеличивает уровень инсулина, что в свою очередь способствует отложению жира и раннему развитию жировых клеток (адипоцитов).
Таким образом, быстрая прибавка в весе в младенческом возрасте связана с ожирением в детстве. Грудное вскармливание может помочь «запрограммировать» человека на поддержание здорового веса во взрослом возрасте.
В чем причины?
Главная причина, по которой развивается метаболический синдром, — внешние факторы: неправильное питание, малая подвижность. Эти привычкинарушают нормальное функционирование жировой ткани и ведут к инсулинорезистентности.
Метаболический синдром имеет наследственную предрасположенность, которая, однако, в большей степени тоже объясняется внешними факторами. Люди, выросшие в одной семье, с большей вероятностью будут иметь схожие пищевые привычки и одинаковое отношение к спорту. Если на родительском столе бывает огромное количество быстрых углеводов и жиров и мало – овощей, зелени и фруктов, у ребенка с детства закладываются нездоровые отношения с едой. Так же и со спортом: ребенок с большей вероятностью будет активным, если у него активные родители.
Факторы риска
- Пожилой возраст. Чем старше человек, тем, согласно статистике, выше риск развития метаболического синдрома.
- Этническая принадлежность. Латиноамериканцы подвергаются наибольшему риску развития метаболического синдрома. Но это не значит, что белорусы не страдают от данного заболевания.
- Ожирение. Лишний вес повышает шансы заработать МС.
- Сахарный диабет. Вероятность получить метаболический синдром растет, если у пациентки был диабет во время беременности (гестационный диабет). Диабет 2 типа в семейной истории – тоже повод для пристального внимания за здоровьем.
- Прочие болезни. Риск метаболического синдрома выше, если у пациента был жировой гепатоз, синдром поликистозных яичников или апноэ во сне.
Осложнения
При этом заболевании есть две главные опасности:
- Сахарный диабет 2 типа. Если не изменить образ жизни и не взять лишний вес под контроль, может развиться инсулинорезистентность, что может вызвать повышение уровня сахара в крови. В конечном итоге она приводит к диабету 2 типа.
- Заболевания сердца и сосудов. Высокий уровень холестерина и высокое кровяное давление способствуют образованию бляшек в артериях. Эти бляшки сужают артерии, что может привести к сердечному приступу или инсульту.
Диагностика метаболического синдрома – непростая комплексная задача, которая осложняется разнообразием форм заболевания, его причинами и способами коррекции. Также это состояние опасно тем, что долгие годы человек не ощущает себя больным. Самочувствие начинает страдать, когда появляются значительные отклонения в работе организма и развиваются осложнения. Ни один человек не может ощутить повышенный уровень глюкозы в крови или нарушение обмена холестерина. О себе дают знать только уже очень серьезные проблемы, вызванные этими нарушениями, – например, сердечный приступ.
Ни один диагноз нельзя поставить самостоятельно, но любое отклонение в результатах исследований – повод не откладывать поход к врачу.
Комплексное исследование «Метаболический синдром»
Статья на конкурс «Био/Мол/Текст»: Самые распространенные болезни современности связаны с нарушением обмена веществ — сахарный диабет 2 типа, артериальная гипертензия, ишемическая болезнь сердца (стенокардия, инфаркт миокарда). В большинстве случаев они развиваются у людей с явным ожирением, и ожирение у большинства людей со временем приводит к развитию одной или нескольких болезней. Однако эпидемиологические исследования показали, что связь между избыточной массой тела и «букетом» хронических заболеваний не является абсолютной. Среди имеющих инсулинорезистентность (состояние, вызывающее развитие метаболических болезней) — и даже сахарный диабет 2 типа — можно найти людей без ожирения по общепринятым критериям. При этом некоторые полные и очень полные люди живут десятилетиями без развития явных заболеваний. Понимание границ нормы и патологии необходимо врачам и пациентам. Причины столь разной реакции организмов на одинаковые стимулы могут стать ключом к изучению процессов, вызывающих самые распространенные и все же до конца не изученные болезни XXI века.
Конкурс «Био/Мол/Текст»-2021/2022
Эта работа опубликована в номинации «Свободная тема» конкурса «Био/Мол/Текст»-2021/2022.
Партнер номинации — компания SkyGen: передовой дистрибьютор продукции для life science на российском рынке.
Генеральный партнер конкурса — международная инновационная биотехнологическая компания BIOCAD.
Генеральный партнер конкурса — компания «Диаэм»: крупнейший поставщик оборудования, реагентов и расходных материалов для биологических исследований и производств.
«Книжный» спонсор конкурса — «Альпина нон-фикшн»
Двадцатый век кардинально изменил как продолжительность жизни, так и причины смерти людей. Если раньше большей части человечества угрожали инфекции и недостаток питания, то к концу XX века эти опасности отступили в развитых странах. Средняя продолжительность жизни увеличилась с 30–50 до 60–90 лет, а наиболее распространенными причинами смерти стали онкологические заболевания и болезни сердечно-сосудистой системы. Причинами распространенности последних в основном являются два фактора: образ жизни и генетическая предрасположенность. Технологический прогресс принес человечеству дешевые калории: никогда еще пища не была так доступна стольким людям. Многие жители развитых стран съедают намного больше пищи, чем им в среднем требуется для покрытия естественных потребностей организма, а состав этой пищи может кардинально расходиться с потребностями тела [1].
Считается, что предки современных людей были охотниками и собирателями, которые редко питались вдоволь и проходили огромные расстояния в поисках пищи. После успешной охоты можно было наесться с избытком, формируя жировой запас, который быстро тратился при длительных переходах или в менее удачное время. Согласно концепции эволюционного происхождения метаболических болезней, наш обмен веществ принципиально не изменился за короткий с точки зрения эволюции срок, и жировые депо человека приспособлены для хранения питательных веществ только в разумных пределах [2]. Считается, что организм не очень хорошо умеет справляться с избытком жировой ткани. По некоторой договоренности экспертов были проведены границы, отделяющие нормальную массу тела от ожирения, которое можно считать патологическим и опасным для организма. Общепринятая граница проведена по значению индекса массы тела (ИМТ) ≥ 30 кг/м2. ИМТ — производная массы тела и роста, необходимая, чтобы учесть разницу в массе высоких и низких людей. Количество людей с ожирением по этому критерию очень быстро растет со второй половины XX века. По данным ВОЗ, в 2016 году 1,9 млрд людей по всему миру имели ИМТ не ниже 25 кг/м2 (избыточный вес), а 650 млн человек — не ниже 30 кг/м2 (ожирение) [2]. Существенную роль в распространении ожирения отводят так называемой «западной диете», которая содержит много липидов (жиров) с несбалансированным составом, много «быстрых» углеводов и в целом много калорий, но бедна полезными липидами (содержащими полиненасыщенные и сигнальные короткоцепочечные жирные кислоты) [3].
С богатой жирами и калориями диетой, низкой подвижностью и, как следствие, развитием ожирения связывают несколько заболеваний: сахарный диабет 2 типа, артериальную гипертензию и ишемическую болезнь сердца. Эти состояния часто сопровождают друг друга, так как в основе их развития лежит единый комплекс изменений, известный как метаболический синдром. Он включает инсулинорезистентность или повышение концентрации глюкозы в крови натощак, ожирение в той или иной форме, нарушение обмена жиров в крови (дислипидемию) и повышение артериального давления [4], [5]. Концепция метаболического синдрома была сформулирована для удобства выделения подгруппы пациентов с ожирением, имеющих высокий риск развития сахарного диабета 2 типа и артериальной гипертензии. Таким пациентам крайне рекомендовано значительное изменение образа жизни и более частые обследования.
Инсулин, инсулинорезистентность и сахарный диабет
Ключевым фактором развития метаболического синдрома является инсулинорезистентность. Инсулин — основной регулятор обмена глюкозы, гормон поджелудочной железы, заставляющий клетки организма забирать из крови излишки глюкозы. В норме после приема пищи происходит значительный выброс инсулина в кровь, благодаря чему клетки получают источники энергии для текущих нужд и запасания (в печени, мышцах и жировой ткани). Если инсулин не вырабатывается или по каким-то причинам клетки не восприимчивы к его действию, развивается сахарный диабет. Выделяют два основных типа сахарного диабета. Первый тип связан с разрушением из-за патологий иммунной системы клеток поджелудочной железы, выделяющих инсулин, и обычно развивается у детей [6]. Сахарный диабет второго типа в основном связывают с нарушениями обмена веществ, приводящими к нарушенному взаимодействию клеток с инсулином в зрелом возрасте [7]. Нечувствительность клеток к действию инсулина называют инсулинорезистентностью. Как правило, развитие резистентности к инсулину предшествует появлению сахарного диабета 2 типа [8]. Обычно резистентность формируется при значительном избытке калорий в рационе — образно выражаясь, жировые клетки и скелетные мышечные волокна «захлебываются» избытком жиров и глюкозы и пытаются уменьшить приток глюкозы, снижая свою чувствительность к инсулину. В итоге они уменьшают количество рецепторов инсулина на цитоплазматической мембране, либо их активность уменьшается за счет многих возможных путей (например, при активации внутриклеточных сигнальных каскадов, связанных с цитоплазматическими рецепторами — сенсорами обмена веществ). Лишнюю глюкозу поглощают не предназначенные для ее хранения клетки либо она продолжает циркулировать в крови [9].
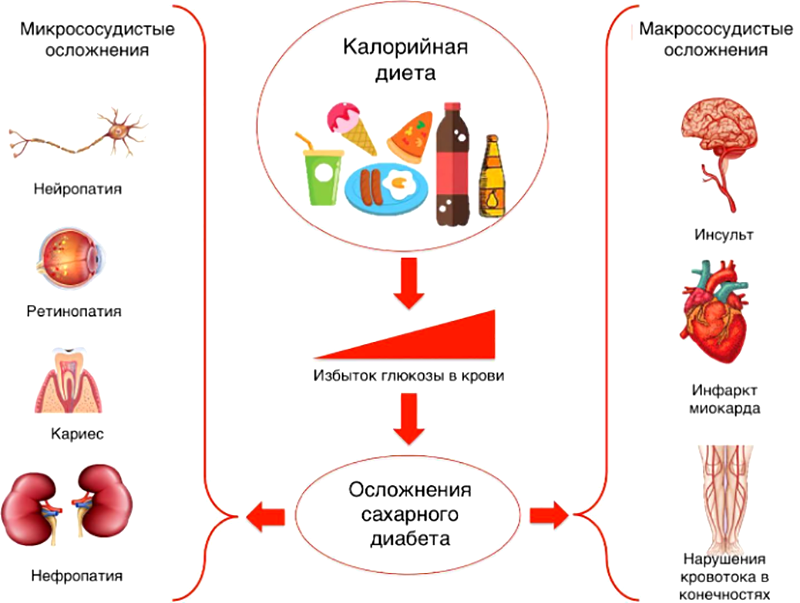
При сахарном диабете в крови наблюдаются явные излишки глюкозы. Глюкоза хорошо растворяется в жидкостях и она химически активна. При значительном избытке глюкоза вступает в патологические реакции с белками плазмы, клеток крови, межклеточного пространства сосудов. Стенки сосудов утолщаются; из-за этого нарушается транспорт кислорода и питательных веществ в ткани. Крупные сосуды повреждаются в результате дисбаланса липидов, и у пациентов с сахарным диабетом быстро возникает атеросклероз. В результате развиваются осложнения сахарного диабета: ишемия сердца, повреждение почек, сетчатки глаза, формирование незаживающих язв на ногах (диабетическая стопа) [10-13] (рис. 1).
Рисунок 1. Осложнения сахарного диабета. Нейропатия — повреждение нервной системы, ретинопатия — повреждение сетчатки глаза, нефропатия — повреждение почек.
адаптировано из [13]
Метаболический синдром традиционно считается обратимым состоянием и до развития сахарного диабета обычно не сопровождается явными повреждениями органов. Хотя сахарный диабет 2 типа является основным проявлением метаболического синдрома, в некоторых случаях раньше может развиться повышение артериального давления (артериальная гипертензия) или, при наличии дополнительных патологий липидного обмена, ишемическая болезнь сердца (стенокардия) [14]. В целом, обнаружение одного из компонентов метаболического синдрома указывает на необходимость проверки других компонентов. Ранняя обеспокоенность развитием диабета, гипертензии и других болезней обмена веществ очень полезна. Образ жизни и диету легче изменить, когда еще нет клинических проявлений болезней, а эффектом может быть полная нормализация обмена веществ без лекарственных препаратов [1].
Но что, если развитие инсулинорезистентности и сахарного диабета останутся незамеченными у человека с нормальным или незначительно увеличенным ИМТ? В представлении большинства врачей, ожирение и метаболический синдром — синонимы, но ключевым признаком метаболического синдрома является инсулинорезистентность, а не ожирение. Эпидемиологические исследования показали, что в странах Азии от 15 до 50% от всех пациентов с сахарным диабетом 2 типа не удовлетворяют общим критериям ожирения. Интересно, что для таких пациентов также характерно развитие заболевания в более молодом возрасте, чем у пациентов с ожирением [15]. На наследственные причины развития инсулинорезистентности и диабета у не имеющих ожирения выходцев из Азии указывают данные о столь же высокой распространенности диабета в диаспорах иммигрантов. Исследователи отмечают, что недостаточная представленность иммигрантов в западных эпидемиологических исследованиях препятствует точному сравнению [16].
Выдвигаются различные концепции, объясняющие возможность развития сахарного диабета 2 типа без ожирения. Самое простое объяснение указывает на условность единых критериев избыточной массы тела и ожирения и предлагает концепцию индивидуального порога ожирения [17]. Это утверждение сложно оспорить, но интереснее найти причины, определяющие значительные колебания этого порога.
«Здоровая» полнота
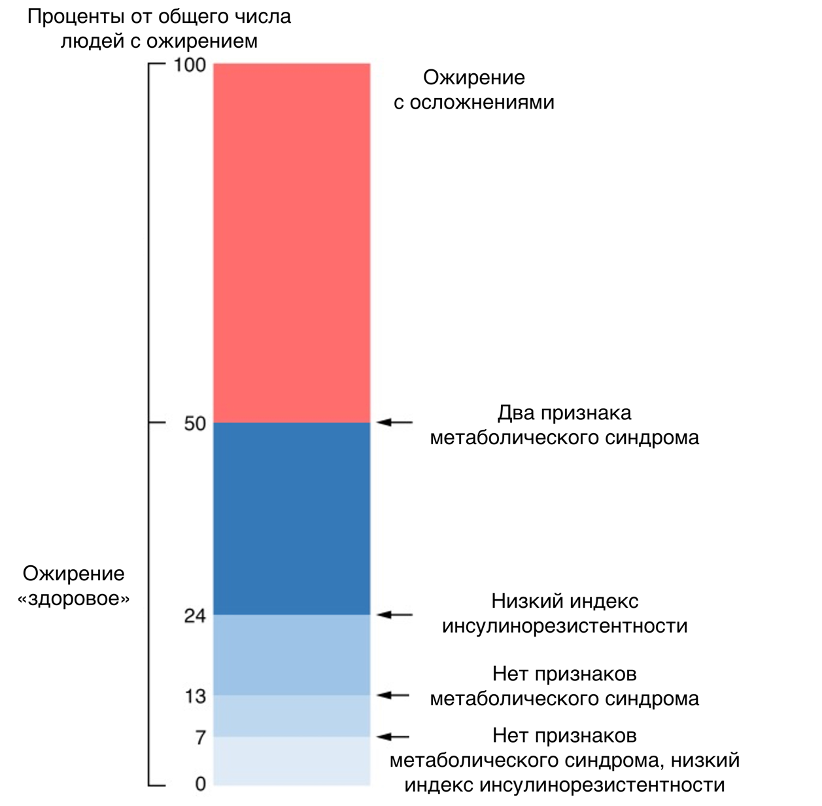
И наоборот: что, если у человека, страдающего ожирением, не наблюдается других признаков метаболического синдрома? В большинстве популяций можно выделить подгруппы людей с избыточной массой тела, которые не имеют проблем со здоровьем. Эта категория крайне дискуссионна, поскольку критерии здоровья можно рассматривать по-разному. По наиболее мягким критериям, в Европе и Северной Америке в эту группу попадает до 50% людей с ожирением, по наиболее строгим — около 7% (рис. 2) [18], [19].
Рисунок 2. Процентное соотношение людей с ожирением и разной выраженностью осложнений.
адаптировано из [19]
По усредненным критериям, минимальное количество таких людей всегда насчитывают в странах Азии (4,2–13,6%); в странах Европы доля «здорового» ожирения составляет 2—19% среди мужчин и 7–28% — среди женщин. Также доля людей с таким типом ожирения падает с возрастом; среди детей ожирение намного чаще не сопровождается развитием метаболических заболеваний (при этом в целом сахарный диабет 2 типа встречается у детей все чаще) [20]. Длительное наблюдение показало, что люди с метаболически здоровым ожирением более устойчивы к его осложнениям, но не защищены от их развития. Наблюдая более 3000 людей, исследователи из США обнаружили, что в течение в среднем 5,6 лет 34,6% людей со «здоровым» ожирением сохранили свой статус, а по сравнению с участниками с нормальным ИМТ риск развития сахарного диабета 2 типа оказался выше в 3,44 раза, нарушений обмена липидов — в 1,5 раза [21]. Поскольку «метаболически здоровое ожирение» становится все более распространенной концепцией, появились некоторые диагностические признаки, позволяющие отделить его от ожирения, сопряженного с метаболическими осложнениями. Их недостатком является отсутствие динамики, поскольку по результатам одного обследования в эту категорию можно отнести как людей с длительно стабильным состоянием обмена веществ, так и только начавших набирать массу тела, но уязвимых к ожирению людей. Исследование 6809 человек с ожирением показало, что чем дольше длится период здорового ожирения, тем ниже риск последующего развития и тяжесть сердечно-сосудистых и метаболических осложнений. Задача определения рисков превращения «здорового» ожирения в «нездоровое» имеет большое практическое значение и требует лучшего понимания механизмов развития нарушений обмена веществ у людей с избыточной массой тела и ожирением [22], [23].
Что может служить причиной такой различной реакции на избыток жиров и калорий?
Что же определяет развитие метаболического синдрома стройных людей или здоровой полноты? Явные отличия встречаемости двух крайних состояний между азиатской и европеоидной расами указывают на генетическую природу различий. Обнаружены полиморфизмы, связанные с двумя этими состояниями, но неясно, как изменения в описанных генах приводят к особому типу обмена веществ на уровне организма [24], [25].
Ключевые различия между двумя группами людей явным образом указывают на существенные особенности работы жировых депо организма. Жировые ткани человека неоднородны. Выделяют подкожные жировые депо (соматические) и висцеральные жировые депо, окружающие органы. Давно известно, что висцеральное ожирение намного более злокачественное, чем соматическое [26]. Увеличение объема подкожной жировой клетчатки — нормальный процесс в периоды избытка калорий, в то время как висцеральные жировые ткани в большей степени нужны для нормального функционирования внутренних органов. Когда человек с нормальной массой тела получает избыток калорий, преимущественно происходит отложение липидов в подкожной жировой ткани. Со временем ее вместимость истощается, липидов становится существенно больше в крови, и их захватывает висцеральная жировая ткань, которая довольно быстро начинает вызывать инсулинорезистентность [27]. В еще более тяжелой ситуации клетки не предназначенных для этого органов (печени, скелетных мышц, поджелудочной железы) начинают откладывать в цитоплазме капли липидов; такое ожирение называют эктопическим, оно является признаком тяжелых нарушений метаболизма [28].
У всех пациентов с метаболическим синдромом утолщается висцеральная жировая ткань, но у пациентов без увеличения ИМТ ее прирост по отношению к подкожной жировой ткани существенно выше [29]. В Азии у пациентов с метаболическим синдромом также значительно чаще встречается эктопическое ожирение. Можно заключить, что подкожные жировые депо у пациентов из Азии заполняются быстрее, и патологические отложения липидов начинаются до того, как масса человека достигнет привычных нам критериев ожирения [30]. У европейских жителей, в особенности у коренных обитателей северных стран, вместимость жировых депо существенно выше среднего, на что указывает распространенность «здорового» ожирения.
Важно отметить, что абсолютный уровень липидных нарушений все же имеет значение. Исследователи из Оксфорда сравнили абсолютную выраженность эктопического и висцерального ожирения при одинаковой длительности заболевания у пациентов с сахарным диабетом 2 типа с ожирением и нормальной массой тела. У последних не только все отложения жировой ткани оказались меньше, но и связанные с ними осложнения со стороны печени и сердца также были менее выражены [31].
Особенности жировых тканей
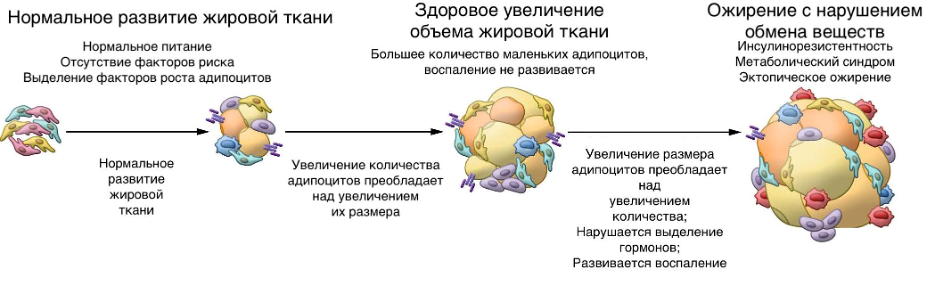
Клетки жировой ткани (адипоциты) могут реагировать на избыток липидов двумя способами: увеличением размера клеток (гипертрофия) и увеличением количества клеток (гиперплазия) [32]. Здоровая реакция жировой ткани на необходимость запасания калорий — гиперплазия с умеренным увеличением размера клеток. При таком варианте влияние адипоцитов на организм минимально. Если жировая ткань имеет низкую способность к гиперплазии или липидная нагрузка очень велика, размеры адипоцитов увеличиваются многократно. В ответ на такой клеточный стресс развивается местное воспаление в жировой ткани и системное воспаление; развивается инсулинорезистентность; липиды переходят в висцеральные жировые депо (рис. 3) [28]. Возможными причинами низкой способности жировой ткани к гиперплазии являются меньшее число стволовых клеток, измененный баланс факторов роста и низкая чувствительность рецепторов. У пациентов с сахарным диабетом 2 типа без ожирения гипертрофия адипоцитов существенно преобладает над гиперплазией, а размер клеток коррелирует с выраженностью метаболических нарушений [28].
Рисунок 3. Патологическое развитие жировой ткани и его последствия.
с изменениями из [32]
Медицинское значение
У пациентов с нормальной массой тела врачи практически никогда не подозревают наличие сахарного диабета. Многие эндокринологи никогда не встречали таких больных, что не связано с их отсутствием. На ранних этапах и сахарный диабет, и артериальная гипертензия не вызывают явного ухудшения самочувствия. Когда появляются типичные симптомы, от начала заболевания могло уже пройти несколько лет, и за это время развилось клиническое ожирение. В Азии, где до половины пациентов имеют такой фенотип ожирения и где развита профилактическая медицина, этому вопросу уделяют существенное внимание [15].
В дальнейшем отличия в метаболизме влияют на эффективность разных типов терапии сахарного диабета 2 типа. В таком контексте выявление разных вариантов развития и течения диабета может улучшить лечение за счет персонализированного подхода [32]. Пациенты с сахарным диабетом 2 типа без ожирения хуже принимают наличие у них тяжелого заболевания, что может привести к плохой приверженности лечению [33]. Люди со «здоровым» ожирением могут испытывать психологическую нагрузку непропорционально риску развития заболеваний и получать не самое эффективное или ненужное лечение [20].
Кажется, что наиболее доступный способ определения рисков нарушений обмена веществ — определение соотношения соматической и висцеральной жировой ткани. Самый простой метод выявления висцерального ожирения — измерение отношения окружности талии к окружности бедра [25], [30]. Появление «живота» во многом обусловлено увеличением висцеральной жировой ткани брюшной полости, поэтому высокое значение индекса свидетельствует о висцеральном характере ожирения. При крайних случаях «азиатского» типа ожирения этот индекс неинформативен; тогда выявить висцеральное ожирение можно с помощью МРТ [30]. Неясно, требует ли проблема «худого» метаболического синдрома введения скрининговой МРТ, но, на мой взгляд, она увеличивает значимость диспансерных наблюдений, включающих оценку концентрации глюкозы в крови и измерение артериального давления у всех людей вне зависимости от массы тела.
Заключение
Значение наследственных факторов в жизни человека очень велико. Вероятно, устоявшиеся пищевые традиции наших предков продолжают влиять на нашу способность усваивать разные диеты. Традиционная пища восточной Азии — рис и морепродукты, и нужный для их усвоения метаболизм плохо справляется с избытком насыщенных жиров скотоводческой диеты. Рацион северных стран в основном состоял из мясо-молочных продуктов, и потомки северных жителей лучше переносят избыток жиров в пище. Вне зависимости от того, насколько верна эта гипотеза, важно понимать, что несбалансированное и избыточное питание никогда не полезны для организма и могут привести к тяжелым болезням, иногда несмотря на нормальную массу тела или длительную комфортную жизнь с ожирением, у кого-то — быстрее, у кого-то — медленнее.
Литература
- Stéphanie Harrison, Patrick Couture, Benoît Lamarche. (2020). Diet Quality, Saturated Fat and Metabolic Syndrome. Nutrients. 12, 3232;
- Anoop Misra, Shajith Anoop, Seema Gulati, Kalaivani Mani, Surya Prakash Bhatt, Ravindra Mohan Pandey. (2015). Body Fat Patterning, Hepatic Fat and Pancreatic Volume of Non-Obese Asian Indians with Type 2 Diabetes in North India: A Case-Control Study. PLoS ONE. 10, e0140447;
- Yulia K. Denisenko, Oxana Yu Kytikova, Tatyana P. Novgorodtseva, Marina V. Antonyuk, Tatyana A. Gvozdenko, Tatyana A. Kantur. (2020). Lipid-Induced Mechanisms of Metabolic Syndrome. Journal of Obesity. 2020, 1-14;
- Helen H. Wang, Dong Ki Lee, Min Liu, Piero Portincasa, David Q.-H. Wang. (2020). Novel Insights into the Pathogenesis and Management of the Metabolic Syndrome. Pediatr Gastroenterol Hepatol Nutr. 23, 189;
- Christian K. Roberts, Andrea L. Hevener, R. James Barnard. (2013). Metabolic Syndrome and Insulin Resistance: Underlying Causes and Modification by Exercise Training. Comprehensive Physiology. 1-58;
- Tat’yana Yur’evna Shiryaeva, Endocrinology Research Centre, Moscow, Ekaterina Andreevna Andrianova, Yuriy Ivanovich Suntsov. (2013). Type 1 diabetes mellitus in children and adolescents of Russian Federation: key epidemiology trends. DM. 21-29;
- American Diabetes Association. (2017). 2. Classification and Diagnosis of Diabetes. Dia Care. 40, S11-S24;
- Dilek Yazıcı, Havva Sezer. (2017). Insulin Resistance, Obesity and Lipotoxicity. Obesity and Lipotoxicity. 277-304;
- Derek M. Erion, Hyun-Jun Park, Hui-Young Lee. (2016). The role of lipids in the pathogenesis and treatment of type 2 diabetes and associated co-morbidities. BMB Reports. 49, 139-148;
- Renata Libianto, Duygu Batu, Richard J. MacIsaac, Mark E. Cooper, Elif I. Ekinci. (2018). Pathophysiological Links Between Diabetes and Blood Pressure. Canadian Journal of Cardiology. 34, 585-594;
- Masaki Kobayashi, Douglas W Zochodne. (2018). Diabetic neuropathy and the sensory neuron: New aspects of pathogenesis and their treatment implications. J Diabetes Investig. 9, 1239-1254;
- Sher Zaman Safi, Rajes Qvist, Selva Kumar, Kalaivani Batumalaie, Ikram Shah Bin Ismail. (2014). Molecular Mechanisms of Diabetic Retinopathy, General Preventive Strategies, and Novel Therapeutic Targets. BioMed Research International. 2014, 1-18;
- Concetta Schiano, Vincenzo Grimaldi, Michele Scognamiglio, Dario Costa, Andrea Soricelli, et. al.. (2021). Soft drinks and sweeteners intake: Possible contribution to the development of metabolic syndrome and cardiovascular diseases. Beneficial or detrimental action of alternative sweeteners?. Food Research International. 142, 110220;
- Julia Hernandez-Baixauli, Sergio Quesada-Vázquez, Roger Mariné-Casadó, Katherine Gil Cardoso, Antoni Caimari, et. al.. (2020). Detection of Early Disease Risk Factors Associated with Metabolic Syndrome: A New Era with the NMR Metabolomics Assessment. Nutrients. 12, 806;
- Juliana C. N. Chan, Vasanti Malik, Weiping Jia, Takashi Kadowaki, Chittaranjan S. Yajnik, et. al.. (2009). Diabetes in Asia. JAMA. 301, 2129;
- Swapnil Rajpathak. (2009). Diabetes in Asian Immigrant Populations. JAMA. 302, 1646;
- Roy Taylor, Rury R. Holman. (2015). Normal weight individuals who develop Type 2 diabetes: the personal fat threshold. Clinical Science. 128, 405-410;
- Gordon I. Smith, Bettina Mittendorfer, Samuel Klein. (2019). Metabolically healthy obesity: facts and fantasies. Journal of Clinical Investigation. 129, 3978-3989;
- Matthias Blüher. (2020). Metabolically Healthy Obesity. Endocrine Reviews. 41;
- M. Fingeret, P. Marques-Vidal, P. Vollenweider. (2018). Incidence of type 2 diabetes, hypertension, and dyslipidemia in metabolically healthy obese and non-obese. Nutrition, Metabolism and Cardiovascular Diseases. 28, 1036-1044;
- Ling Lai, Miao Wang, Ola J. Martin, Teresa C. Leone, Rick B. Vega, et. al.. (2014). A Role for Peroxisome Proliferator-activated Receptor γ Coactivator 1 (PGC-1) in the Regulation of Cardiac Mitochondrial Phospholipid Biosynthesis. Journal of Biological Chemistry. 289, 2250-2259;
- David J. Mancuso, Harold F. Sims, Kui Yang, Michael A. Kiebish, Xiong Su, et. al.. (2010). Genetic Ablation of Calcium-independent Phospholipase A2γ Prevents Obesity and Insulin Resistance during High Fat Feeding by Mitochondrial Uncoupling and Increased Adipocyte Fatty Acid Oxidation. Journal of Biological Chemistry. 285, 36495-36510;
- Xizhen Wang, Sizhong Zhang, Yuanzhong Chen, Hekun Liu, Cailian Lan, et. al.. (2009). APM1 gene variants −11377C/G and 4545G/C are associated respectively with obesity and with non-obesity in Chinese type 2 diabetes. Diabetes Research and Clinical Practice. 84, 205-210;
- Ayumi TOKUNAGA, Yukio HORIKAWA, Etsuko FUKUDA-AKITA, Kohei OKITA, Hiromi IWAHASHI, et. al.. (2008). A Common P2 Promoter Polymorphism of the Hepatocyte Nuclear Factor-4.ALPHA. Gene Is Associated with Insulin Secretion in Non-Obese Japanese with Type 2 Diabetes. Endocr J. 55, 999-1004;
- Yuji Matsuzawa, Tohru Funahashi, Tadashi Nakamura. (2011). The Concept of Metabolic Syndrome: Contribution of Visceral Fat Accumulation and Its Molecular Mechanism. JAT. 18, 629-639;
- Marie-Eve Piché, André Tchernof, Jean-Pierre Després. (2020). Obesity Phenotypes, Diabetes, and Cardiovascular Diseases. Circ Res. 126, 1477-1500;
- Sonia Caprio, Rachel Perry, Romy Kursawe. (2017). Adolescent Obesity and Insulin Resistance: Roles of Ectopic Fat Accumulation and Adipose Inflammation. Gastroenterology. 152, 1638-1646;
- Juan R. Acosta, Iyadh Douagi, Daniel P. Andersson, Jesper Bäckdahl, Mikael Rydén, et. al.. (2016). Increased fat cell size: a major phenotype of subcutaneous white adipose tissue in non-obese individuals with type 2 diabetes. Diabetologia. 59, 560-570;
- Chatchalit Rattarasarn. (2018). Dysregulated lipid storage and its relationship with insulin resistance and cardiovascular risk factors in non-obese Asian patients with type 2 diabetes. Adipocyte. 1-10;
- Eylem Levelt, Michael Pavlides, Rajarshi Banerjee, Masliza Mahmod, Catherine Kelly, et. al.. (2016). Ectopic and Visceral Fat Deposition in Lean and Obese Patients With Type 2 Diabetes. Journal of the American College of Cardiology. 68, 53-63;
- C. Ronald Kahn, Guoxiao Wang, Kevin Y. Lee. (2019). Altered adipose tissue and adipocyte function in the pathogenesis of metabolic syndrome. Journal of Clinical Investigation. 129, 3990-4000;
- Allan Vaag, Søren S. Lund. (2007). Non-obese patients with type 2 diabetes and prediabetic subjects: distinct phenotypes requiring special diabetes treatment and (or) prevention?. Appl. Physiol. Nutr. Metab.. 32, 912-920;
- Yoshiko Miyawaki, Hiromi Iwahashi, Yukiyoshi Okauchi, Yoshiko Sudo, Yuko Fujiwara, et. al.. (2015). Differences in Emotional Distress among Inpatients with Type 1, Obese Type 2, and Non-Obese Type 2 Diabetes Mellitus. Intern. Med.. 54, 2561-2567.
Синонимы: Анализы для диагностики метаболического синдрома.
Weight Issues: Metabolic Syndrome (Primary Screening).
В каких случаях проводят комплексное исследование «Проблемы веса: метаболический синдром (скрининговое первичное выявление)»:
Центральное (абдоминальное) ожирение – избыточное отложение жира в области талии, «пивной живот», особенно в сочетании с нижеперечисленными симптомами:
- признаки повышения артериального давления: головные боли, «височная пульсация», «шум» в ушах, «мушки» перед глазами, ощущение сердцебиения;
- головокружение;
- повышенная утомляемость;
- апатия;
- одышка;
- повышенный аппетит, пристрастие к «сладостям»;
- жажда;
- учащенное мочеиспускание;
- сухость кожи;
- потливость;
- боль в суставах (в особенности, в области больших пальцев стоп);
- снижение чувствительности в области стоп;
- проблемы с эрекцией;
- привычное невынашивание беременности, спонтанные аборты;
- отсутствие зачатия после года «половой жизни»;
- систематическая диарея;
- боли и чувство тяжести в правом подреберье;
- перенесенный ранее вирусный гепатит;
- алкогольная (в особенности, пивная) зависимость: употребление 2-5 банок или бутылок пива ежедневно;
- болевые ощущения в области голеней;
- периодические ощущения нарушения чувствительности в области конечностей (ощущение «отсиделось и отлежалось»).
Краткое описание исследования «Проблемы веса: метаболический синдром (скрининговое первичное выявление)»
Метаболический синдром (МС) представляет собой кластер метаболических изменений, который включает артериальную гипертензию (АГ), центральное ожирение, резистентность к инсулину, атерогенную дислипидемию и повышенный уровень глюкозы в крови – все это служит факторами риска развития сердечно-сосудистых заболеваний (ССЗ) и сахарного диабета 2-го типа (СД2).
Этот синдром был первоначально описан Г. Ревеном в 1988 году и исторически имеет множество других названий, включая «синдром инсулинорезистентности», «синдром X», «гипертриглицеридемическая талия» и «смертельный квартет». Инсулинорезистентность играет важную роль в патофизиологии МС и является ключевым компонентом всех определений. Помимо ССЗ и СД 2-го типа, пациенты с МС, по-видимому, подвержены другим состояниям, таким как неалкогольная жировая болезнь печени, холестериновые желчные камни, бронхиальная астма, нарушение дыхания во время сна, некоторые формы рака, эректильная дисфункция (импотенция) у мужчин, у женщин – синдром поликистозных яичников. Кроме того, МС опасен не только как фактор риска развития вышеупомянутых заболеваний, но и в перспективе возникновением тяжелых осложнений этих болезней: инфаркт миокарда, инсульт сосудов головного мозга, тромбозы, диабетическая ретинопатия (слепота), «диабетическая стопа», а также бесплодие и тяжелые формы фиброза и цирроза печени.
Эксперты Всемирной организации здравоохранения дали характеристику МС, развивающемуся на фоне ожирения, как «пандемии XXI века». МС встречается у 20-40% населения, в т. ч. и у детей. В Российской Федерации по результатам исследований 40% населения имеют два компонента МС, 11% – три и более его составляющих. Чаще встречается у лиц среднего и старшего возраста (30-40%).
Возникновение МС сочетается с двукратным увеличением риска сердечно-сосудистых заболеваний и пятикратным для сахарного диабета 2-го типа. МС ассоциируется с субклиническим и бессимптомным поражением жизненно важных органов: снижается фильтрационная функция почек, иногда появляется микроальбуминурия, снижается эластичность артерий, возникает гипертрофия миокарда левого желудочка, увеличивается размер полости левого желудочка сердца и утолщаются стенки сонной артерии. Важно отметить, что все эти изменения обратимы при своевременном выявлении и профилактике МС как в плане изменения образа жизни пациента, так и назначения врачом превентивной фармакотерапии. В целом, ведущие российские и зарубежные ученые, занимающиеся проблемой МС, склонны рассматривать его с позиций первичной профилактики собственно сахарного диабета 2-го типа и атеросклероза с его последствиями.
В основе патогенетического механизма развития МС лежит развитие невосприимчивости тканей организма к инсулину. Такое состояние называется инсулинорезистентностью. В крови одновременно повышается уровень и глюкозы (гипергликемия), и инсулина (гиперинсулинемия), однако при этом поступления глюкозы в клетки (из-за их «нечувствительности» к инсулину) в нужном количестве для нормального функционирования не происходит. Как правило, состояние инсулинорезистентности возникает на фоне ведущего признака МС – абдоминального ожирения. Причины, вызывающие нарушение чувствительности к инсулину, дифференцируют в соответствии с эндогенным и экзогенным характером его возникновения. Среди эндогенных факторов выделяют генетические, связанные с мутацией генов и молекулярными дефектами некоторых белков, нейрогормональные нарушения, обусловленные повышенной активностью симпатической нервной системы и высоким уровнем контринсулярных гормонов. Экзогенные факторы, как правило, связаны с малоподвижным образом жизни, высококалорийным питанием, которое значительно превышает энергозатраты, различными инфекционными заболеваниями, травмами, стрессовыми ситуациями.
Данные клинических и экспериментальных исследований позволяют предполагать, что при метаболическом синдроме абдоминальное ожирение индуцирует развитие состояния, подобного хроническому воспалению. Компонентами этого процесса являются выделение жировой тканью провоспалительных медиаторов, оксидативный стресс, повышение симпатической активности, эндотелиальная дисфункция и пр., что является механизмом развития гипертензии, склонности к тромбообразованию и прочих патологических нарушений.
Стоит отметить, что не все компоненты метаболического синдрома встречаются одновременно и не всегда явно. Так, возможна манифестация МС на фоне даже незначительного изменения массы тела в виде общих незначительных жалоб на повышенную утомляемость, апатию, одышку, повышенный аппетит, жажду, учащенное мочеиспускание, головную боль, сухость кожи и потливость. Метаболический синдром может быть обратим, и это в значительной степени зависит от самого пациента и его образа жизни, так как главный фактор возникновения МС в 70% – это избыточный вес, наличие которого уже само по себе должно привести к подозрению на МС.
На сегодняшний день, несмотря на общее понимание патогенеза МС и принятие медицинским сообществом совокупности первичных признаков этого состояния (избыточная масса тела, повышенное артериальное давление, дислипидемия с повышением триглицеридов, снижением холестерина липопротеидов высокой плотности, повышением холестерина липопротеидов низкой плотности, инсулинорезистентность), точных общепринятых критериев МС не существует. Предложено несколько отличающихся подходов к «оцифровке и шкалированию» первичных критериев диагностики МС: критерии, сформулированные Всемирной организацией здравоохранения (ВОЗ); принципы, положенные в кластеризации признаков МС от Международной Федерации по Диабету; критерии Американского национального обучающего комитета по обмену холестерола – ATP III, а также отечественные критерии Всероссийского научного общества кардиологов (ВНОК).
ИНВИТРО предлагает профильное исследование, основанное на оценке рекомендованных ВНОК ключевых критериев МС (основного и дополнительных).
Основной критерий: центральный (абдоминальный) тип ожирения – окружность талии более 80 см у женщин и более 94 см у мужчин.
Дополнительные критерии:
- артериальная гипертония (АД ≥ 130/85 мм рт. ст.);
- повышение уровня триглицеридов (≥ 1,7 ммоль/л);
- снижение уровня ХС ЛПВП (< 1,0 ммоль/л у мужчин; < 1,2 ммоль/л у женщин);
- повышение уровня ХС ЛПНП > 3,0 ммоль/л;
- гипергликемия натощак (глюкоза в плазме крови натощак ≥ 6,1 ммоль/л);
- нарушение толерантности к глюкозе (глюкоза в плазме крови через 2 часа после нагрузки глюкозой в пределах ≥ 7,8 и ≤ 11,1 ммоль/л).
Наличие у пациента центрального ожирения и двух дополнительных критериев является основанием для диагностирования у него метаболического синдрома. (Рекомендации экспертов ВНОК по диагностике и лечению МС. Второй пересмотр, г. Москва, 2009 г. Председатель Рабочей группы по подготовке текста рекомендации д.м.н., профессор Чазова И. Е.).
В соответствии с приведенными рекомендациями комплексное исследование № МС «Проблемы веса: метаболический синдром (скрининговое первичное выявление)» включает следующие параметры:
- измерение артериального давления
- измерение окружности талии
- тест № 30 Триглицериды
- тест № 31 Холестерин общий
- тест № 32 Холестерин липопротеидов высокой плотности (ЛПВП)
- тест № 33 Холестерин липопротеидов низкой плотности (ЛПНП)
- тест № 16 Глюкоза
- заключение
Результаты измерений оцениваются автоматически оригинальной компьютерной программой и выдаются в виде стандартных заключений, проверенных и принятых врачом-терапевтом ИНВИТРО, по алгоритму и критериям, рекомендованным ВНОК.
ПРАВИЛА ПРОВЕДЕНИЯ ИССЛЕДОВАНИЯ
- Артериальное давление (АД) измеряют в положении сидя. Пациент должен находиться в кресле, а его рука должна лежать на подлокотнике примерно на уровне сердца. Перед измерением АД пациент должен отдыхать не менее 5 минут. АД измеряют на плече одной и той же руки. Используют откалиброванный тонометр и применяют манжетку соответствующего размера, которая подбирается соответственно размеру руки и должна охватывать не менее 80% окружности плеча. Манжетка должна иметь ширину 13-15 см и длину 30-35 см, а нижний край манжетки должен находиться на 2 см выше локтевой ямки. Пациент не должен курить, по меньшей мере, в течение 30 минут, предшествующих измерению АД. Повторное измерение АД производится через 3-5 минут. Если различие диастолического АД при этих двух измерениях будут менее 5 мм рт. ст., то производится третье измерение АД и средняя величина между тремя измерениями заносится в бланк. Если различие диастолического АД при этих двух измерениях будут более 5 мм рт. ст., то измерения необходимо повторить не менее чем после 15 минутного отдыха пациента.
- Окружность талии измеряют после измерения артериального давления в положении стоя, сняв верхнюю одежду, без напряжения мышцы передней брюшной стенки. Точкой измерения считается середина расстояния между вершиной гребня подвздошной кости и нижним боковым краем рёбер. Точка измерения не обязательно должна находиться на уровне пупка. Мерную ленту нужно держать горизонтально.
- Важно! Венепункция с целью взятия крови для определения сывороточных биохимических маркеров МС проводится.
ОГРАНИЧЕНИЯ ПО ПРОВЕДЕНИЮ ИССЛЕДОВАНИЯ
- Исследование клинически нецелесообразно выполнять пациентам с установленными диагнозами: гипертоническая болезнь, ишемическая болезнь сердца, атеросклероз, сахарный диабет 2-го типа и пациентам, принимающим препараты для лечения этих заболеваний.
- Исследование не рекомендуется выполнять пациентам, регулярно принимающим лекарственные препараты для профилактики и коррекции ранее выявленного метаболического синдрома. Однако, если врач считает, что исследование необходимо, то следует указать принимаемые пациентом лекарственные препараты на бланке заказа.
- Исследование не проводится лицам моложе 20 лет.
ОПИСАНИЕ ПАРАМЕТРОВ
|
Параметр |
Метод исследования |
Единицы измерения |
|
Окружность талии |
Прямое измерение при помощи сантиметровой ленты |
Сантиметр (см) |
|
Артериальное давление |
Измерение согласно правилам при помощи тонометра |
мм. рт. ст. |
|
№ 30 Триглицериды |
Гомогенный энзиматический колориметрический тест |
Единицы измерения: ммоль/л. Альтернативные единицы: мг/100 мл. Перевод единиц: мг/100 мл х 0,0113 => ммоль/л. |
|
№ 31 Холестерол общий |
Энзиматический (CHOD-PAP) |
Единицы измерения: ммоль/л. Альтернативные единицы: мг/дл. Перевод единиц: мг/дл х 0,026 => ммоль/л |
|
№ 32 Холестерол ЛПВП |
Гомогенный энзиматический колориметрический тест |
Единицы измерения: ммоль/л. Альтернативные единицы: мг/дл. Перевод единиц: мг/дл х 0,026 => ммоль/л. |
|
№ 33 Холестерол ЛПНП |
Расчёт по формуле Фридвальда (с использованием значений общего холестерола, холестерола-ЛПВП и триглицеридов). При уровне триглицеридов больше 4,5 ммоль/л холестерол ЛПНП определяют прямым методом |
Единицы измерения: ммоль/л. Альтернативные единицы: мг/дл. Перевод единиц: мг/дл х 0,0259 => ммоль/л. |
|
№ 16 Глюкоза |
Глюкозооксидазный (GOD-PAP) |
Единицы измерения в Независимой лаборатории ИНВИТРО: ммоль/л. Альтернативные единицы: мг/100 мл. Перевод единиц: мг/100 мл х 0,0555 => ммоль/л. |
С какой целью выполняют исследование «Проблемы веса: метаболический синдром (скрининговое первичное выявление)»
Комплекс тестов предназначен для пациентов, имеющих проблемы с весом.
Профильное исследование основано на оценке рекомендованных Всероссийским научным обществом кардиологов ключевых критериев метаболического синдрома (основного и дополнительных).
Материал для исследования
См. соответствующие тесты.
Метод определения
См. соответствующие тесты.
Интерпретация результатов
Интерпретация результатов исследований содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т. д.
Трактовка результатов исследования «Проблемы веса: метаболический синдром (скрининговое первичное выявление)»
Интерпретация результата исследования согласно целевым значениям для первичного скринингового выявления метаболического синдрома по версии ВНОК (сочетания критериев и варианты заключений, подтвержденные врачами-терапевтами ИНВИТРО)
ЦИФРОВЫЕ ОБОЗНАЧЕНИЯ КРИТЕРИЕВ
|
1 – увеличение окружности талии (гендерно) |
4 – снижение уровня холестерола липопротеидов высокой плотности – ЛПВП (гендерно) |
|
2 – повышение артериального давления |
5 – повышение уровня холестерола липопротеидов низкой плотности – ЛПНП |
|
3 – повышение уровня триглицеридов |
6 – повышение уровня глюкозы |
|
Сочетание критериев МС по версии ВНОК |
Заключение, генерируемое автоматически, проверено и принято врачом-терапевтом ООО «Независимая лаборатория ИНВИТРО» |
|
1+ два любых с 2 по 6 |
В соответствии с ключевыми критериями, рекомендованными Всероссийским Научным Обществом Кардиологов, выявлена вероятность наличия Метаболического синдрома. Рекомендуется консультация с лечащим врачом и регулярное лабораторное обследование, в т. ч. определение инсулинорезистентности (НОМА-индекса). Необходимо учитывать перечень лекарственных препаратов, принимаемых пациентом. |
|
1 |
В соответствии с ключевыми критериями, рекомендованными Всероссийским Научным Обществом Кардиологов, Метаболический синдром не выявлен. Внимание! Обнаружено отклонение при измерении окружности талии. Рекомендуется консультация с лечащим врачом и регулярное лабораторное обследование, в т. ч. определение инсулинорезистентности (НОМА-индекса) и проведение глюкозотолерантного теста. Необходимо учитывать перечень лекарственных препаратов, принимаемых пациентом. |
|
1 + 2 |
В соответствии с ключевыми критериями, рекомендованными Всероссийским научным обществом кардиологов, метаболический синдром не выявлен. Внимание! Обнаружено отклонение при измерении окружности талии и превышение величины артериального давления. Рекомендуется консультация с лечащим врачом и регулярное лабораторное обследование, в т. ч. определение инсулинорезистентности (НОМА-индекса) и проведение глюкозотолерантного теста. Необходимо учитывать перечень лекарственных препаратов, принимаемых пациентом. |
|
1+3 или 4 или 5 |
В соответствии с ключевыми критериями, рекомендованными Всероссийским Научным Обществом Кардиологов, Метаболический синдром не выявлен. Внимание! Обнаружено отклонение при измерении окружности талии и изменения в липидном обмене. Рекомендуется консультация с лечащим врачом и регулярное лабораторное обследование, в т. ч. определение инсулинорезистентности (НОМА-индекса) и проведение глюкозотолерантного теста. Необходимо учитывать перечень лекарственных препаратов, принимаемых пациентом. |
|
1+6 |
В соответствии с ключевыми критериями, рекомендованными Всероссийским научным обществом кардиологов, метаболический синдром не выявлен. Внимание! Обнаружено отклонение при измерении окружности талии и повышение уровня глюкозы (натощак). Рекомендуется консультация с лечащим врачом, регулярное лабораторное обследование и определение инсулинорезистентности (НОМА-индекса). Необходимо учитывать перечень лекарственных препаратов, принимаемых пациентом. |
|
2 |
В соответствии с ключевыми критериями, рекомендованными Всероссийским научным обществом кардиологов, метаболический синдром не выявлен. Внимание! Обнаружено превышение величины артериального давления. Рекомендуется консультация с лечащим врачом. Необходимо учитывать перечень лекарственных препаратов, принимаемых пациентом. |
|
2+3 или 4 или 5, а так же любое сочетание 2 + (с 3 по 5) |
В соответствии с ключевыми критериями, рекомендованными Всероссийским научным обществом кардиологов, метаболический синдром не выявлен. Внимание! Обнаружено превышение величины артериального давления и изменения в липидном обмене. Рекомендуется консультация с лечащим врачом и регулярное лабораторное обследование, в т. ч. определение инсулинорезистентности (НОМА-индекса) и проведение глюкозотолерантного теста. Необходимо учитывать перечень лекарственных препаратов, принимаемых пациентом. |
|
2 + 6 |
В соответствии с ключевыми критериями, рекомендованными Всероссийским научным обществом кардиологов, метаболический синдром не выявлен. Внимание! Обнаружено превышение величины артериального давления и повышение уровня глюкозы (натощак). Рекомендуется консультация с лечащим врачом и регулярное лабораторное обследование, определение инсулинорезистентности (НОМА-индекса). Необходимо учитывать перечень лекарственных препаратов, принимаемых пациентом. |
|
2+3 или 4 или 5, а так же их любое сочетание 2+(с 3 по 5) + обязательно 6 |
В соответствии с ключевыми критериями, рекомендованными Всероссийским научным обществом кардиологов, метаболический синдром не выявлен. Внимание! Обнаружено превышение величины артериального давления, изменения в липидном обмене и повышение уровня глюкозы (натощак). Рекомендуется консультация с лечащим врачом, регулярное лабораторное обследование и определение инсулинорезистентности (НОМА-индекса). Необходимо учитывать перечень лекарственных препаратов, принимаемых пациентом. |
|
3 или 4 или 5, а так же их любое сочетание (с 3 по 5) |
В соответствии с ключевыми критериями, рекомендованными Всероссийским научным обществом кардиологов, метаболический синдром не выявлен. Внимание! Обнаружены изменения в липидном обмене. Рекомендуется консультация с лечащим врачом и регулярное лабораторное обследование, в т. ч. определение инсулинорезистентности (НОМА-индекса) и проведение глюкозотолерантного теста. Необходимо учитывать перечень лекарственных препаратов, принимаемых пациентом. |
|
3 или 4 или 5, а так же их любое сочетание (с 3 по 5) + обязательно 6 |
В соответствии с ключевыми критериями, рекомендованными Всероссийским научным обществом кардиологов, метаболический синдром не выявлен. Внимание! Обнаружены изменения в липидном обмене и повышение уровня глюкозы (натощак). Рекомендуется консультация с лечащим врачом и регулярное лабораторное определение инсулинорезистентности (НОМА-индекса). Необходимо учитывать перечень лекарственных препаратов, принимаемых пациентом. |
|
Ни один из критериев не выявлен |
В соответствии с ключевыми критериями, рекомендованными Всероссийским научным обществом кардиологов, метаболический синдром не выявлен. |
Основная литература
- Баланова Ю. А. и др. Метаболический синдром и его ассоциации с социально-демографическими и поведенческими факторами риска в российской популяции 25-64 лет //Кардиоваскулярная терапия и профилактика. – 2020. – Т. 19. – №. 4. – С. 45-57.
- Беленков Ю. и др. Метаболический синдром: история развития, основные критерии диагностики //Рациональная фармакотерапия в кардиологии. – 2018. – Т. 14. – №. 5. – С. 757-764.
- Богданова О. Г., Мыльникова И. В. Метаболический синдром: ситуация в мире, клинико-диагностические критерии и факторы риска (обзор литературы) //Гигиена и санитария. – 2020. – Т. 99. – №. 10. – С. 1165-1169.
- Вильсон Н. И. и др. Метаболический синдром: эпидемиология, критерии диагностики, расовые особенности //Acta Biomedica Scientifica. – 2021. – Т. 6. – №. 4. – С. 180-191.
- Кытикова О. Ю. и др. Распространенность и биомаркеры метаболического синдрома //Ожирение и метаболизм. – 2021. – Т. 18. – №. 3. – С. 302-312.
- Москаленко О. Л. и др. Диагностика метаболического синдрома на современном этапе //Siberian Journal of Life Sciences and Agriculture. – 2019. – Т. 11. – №. 5-1. – С. 94-100.
- Мычка В. Б., Жернакова Ю. В., Чазова И. Е. Рекомендации экспертов всероссийского научного общества кардиологов по диагностике и лечению метаболического синдрома (второй пересмотр) //Доктор. ру. – 2010. – №. 3. – С. 15-18.
- Чазова И. Е. и др. Рекомендации по ведению больных с метаболическим синдромом. Клинические рекомендации Минздрава России //Кардиологический вестник. – 2013. – Т. 1. – С. 3-57.
- Чулков В. С. и др. Гендерные особенности патогенеза, профилактики и лечения метаболического синдрома //Артериальная гипертензия. – 2020. – Т. 26. – №. 4. – С. 371-382.
- de F. Rocha A. R. et al. Inflammatory biomarkers and components of metabolic syndrome in adolescents: a systematic review //Inflammation. – 2022. – Т. 45. – №. 1. – С. 14-30.
- Ebrahimi H. et al. Comparison of the accuracy of three diagnostic criteria and estimating the prevalence of metabolic syndrome: A latent class analysis //Journal of Research in Medical Sciences: the Official Journal of Isfahan University of Medical Sciences. – 2019. – Т. 24.
- Wang H. H. et al. Novel insights into the pathogenesis and management of the metabolic syndrome. – 2020.
- Zafar U. et al. Metabolic syndrome: an update on diagnostic criteria, pathogenesis, and genetic links //Hormones. – 2018. – Т. 17. – №. 3. – С. 299-313.