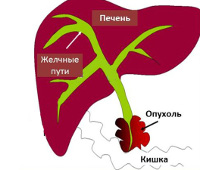
Механическая желтуха – состояние, при котором нарушается отток желчи из желчевыводящих путей в двенадцатиперстную кишку. Данная патология может быть вызвана различными заболеваниями. Значительную часть таких пациентов составляют люди с желчнокаменной болезнью и злокачественными опухолями.
Желчь представляет собой экзокринный секрет печени. Ее вырабатывают клетки-гепатоциты. Основные компоненты желчи: холестерин, билирубин (продукт разрушения гемоглобина эритроцитов) и соли желчных кислот. Примерно половина всего объема желчи поступает в кишку из печени через систему протоков, а вторая половина – из желчного пузыря.
По данным экспертов из США, заболеваемость механической желтухой составляет 5 случаев на 1000 человек. Жители Северной Европы страдают этой патологией чаще, чем жители Африки и Азии. У женщин обструкция желчевыводящих путей встречается значительно чаще, чем у мужчин.
Синонимы названия этого состояния – подпеченочная желтуха и обтурационная желтуха.

Наш эксперт в данной сфере:
Иванов Антон Александрович
Медицинский директор, врач онколог-хирург, хирург, химиотерапевт, кандидат медицинских наук
Записаться на прием
Причины появления
Самая частая причина механической желтухи – желчнокаменная болезнь (ЖКБ), когда камень блокирует желчевыводящие пути. Именно это заболевание чаще всего приводит к нарушению оттока желчи у людей до 30 лет. В возрасте 30–40 лет ЖКБ делит первое место среди причин со злокачественными опухолями:
- Рак поджелудочной железы. Злокачественные новообразования в 60% случаев возникают в головке органа. Рано или поздно они приводят к непроходимости общего желчного протока (холедоха) и механической желтухе.
- Холангиокарциномы – злокачественные опухоли желчевыводящих путей.
- Ампулярные карциномы развиваются в фатерове сосочке – месте впадения желчного протока в двенадцатиперстную кишку.
- Рак желчного пузыря, распространяющийся в общий желчный проток.
- Метастатические очаги в гепатобилиарной системе. Обычно это метастазы из органов пищеварительного тракта и молочной железы.
- Опухолевое поражение лимфатических узлов, расположенных в воротах печени.
После 40 лет злокачественные новообразования среди причин механической желтухи начинают преобладать над желчнокаменной болезнью. В редких случаях при ЖКБ встречается синдром Мириззи. При этом камень в желчном пузыре вклинивается в его шейку или пузырный проток, это приводит к воспалению и нарушению проходимости холедоха.
Другие причины, вызванные патологиями внепеченочных желчевыводящих путей, включают: стриктуры (сужения) желчных протоков в результате травм и осложнений операций, паразитарные заболевания, холангиопатию при туберкулезе и СПИДе, кисты холедоха.
Существует также ряд причин, связанных с поражением печени: гепатиты, циррозы, кисты, первичные и метастатические злокачественные опухоли, абсцессы (полости с гноем), побочные эффекты некоторых лекарственных препаратов и др.
Симптомы при механической желтухе
В норме значительная часть билирубина – продукта распада гемоглобина – обезвреживается в печени и выводится в составе желчи в кишечник, а затем покидает организм со стулом. При механической желтухе этот процесс нарушается. Большое количество билирубина поступает в кровоток, и из-за этого кожа, слизистые оболочки и белки глаз приобретают желтый оттенок. Может беспокоить кожный зуд. Билирубин не поступает в кишечник, но активно выводится с мочой, поэтому стул становится глинистым или бесцветным, а моча – более темной.
Другие возможные симптомы зависят от основного заболевания, вызвавшего нарушение оттока желчи. Иногда они возникают очень быстро, а иногда нарастают в течение месяцев:
- боли в верхней части живота справа;
- тошнота и рвота;
- лихорадка;
- потеря веса;
- снижение аппетита;
- увеличение живота;
- запоры, диарея.
В клинике MAMMA можно получить эффективную медицинскую помощь при механической желтухе. Наши врачи применяют наиболее современные методики, позволяющие полноценно и быстро восстановить отток желчи.
Запись на консультацию
круглосуточно
Диагностика
Обследование позволяет диагностировать механическую желтуху, установить ее причину, оценить степень патологических изменений в организме. Врач может назначить следующие исследования и анализы:
- Биохимическое исследование крови. Определяют уровни фракций билирубина, щелочной фосфатазы, гамма-глутамилтрансферазы и другие показатели.
- Общий анализ крови.
- Анализы на вирусные гепатиты.
- Определение в крови уровней онкомаркеров СА19-9, СЕА, АФП.
- Определение уровня билирубина в моче.
- Анализ кала на скрытую кровь – ее наличие может свидетельствовать о злокачественной опухоли в желудочно-кишечном тракте.
- УЗИ брюшной полости с допплерографией. Оно помогает оценить состояние желчных протоков, обнаружить в них камни, оценить кровоток. Обычно именно ультразвуковое исследование применяют первым среди инструментальных методов, так как оно простое, доступное и безопасное.
- Компьютерная томография может быть назначена по результатам УЗИ. Она позволяет получить больше информации, оценить состояние печени, головки поджелудочной железы.
- Сцинтиграфия желчного пузыря (HIDA-сканирование) помогает обнаружить обструкцию пузырного протока.
- Магнитно-резонансная холангиопанкреатография позволяет детально оценить состояние внутри- и внепеченочных желчных протоков.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) – эндоскопическая процедура. Во время нее вводят эндоскоп в двенадцатиперстную кишку, находят место впадения желчного протока, вводят в него катетер и заполняют желчевыводящие пути рентгеноконтрастным раствором, после чего выполняют снимки. Во время ЭРХПГ можно провести биопсию и выполнить лечебные манипуляции.
- ЭндоУЗИ – эндоскопическое исследование с помощью специального датчика на конце эндоскопа через стенку желудка и двенадцатиперстной кишки. В ряде случаев оно более информативно, чем обычное УЗИ через стенку живота.
- Иногда, если ЭРХПГ затруднена, проводят чрескожную чреспеченочную холангиографию. Суть ее та же, но доступ к желчным протокам получают не эндоскопически, а с помощью иглы через кожу под контролем рентгеноскопии.
Точная диагностика позволяет максимально полно оценить ситуацию, подобрать оптимальную программу лечения и наиболее эффективно устранить механическую желтуху. В клинике MAMMA доступны все наиболее современные диагностические процедуры.
Запись на консультацию
круглосуточно
Принципы лечения механической желтухи
Лечение в первую очередь зависит от причин механической желтухи и состояния пациента. В легких случаях все процедуры можно выполнить амбулаторно. При тяжелых состояниях, таких как печеночная дисфункция, сепсис, требуется лечение в стационаре.
Диета при механической желтухе
Соблюдение диеты благотворно влияет на состояние печени и организма в целом, но одним только правильным питанием обойтись нельзя. Всегда нужно проводить лечение, направленное на причину этого состояния, устранить препятствие для оттока желчи.
При механической желтухе рекомендуется ограничить потребление соли, жирной и жареной пищи, рафинированных сахаров. Необходимо потреблять достаточный объем жидкости – средняя норма для взрослых составляет 2 литра в сутки. Но тут всё индивидуально, важно проконсультироваться с врачом, особенно для людей с заболеваниями почек и сердечно-сосудистой системы.
Рекомендуемые продукты:
- фрукты и овощи;
- чай, особенно зеленый – в нем содержится много антиоксидантов;
- цельнозерновые продукты;
- постные белковые продукты: бобы, нежирная рыба, белое мясо птицы.
Более подробные рекомендации по поводу питания даст лечащий врач. Пациенты, проходящие лечение в клинике MAMMA, получают полноценное здоровое питание в соответствии с особенностями их заболеваний и функциональными возможностями организма.
Медикаментозное лечение
Консервативная терапия находит ограниченное применение в лечении механической желтухи. Она эффективна только при некоторых заболеваниях. Например, при злокачественных новообразованиях может быть показана химиотерапия в сочетании с лучевой терапией, хирургическим вмешательством. При паразитарных заболеваниях применяют противопаразитарные препараты.
Для борьбы с кожным зудом применяют препараты холестирамин и колестипол.
Хирургическое лечение
При желчнокаменной болезни, если размер камня менее 1,5 см, проводят сфинктеротомию: рассекают мышцу-сфинктер, находящуюся в месте впадения желчного протока в двенадцатиперстную кишку. После этого камень можно извлечь. Вмешательство выполняют эндоскопическим способом.
Если камень более 1,5 см, то сфинктеротомию дополняют литотрипсией (камень дробят, прежде чем извлечь). Может быть выполнена холедохотомия: общий желчный проток вскрывают, находят камни и удаляют их. Во время холедоходуоденостомии и холедохоеюностомии, соответственно, создают анастомоз (сообщение) между желчным протоком и двенадцатиперстной или тощей кишкой для оттока желчи. В некоторых случаях показано удаление желчного пузыря (холецистэктомия).
При злокачественных новообразованиях во всех случаях, когда это возможно, хирурги стараются полностью удалить опухоль. Тип операции зависит от того, в каком месте находится опухолевый процесс:
- При раке головки поджелудочной железы выполняют операцию Уиппла. Во время нее удаляют головку поджелудочной железы, участок двенадцатиперстной кишки, часть общего желчного протока и желчный пузырь. Иногда также необходимо удалить часть желудка.
- При операбельном раке печени проводят резекцию – удаляют пораженную опухолью часть органа. В некоторых случаях показана трансплантация печени.
- При раке желчного пузыря его удаляют, выполняют резекцию печени и удаляют близлежащие лимфоузлы.
При неоперабельном раке проводят дренирующие вмешательства. В некоторых случаях накладывают анастомоз между желчевыводящими путями и кишкой.
Запись на консультацию
круглосуточно
Дренирование при механической желтухе
Дренирующие вмешательства чаще всего применяются в качестве паллиативного лечения при неоперабельных злокачественных опухолях. Их цель – не избавить человека от онкологического заболевания, а восстановить отток желчи, тем самым улучшив состояние и продлив жизнь.
Техника проведения наружного дренирования
При наружном дренировании желчь выводят наружу. Процедуру проводят в специально оборудованной рентгенооперационной. Ее можно выполнить амбулаторно.
Во время процедуры врач проводит местную анестезию и под контролем рентгеноскопии вводит иглу в желчные протоки через стенку живота. Затем в желчные протоки вводят рентгеноконтрастный препарат, чтобы на снимках были хорошо видны их контуры и место сужения. В протоки устанавливают дренажную трубку так, чтобы ее конец находился выше места сужения. Второй конец остается снаружи, его соединяют со специальным мешком для оттока желчи.
Наружное дренирование эффективно восстанавливает отток желчи, но метод имеет некоторые недостатки. Конец дренажной трубки с мешком находится снаружи, он может мешать пациенту в повседневной жизни. Если нечаянно задеть дренаж, то он может сместиться, перестать выполнять свои функции. Кроме того, в кишку не поступают желчные кислоты и другие ценные компоненты желчи.
Внутреннее дренирование
Внутреннее дренирование выполняют во время ЭРХПГ. Это эндоскопическая процедура. В настоящее время для восстановления оттока желчи применяют стенты – короткие трубочки с сетчатой стенкой из металла или полимерного материала. Стент устанавливают в заблокированном участке желчного протока, он остается в желчевыводящих путях, расширяет их просвет и восстанавливает проходимость.
Во время процедуры вводят эндоскоп в двенадцатиперстную кишку, находят место впадения общего желчного протока, заводят в него катетер и заполняют рентгеноконтрастным раствором, чтобы выявить место сужения. Выполняют баллонную дилятацию: в месте сужения на конце катетера раздувают баллончик, чтобы расширить проток. Затем в этом месте устанавливают стент.
Помимо эффективности в лечении механической желтухи, преимущества современных стентов в том, что они хорошо удерживаются в нужном месте, могут длительно выполнять свои функции. Они полностью находятся внутри организма и не мешают больному в повседневной жизни. При этом процедура малоинвазивная, и ее хорошо переносят пациенты, которым противопоказаны другие хирургические вмешательства из-за плохого состояния здоровья.
Установкой стентов в желчные протоки занимаются интервенционные хирурги. В клинике MAMMA работают такие специалисты, и они обладают большим опытом.
Наружно-внутреннее дренирование
При наружно-внутреннем дренировании в желчные протоки устанавливают длинную трубку со множеством боковых отверстий в стенке. По ним желчь оттекает в двух направлениях: один конец трубки находится в двенадцатиперстной кишке, а второй выходит наружу и соединяется с мешком. Преимущество по сравнению с наружным дренированием в том, что часть желчи оттекает в кишку.
Почему необходимо при первых же симптомах обращаться к врачам?
Механическая желтуха сама по себе негативно влияет на организм, вызывает интоксикацию, грозит осложнениями. Особенно опасно это состояние у онкологических больных. Оно ухудшает прогноз. Его необходимо устранить как можно быстрее.

Наш эксперт в данной сфере:
Иванов Антон Александрович
Медицинский директор, врач онколог-хирург, хирург, химиотерапевт, кандидат медицинских наук
Записаться на прием
Последствия и прогноз при механической желтухе
Прогноз зависит от причины. Например, при желчнокаменной болезни после удаления камня наступает выздоровление, но в будущем камни могут появиться снова, особенно если пациент не придерживается диеты и не соблюдает других рекомендаций врача. При онкологических заболеваниях нарушение оттока желчи зачастую свидетельствует о поздних стадиях злокачественного процесса. Ремиссии в большинстве таких случаев добиться уже не удается, но своевременное лечение помогает улучшить состояние пациента и продлить его жизнь. Прогноз в каждом конкретном случае следует обсудить с лечащим врачом.
Возможные осложнения
- При значительной обструкции желчевыводящих путей, если ничего не предпринимать примерно в течение месяца, начинается повреждение клеток печени. Это приводит к вторичному циррозу.
- Застой желчи приводит к тому, что в ней размножаются болезнетворные микроорганизмы и развивается воспаление желчных протоков – холангит. В перспективе это способно привести к сепсису и смерти.
- Из-за того, что соли желчных кислот не попадают в кишечник, нарушается всасывание жиров, развивается стеаторея (выделение жира с калом). Организм перестает усваивать жирорастворимые витамины A, D, E и K.
- Стойкий застой желчи приводит к кожному ксантоматозу – отложению холестерина в коже. Также он может откладываться в костях, периферических нервах.
- Нарушение функции печени приводит к ухудшению свертываемости крови, повышенной кровоточивости.
- При нарастании поражения печени развивается осложнение со стороны центральной нервной системы – печеночная энцефалопатия.
Профилактика
Профилактика направлена на заболевания, которые приводят к механической желтухе. Например, от желчнокаменной болезни помогает защититься здоровое питание (рекомендации примерно те же, что мы описывали выше в разделе о лечении), физическая активность, поддержание нормального веса. В профилактике злокачественных опухолей эти меры тоже имеют значение, а также важно защищаться от вирусных гепатитов. Предотвратить гепатит B помогает вакцинация, а гепатит C – защищенные половые контакты, использование стерильных шприцев и других медицинских инструментов, оборудования в тату- и пирсинг-салонах.
Запись на консультацию
круглосуточно
Механическая желтуха — желтушный синдром, связанный с нарушением выделения конъюгированного билирубина в просвет кишечника. Проявляется иктеричностью кожи, слизистых, склер, болезненностью в правой подреберной области и эпигастрии, диспепсическими явлениями, ахоличным калом и бурой мочой, холемическим кожным зудом. Диагностируется с помощью биохимического анализа крови, УЗИ гепатобилиарной системы, МСКТ брюшной полости, РХПГ. Для лечения применяется комплексная медикаментозная терапия, хирургические методы временного и постоянного восстановления тока желчи (литотрипсия, стентирование, дренирование, стомирование и др.).
Общие сведения
Синдром механической (подпеченочной, обтурационной, компрессионной, застойной) желтухи — вторичное патологическое состояние, осложняющее течение других заболеваний брюшной полости. У 20% пациентов расстройство связано с наличием желчнокаменной болезни, у 67% — с онкопатологией, у 3% — с другими причинами. До 30 лет желтушный синдром обычно вызывается холецистолитиазом, с 30 до 40 лет соотношение случаев неопухолевой и опухолевой механической желтухи составляет 1:1, после 40 лет преобладают онкологические этиологические факторы. До 82% составляют женщины, у которых холестаз возникает преимущественно на фоне ЖКБ. У мужчин чаще выявляется опухолевая обтурация (до 54% случаев).
Механическая желтуха
Причины механической желтухи
Подпеченочный холестаз — полиэтиологическое синдромальное состояние, вызванное нарушением оттока желчи из печени. У большинства пациентов застой желчи обусловлен механической обтурацией, реже непроходимость желчевыводящих путей имеет динамическое (функциональное происхождение). Специалисты в сфере гастроэнтерологии, гепатологии, хирургии выделяют следующие группы причин подпеченочной желтухи:
- Аномалии развития. Нормальная экскреция желчи становится невозможной при врожденной атрезии желчевыводящих путей. Препятствиями для желчевыделения могут служить кисты общего желчного протока, дуоденальные дивертикулы, расположенные вблизи фатерова соска. Отток желчи существенно замедляется при гипоплазии желчных ходов.
- Невоспалительная патология желчных путей. Подпеченочный холестаз возникает при холангиолитиазе, осложнившем ЖКБ. Нарушение проходимости желчных путей наблюдается при обтурации большого дуоденального сосочка вколоченными камнями, его стенозе, рубцовых стриктурах желчных протоков, сдавливании холедоха кистой головки поджелудочной железы.
- Воспалительные процессы. К значительному сужению или перекрытию путей оттока желчи приводят холангит, острый холецистит, осложнившийся спаечным перипроцессом, панкреатит, острый папиллит. Во всех этих случаях физиологический отток желчи замедляется вследствие отека стенки протоков, паренхимы органов, механического сдавления спайками.
- Объемные образования. При раке головки панкреатической железы, фатерова сосочка, печеночных протоков и холедоха, папилломатозе желчных ходов создаются условия для стойкой механической обтурации желчных путей. Аналогичная ситуация возникает при расположении в воротах печени лимфом, метастатически пораженных лимфатических узлов.
У некоторых пациентов причиной подпеченочной желтухи становятся паразитарные заболевания – желчные ходы могут сдавливаться извне эхинококковыми и альвеококковыми кистами, а попадание гельминтов в просвет протоков приводит к механической обтурации. Крайне редко холестаз развивается из-за сдавления большого дуоденального соска при отеке поджелудочной железы или его закупорке слизистой пробкой, желчной «замазкой».
Патогенез
Пусковым моментом развития механической желтухи является застой желчи, связанный с отсутствием, недоразвитием желчных ходов, их сужением, обтурацией изнутри или сдавливанием извне. При холестазе наблюдается обратное всасывание связанного билирубина в лимфатическую систему, а затем в кровоток через стенки желчных ходов, сообщения между желчными капиллярами и перисинусоидальными пространствами. В результате в крови повышается содержание прямого билирубина, холестерина, возникает холемия, кожа и слизистые приобретают желтый цвет, окрашиваясь желчными пигментами.
За счет выделения водорастворимого конъюгированного билирубина почками моча приобретает характерную темную окраску («цвет пива»), в ней появляются желчные кислоты. Застой усугубляется внутрипеченочной желчной гипертензией. При достижении уровня 270 мм вод. ст. желчные капилляры расширяются, их стенки повреждаются, что способствует попаданию компонентов желчи непосредственно в кровоток. Вторичное поражение гепатоцитов сопровождается нарушением захвата и конъюгации непрямого билирубина, что приводит к увеличению его уровня в плазме. Поскольку при полной механической обтурации желчь не поступает в кишечник и не подвергается дальнейшей трансформации, в кале и моче не определяется уробилин. Из-за отсутствия стеркобилина стул становится обесцвеченным.
Симптомы механической желтухи
Основными признаками заболевания являются интенсивное желтое окрашивание кожных покровов, слизистых и склер, тупые, постепенно усиливающиеся боли в правом подреберье и эпигастральной области, диспепсические расстройства (тошнота, рвота, снижение аппетита). Патогномоничный симптом механической обструкции желчевыводящих протоков — обесцвечивание кала, сочетающееся с темной окраской мочи. У большинства больных развивается сильный кожный зуд, который не поддается медикаментозной терапии. При желтухе, связанной с воспалительными процессами в желчных протоках, может выявляться гипертермия. При опухолевой природе заболевания у пациентов наблюдается резкая потеря массы тела вплоть до кахектического состояния.
Осложнения
Угнетение дезинтоксикационной функции печени при желтухе приводит к накоплению в крови аммиака, ацетальдегидов, что проявляется в виде синдрома эндотоксемии. В результате нарушается микроциркуляция, происходят дистрофические изменения в органах, в тяжелых случаях возникает ДВС-синдром. Самое опасное осложнение механической желтухи — формирование печеночно-почечной недостаточности, которая является частой причиной смерти пациентов. Вследствие проникновения токсинов в головной мозг через гематоэнцефалический барьер формируется печеночная энцефалопатия, которая проявляется ухудшением когнитивных функций, нарушениями сознания, дискоординацией движений. Избыточное накопление желчных кислот также может приводить к изменению свойств сурфактанта и нарушениям газообмена в легких.
Диагностика
Постановка диагноза механической желтухи не представляет затруднений при наличии характерной клинической картины. Диагностический поиск направлен на оценку тяжести состояния пациента и выявление основного заболевания, которое привело к блокировке выведения желчи. План обследования включает следующие лабораторные и инструментальные методы:
- Биохимический анализ крови. Основной признак – значительное (в несколько раз) повышения уровня прямого билирубина. Также при желтухе наблюдается возрастание показателей щелочной фосфатазы и холестерина, что указывает на синдром холестаза. Иногда отмечается увеличение печеночных трансаминаз, альдолазы, лецитина, липопротеинов.
- УЗИ печени и желчного пузыря. Ультразвуковое исследование позволяет обнаружить структурные изменения печеночной паренхимы (повышение или снижение эхогенности ткани), утолщение стенки желчного пузыря, дилатацию протоков. При сонографии определяют конкременты, которые вызывают механический блок выделения желчи в кишечник.
- МСКТ органов брюшной полости. При помощи послойного исследования тонкими срезами (0,625 мм) с последующим трехфазным контрастным усилением визуализируют взаимное расположение и размеры печени, поджелудочной железы, желчного пузыря. Компьютерная томография дает возможность выявить камни и новообразования, вызывающие развитие желтухи.
- Ретроградная холангиопанкреатография. Внутривенное контрастирование желчевыводящих протоков проводится для обнаружения конкрементов, которые на холангиограмме представлены в виде теней. При наличии противопоказаний возможно выполнение чрескожной холангиографии, особо ценной при подозрении на опухолевую природу желтухи.
В клиническом анализе крови зачастую обнаруживается повышение СОЭ до 20 мм/час и умеренный лейкоцитоз, может наблюдаться снижение эритроцитов и гемоглобина. Дополнительно проводят исследование крови на альфа-фетопротеин, концентрация которого повышается при наличии злокачественного новообразования. В лабораторном анализе мочи при механической закупорке желчевыводящих путей отсутствует уробилин. При затруднениях в постановке диагноза производят лапароскопию.
Дифференциальную диагностику осуществляют с печеночной и гемолитической желтухой, врожденными ферментопатиями, сопровождающимися повышением уровня билирубина в крови (синдромом Жильбера, Дабина-Джонсона), желтушностью кожи при длительном приеме акрихина. Помимо наблюдения гастроэнтеролога или гепатолога больному рекомендован осмотр абдоминального хирурга, инфекциониста, невропатолога, гематолога, онколога, анестезиолога-реаниматолога.
Лечение механической желтухи
На первом этапе при подпеченочном холестазе назначается комплексная терапия, позволяющая ликвидировать застой желчи, купировать эндотоксикацию и стабилизировать состояние пациента. Схема медикаментозного лечения включает гепатопротекторы, аминокислоты, репаранты, анаболические средства, витаминные препараты. В более тяжелых случаях обтурационной желтухи целесообразно применение кортикостероидов, инфузионной терапии с массивным вливанием коллоидных и кристаллоидных растворов, кровезаменителей. При выраженной интоксикации рекомендованы гемосорбция, плазмаферез, гемодиализ.
Для профилактики острых гастроинтестинальных язв назначают блокаторы протонной помпы, антацидные и обволакивающие средства. При риске развития острого холангита показано введение карбапенемов, цефалоспоринов 3-4 поколения и других антибактериальных средств широкого спектра действия, способных проникать в желчь. Для экстренной декомпрессии желчных путей используют хирургические подходы:
- Малоинвазивные инструментальные вмешательства. Эффективными способами устранения включений, блокирующих желчевыделение, являются литотрипсия конкрементов желчных протоков, эндоскопическое удаление камней в сочетании с ретроградной панкреатохолангиографией и рассечением устья фатерова соска, назобилиарное дренирование при РПХГ. При наличии стриктур и стенозе применяются эндоскопические техники — стентирование холедоха, бужирование желчных протоков, баллонная дилатация сфинктера Одди. Чрескожное транспеченочное дренирование желчевыводящих ходов позволяет выполнить декомпрессию при невозможности проведения манипуляции через эндоскоп.
- Операции на билиарной системе. Показаниями для прямых хирургических вмешательств на высоте желтухи являются сочетание желтушного синдрома с острым панкреатитом, случаи механической обтурации при поражении холедоха. При сохраненной проходимости пузырного протока для отведения желчи выполняется открытая, лапароскопическая, пункционная холецистостомия. Осуществление холедохотомии обеспечивает восстановление проходимости общего желчевыводящего протока. При сложной патологии с поражением нескольких органов более эффективным методом декомпрессии желчевыводящей системы может стать наружное дренирование желчных путей по Холстеду, Керру.
После стабилизации состояния пациента для окончательного устранения предпосылок механической обтурации путей желчевыделения на втором этапе лечения патологии, осложнившейся подпеченочной желтухой, применяют хирургические методы. При обструкции камнем общего протока производят холедохолитотомию — радикальное вмешательство, позволяющее восстановить желчевыделение. Извлечению камня может предшествовать холецистэктомия, проведенная наиболее подходящим для конкретного больного способом (лапароскопическая, открытая, SILS-операция, вмешательство из мини-доступа). При локальной злокачественной неоплазии показана холецистэктомия с резекцией ложа желчного пузыря и лимфодиссекцией.
Наложение билиодигестивных анастомозов (холедоходуоденостомия, холедохоэнтеростомия, холецистогастростомия, холецистодуоденостомия, холецистоэнтеростомия) используют при опухолевых процессах и грубой рубцовой деформации желчных протоков. Объем оперативного лечения при обструктивной гепатобилиарной, гастроинтестинальной и других видах хирургической патологии выбирают с учетом соответствующих медицинских протоколов.
Прогноз и профилактика
Вероятность полного выздоровления зависит от тяжести основного заболевания и наличия интеркуррентных патологий. При своевременном лечении смертность не превышает 5%, прогноз относительно благоприятный. При вынужденном проведении оперативного вмешательства на высоте механической желтухи уровень летальности достигает 10-30%. Меры специфической профилактики не разработаны. Для предупреждения развития желтухи необходимо осуществлять раннюю диагностику и адекватную терапию состояний, которые могут вызывать механическую закупорку холедоха, фатерова соска, выполнять плановую санацию при наличии в полости желчного пузыря мелких конкрементов.
Острый холецистит
Версия: Клинические рекомендации РФ 2021 (Россия)
Категории МКБ:
Камни желчного пузыря с острым холециститом (K80.0), Острый холецистит (K81.0), Прободение желчного пузыря (K82.2)
Разделы медицины:
Хирургия
Общая информация
Краткое описание
Общероссийская общественная организация «Российское общество хирургов»
Клинические рекомендации
Острый холецистит
Возрастная группа: взрослые
Год утверждения: 2021
Определение заболевания или состояния (группы заболеваний и состояний)
Острый холецистит – острое воспаление желчного пузыря, сопровождающееся местной и системной воспалительной реакцией или угрозой ее возникновения.
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем.
К80.0 камни желчного пузыря с острым холециститом
К81.0 острый холецистит
К82.2 прободение желчного пузыря
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 500 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
Классификация заболевания или состояния (группы заболеваний и состояний)
В основе классификаций ОХ, как правило, лежит клинико-морфологический принцип – зависимость клинических проявлений заболевания от патологоанатомических изменений в ЖП, брюшной полости и характера изменений во внепеченочных желчных протоках [1-4]. В 2007 г. Токийским соглашением по острому холециститу в классификационные принципы была добавлена тяжесть течения заболевания [12]. Суммируя все имеющиеся предложения по вопросам классификации ОХ, можно условно выделить основные их принципы (табл. 2).
Таблица. 2 Классификационные принципы острого холецистита
Примечание: Классификация ОХ по тяжести течения заболевания описана в Приложении Г4.
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний и состояний)
Острый холецистит (ОХ) является самым частым осложнением желчекаменной болезни (ЖКБ). Примерно в 90% наблюдений острый холецистит развивается на фоне ЖКБ, а в 10% – при отсутствии камней в желчном пузыре и поэтому обозначается как острый бескаменный холецистит (сосудистый, ферментативный, паразитарный, пр.). Острый бескаменный холецистит нередко развивается у людей пожилого возраста и сопровождается большим числом осложнений и более высокой летальностью.
Основной причиной возникновения острого воспаления и некробиотических процессов в стенке ЖП является повышение внутрипузырного давления до 200-300 мм вод. ст. Как правило (90 — 95%), оно возникает из-за нарушения оттока желчи из желчного пузыря (ЖП) и воспалительного экссудата в результате обтурации камнем, комочком слизи, желчным сладжем и др. В патогенезе заболевания (острого воспаления) важное значение придают лизолецитину (конвертируется из лецитина желчи фосфолипазой А, высвобождающейся при травме слизистой ЖП) и повышенной продукции простагландинов Е и F1a. Возникновение внутрипузырной гипертензии является главным фактором в уменьшении кровоснабжения слизистой ЖП. Снижение гемоперфузии стенки (особенно в пожилом и старческом возрасте) способствует нарушению слизистого барьера, проникновению и росту аэробных и анаэробных микроорганизмов, что, в свою очередь, увеличивает воспалительную экссудацию в просвет органа. Процесс экссудации ведет к увеличению внутрипузырного давления, сдавлению внутристеночных сосудов, нарушению микроциркуляции и ишемии стенки желчного пузыря, выделению воспалительного экссудата в его просвет. Таким образом, формируется патофизиологический порочный «замкнутый круг». У 10-15% пациентов ишемия стенки ЖП, развивающаяся на фоне внутрипузырной гипертензии, приводит к некрозу, перфорации, подпеченочному, внутрипеченочному или поддиафрагмальному абсцессам, местному или распространенному перитониту. При газообразующей флоре возникает эмфизематозный ЖП.
Чаще других в желчи выявляют: Escherichia coli (27%), Klebsiella (16%), Enterococcus (15%), разновидности Streptococcus (8%), разновидности Enterobacter (7%) и Pseudomonas aeruginosa (7%). При бактериологическом исследовании крови обнаруживают аналогичный спектр микрофлоры: Escherichia coli (59%), Klebsiella (16%), Pseudomonas aeruginosa (5%) и Enterococcus (4%). Кроме того, часто встречается полимикробная инфекция – в культурах желчи (30-87%) и менее часто – в крови (6-16%) [1-8].
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний и состояний)
В структуре госпитализируемых пациентов с острыми заболеваниями органов брюшной полости ОХ занимает второе место (24,4%) после острого аппендицита (26,4%), а холецистэктомия (ХЭ) — в структуре экстренных и неотложных операций (25,3%) после аппендэктомии (42,5%) [9]. В США ежегодно ХЭ подвергается от 350 тыс. до 500 тыс. человек, летальность в случаях острого холецистита варьирует от 0,4 до 3,0% [10].
В России госпитализируется в течение года более 160 тыс. пациентов с ОХ, оперируется почти 100 тыс. пациентов (табл. 1). Заболеваемость ОХ в 2018 г. в стране составила 145 случаев на 100 тыс. взрослого населения. Хирургическая активность при ОХ, начиная с 2000 г. (48,5%), достигла максимального уровня в 2018 г. – 62,7%, при снижении послеоперационной летальности за тот же период времени с 2,6% до 1,2%. При статистическом сравнении госпитальной летальности и уровня хирургической активности по федеральным округам РФ в 2019 г. выявлена умеренная обратная корреляционная связь [11].
Таблица 1. Динамика статистических показателей острого холецистита в России
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний и состояний)
Клинические проявления ОХ зависят от патоморфологической картины воспаления ЖП, наличия и распространенности перитонита, а также сопутствующих изменений в желчных протоках. Вследствие многообразия симптоматики заболевания, возможны диагностические трудности и ошибки.
Развитию острого калькулезного холецистита обычно предшествует приступ желчной колики, спровоцированный употреблением жирной пищи, большим перерывом в еде, тряской ездой и резкими изменениями положения тела. При сборе анамнеза 45-80 % таких пациентов сообщают о наличии в прошлом подобных приступов. Продолжительность колики, приводящая к развитию ОХ, обычно превышает несколько часов. При развитии ОХ боль нарастает, захватывая правое подреберье и эпигастральную область, может иррадиировать в межлопаточную область, правую лопатку или плечо. Боль по характеру постоянная или схваткообразная, тупая, иногда мучительная. Присоединяются признаки раздражения брюшины — усиление боли при сотрясении брюшной стенки и глубоком вдохе. Возможны рвота, вздутие живота и одышка вследствие вынужденного ограничения глубины вдоха. При пальпации определяются характерные симптомы (Приложение Г1, табл. 1 и 2). Наблюдается лихорадка низких градаций, реже – высокая с ознобом. Позднее возможно присоединение желтухи вследствие вовлечения в воспаление прилегающей ткани печени, желчных протоков и лимфоузлов. Признаки разлитого перитонита определяются при перфорации ЖП.
В большинстве случаев продолжительность острого холецистита составляет 1-4 дня.
Возможно самопроизвольное стихание воспалительного процесса или его прогрессирование с развитием жизнеугрожающих осложнений. У 10–30% пациентов с острым холециститом развиваются гангрена, эмпиема или перфорация ЖП; возможно развитие восходящего холангита.
Вариабельность симптомов острого холецистита весьма значительна, в связи с чем исключить это заболевание на основании только клинических данных весьма затруднительно.
При развитии признаков механической желтухи, острого холангита или острого панкреатита следует исключить сопутствующий холедохолитиаз.
Острый холангит развивается у пациентов с холедохолитиазом и в классических случаях проявляется триадой Шарко – болью и наличием болезненности при пальпации в правом верхнем квадранте живота, гектической лихорадкой с ознобами, и механической желтухой.
При остром бескаменном холецистите симптомы аналогичны проявлениям острого калькулезного холецистита. Однако с учетом того, что он чаще развивается на фоне тяжелого основного заболевания, могут одновременно выявляться спутанность сознания, существенные изменения гемодинамики; в большей степени характерно развитие динамической кишечной непроходимости. Вследствие многообразия симптоматики заболевания, возможны диагностические трудности и ошибки.
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний), медицинские показания и противопоказания к применению методов диагностики
Критерии установления диагноза
Диагноз острый холецистит устанавливается на основании следующих данных:
— клинических (боль в правом подреберье);
— лабораторных (увеличение лейкоцитов крови более 10•109/л с увеличением числа нейтрофильных и палочкоядерных форм);
— инструментальных (характерные ультразвуковые признаки ОХ: увеличение размеров ЖП; утолщение стенки более 3 мм с признаками ее отека и нарушением эхоструктуры; наличие блокирующего конкремента в шейке желчного пузыря в случае острого калькулезного холецистита; наличие перивезикального жидкостного скопления).
Дифференциальный диагноз при подозрении на ОХ включает ряд экстра- и интраабдоминальных заболеваний:
правосторонняя нижнедолевая пневмония;
инфаркт миокарда;
опоясывающий лишай;
язвенная болезнь в ст. обострения;
перфоративная язва;
острый панкреатит;
гепатит;
острая кишечная непроходимость;
острый аппендицит.
Диагностический алгоритм при подозрении на ОХ не отличается от такового при синдроме острых болей в верхней половине живота. В диагностически сложных случаях, исчерпав все неинвазивные методы исследования, необходимо прибегать к диагностической лапароскопии, а при невозможности ее реализации или неинформативности – к лапаротомии.
- Клинические симптомы ОХ рекомендуется определять у всех пациентов с синдромом острой боли в верхней половине живота до инструментально-лабораторного обследования [7,12-15].
Уровень убедительности рекомендации В (Уровень достоверности доказательств – 1)
Комментарий. На основании физикального обследования диагноз ОХ не может быть достоверно установлен или отвергнут [7,12-15].
- Пациентам с ОХ при окончательной формулировке диагноза рекомендуется использовать классификацию и диагностические критерии Токийского соглашения (Tokyo guidelines (2007, 2013) [12,14].
Уровень убедительности рекомендации В (Уровень достоверности доказательств – 2)
Комментарии. Шкала оценки вероятности наличия острого холецистита, и классификация по степени тяжести острого холецистита предложена Токийским соглашением международной группы хирургов в 2013 г. (TG13), основана на наличии у пациентов определенных форм (степеней) различной тяжести ОХ (Приложение Г1, табл. 4 и 5).
- Пациентам с ОХ при обследовании рекомендуется сочетать клинические и лабораторные данные с результатами лучевых исследований для получения максимально объективной диагностической картины [7,23,44-45].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 5)
Комментарий. Сочетание клинических данных и результатов УЗИ может улучшить точность диагностики. Показана чувствительность 74% и специфичность 62% при сочетании положительного симптома Мерфи, повышенного количества нейтрофилов, а также положительного результата УЗИ [27]. Другое исследование показало 97% чувствительности и 76% специфичности при сочетании повышенного уровня С-реактивного белка и данных УЗИ [46]. Выявление любых 2-х из 3-х критериев (А – признаки блокады желчного пузыря, В – симптомы раздражения брюшины или перитонизма в правом подреберье, С – лабораторные признаки воспалительной реакции) у пациентов с ЖКБ соответствуют вероятности гнойно-деструктивных изменений в желчном пузыре в 90%, а всех 3-х – в 95% наблюдений [47].
Жалобы и анамнез
Характерные для пациентов с острым холециститом жалобы и данные анамнеза указаны в разделе Клиническая картина.
Физикальное обследование
Характерные для пациентов с острым холециститом данные физикального обследования приведены в Приложении Г1 (табл.1 и 2).
Лабораторные диагностические исследования
- Пациентам с клиническими проявлениями ОХ рекомендуется лабораторное обследование, являющееся вспомогательным методом, позволяющим определить тяжесть состояния [15-21].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 1)
Комментарии: ни один лабораторный анализ, равно как и их сочетание, не позволяют достоверно поставить или отвергнуть диагноз ОХ.
- Пациентам с клиническими проявлениями ОХ рекомендуется выполнить общий (клинический) анализ крови с целью определения выраженности воспалительных изменений [1-8, 15].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 1)
Комментарии: При ОХ не существует специфических изменений в анализах крови, однако, показатель лейкоцитов крови более 10•109/л с увеличением числа нейтрофильных и палочкоядерных форм является полезным для подтверждения имеющегося воспалительного процесса в ЖП. Вместе с тем, лейкоцитоз является ненадежным индикатором – ряд исследований показал, что только у 60% пациентов с ОХ он был выше 11•109/л. Число лейкоцитов более 15•109/л может указывать на перфорацию или гангрену ЖП.
- Пациентам с клиническими проявлениями ОХ рекомендуется выполнить анализ крови биохимический общетерапевтический с определением уровня С-реактивного белка, билирубина, щелочной фосфатазы, аланинаминотрансферазы, аспартатаминотрансферазы в крови с целью диагностики синдрома холестаза [1-8, 19, 20,131].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 1)
Комментарий.
Для оценки тяжести состояния пациента необходимо также проводить исследование уровня мочевины в крови, исследование уровня общего билирубина и уровня билирубина связанного (конъюгированного) в крови, определение активности аспартатаминотрансферазы в крови, определение активности аланинаминотрансферазы в крови, определение активности гамма-глютамилтрансферазы в крови, определение активности щелочной фосфатазы в крови, исследование кислотно-основного состояния и газов крови, определение активности панкреатической амилазы в крови и исследование уровня глюкозы в крови.
При ОХ, как правило, происходит их умеренное повышение: активность АЛТ в крови бывает увеличенной у половины пациентов, величина АСТ отмечается больше нормы у 60%, ЩФ увеличивается в 70-80% случаев, билирубин – в 60%. Фактически, на уровень ферментов влияет воспаление ЖП, которое может осложниться острым гепатоцеллюлярным повреждением. Кроме того, отмечаются и другие тенденции (статистически недостоверные) в изменениях биохимических показателей крови. Так, гиперферментемия при ОХ бывает более выраженной у пациентов с развитием внутрипеченочных гнойно-септических осложнений, а гипергликемия может встречаться у пациентов с околопузырными абсцессами [16-21].
- Пациентам с клиническими проявлениями ОХ рекомендуется определение активности амилазы в крови и исследование уровня глюкозы в крови с целью исключения билиарного панкреатита и сопутствующего сахарного диабета [1-8].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 5)
Комментарий. Показатели биохимического анализа крови имеют большое значение в диагностике сопутствующего острого панкреатита и сахарного диабета. Повышение активности сывороточной амилазы может свидетельствовать о развитии билиарного панкреатита.
- Для оценки состояния гемостаза и реологических свойств крови пациентам с клиническими проявлениями ОХ рекомендовано определение количества тромбоцитов, протромбиновое время, международное нормализованное отношение, агрегационную способность эритроцитов и тромбоцитов, коагуляционную активность крови. Профили коагуляции полезны, если пациенту предстоит оперативное вмешательство [1-8].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 5)
Инструментальные диагностические исследования
- Всем пациентам с подозрением на ОХ с целью подтверждения диагноза рекомендуется проведение ультразвукового исследования печени, желчного пузыря и протоков [22-29].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 1)
Комментарий. Ультразвуковое исследование (УЗИ) – доступный, безопасный, неинвазивный и недорогой метод инструментальной диагностики, позволяет выявить наличие желчных камней или билиарного сладжа, размеры, количество и локализацию камней, наличие воспалительных изменений стенки ЖП, расширение протоковой системы.
Основные признаки острого калькулезного холецистита при УЗИ:
— наличие болезненного напряженного желчного пузыря, не деформирующегося при надавливании;
— увеличение продольного (>8 см) или поперечного (>4 см) размеров;
— утолщение стенки более 3 мм с признаками ее отека и нарушением эхоструктуры (слоистость и неоднородность, «двойной контур»);
— наличие блокирующего конкремента в шейке желчного пузыря;
— наличие перивезикального жидкостного скопления.
Высокую специфичность и чувствительность показывает положительный ультразвуковой симптом Мерфи, заключающийся в усилении или появлении болей при надавливании датчиком на переднюю брюшную стенку в проекции визуализируемого дна ЖП при глубоком вдохе пациента [30,31].
Следует отметить, что ни один из этих признаков не обладает достаточной информативностью для постановки диагноза, поэтому при выполнении УЗИ необходимо учитывать их наличие в комплексе. Утолщение стенки ЖП может встречаться не только при ОХ, но также при заболеваниях печени, сердечной и почечной недостаточности, а также при гипопротеинемии и ряде других заболеваний и состояний, не требующих неотложного хирургического вмешательства. УЗИ позволяет дифференцировать острый обструктивный катаральный и острый деструктивный холецистит и выделить гангренозный холецистит на основании наличия плавающих внутрипросветных мембран, очагов эхогенных затемнений в соответствии с наличием газа внутри стенки или в просвете ЖП и явных нарушений целостности стенки ЖП и перипузырного абсцесса.
Сочетание признаков значительно увеличивает точность диагностики. Так, наличие конкрементов в просвете, в сочетании с утолщением стенки и положительным УЗ-симптомом Мерфи обладает прогностической ценностью 94% [32].
По данным мета-анализа УЗИ в диагностике острого холецистита обладает чувствительностью 81%, специфичностью 83% [33].
УЗИ также позволяет обнаружить камни в общем желчном протоке, хотя чувствительность этого метода в диагностике холедохолитаза значительно ниже, чем для камней ЖП, и существенно зависит от опыта специалиста. Обнаружение камней в ЖП и расширенного холедоха при УЗИ, даже в отсутствие видимых конкрементов в общем желчном протоке – наилучшие предикторы холедохолитиаза, особенно при сопутствующих признаках механической желтухи и холангита. При отсутствии УЗ-данных за расширение холедоха и наличие камней в его просвете, при нормальных показателях биохимических тестов, вероятность холедохолитиаза очень низкая.
- Пациентам при нетипичной клинической картине ОХ, недостаточной информативности УЗИ, а также для дифференциальной диагностики заболевания и его осложнений рекомендуется выполнение КТ органов брюшной полости с внутривенным контрастированием (при технической возможности) [34-39, 41].
Уровень убедительности рекомендации В (Уровень достоверности доказательств – 2)
Комментарий. Проведение КТ желчного пузыря и желчевыводящих протоков показано при нетипичной клинической картине ОХ, а также для дифференциальной диагностики заболевания и его осложнений, особенно у пожилых пациентов, когда ошибки в диагностике достигают достаточно высокого уровня. КТ не является методом выбора при обследовании пациентов с ОХ, но оно дает возможность выявить растяжение ЖП, утолщение его стенок, отек субсерозного слоя, утолщение слизистой оболочки с переходом процесса на ткань ложа ЖП, увеличение плотности перипузырной жировой клетчатки (как признак острого воспаления), наличие жидкости в перипузырном пространстве, перипузырный абсцесс, наличие газа в пределах желчного пузыря. Чувствительность КТ для обнаружения осложнений ОХ значительно выше, чем у УЗИ (85% против 68%). КТ и УЗИ являются взаимодополняющими методами оценки состояния желчного пузыря [36-39].
Недостатками КТ исследования являются: сложности выявления камней в ЖП, трудности трактовки утолщения стенки ЖП и прилегающей жировой ткани, которые могут быть не связаны с заболеванием ЖП, сложности выявления камней в ЖП. Следует считаться и с тем, что этот метод исследования сопровождается воздействием ионизирующего излучения на пациента и связан с дополнительными финансовыми расходами.
- Пациентам с ОХ при недостаточной информативности УЗИ и КТ, с целью дифференциальной диагностики и выявления осложнений заболевания рекомендуется выполнение МРТ органов брюшной полости (при технической возможности) [25, 40-41].
Уровень убедительности рекомендации C (Уровень достоверности доказательств – 1)
Комментарии. Быстрое развитие и совершенствование МРТ позволило сократить время проведения исследования настолько, что оно сегодня может выполняться в экстренных ситуациях. По мнению специалистов, около 15 — 30% пациентов, которые имеют острые заболевания желчных протоков, требуют выполнение МРТ. Метод играет существенную роль в обнаружении перфорации ЖП, околопузырного абсцесса, холецистоэнтеральных свищей; имеет большое преимущество перед УЗИ и КТ, поскольку обеспечивает конкретную информацию о причинах, степени воспаления, наличия или отсутствия некроза стенки ЖП или абсцесса и других осложнений ОХ. МРТ-признаками острого неосложненного холецистита являются 6 критериев: (а) наличие камней в ЖП, часто локализованных в его шейке или в пузырном протоке; (б) утолщение стенки ЖП (более 3 мм); (в) отек стенки ЖП; (г) увеличение размеров ЖП (диаметр более 40 мм); (д) наличие перипузырной жидкости; (ж) наличие жидкости вокруг печени (так называемый «C» знак – небольшое количество жидкости между печенью и правым куполом диафрагмы или брюшной стенкой, отличной от перипузырной жидкости). Обнаружение одного или нескольких из перечисленных критериев МРТ свидетельствует о наличии ОХ с чувствительностью 88% и специфичностью 89%.
- Пациентам с ОХ при выявлении расширения холедоха по данным УЗИ и отклонении лабораторных показателей (повышения активности трансаминаз, ЩФ, ГГТ, общего билирубина ≤ 4 мг/дл (68 мкмоль/л), но при отсутствии четкой визуализации камня холедоха, с целью подтверждения или исключения холедохолитиаза рекомендуется проведение магнитно-резонансной холангиопанкреатографии или эндоскопического УЗИ панкреато-билиарной зоны (при технической возможности) [22, 40-42].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарий. Эндоскопическое УЗИ (эндоУЗИ) панкреато-билиарной зоны и магнитно-резонансная холангиопанкреатография (МРХПГ) — методы диагностики, позволяющие с высокой точностью обнаруживать камни холедоха размером >5 мм. Эти исследования показаны при промежуточной вероятности наличия холедохолитиаза (Приложение Г, таблица 3). Систематический обзор показал, что чувствительность и специфичность эндоУЗИ составляют 95% и 97%, соответственно; эти показатели для МРХПГ — 93% и 96%, соответственно. МРХПГ позволяет визуализировать анатомию желчного тракта без использования контрастного вещества и является чрезвычайно полезным методом исследования для обнаружения конкрементов в ВЖП; позволяет дифференцировать патологию поджелудочной железы и желчного тракта; и может быть полезна в определении причины болей в правом верхнем квадранте у беременных [40].
В Приложении Г1 (табл.3) представлены рекомендации ASGE по оптимизации процесса диагностики холангиолитиаза в зависимости его клинических проявлений и результатов скрининговых исследований [42].
- Пациентам с ОХ при выявлении холангиолитиаза с помощью УЗИ или других методов и повышении уровня общего билирубина >4 мг/дл, с целью визуализации протоковой системы перед планируемой эндоскопической литоэкстракцией из холедоха или эндоскопическим назобилиарным дренирование рекомендуется проведение ретроградной холангиопанкреатографии (РХПГ) [42].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии. С учетом инвазивного характера и риска осложнений, метод РХПГ может применяться только в ходе планируемого эндоскопического вмешательства, но не в исключительно диагностических целях, хотя чувствительность этого метода в выявлении конкрементов ВЖП очень высока.
- Пациентам с клиническими проявлениями ОХ рекомендуется гепатобилисцинтиграфия с иминодиуксусной кислотой (HIDA-сканирование) для установления диагноза [25, 43].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1)
Комментарии. HIDA-сканирование имеет самую высокую чувствительность и специфичность в инструментальной диагностике ОХ. Однако ее крайне низкая доступность, длительность времени, необходимого для выполнения исследования и воздействие ионизирующей радиации ограничивают использование этого диагностического метода [25, 43].
Иные диагностические исследования
Нет.
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
1. Консервативное лечение
- Пациентам с желчной коликой и острым холециститом с целью купирования боли рекомендуется назначение спазмолитиков (АТХ Папаверин и его производные) парентерально до момента разрешения симптомов или проведения ранней холецистэктомии [16,48,49,56].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 5)
- Пациентам с ОХ рекомендуется инфузионная терапия с целью коррекции метаболических нарушений (использование растворов, влияющих на водно-электролитный баланс, кровезаменителей и препаратов плазмы крови, перфузионных растворов) [132 — 134].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарий. Начальное лечение ОХ осуществляют с помощью инфузионной терапии, антибиотиков и спазмолитиков (АТХ Папаверин и его производные), с мониторингом артериального давления, пульса и темпа диуреза. Следует считаться с тем, что при консервативном лечении ОХ клинические проявления заболевания стихают примерно у 50% пациентов, тогда как у остальных заболевание либо прогрессирует, либо длительно сохраняются симптомы воспаления, что затягивает сроки выздоровления. Консервативное лечение ОХ, особенно у пациентов пожилого и старческого возраста часто затушевывает клиническую симптоматику, не предотвращая прогрессирования деструктивных изменений в ЖП и воспалительных явлений в брюшной полости.
Продолжительное консервативное лечение при сомнительном эффекте от его проведения может существенно осложнить последующее хирургическое лечение и повысить риск осложнений. Особую опасность представляет проведение длительного консервативного лечения ОХ у пациентов на фоне сахарного диабета.
Весь комплекс терапии тяжелых форм ОХ лучше осуществлять в условиях отделения реанимации и интенсивной терапии (ОРИТ) с мониторингом основных гемодинамических показателей: сердечного выброса, темпа диуреза, артериального и центрального венозного давления, температуры тела и др. показателей. Для инфузионной терапии могут быть использованы кристаллоидные плазмозаменители (АТХ кровезаменители и препараты плазмы крови или растворы, влияющие на водно-электролитный баланс).
Контрольными показателями эффективности проводимого в ОРИТ лечения являются: ЦВД на уровне от 8 до 12 мм рт.ст., среднее АД — более 65 мм рт.ст., сатурация венозной крови — более 70%, а темп диуреза — более 0,5 мл/кг/ч. Вазопрессоры показаны при сохраняющейся гипотонии, несмотря на проводимую адекватную инфузионную терапию.
Лечение осуществляется на фоне коррекции сопутствующей патологии, для чего привлекаются профильные специалисты [50-56].
Антибактериальная терапия у пациентов ОХ
- Пациентам с ОХ в назначении антибиотиков рекомендуется индивидуальный подход на основании данных клинических, лабораторных и инструментальных методов обследования [7,57-61].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 5)
Комментарий. В начальном периоде антимикробное лечение является профилактическим, предотвращая прогрессирование инфекции. В других случаях, с клиническими проявлениями воспаления, она уже является терапевтическим мероприятием и может потребоваться до тех пор, пока ЖП не будет удален. Антибиотикотерапия играет роль предоперационной подготовки и способствует улучшению течения периода после холецистэктомии [57-61]. При назначении противовоспалительной терапии следует учитывать несколько положений, с которыми следует считаться при выборе конкретных антибактериальных средств: тяжесть состояния пациента, наличие сопутствующих заболеваний, аллергии, местные уровни устойчивости и история предыдущего использования антибиотиков.
- Пациентам с ОХ при назначении антибиотиков рекомендуется отдавать предпочтение препаратам с хорошей проникающей способностью в желчевыводящие пути [57-60].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 5)
Комментарий. Вопроc о назначении эмпирической антибиотикотерапии (до получения результатов микробиологического (культурального) исследования пузырной желчи или экссудата из брюшной полсти на аэробные, факультативно-анаэробные и анаэробные микроорганизмы решается, исходя из степени активности холецистита и условий его развития (внутрибольничный или внебольничный). Спектр антибактериального действия должен охватывать основные грамотрицательные анаэробные микроорганизмы, обитающие в кишечнике (в особенности, E. coli, Bacteroises). Предпочтение следует отдавать антибиотикам, устойчивым к пенициллиназе.
Продолжительность попытки консервативного купирования ОХ и срок оценки ее эффективности следует планировать с учетом того обстоятельства, что через 3 суток от начала заболевания тяжесть его течения у пациентов с ОХ с Grade I изменится на Grade II, что может повлечь за собой ограничение возможности проведения лапароскопической холецистэктомии [61].
- Пациентам с легким течением ОХ назначение антибиотиков не рекомендуется [7, 103].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии. Тем не менее, назначение антибиотиков даже при легкой степени активности ОХ способствует более благоприятному течению заболевания [53].
- Пациентам с ОХ среднетяжелого и тяжелого течения с целью предотвращения прогрессирования воспаления и развития осложнений рекомендуется назначение антибактериальных препаратов системного действия [53-59].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии. При II-III степени активности воспалительного процесса целесообразно назначение терапии на основе комбинации пенициллинов, включая комбинации с ингибиторами беталактамаз (пиперациллин+тазобактам), цефалоспоринов 3-его или 4-ого поколения (цефепим****, цефтазидим** (возможно, в сочетании с метронидазолом**); карбапанемов(имипенем+циластатин**, меропенем**, дорипенем); монобактамов (азтреонам, возможно — в сочетании с метронидазолом**) фторхинолонов (ципрофлоксацин**, левофлоксацин **, моксифлоксацин** (возможно — в сочетании с метронидазолом**).
При I и II степени активности острого холецистита антибиотикотерапия может завершаться в течение 24 ч после холецистэктомии. При осложненном течении продолжительность антибиотикотерапии продлевается до 4-7 дней после ликвидации очага инфекции и устранения нарушений желчеоттока [103, 104, 105].
Если же при микробиологическом исследовании крови выявлены грамположительные микроорганизмы (Enterococcus spp., Streptococcus spp.), продолжительность антибиотикотерапии после ликвидации очага инфекции должна составлять не менее 14 дней.
2. Хирургическое лечение
- Хирургическое лечение пациентам с ОХ рекомендуется выполнять в ранние сроки (до 72 часов) от начала заболевания [61-67].
Уровень убедительности рекомендации В (Уровень достоверности доказательств — 1)
Комментарий. В настоящее время наиболее предпочтительной является активная хирургическая тактика, при которой вопрос о необходимости операции решается тотчас при установлении диагноза обтурационного или деструктивного холецистита Grade I и Grade II. Пациентам с ОХ молодого и зрелого возраста, без выраженной сопутствующей патологии, со сроком заболевания не более 3 суток, с отсутствием грубых рубцово-инфильтративных изменений в области шейки желчного пузыря и патологии внепечёночных желчных протоков по данным УЗИ, рекомендуется выполнение холецистэктомии по срочным показаниям [61-67].
- Пациентам с ОХ рекомендуется выполнять раннюю лапароскопическую холецистэктомию, как только подготовлены соответствующие условия для оперативного вмешательства [61-67].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 4)
Комментарий. Лапароскопическая холецистэктомия (ЛХЭ) является стандартным вмешательством. В России ЛХЭ при остром холецистите в 2019 г. выполнена в 62,5% случаев (в 2018 г. – 52,6%), при послеоперационной летальности – 0,19% (в 2018 г. – 0,22%). При открытой операции летальность составила 3,33% (в 2018 г. – 2,31%) [11]. В многочисленных исследованиях показано, что ЛХЭ несет низкий риск неблагоприятных исходов, обладает явными преимуществами по сравнению с операцией открытым доступом во многих отношениях: меньшей степенью повреждения тканей и выраженности боли в послеоперационном периоде, более низкой летальностью, более коротким периодом пребывания в стационаре, более ранним восстановлением работоспособности, менее заметным косметическим дефектом [61-69].
Ранняя ЛХЭ по-разному определяется в разных исследованиях. У одних авторов ранняя ЛХЭ — операция, выполняемая у пациентов с симптомами менее 72 часов, у других — с симптомами менее 7 дней, но в течение 4-6 дней после постановки диагноза, что примерно соответствует 10 дням с момента появления симптомов. Большинство экспертов считают, что раннюю холецистэктомию следует выполнять, как только подготовлены соответствующие условия для оперативного вмешательства. В отсутствие проведения холецистэктомии примерно у трети пациентов развиваются осложнения, а также рецидивирующие атаки острого холецистита, что в конечном итоге приводит к необходимости холецистэктомии [61-67].
При необоснованном затягивании оперативного вмешательства в первые 5-7 суток, на второй неделе часто наблюдается развитие инфильтрата в подпеченочном пространстве, включающего измененный желчный пузырь (с явлениями флегмонозного или гангренозного воспаления), сальник, петли тонкой и толстой кишки, элементы печеночно-двенадцатиперстной связки, что затрудняет холецистэктомию и повышает риск интраоперационных осложнений[61,62].
Выполнение операций в первые 3-е суток от начала заболевания сопровождается меньшими техническими сложностями, меньшим риском интра- и послеоперационных осложнений, меньшей летальностью, сокращает суммарное время лечения и реабилитации [65-69].
- Пациентам с ОХ рекомендуется выполнять холецистэктомию из минилапаротомного доступа в качестве альтернативы лапароскопической холецистэктомии [70-75].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1)
Комментарий. В сравнительных исследованиях и мета-анализе не обнаружено существенных различий между обеими процедурами в отношении частоты осложнений и продолжительности пребывания в стационаре. Открытая операция из широкого лапаротомного доступа – самый травматичный, но универсальный и надежный способ решения хирургических проблем при удалении желчного пузыря в технически сложных условиях и при возникших осложнениях. Выбор и смену способа операции при выявлении осложняющих ХЭ обстоятельствах следует оставлять за оперирующим врачом- хирургом [70-75].
- Пациентам с ОХ с высоким операционно-анестезиологическим риском, обусловленным декомпенсацией сопутствующих заболеваний, возрастом, осложнениями ЖКБ или выраженными воспалительно-инфильтративными изменениями, у которых, однако, имеются перспективы проведения радикальной хирургической операции, рекомендуется наложить чрескожную чреспеченочную холецистостому под контролем ультразвукового исследования с последующим решением вопроса о выполнении холецистэктомии в плановом порядке [76-81].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарий. Выполнение срочной холецистэктомии в этих условиях сопряжено с неоправданно высоким риском развития интра- и послеоперационных осложнений. Проведение консервативного лечения приводит лишь к затягиванию срока операции и образованию перипузырных осложнений. При высоком уровне операционно-анестезиологического риска у пациента с ОХ возможно двухэтапное лечение с преимущественным применением минимально инвазивных технологий: а) I этап – декомпрессия или дренирование желчного пузыря (чрескожная пункция желчного пузыря или чрескожная чреспеченочная холецистостомия под контролем ультразвукового исследования); б) II этап – отсроченная операция – лапароскопическая холецистэктомия (ЛХЭ), холецистэктомия из минилапаротомного доступа (МХЭ) или открытая холецистэктомия (ОХЭ). Операция при таком этапном лечении выполняется, как правило, в «холодном периоде» после стихания воспалительно-инфильтративных изменений в ЖП и прилежащих тканях, и после лечения сопутствующих заболеваний. Отсроченную ХЭ разные авторы определяют по-разному: и как операцию, выполняемую от 7 до 45 дней, и как минимум через 6 недель после первоначального диагноза. Вопрос о сроках проведения отсроченной холецистэктомии после чрескожной холецистостомии до конца не решен [76-81].
- Пациентам с ОХ, осложненным перитонитом, рекомендуется выполнять экстренную операцию в первые 2-3 часа с момента поступления [48,49,82,83].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 5)
Комментарий. Экстренная операция выполнятся в ближайшие 2-3 часа с момента поступления пациента в стационар и показана при всех формах деструктивного холецистита, осложнённого местным или распространённым перитонитом. В указанное время проводится предоперационная подготовка [48,49, 82,83].
- При возникновении затруднений во время хирургического вмешательства у пациентов с ОХ рекомендуется заново пересмотреть анатомические ориентиры, пригласить более опытного врача-хирурга, перейти к холецистэктомии «от дна» или перейти к открытой операции [84,85].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 5)
Комментарии. Ключевым элементом безопасности любого варианта ХЭ является выделение шейки и 13 тела желчного пузыря с верификацией устья пузырного протока и пузырной артерии. Только убедившись в том, что к выделенной со всех сторон и отделенной от печеночного ложа части ЖП подходят только 2 трубчатые структуры – пузырный проток и пузырная артерия – можно переходить к их пересечению. При выполнении ЛХЭ этот момент должен быть хорошо виден на экране монитора в качестве визуального порога безопасности. Для уточнения анатомических взаимоотношений может быть применена интраоперационная холангиография через пузырный проток или шейку желчного пузыря или интраоперационное УЗИ (при технической возможности) [84,85].
- У пациентов с ОХ при аномалиях строения желчных путей или высоком риске выполнения холецистэктомии в сложных ситуациях с целью безопасного завершения операции рекомендуется наложение холецистостомы или проведение субтотальной холецистэктомии (лапароскопической или открытой) или выполнение эндоскопического транспапиллярного дренирования ЖП с возможной отсроченной холецистэктомией [84,85, 132-134].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарий. При подозрении на синдром Мириззи следует избегать отделения шейки желчного пузыря от гепатикохоледоха. Рекомендуется пересечь шейку желчного пузыря поперек и ревизовать его просвет изнутри. В этом случае дефект стенки протока может быть ушит жизнеспособными остатками пузырной шейки на Т-образном дренаже гепатикохоледоха. Если стенка протока полностью разрушена, операцию лучше завершить наружным дренированием проксимальной и дистальной культей желчного протока [86-87].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 5)
- Пациентам с ОХ и гнойным холангитом, особенно при имеющейся клинике септического шока, рекомендуется осуществлять интенсивную предоперационную подготовку в течение 6-12 часов с применением антибактериальной терапии, после чего выполняется декомпрессия желчных путей [75,88].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 5)
- Пациентам старческого возраста с ОХ, с тяжелыми сопутствующими заболеваниями, создающими предельно высокий операционно-анестезиологический риск, не позволяющий в дальнейшем планировать выполнение радикальной операции, по срочным показаниям рекомендуется выполнение паллиативной операции — холецистостомии с интраоперационной или эндоскопической литоэкстрацией в послеоперационном периоде [75,89,90].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарий. Холецистостомия проводится под местной анестезией с внутривенным потенцированием, из мини-доступа [75].
Хирургическое лечение пациентов с острым холециститом, осложненным механической желтухой
Как правило, механическая желтуха обусловлена камнями супрадуоденального или терминального отдела гепатикохоледоха или его стриктурой в сочетании с холедохолитиазом. Вероятность одновременного существования конкрементов в ЖП и протоках при остром калькулезном холецистите достигает 20% и более. УЗИ не обладает достаточной степенью информативности для выявления или исключения наличия холедохолитиаза. Для его диагностики необходимы более информативные методы исследования – МРХПГ, эндо- или интраоперационое УЗИ, прямая холангиография (РХПГ, интраоперационная или чрездренажная послеоперационная), фиброхолангиоскопия [91,92].
- У пациентов с ОХ, осложненным механической желтухой без признаков перитонита, рекомендуется выполнение эндоскопической папиллосфинктеротомии и литоэкстрации конкрементов из холедоха с последующей холецистэктомией, выполненной одномоментно или в течение ближайших дней [8,93-95].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 5)
Комментарий. При наличии технических условий возможно выполнение одномоментных процедур, например, (ЛХЭ + ЭПСТ с литоэкстрацией по методике «рандеву») [96-98].
- При доминировании у пациентов клиники острого деструктивного холецистита, а также при невозможности или неэффективности эндоскопического восстановления желчеоттока, рекомендуется одномоментная операция: холецистэктомия (ЛХЭ, МХЭ или ОХЭ), холедохолитотомия, наружное дренирование холедоха по показаниям [75,99-101].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 5)
Комментарий. Открытая холедохостомия все еще представляет собой важный этап хирургии желчевыводящих путей даже в эпоху эндоскопии и лапароскопической хирургии.
Хотя её применение уменьшилось с широким использованием РХПГ и папиллотомии. Тем не менее, есть пациенты, которым необходимо выполнить открытую холедохолитотомию и установить Т-образный дренаж. Показатели заболеваемости и смертности зависят в основном от наличия или отсутствия острого гнойного холангита, а не от выполнения холедохостомии. Эта процедура по-прежнему остается важной в арсенале врачей-хирургов, занимающихся хирургией желчных путей [11]. Показаниями к холедохотомии являются: механическая желтуха на момент операции; пальпируемые конкременты в протоках; диаметр общего печеночно-желчного протока (ОПЖП) более 10 мм; наличие острого холангита. Вмешательство может быть закончено наружным отведением желчи через культю пузырного протока или дренированием холедоха. В некоторых случаях при наличии особо благоприятных условий (неизмененная стенка протока, уверенность в полноте удаления камней, ранее выполненная ЭПСТ), допустимо закончить вмешательство на протоках без их наружного дренирования.
Нет существенной разницы в летальности между лапароскопической холедохолитотомией и эндоскопическими вариантами санации желчных протоков. Не наблюдается значительной разницы в частоте резидуальных камней и частоте неудач в группах лапароскопии по сравнению с группами дооперационной и интраоперационной РХПГ [100].
У пациентов, имеющих высокий хирургический риск, при наличии холангита с полиорганной дисфункцией, предпочтительным является этапное лечение. Основой его являются декомпрессия ЖП и ОЖП [7,8].
- Эндоскопический назобилиарный дренаж и стентирование гепатикохоледоха, равно как и чрескожные чреспеченочные вмешательства рекомендуются в качестве минимально инвазивных технологий, направленных на разрешение механической желтухи, острого холангита и другой патологии внепеченочных желчных протоков у пациентов с ОХ [7,8].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 5)
3. Послеоперационное лечение
- В послеоперационном периоде пациентам, перенесшим хирургическое лечение ОХ, рекомендуется определение основных лабораторных показателей в динамике (общий анализ крови, анализ крови биохимический общетерапевтический с исследованием уровня билирубина) с целью раннего выявления возможных осложнений [107-109].
Уровень убедительности рекомендации C (уровень достоверности доказательств – 5)
Комментарии. В послеоперационном периоде у пациентов, перенесших вмешательство по поводу ОХ, помимо выполнения контрольных анализов крови, рекомендуется контроль за дренажем брюшной полости, дренажем ВЖП. Контроль за дренажем подразумевает определение его функциональной способности, характера (кровь, желчь) и объема отделяемого, удаление при отсутствии экссудата.
- В послеоперационном периоде у пациентов, перенесших вмешательство по поводу ОХ, при подозрении на развитие осложнений рекомендуется проведение УЗИ органов брюшной полости или КТ органов брюшной полости с внутривенным контрастированием (при технической возможности) с целью выявления внутрибрюшной жидкости и расширения протоковой системы [107-109].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 5)
Комментарий. Если обнаружено желчное содержимое (по дренажу или в брюшной полости при инструментальном исследовании), как неотложную процедуру для оценки билиарного дерева следует выполнить РХПГ. При этом возможно проведение терапевтического вмешательства, такого как стентирование гепатикохоледоха или балонную дилятацию сфинктера Одди, которые могут быть окончательным методом лечения в половине случаев. Не следует выполнять сфинктеротомию. Если обнаружена полная обструкция, проксимальная часть билиарного дерева может быть визуализирована путем чрескожной чреспеченочной холангиографии или МРХПГ. Кроме подтвержденного желчеистечения из пузырного протока или из ложа желчного пузыря, которые можно лечить эндоскопически, пациенты со всеми другими повреждениями должны быть отправлены в специализированные центры или к экспертам с опытом реконструктивной гепатобилиарной хирургии [107].
4. Диетотерапия
- Пациентам с ОХ в дооперационном периоде и в день после операции рекомендуется голод. В послеоперационном периоде рекомендуется раннее энтеральное питание с постепенным увеличением частоты и объёма принимаемой жидкости и пищи [110].
Уровень убедительности рекомендации С (уровень достоверности доказательств – 5)
Интраоперационные и послеоперационные осложнения
Повреждения желчных протоков (ПЖП) — опасные осложнения холецистэктомии, которые чаще возникают при лапароскопической хирургии (0,4–1,5% случаев) по сравнению с открытой холецистэктомией (0,2–0,3% случаев) [4, 6, 7, 8, 9, 107]. Со времени первых отчетов частота ПЖП постепенно снижается. Однако наблюдаемые в настоящее время повреждения имеют тенденцию быть более серьезными, причем наиболее тяжелые повреждения желчных протоков, печеночных артерий или воротной вены чаще встречаются при лапароскопической холецистэктомии [107-109].
Систематические обзоры, анализирующие данные РКИ, показали более высокую частоту ПЖП при остром холецистите, подтверждая гипотезу о повышении риска ПЖП с увеличением тяжести местного воспаления [107].
- С целью профилактики интраоперационных и послеоперационных осложнений у пациентов с ОХ рекомендуется соблюдать сроки проведения хирургических вмешательств, правила безопасного выполнения операции и своевременный переход от ЛХЭ к открытой операции [107-109].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 5)
- При выявленном у пациента с ОХ в ходе лапароскопической операции ПЖП и установленных показаниях к открытому вмешательству, рекомендуется проведение конверсии врачом-хирургом с опытом реконструктивной гепатобилиарной хирургии [107-109].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 5)
Комментарии. При отсутствии у хирургической бригады опыта реконструктивной гепатобилиарной хирургии выполнять конверсию не рекомендуется. Целесообразно оставить подпеченочный дренаж и направить пациента в медицинскую организацию с опытом лечения этих повреждений. В настоящее время существует широкий спектр вмешательств, используемых при лечении ПЖП с различной степенью инвазивности, от дренажа под контролем УЗИ и КТ до различных эндоскопических и хирургических техник. При таком разнообразии междисциплинарных возможностей и необходимости действовать быстро, тесное сотрудничество между врачами-хирургами, врачами-эндоскопистами, врачами-гастроэнтерологами и врачами-рентгенологами имеет первостепенное значение [107].
Дренирование брюшной полости
Большинство пациентов не нуждаются в дренировании брюшной полости после лапароскопической холецистэктомии, но если врач-хирург беспокоится о возможном желчеистечении или чрезмерном выделении серозной жидкости, дренаж уместен. В большинстве случаев по такому дренажу почти ничего не отделяется. Крайне редко профилактический дренаж становится лечебным в случае обильного и упорного желчеистечения. В тех случаях, когда необходимость в уже установленном дренаже сомнительна, крайне важно убрать его как можно раньше. В систематическом обзоре показано, что частота раневой инфекции выше у пациентов с дренажем, как и длительность стационарного лечения [106].
Прогноз
Прогноз у пациентов с ОХ зависит от нескольких факторов: ранняя диагностика и способ лечение, реакция на проводимое лечение, общее состояние пациента. При своевременно проведенном радикальном хирургическом лечении острого холецистита легкой и средней тяжести прогноз благоприятный. У пациентов угрожаемой группы прогноз в основном зависит от характера и степени компенсации сопутствующих заболеваний.
Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
1. Особенности течения острого холецистита у отдельных групп пациентов
1.1 Особенности течения ОХ при беременности
При беременности риск развития желчной колики и острого холецистита повышается, что объясняют развитием стаза желчи в ЖП и повышением литогенности желчи. Билиарный сладж и камни в ЖП впервые появляются при беременности в 5% случаев. Примерно у каждой четвертой беременной с билиарным сладжем или желчными камнями появляются приступы желчной колики и/или острого холецистита [115-118].
- Беременной с острым холециститом независимо от триместра беременности рекомендуется ранняя холецистэктомия. В срок до 20 недель оптимальной является лапароскопическая холецистэктомия, на более позднем сроке холецистэктомия должна проводиться из мини-доступа либо открытым способом [115 -118].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4).
Комментарии. Холецистэктомия не противопоказана при беременности и занимает второе место по частоте среди неакушерских хирургических вмешательств у беременных. Холецистэктомия по срочным показаниям у беременных не сопровождается повышением частоты преждевременных родов и негативным влиянием на здоровье плода. Наиболее безопасно проводить лапароскопическую холецистэктомию до 20 недели беременности [115-118]. При наличии холедохолитиаза проводится эндоскопическая сфинктеротомия с удалением конкрементов или одновременная лапароскопичсекая холецистэктомия с литоэкстрацией (метод рандеву) [93,97].
При наличии у беременных холедохолитиаза с развитием механической желтухи на поздних сроках беременности, как альтернативу ЭПСТ, возможно использовать чрескожное чреспеченочное дренирование желчных протоков для ликвидации желтухи, а также баллонную дилятацию сфинктера Одди для удаления камней из протоков.
Во избежание высокой лучевой нагрузки при проведении РХПГ возможно наложение чрескожной микрохолецистостомы под УЗ-наведением для разрешения желтухи.
1.2. Особенности течения холецистита у лиц старше 65 лет и у страдающих сахарным диабетом
В пожилом возрасте и при сахарном диабете распространенность ЖКБ существенно возрастает; тяжелая форма острого холецистита и гангрена ЖП развиваются чаще. Диагностика становится более сложной в силу возрастных изменений восприятия боли и изменения воспалительной реакции. Боль может не иметь характерных особенностей или полностью отсутствует. Рвота и повышение температуры (как правило, не более 38° С) наблюдается менее чем в половине случаев. Симптом Мерфи выявляется менее, чем у половины пациентов. Ниже частота выявления защитного напряжения брюшных мышц, симптомов раздражения брюшины. Лейкоцитоз наблюдается примерно в половине случаев, хотя может достигать более высоких значений, чем у более молодых пациентов, также, как и уровень С-реактивного белка, что может объясняться более частым развитием тяжелых форм заболевания. Принципы диагностики те же, что и в общей популяции. На первом этапе дополнительного обследования – УЗИ органов брюшной полости выявляет признаки острого холецистита лишь в половине случаев. Диагностическая точность КТ и МРТ у пожилых пациентов недостаточно изучена [119-125].
Предпочтительным методом лечения является холецистэктомия. Пожилой возраст сам по себе не является противопоказанием к операции. Выполнение холецистэктомии достаточно безопасно даже в 75-80 лет, хотя частота конверсии в открытую холецистэктомию, частота осложнений и длительность пребывания пациентов в стационаре несколько выше.
Проведение холецистэктомии более благоприятно влияет на отдаленный прогноз, чем консервативное лечение, даже при поправке на наличие сопутствующих заболеваний [98, 99]. Холецистэктомия может выполняться и при развитии других осложнений ЖКБ (острого панкреатита, механической желтухи), как только будет достигнута стабилизация общего состояния [126].
Антибиотикотерапия острого калькулезного холецистита в возрасте ≥ 65 лет основывается на тех же принципах, что и в общей популяции [55,59].
1.3. Особенности течения холецистита при циррозе печени.
При циррозе печени классов А и В по Child-Pugh предпочтительно проведение лапароскопической холецистэктомии, которая несет меньший риск осложнений, чем открытая холецистэктомия. При циррозе печени класса С по Child-Pugh частота осложнений холецистэктомии, как лапароскопической, так и открытой, выше. Частота конверсии в открытую холецистэктомию также выше [127-129]. При тяжелом поражении печени и тяжелом холецистите возможно проведение эндоскопического холецистодуоденального стентирования [130].
Медицинская реабилитация
Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
Среднее пребывание пациентов в стационаре после открытой ХЭ составляет 10-20 суток в зависимости от степени тяжести ОХ. Общая продолжительность нетрудоспособности – 30-60 дней. Оптимальная продолжительность госпитализации и общей реабилитации пациентов ОХ после малоинвазивного лечения (ЛХЭ, МХЭ) существенно (в 2-4 раза) меньше, чем при традиционном хирургическом лечении из широких лапаротомных доступов.
- Медицинская реабилитация рекомендуется всем пациентам с ОХ, выбор оптимального метода реабилитации зависит от каждого конкретного случая ОХ [110-113].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 5)
Комментарий. Следует иметь в виду, что физическая реабилитация после минимально инвазивных вариантов ХЭ протекает значительно быстрее, чем после открытой ХЭ, а функциональная адаптация системы пищеварения, обусловленная отсутствием желчного пузыря, не имеет существенных отличий после разных способов его удаления.
Объем желчного пузыря относительно невелик (40-80 мл), однако пузырная желчь в 5-10 раз более концентрирована по сравнению с печеночной. Соответственно, в пересчете на печеночную желчь содержимое ЖП может составлять 20-80% от объема ее суточной секреции печенью.
Функциональное значение желчи – не только эмульгация жиров, но и ощелачивание желудочного содержимого в луковице двенадцатиперстной кишки. Постоянное выделение желчи в ее просвет после ХЭ может приводить к изменению ритма ощелачивания, эрозивному дуодениту, рефлюкс-гастриту, рефлюкс-эзофагиту, синдрому раздраженного кишечника. Изменения эти, как правило, не имеют яркой клинической картины и стойких последствий, проходят при соблюдении диеты и дробного режима питания.
- Медицинскую реабилитацию пациентам после ХЭ, прежде всего при осложнениях ОХ и послеоперационного течения, рекомендуется начинать максимально рано и проводить одновременно с лечением [110-113].
Уровень убедительности рекомендации С (Уровень достоверности доказательств – 2)
Комментарий. Реабилитация осуществляется в отделениях по профилю оказания специализированной помощи (I этап), в отделениях медицинской реабилитации стационара (II этап) и в реабилитационном отделении поликлиники, реабилитационном отделении дневного стационара, реабилитационном отделении санатория (III этап).
При развитии функциональной недостаточности после завершения хирургического лечения или консервативной терапии (по завершению первого этапа реабилитации) пациент может быть направлен на реабилитацию на второй или на третий этап реабилитации в соответствии с оценкой его способности к самообслуживанию и его реабилитационного потенциала.
Реабилитация организуется реабилитационной мультидисциплинарной бригадой в состав которой входят: врач-хирург, врач по лечебной физкультуре, медицинский психолог, специалист по эрготерапии и специалист по физической реабилитации. На первом этапе лечащим врачом является врач-хирург и все мероприятия по реабилитации согласуются с ним и с врачом анестезиологом-реаниматологом (при нахождении пациента в реанимации). При необходимости могут быть привлечены другие специалисты.
К наиболее серьезным реабилитационным проблемам пациентов при тяжелых формах ОХ и осложненном послеоперационном течении относятся:
· ПИТ-синдром,
· Иммобилизационный синдром и моторная депривация, и сенсорная депривация
· Нутритивная недостаточность,
· Коммуникативная,
· Боли,
· Стресс,
· Длительное пребывание в реанимации или медицинской организации при тяжелом ОХ может привести к двигательному дефициту (потере способности ходить), атрофии мышц, пролежням, истощению и другим проблемам, которые могут привести не только к функциональной недостаточности, но и к инвалидности. Действия реабилитационной команды должны быть направлены на предотвращение негативного влияния больничной среды на функционирование пациента,
· Нет данных о преимуществе тех или иных методов физиотерапии при ОХ, физиотерапия может быть рассмотрена как альтернативная и дополнительная методика в дополнении к базисной. Вертикализацию пациента следует проводить в соответствии с профильными рекомендациями и с учетом хирургических противопоказаний,
· Пациентам должна проводится профилактика ПИТ-синдрома,
· Пациентам с болевым синдромом следует обеспечить противоболевые мероприятия. При отсутствии каких-либо специфических противопоказаний для пациента рекомендуется мультимодальный анальгетический режим (организуется совместно с медицинским психологом и специалистом по эрготерапии), включающий наркотические анальгетики, нестероидные противовоспалительные средства и парацетамол**,
· Пациентам с ОХ среда окружения в палате или реанимации должна быть устроена таким образом, чтобы снизить негативное влияние на пациента, уменьшить стресс и страдания, что обеспечивает специалист по эрготерапии,
· Пациент с тяжелым течением ОХ и послеоперационного периода должен быть позиционирован для профилактики пролежней и развития контрактур
- Пациентам после холецистэктомии рекомендуется санаторно-курортное лечение [114].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: После холецистэктомии реабилитация может проводиться через 2-3 недели после операции в местных санаториях, специализирующихся на лечении заболеваний желудочно-кишечного профиля, восстановительных центрах, профилакториях, а также на курортах со слабо и среднеминерализованными водами (гидрокарбонатными натриевыми, гидрокарбонатными натриево-кальциевыми, гидрокарбонатными хлоридно-натриевыми, сульфатно-кальциево-магниевыми-натриевыми и другими в подогретом до 42-44° С виде, за 30-60 мин до еды) [114].
Госпитализация
Организация оказания медицинской помощи
1. Все пациенты с подозрением на ОХ должны быть осмотрены врачом-хирургом.
2. Выявление признаков желчной колики и острого холецистита служит показанием к срочной госпитализации пациентов в хирургическое отделение ближайшей медицинской организации (МО) любого уровня.
3. При неэффективности проводимого консервативного лечения в течение 24-48 часов, показан перевод пациента из МО I уровня в МО II уровня или в межрайонное хирургическое отделение, или где есть возможность выполнения лапароскопической холецистэктомии и эндоскопического вмешательства на БДС, при необходимости.
4. Пациентов с ОХ среднетяжелой или тяжелой формы необходимо сразу же направлять в хирургические отделения МО II или III уровня.
Показания к госпитализации в медицинскую организацию
Показанием к госпитализации пациентов являются клинические и лабораторно-инструментальные признаки ОХ.
Основания выписки пациента из медицинской организации
Удовлетворительное общее состояние и самочувствие пациента, нормализации температуры тела, нормализация лабораторных показателей. Продолжительность стационарного лечения пациентов с острым холециститом определяется возможностью купирования острого приступа, проведением холецистэктомии по срочным показаниям или отсроченно, наличием осложнений, течением послеоперационного периода.
На исход заболевания или состояния могут оказывать влияние:
Гнойно-некротические и другие осложнения ОХ (сепсис, желудочно-кишечные кровотечения и т.д.);
Поливалентная аллергия;
Наличие в анамнезе лейкоза, онкологических заболеваний, туберкулеза или положительной реакции на ВИЧ-инфекцию, гепатит В и С, сифилис;
Выраженные врожденные дефекты, подтвержденные данными анамнеза и/или объективным обследованием, ведущие к нарушению нормальной жизнедеятельности и требующие коррекции (врожденные пороки сердца, желудочно-кишечного тракта, мочеполовой системы, скелета; синдром Марфана, синдром Кляйнфельтра, синдром Эдвардса, синдром Опица, синдром Гольденхара и другие);
Заболевания сердечно-сосудистой системы: постинфарктный кардиосклероз, безболевая ишемия миокарда, перикардит, аневризма аорты, гипертоническая болезнь III степени, стенокардия напряжения, нестабильная стенокардия, стенокардия Принцметала;
Клинически значимые нарушения ритма и проводимости (фибрилляция/трепетания предсердий, частая желудочковая экстрасистолия по типу би(три)геминии, желудочковая тахикардия, полная блокада левой ножки пучка Гиса, трехпучковая блокада пучка Гиса, фибрилляция желудочков, синоаурикулярная блокада более I степени, атриовентрикулярная блокада II -III степени, синдром Фредерика);
Хроническая сердечная недостаточность III — IV степени по NYHA;
Хроническое легочное сердце в стадии декомпенсации;
Бронхиальная астма;
Тромбоэмболия легочной артерии;
Острый инфаркт миокарда;
Острое нарушение мозгового кровообращения;
Транзиторная ишемическая атака;
Острая пневмония, плеврит;
Системные заболевания соединительной ткани по данным анамнеза – системная склеродермия, системная красная волчанка, системные васкулиты, антифосфолипидный синдром, дерматомиозит, саркоидоз, ревматизм и другие;
Сахарный диабет I и II типа;
Ожирение c индексом массы тела более 40;
Острая почечная недостаточность;
Хроническая почечная недостаточность со скоростью клубочковой фильтрации менее 30 мл/мин;
Язвенная болезнь желудка и двенадцатиперстной кишки в стадии обострения, цирроз печени;
Рассеянный склероз и другие демиелинизирующие заболевания;
Любые психиатрические заболевания по данным анамнеза;
Гематологические заболевания по данным анамнеза;
Наркомания или хронический алкоголизм по данным анамнеза;
Беременность/период лактации.
Профилактика
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
- В качестве профилактики возникновения ОХ рекомендуется своевременное лечение ЖКБ, заболеваний внепеченочных желчных ходов и поджелудочной железы и регулярное диспансерное наблюдение у врача-гастроэнтеролога, или семейного врача или врача-терапевта [1-4,8,48,49].
Уровень убедительности рекомендаций С (Уровень достоверности доказательств – 5)
Комментарии. Пациенты с ЖКБ до проведения холецистэктомии относятся к III группе диспансерного наблюдения, в отношении которых на этапе диспансеризации необходимо проводить коррекцию факторов риска и углубленное профилактическое консультирование [113]. В отношении возможности снижения смертности такие пациенты относятся к диспансерной группе А («смертность, потенциально предотвратимая мерами первичной профилактики»). Частота визитов пациента с ЖКБ к врачу устанавливается индивидуально в зависимости от особенностей течения заболевания. При появлении симптомов показана консультация врача-гастроэнтеролога и врача-хирурга для определения плана более углубленного обследования и показаний к холецистэктомии. Показателем ремисссии служит отсутствие признаков осложнений (колики, острого холецистита, холедохолитиаза и пр.).
- После выполнения холецистэктомии и выписки из стационара наблюдение за пациентом в ближайший месяц рекомендуется проводить совместно врачом-терапевтом и врачом-хирургом, в дальнейшем – консультации и дополнительные исследования проводятся по показаниям, в зависимости от особенностей течения послеоперационного периода и появления клинических симптомов [113].
Уровень убедительности рекомендаций С (Уровень достоверности доказательств – 5)
Комментарии. Пациенты перенесшие холецистэктомию, относятся к II группе диспансерного наблюдения [113].
Информация
Источники и литература
-
Клинические рекомендации Российского общества хирургов
- 1. Майстренко Н.А. Стукалов В.В. Холедохолитиаз: СПб. ЭЛБИ-СПб, 2000; 288 с.
2. Дадвани С.А., Ветшев П.С., Шулутко А.М. Прудков М.И. Желчнокаменная болезнь:
М.: ГЭОТАР-Медиа, 2009; 176 с.
3. Руководство по хирургии желчных путей: 2 е изд. Под редакцией Гальперина Э.И.,
Ветшева П.С. М: Видар М.; 2009; 568 с.
4. Steven M., Strasberg S.M. Acute calculous cholecystitis. N Engl J Med 2008; 358:2804–
2811.
5. Strasberg S.M. Clinical practice. Acute calculous cholecystitis. N Engl J Med 2008;
358:2804–2811.
6. Steel P. A D., Brenner B. E. Acute Cholecystitis and Biliary Colic. Medsckape, 2017.
7. Ansaloni L., Pisano M., Coccolini F., Peitzmann A.B. et al. 2016 WSES guidelines on acute
calculous cholecystitis. World Journal of Emergency Surgery 2016; 11:25.
8. Endo I. et al. Optimal treatment strategy for acute cholecystitis based on predictive factors:
Japan-Taiwan multicenter cohort study. J Hepatobiliary Pancreat Sci. 2017; 24(8):492-493.
9. Ревишвили А. Ш., Федоров А. В., Сажин В. П., Оловянный В. Е. Состояние
экстренной хирургической помощи в Российской Федерации. Хирургия. Журнал им. Н.И.
Пирогова. 2019;( 3):88-97. https://doi.org/10.17116/hirurgia201903188
10. Csikesz N., Ricciardi R., Tseng JF. Shah SA. Current status of surgical management
of acute cholecystitis in the United States. World J Surg. 2008 Oct; 32(10):2230-2236.
11. Ревишвили А.Ш., Оловянный В.Е., Сажин В.П., Захарова М.А., Кузнецов А.В., Миронова Н.Л., Уханов А.В., Шелина Н.В. Хирургическая помощь в Российской Федерации.
— М., 2020. — 132 с. ISBN 978-5-6043874-9-8.
12. Hirota M., Takada T., Kawarada Y., Nimura Y, Miura F. et al. Diagnostic criteria
and severity assessment of acute cholecystitis: Tokyo Guidelines. J Hepatobiliary Pancreat Surg
2007;14:78–82.
13. Eskelinen M., Ikonen J., Lipponen P. Diagnostic approaches in acute cholecystitis; a
prospective study of 1333 patients with acute abdominal pain. Theor Surg 1993;8:15–20.
14. Yokoe M. et al. New diagnostic criteria and severity assessment of acute
cholecystitis in revised Tokyo Guidelines //Journal of Hepato‐Biliary‐Pancreatic Sciences. – 2012.
– Т. 19. – №. 5. – С. 578-585.
15. Trowbridge R.L., Rutkowski N.K., Shojania K.G. Does this patient have acute
cholecystitis? JAMA 2003;289(1):80–86.
16. Gruber P.J., Silverman R.A., Gottesfeld S., Flaster E. Presence of fever and
leukocytosis in acute cholecystitis. Ann Emerg Med 1996;28:273.
17. Halachmi S., DiCastro N., Matter I., Cohen A. E. et al. Laparoscopic
cholecystectomy for acute cholecystitis: how do fever and leucocytosis relate to conversion and
complications? Eur J Surg 2000;166:136–140.
18. Peng W.K., Sheikh Z., Paterson-Brown S., Nixon SJ. Role of liver function tests in
predicting common bile duct stones in acute calculous cholecystitis. Br J Surg 2005;92:1241–1247.
19. Yang M.H., Chen T.H., Wang S.E., Tsai Y.F. et al. Biochemical predictors for
absence of common bile duct stones in patients undergoing laparoscopic cholecystectomy. Surg
Endosc 2008;22:1620–1624.
20. Padda M.S., Singh S., Tang S.J., Rockey D.C. Liver test patterns in patients with
acute calculous cholecystitis and/or choledocolithiasis. Aliment Pharmacol Ther 2009;29:1011–
1018.
21. Song S.H., Kwon C.I., Jin S.M., Park H.J. et al. Clinical characteristics of acute
cholecystitis with elevated liver enzymes not associated with choledocolithiasis. Eur J
Gastroenterol Hepatol 2014;26:452.
22. Gurusamy S.K. Giljaca V., Takwoingi Y., Higgie D. et al. Ultrasound versus liver
function tests for diagnosis of common bile duct stones. Cochrane Database Syst Rev 2015;2.
23. Asiltürk L.Z., Başyiğit S., Pirinççi S. F, Uzman M. et al. Comparison of
ultrasonographic and laboratory findings of acute cholecystitis between elderly and nonelderly
patients. Turk J Med Sci 2016; 46:1428–1433.
24. EASL Clinical Practice Guidelines on the prevention, diagnosis and treatment of gallstones. Journal of Hepatology 2016 ;65 :146–181.
25. Kiewiet J.J. Leeuwenburgh M.M., Bipat S. et al. A systematic review and meta-
Analysis of diagnostic performance of imaging in acute cholecystitis. Radiology 2012;264:708–
720.
26. Rosen C.L., Brown D.F., Chang Y., et al. Ultrasonography by emergency physicians
in patients with suspected cholecystitis. Am J Emerg Med 2001;19:32–36.
27. Hwang H., Marsh I., Doyle J. Does ultrasonography accurately diagnose acute
cholecystitis? Improving diagnostic accuracy based on a review at a regional hospital. Can J Surg
2014;57:162–168.
28. Boys J.A., Doorly M.G., Zehetner J. et al.Can ultrasound common bile duct
diameter predict common bile duct stones in the setting of acute cholecystitis? Am J Surg
2014;207:432–435.
29. Borzellino G., Massimiliano M. A., Minniti F. et al. Sonographic diagnosis of acute
cholecystitis in patients with symptomatic gallstones. J Clin Ultrasound 2016;44:152–158.
30. Ralls P.W., Halls J., Lapin S.A. et al. Prospective evaluation of the sonographic
Murphy sign in suspected acute cholecystitis. J Clin Ultrasound 1982;10:113–115.
31. Bree R.L. Further observations on the usefulness of the sonographic Murphy sign in
the evaluation of suspected acute cholecystitis. J Clin Ultrasound 1995;23:169–172.
32. Smith E.A., Dillman J.R., Elsayes K.M., Menias C.O., Bude R.O. Cross-Sectional
Imaging of Acute and Chronic Gallbladder Inflammatory. Disease.Am.J. Roentgenol. 2009(1):188-
196.doi:10.2214/AJR.07.3803.
33. Kiewiet J.J.S., Leeuweburgh M.M.N., Bipat S., Bossuyt P.M.M., Stoker J.,
Boermeester M.A.A. Systematic Review and Meta-Analysis of Diagnostic Performance of Imaging
in Acute Cholecystitis. Radiology. 2012; 264(3): 708-720.doi:10.1148/radiol.12111561.
34. Adusumilli S., Siegelman E.S. MR imaging of the gallbladder. Magn Reson Imaging
Clin N Am 2002; 10: 165–184.
35. Nagayama M., Okumura A. et al. MR imaging of acute biliary disorders.
RadioGraphics 2007; 27:477-495
36. Shakespear J.S., Shaaban A.,M., Rezvani V. CT Findings of Acute Cholecystitis and
Its Complications: American Journal of Roentgenology 2010;194: 1523-1529.
37. Benarroch-Gampel J., Boyd C.A., Sheffield K.M. et al. Overuse of CT in patients
with complicated gallstone disease. J Am Coll Surg 2011;213:524–530
38. McGillicuddy E.A., Schuster K.M., Brown E et al. Acute cholecystitis in the
elderly: use of computed tomography and correlation with ultrasonography. Am J Surg 2011;202:524–527.
39. Maehira H., Itoh A., Kawasaki M. et al. Use of dynamic CT attenuation value for
diagnosis of acute gangrenous cholecystitis. Am J Emerg Med 2016;34:2306–2309.
40. Gomes C.A., Soares C. Junior, Di Saveiro S. et al. Acute calculous cholecystitis:
Review of current best practices World J Gastrointest Surg 2017 9 (5): 118-126.
41. Wertz J.R., Lopez J.M., David Olson D. et al. Comparing the Diagnostic Accuracy
of Ultrasound and CT in Evaluating Acute Cholecystitis. American Journal of Roentgenology
2018;211: 92-97.
42. Buxbaum J.L., Abbas Fehmi S.M., Sultan S. et al. ASGE guideline on the role of
endoscopy in the evaluation and management of choledocholithiasis. Gastrointest. Endosc. 2019;
89(6): 1075-1105.e15.doi:10.1016/j.gie.2018.10.001.
43. Chatziioannou S.N., Moore W.H., Ford P.V., Dhekne R.D. Hepatobiliary
scintigraphy is superior to abdominal ultrasonography in suspected acute cholecystitis. Surgery
2000;127:609–615.
44. Alobaidi M., Gupta R., Jafri S.Z., Fink-Bennet D.M. Current trends in imaging
evaluation of acute cholecystits. Emerg Radiol 2004;10:256–258
45. Kiewiet J.J., Leeuwenburgh M.M., Bipat S. et al. A systematic review and meta-
аnalysis of diagnostic performance of imaging in acute cholecystitis. Radiology 2012;264:708–
720.
46. Juvonen T., Kiviniemi H., Niemela O., Kairaluoma M.I. Diagnostic accuracy of
ultrasonography and Creactive proteine concentration in acute cholecystitis: a prospective clinical
study. Eur J Surg. 1992;158:365–369.
47. Прудков М.И., Столин А.В., Кармацких А.Ю. Экспресс-диагностика гнойно-
деструктивных форм острого калькулезного холецистита. Хирургия. Журн. им.
Н.И.Пирогова 2005; 5: 32.
48. Ермолов А.С., Гуляев А.А. Острый холецистит: современные методы лечения.
Леч врач 2005; 2: 16-18.
49. Затевахин И.И., Магомедова Э.Г. Лечебная тактика при остром холецистите.
Рос мед журн 2005; 4: 17-20.
50. Halpin V. Acute cholecystitis. BMJ clinical evidence. Clin Evid 2014;08:411.
51. Campanile F.C., Catena F., Coccolini F. et al. The need for new “patient-related”
guidelines for the treatment of acute cholecystitis. World J Emerg Surg 2011;6(1):44.
52. Schmidt M., Søndenaa K., Vetrhus M., Berhane T., Eide GE. Long-term followup of
a randomized controlled trial of observation versus surgery for acute cholecystitis: non-operative management is an option in some patients. Scand J Gastroenterol 2011;46(10):1257–1262.
53. De Mestral C., Rotstein O.D., Laupacis A. et al. A population-based analysis of the
clinical course of 10,304 patients with acute cholecystitis, discharged without cholecystectomy. J
Trauma Acute Care Surg 2013;74:26–30 discussion 30-31.
54. Brazzelli M., Cruickshank M., Kilonzo M. et al. Systematic review of the clinical
and cost effectiveness of cholecystectomy versus observation/conservative management for
uncomplicated symptomatic gallstones or cholecystitis. Surg Endosc 2015; 29:637–647.
55. Vollmer C.M., Zakko S.F., Afdhal N.H.. Treatment of acute calculous cholecystitis.
Up To Date (http://www.uptodate.com/contents/ treatment-of-acute-calculous-cholecystitis
source=search_result&search=calculous+acute+chole&selected Title=3~150 consulted on 15
May 2015).
56. Loozen C.S., Oor J.E., van Ramshorst B. et al. Conservative treatment of acute
cholecystitis: a systematic review and pooled analysis. Surg Endosc 2017; 31:504–515.
57. Dhalluin-Venier V., Bazin C., Massias L. et al. Effects of biliary obstruction on the
penetration of ciprofloxacin and cefotaxime. Eur J Gastroenterol Hepatol 2008; 20(2):127–130.
58. Sung Y.K., Lee J.K., Lee K.H. et al. The clinical epidemiology and outcomes of
bacteremic biliary tract infections caused by antimicrobial-resistant pathogens. Am J Gastroenterol
2012;107:473–483.
59. Fuks D., Cossé C., Régimbeau J.M. Antibiotic therapy in acute calculous
cholecystitis. J Visc Surg 2013;150:3–8.
60. Loozen C.S., Kortram K., Kornmann V.N.N. et al. Randomized clinical trial of
extended versus single-dose perioperative antibiotic prophylaxis for acute calculous cholecystitis.
Br J Surg 2017;104:151–157.
61. Натрошвили И.Г., Прудков М.И. Насколько активной должна быть
хирургическая тактика у больных острым холециститом (по результатам проспективного
многоцентрового исследования). Вестн.Росс. ун-та дружбы народов. Серия: Медицина 2019,
Т.23, №2,156-167.
62. Papi C., Catarci M., D’Ambrosio L. et al. Timing of cholecystectomy for acute
calculous cholecystitis: a meta-analysis. Am J Gastroenterol 2004;99:147–155.
63. Brooks K.R., Scarborough J.E., Vaslef S.N., Shapiro M.L. No need to wait: An
analysis of the timing of cholecystectomy during admission for acute cholecystitis using the
American College of Surgeons National Surgical Quality Improvement Program database. J
Trauma Acute Care Surg 2013; 74(1):167–173.
- 1. Майстренко Н.А. Стукалов В.В. Холедохолитиаз: СПб. ЭЛБИ-СПб, 2000; 288 с.
Информация
Список сокращений
АЛТ – аланинаминотрансфераза
ACT – аспартатаминотрансфераза
БДС – большой дуоденальный сосочек
ВЖП – внепеченочные желчные протоки
ЖКБ – желчекаменная болезнь
ЖП – желчный пузырь
ИОХГ – интраоперационная холангиография
ИОУЗИ – интраоперационное УЗИ
КТ – компьютерная томография
ЛХЭ – лапароскопическая холецистэктомия
МХЭ – минилапаротомная холецистэктомия
МХ – механическая желтуха
МО – медицинская организация
МРТ – магнитно-резонансная томография
МРХПГ – магнито-резонансная холангиопанкреатография
ОРИТ – отделение реанимации и интенсивной терапии
ОЖП – общий желчный проток
ОПЖП – общий печёночно-жёлчный проток
ОХ – острый холецистит
ОХЭ – открытая холецистэктомия
ПЖП – повреждение желчных протоков
РКИ – рандомизированные клинические исследования
РХПГ – ретроградная холангиопанкреатография
УЗИ – ультразвуковое исследование
ХЭ – холецистэктомия
ЧЧХГ – чрескожная чреспеченочная холангиография
ЧЧХС – чрескожная чреспеченочная холангиостомия
ЩФ – щелочная фосфатаза
ЭГДС – эзофагогастродуоденоскопия
ЭндоУЗИ – эндоскопическое ультразвуковое исследование
ЭПСТ – эндоскопическая папиллосфинктеротомия
ASGE – American Society for Gastrointestinal Endoscopy
Термины и определения
Острый холецистит – острое воспаление желчного пузыря, сопровождающееся местной и системной воспалительной реакцией или угрозой ее возникновения.
Билиарная гипертензия – повышение давления в желчевыводящих путях, при наличии механического препятствия для оттока желчи.
Острая печеночная недостаточность – любой, быстро возникший эпизод дисфункции печени, характеризующийся стремительно нарастающим ухудшением биохимических показателей функции печении.
Острый холангит – острое воспаление желчных протоков неспецифического и специфического (чаще всего паразитарного) характера, сопровождающееся при генерализации процесса развитием холангиогенного сепсиса и полиорганной дисфункции.
Холедохолитиаз – конкременты желчных протоков, объединяемые общим понятием, представляющим одну из форм желчнокаменной болезни.
Механическая желтуха (синонимы: подпеченочная, обтурационная, обструктивная) – синдром нарушений гомеостаза с прогрессированием в полиорганную недостаточность, возникающий при нарушении оттока желчи из печени в желудочно-кишечный тракт.
Синдром полиорганной недостаточности – дисфункция по двум и более системам органов.
Критерии оценки качества медицинской помощи
Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
Бебуришвили А.Г. доктор медицинских наук, профессор, заведующий кафедрой факультетской хирургии Волгоградского государственного медицинского университета, член Правления Российского общества хирургов. Конфликт интересов отсутствует.
Кригер А.Г., доктор медицинских наук, профессор, руководитель отдела абдоминальной хирургии Национального медицинского исследовательского центра хирургии им. А.В. Вишневского, член Правления Российского общества хирургов. Конфликт интересов отсутствует.
Натрошвили А.Г. доктор медицинских наук, доцент кафедры факультетской хирургии №2 Первого МГМУ им. И.М. Сеченова (Сеченовский Университет). Конфликт интересов отсутствует.
Натрошвили И.Г. кандидат медицинских наук, зав. 1-м хирургическим отделением Кисловодской центральной городской больницы, ассистент кафедры хирургии и эндохирургии с курсом сосудистой хирургии и ангиологии Ставропольского государственного медицинского университета. Конфликт интересов отсутствует.
Прибыткова О.В. кандидат медицинских наук, доцент кафедры клинической фармакологии Южно-Уральского государственного медицинского университета. Конфликт интересов отсутствует.
Прудков М.И. доктор медицинских наук, профессор, зав. кафедрой хирургии, колопроктологии и эндоскопии Уральского государственного медицинского университета, Главный хирург Уральского Федерального округа, член Правления Российского общества хирургов. Конфликт интересов отсутствует.
Сажин А.В. доктор медицинских наук, профессор, член-корреспондент РАН, зав. кафедрой факультетской хирургии № 1 лечебного факультета Российского национального исследовательского медицинского университета им. Н.И. Пирогова, Генеральный секретарь Российского общества эндоскопических хирургов, член Правления Российского общества хирургов. Конфликт интересов отсутствует.
Совцов С.А. доктор медицинских наук, профессор кафедры хирургии ИДПО Южно-Уральского государственного медицинского университета, Вице-президент Российского общества хирургов. Конфликт интересов отсутствует.
Шулутко А.М. доктор медицинских наук, профессор, зав. кафедрой факультетской хирургии №2 Первого МГМУ им. И.М. Сеченова (Сеченовский Университет), член Правления
Российского общества хирургов. Конфликт интересов отсутствует.
Приложение А2. Методология разработки клинических рекомендаций
Предлагаемые рекомендации имеют своей целью довести до практических врачей современные представления об этиологии и патогенезе ОХ, ознакомить их с современными алгоритмами диагностики и лечения основных вариантов течения этого заболевания, но не являются универсальным и всеобъемлющим протоколом оказания помощи.
В ситуациях, не описанных в предлагаемых рекомендациях, а также в критических ситуациях и (или) в условиях ограниченных возможностей целесообразно исходить из положений других согласительных документов, решений локальных этических комитетов и консилиумов, собственного опыта и здравого смысла.
Целевая аудитория данных клинических рекомендаций: врачи-хирурги, врачи-эндоскописты, врачи-анестезиологи-реаниматологи, врачи-рентгенологи, врачи клинической лабораторной диагностики, врачи ультразвуковой диагностики, врачи-терапевты, врачи-гастроэнтерологи, клинические ординаторы-хирурги.
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
Порядок обновления клинических рекомендаций
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым КР, но не чаще 1 раза в 6 месяцев.
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов инструкции по применению лекарственного препарата
Данные клинические рекомендации разработаны с учетом следующих нормативно-правовых документов:
1. Приказ Министерства здравоохранения Российской Федерации от 15 ноября 2012 г. № 922н «Об утверждении порядка оказания медицинской помощи взрослому населению по профилю «хирургия»;
2. Приказ Министерства здравоохранения и социального развития РФ от 14 мая 2007 г. № 332 «Об утверждении стандарта медицинской помощи больным с холециститом (при оказании специализированной помощи)»;
3. Приказ Министерства здравоохранения Российской Федерации от 10 мая 2017 г. № 203н «Об утверждении критериев оценки качества медицинской помощи».
Приложение Б. Алгоритм действий врача
Алгоритм диагностики острого холецистита
Алгоритм лечения пациентов с острым холециститом
Приложение В. Информация для пациентов
После операции в течение 1-2 месяцев пациент должен придерживаться относительно простых и выполнимых ограничений. В выполнении они достаточно просты тем более, если учесть, что их игнорирование чревато достаточно неприятными и нежелательными последствиями.
Диета
После операции по поводу ОХ еда в домашних условиях должна быть перетертой, кашеобразной. Разрешаются молоко и молочные кисели, жидкие каши (лучше на воде), куриный и овощной бульон, овощные пюре. Диетическое питание прописываются пациенту в первые 2-3 месяца после операции. Рацион питания влияет на состав микрофлоры кишечника и на активность его функций. Необходимо следовать таким принципам:
дробное и частое питание, противопоказано одномоментное употребление крупных порций еды;
пища не должна быть горячей или холодной, а лишь немного подогретой;
полноценное питание, обеспечивающее организм всем спектром питательных веществ, витаминов и минералов, поскольку в восстановительном периоде требуется стимуляция и укрепление иммунитета;
исключение продуктов, способствующих брожению и газообразованию в пищеварительном тракте; рацион питания не должен содержать бобовых, тяжелых животных жиров, любых сортов капусты, копченостей, маринадов и солений, не рекомендуется употребление алкогольных и газированных напитков.
В первые две недели из рациона исключаются:
копченые, соленые, жирные, жареные и острые блюда;
колбасы;
специи, майонез, кетчуп;
хлебобулочные изделия;
алкоголь (вплоть до полного восстановления).
Пациенту настоятельно рекомендуется следить за своим весом. Поскольку физическая активность в послеоперационный период существенно минимизируется, легко набрать лишний вес, что крайне нежелательно. Для восстановления нормальной микрофлоры организму полезны молочные и кисломолочные продукты, обильный питьевой режим. Мясо и рыба в первые недели после операции употребляться не должны, однако допустимы бульоны и перетерты мясные/рыбные фарши пюре. Лучше отказаться от хлеба и хлебобулочных изделий, отличной их альтернативой могут быть хлебцы, где есть минимум клетчатки и углеводов.
Благоприятно организмом воспринимаются овощи (морковь, свекла), бананы, от цитрусовых фруктов лучше отказаться. В тоже время для иммунизации организму необходим витамин С, который можно черпать из других продуктов питания или потреблять в таблетированном виде, равно как и другие витамины и витаминно-минеральные комплексы. Окончание диеты не должно быть резким. Рекомендуется постепенно расширять рацион. Ни в коем случае не стоит резко срываться на ранее исключенные из рациона продукты. В целом послеоперационная диета не строга, а потому полезно будет следовать уже привычным за несколько месяцев правилам и в последующем. Это пойдет лишь на пользу организму.
Физическая активность после операции по поводу острого холецистита
В последующие 6 недель происходит сращение мышц, на фоне чего остается риск образования спаек и грыж. Категорически запрещается поднимание тяжестей и активные физические нагрузки. В то же время отмечается, что ежедневная ходьба небыстрым шагом по 2-3 километра в послеобеденное время способствует предотвращению спаек. Прописывается лечебная гимнастика. Примечательно, что наилучшее восстановление мышечной ткани происходит у тех лиц, кто ранее вел активный образ жизни и поддерживал свое тело в тонусе.
Спустя несколько месяцев можно возвращаться к умеренным нагрузкам, постепенно дополняя лечебную гимнастику общими упражнениями.
совершать пешие прогулки на небольшие расстояния;
после формирования послеоперационного рубца – посещать бассейн и выполнять несложные физические упражнения;
тем, кто ведет активный образ жизни, а также пациентам с лишним весом – носить специальный бандаж.
Приложение Г. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Приложение Г1. Данные пальпации живота при остром холецистите (в пожилом возрасте, при сахарном диабете, на стадии гангрены ЖП симптомы могут быть стертыми или не определяться)
Приложение Г2. Данные по информативности отдельных физикальных симптомов в диагностике острого холецистита, полученные в исследовании Trowbridge RL и соавт. [15].
Приложение Г3. Стратегия оценки риска холедохолитиаза и лечения пациентов с симптоматическим холедохолитиазом (ASGE, 2019)
* >6 мм у взрослых с сохраненным желчным пузырем и >8 мм у взрослых, перенесших холецистэктомию
Приложение Г4. Шкала оценки вероятности наличия острого холецистита и его тяжести, представленная в Токийских рекомендациях по диагностике и лечению острого холецистита
Оригинальное название (если есть): Шкала оценки вероятности наличия острого холецистита и его тяжести, представленная в Токийских рекомендациях по диагностике и лечению острого холецистита.
Источник (официальный сайт разработчиков, публикация с валидацией): Yokoe M., Takada T., Strasberg S., Solomkin J.S. et al. TG13 diagnostic criteria and severity grading of acute cholecystitis. Hepatobiliary Pancreat Sci. 2013;20:35–46.
Тип (подчеркнуть):
— индекс
— вопросник
Назначение: оценка вероятности наличия острого холецистита и его тяжести
Содержание (шаблон):
Ключ: Вероятный диагноз острого холецистита: ≥1 пункта в разделе A + ≥1 пункта в разделах B или C. Определенный диагноз острого холецистита: ≥1 пункта в разделах A, B и C [12].
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.