Инфильтрационная анестезия
Содержание
- Инфильтрационная анестезия
- Инфильтрационная анестезия: что это такое?
- Применение
- Техника проведения инфильтрационной анестезии
- Методика анестезии
- Типы инфильтрационной анестезии
- Варианты применения инфильтрационной анестезии
- Анестезирующий раствор и метод Вишневского
- Суть метода Вишневского следующая:
- Преимущества и недостатки инфильтрационной анестезии
- Инфильтрационная анестезия (Параректальная блокада (новокаиновая))
- Что такое инфильтрационная анестезия?
- Показания к проведению параректальной блокады
- Как проводится инфильтрационная анестезия?
- Техника манипуляции
- Как работает обезболивание новокаином?
- Что чувствует больной при проведении параректальной блокады?
Инфильтрационная анестезия: что это такое?
Под анестезией понимают состояние, искусственно вызванное фармакологическими препаратами. Для него характерно отсутствие болевой чувствительности, при этом другие виды ощущений могут сохраняться в той или иной степени в зависимости от вида анестезии. Метод обезболивания определяется несколькими факторами:
- характером очага поражения и его локализацией;
- объемом и продолжительностью планируемого вмешательства;
- срочностью операции;
- психоэмоциональным состоянием пациента;
- выраженностью функциональных нарушений.
В ряде случаев для проведения вмешательства достаточно местной анестезии: она применяется для хирургических манипуляций и небольших операций, для купирования болевого синдрома. Под местным обезболиванием подразумевают локальную блокаду болевой (ноцицептивной) чувствительности при полном сохранении сознания. Тактильный, холодовой, проприорецептивный типы чувствительности обычно сохранены, хотя и снижены. Обезболивание непосредственно в зоне вмешательства осуществляется с помощью местных анестетиков, которые блокируют нервные волокна, проводящие болевые импульсы. Существуют различные типы местного обезболивания, отличающиеся по уровню воздействия на нервные элементы и технике выполнения: терминальная, инфильтрационная, новокаиновые блокады. К местным видам обезболивания можно отнести и регионарные типы анестезии: проводниковую, эпидуральную, спинномозговую, каудальную. При инфильтрационной анестезии проводится тугая послойная инфильтрация тканей раствором анестетика с заполнением «футляров» тела – фасциальных, межмышечных, подапоневротического пространств.
Применение
Так вот, существует местная инфильтрационная анестезия. С ее помощью обыкновенно выполняют операции, в то время как сама данная процедура безболезненна.
Конечно, никто не застрахован от внезапного поворота головы, когда врач осуществляет свои врачебные манипуляции в носовой полости.
Также определенные проблемы доставляет кровь и анестетик: эти жидкости то и делают, что стекают в глотку; естественно, человек за счет своих безусловных рефлексов пытается все это выплюнуть.
После этого дополнительно может развиться приступ кашля. В такие моменты кажется, что лучше выбрать общую анестезию и не волноваться. Но все не так однозначно.
Инфильтрационный метод, говоря о его особенностях, блокирует рецепторы и мелкие нервы. Ткани слой за слоем пропитываются (отсюда и название — инфильтрация) анестетиком. Раствор вводится при помощи шприца и иглы.
Техника проведения инфильтрационной анестезии
Метод инфильтрационной анестезии был разработан в конце 19-го века, однако используемые в то время анестетики обладали высокой токсичностью. Более широкое распространение методика получила после внедрения в практику новокаина. Это средство можно было вводить в большем объеме без значительного риска токсического действия. Недостатками инфильтрационной анестезии на тот момент были: отсроченное развитие анестезии, потребность в дополнительной инфильтрации тканей по ходу хирургического вмешательства, риск токсического действия анестетика. Устранить эти недостатки удалось А.В. Вишневскому, предложившему методику тугого «ползучего инфильтрата». Метод достаточно широко применяется до настоящего времени в ходе небольших операций.
К особенностям методики относятся применение слабого раствора новокаина (0,25%) и инфильтрация большим объемом анестетика фасциальных замкнутых пространств. Раствор анестетика вводится в ткани под повышенным давлением и распространяется на значительное расстояние в пределах фасциального футляра, при этом препарат действует на аксоны нейронов, иннервирующих зону вмешательства. Высокое гидростатическое давление способствует более тесному контакту новокаина с нервными окончаниями. Это ведет к быстрому развитию анестезии и дает возможность хирургу сразу же приступить к операции. Кроме того, благодаря методу «ползучего инфильтрата» обеспечивается гидравлическая препаровка тканей, облегчающая такие хирургические манипуляции, как разделение сращений, выделение опухоли и другие.
Методика анестезии
Раствор новокаина тонкой иглой вводится внутрикожно в подогретом до температуры тела виде. В результате на месте предстоящего разреза формируется «лимонная корочка». Затем более толстой иглой выполняется инфильтрация подкожной клетчатки и создается подкожный новокаиновый инфильтрат. После этого проводится рассечение кожи и подкожной клетчатки до апоневроза. Вслед за этим осуществляется тугое заполнение новокаиновым раствором подапоневротического пространства, завершающееся вскрытием апоневроза. Если того требует вмешательство, проводится последующая анестезия брюшины, брыжейки или плевры, корня легкого. Во всех случаях при проведении инфильтрационной анестезии хирург придерживается правила – инфильтрация анестетиком должна предшествовать разрезу скальпелем. На аналогичном принципе основаны новокаиновые блокады, предложенные А.В. Вишневским. Здесь также используется тугое заполнение анатомических «футляров» анестетиком, не требующее непосредственного подведения препарата к нервным стволам.
Типы инфильтрационной анестезии
Условно можно выделить два вида инфильтрационного обезболивания: прямой и непрямой. При прямой анестезии препарат вводится непосредственно в зону хирургического вмешательства. Такой тип обезболивания применяют во время операций на мягких тканях.
При непрямом (диффузном) типе инфильтрационной анестезии введение анестетика осуществляется на некотором расстоянии от области, которую требуется обезболить. Путем диффузии раствор достигает тканей в зоне вмешательства. Например, введение раствора анестетика вокруг операционного поля при вскрытии абсцесса или инъекции под надкостницу при обезболивании зуба. Действие препарата определяется не только фармакокинетическими свойствами, концентрацией и количеством раствора, но и состоянием инфильтрируемых тканей (локальное воспаление, рубцово-спаечный процесс снижают обезболивающий эффект).
Варианты применения инфильтрационной анестезии
Техника местного обезболивания имеет свои особенности в зависимости от вида операции и области вмешательства. В настоящее время классический вариант инфильтрационной анестезии по А.В. Вишневскому используется редко, однако его элементы продолжают применяться в ходе различных операций, в том числе полостных вмешательств.
Один из видов инфильтрационной анестезии – футлярная блокада. Она может потребоваться при травмах или операциях на конечностях. Ее выполняют с помощью 0,25% раствора новокаина, тримекаина или лидокаина путем введения в футляры сгибателей или разгибателей. Для этого анестезируют кожу и мышцы, а затем с помощью тонкой иглы доходят до кости и, отступив на несколько миллиметров, вводят некоторое количество анестетика. Введение препарата обычно проводят из двух точек. При закрытых переломах трубчатых костей конечностей анестетик может вводиться непосредственно в гематому.
В стоматологии применяется несколько видов инфильтрационной анестезии: внутрислизистая, подслизистая, спонгиозная анестезия, внутрипульпарная, интралигаментарная, инфильтрационная анестезия мягких тканей, анестезия под надкостницу.
Анестезирующий раствор и метод Вишневского
Следует заметить, что многим известный хирург по фамилии Вишневский, практиковавший во времена СССР, изобрел однажды метод тугого ползучего инфильтрата. Он использовал для своих врачебных манипуляций 0,25%-ый раствор новокаина. Данная жидкость в организме очень быстро превращается в безвредные соединения.
Суть метода Вишневского следующая:
. Раствор новокаина (естественно, свежий) подогревают до температуры тела;. Заполняют им шприц (2-миллилитровый);
. Вводят жидкость под кожу.
- хлорид натрия (5 г);
- хлорид калия (0,075 г);
- хлорид кальция (0,125 г);
- дистиллированную воду (1000 мл);
- и, собственно, новокаин (2,5 г).
Преимущества и недостатки инфильтрационной анестезии
К положительным свойствам инфильтрационной анестезии относятся:
- простота выполнения, доступность манипуляции;
- сохранение возможности контакта с пациентом;
- безопасность инфильтрационного обезболивания, обеспечиваемая удаленностью от места инъекции крупных сосудов и нервных стволов и применением меньшего количества анестетика с достижением более быстрого эффекта по сравнению с проводниковым обезболиванием.
Однако инфильтрационная анестезия имеет ряд недостатков и ограничений, в частности:
- возможность аллергических реакций;
- психоэмоциональное напряжение пациента, особенно при длительных манипуляциях;
- не может применяться в ходе обширных вмешательств, при которых требуется мышечная релаксация, ИВЛ и иные способы минимизации операционной травмы.
Инфильтрационная анестезия (Параректальная блокада (новокаиновая))
Параректальная блокада является широко распространённым методом обезболивания в проктологии при консервативном лечении геморроидального синдрома (в частности, при острой форме тромбоза, а также при воспалённом геморрое, сопровождающемся сильно выраженной болью, с вероятным присоединением сопутствующей инфекции, иных осложнений). Суть методики заключается в купировании нервных окончаний рабочего участка путём действия на него анестезирующего средства.
Инфильтрационная блокада в параректальной области проводится с помощью анестетиков. Принцип действия обезболивающих средств заключается в том, что они в течение короткого времени «блокируют» поступление по нервам импульсов и уменьшают раздражительность рецепторов.
Консервативное лечение, требующее обезболивания новокаином, проводится до устранения симптомов тромбоза и имеющегося воспалительного процесса с дальнейшим принятием решения о необходимости радикальной хирургической терапии.
Параректальное введение местных анестетиков даёт возможность снизить болевой порог, устранить непроизвольное сокращение анального сфинктера, нормализовать венозный отток и микроциркуляцию, устранить припухлость стенок кровеносных сосудов геморроидальных узлов, уменьшить резкость признаков тромбоза.
Метод параректальной блокады имеет ряд преимуществ, которые выгодно отличают её от аналогов. Среди преимуществ стоит выделить:
К недостаткам процедуры относят:
- вероятность поражения сосудов и нервных стволов;
- недостаточное обезболивание при быстром введении препарата;
- риск аллергических реакций;
- непреднамеренная поломка иглы;
- вероятность образования гематомы;
- передозировка анестезии при неправильной схеме лечения.
Большинство из вышеперечисленных недостатков могут вызывать осложнения.
По статистике, до 90 % населения планеты откладывают визит к проктологу из-за боязни возможной боли. Рассматриваемый метод анестезии является одним из лучших способов обеспечения должного обезболивания.
Что такое инфильтрационная анестезия?
Параректальное обезболивание – это пропитывание анестетиком тканей в момент инъекции, при котором анестезирующее вещество оказывает воздействие (замораживание) на окончания нервных сплетений, снабжающих данный участок.
Дифференцируют две разновидности инфильтрационной анестезии – прямую и диффузную (непрямую). Во время проведения прямого параректального обезболивания анестезирующий препарат вводится прямо в ткани, которые будут подвержены оперативному вмешательству. При непрямой анестезии анестетик вводится на определённом расстоянии от зоны, которую следует обезболить, а уже оттуда он за счёт диффузии распределяется к тканям, подлежащим обезболиванию.
Данный способ анестезии снижает болезненные ощущения при различных манипуляциях и простых хирургических вмешательствах.
Методика даёт возможность контролировать толщину проникновения иглы и ширину подачи препарата, исходя из предполагаемой области поля вмешательства. Ввод лекарства осуществляется осторожно сначала в зону под кожу до момента ощущения «лимонной корки», в дальнейшем игла медленно продвигается внутрь, впрыскивая дополнительное количество анестетика.
При выполнении несложных оперативных вмешательств без местной анестезии не обойтись. Она имеет ряд достоинств в сравнении с другими разновидностями «блокады» чувствительности. Применяемое лекарственное средство (раствор анестетика) оказывает воздействие непосредственно на зону введения, что позволяет предотвратить разного рода осложнения и побочные реакции.
Угасание болевого порога происходит быстро, в среднем за 10-15 минут. Результат сохраняется на протяжении 60 минут и дольше, потому местное обезболивание устраняет боль в районе проведения медицинских манипуляций. Применение местного обезболивающего средства не оказывает отрицательного влияния на сознание больного, поэтому после завершения необходимых манипуляций ему разрешено покидать стационар.
Показания к проведению параректальной блокады
Перед проведением инфильтрационной анестезии не требуется никаких специальных мер предосторожности. Однако предварительно всегда следует исключать аллергию на используемый анестетик.
Показаниями к применению инфильтрационной анестезии в проктологии являются:
- обострённое воспалительное течение геморроя;
- воспаление слизистой прямой кишки, параректальной клетчатки;
- трещины заднего прохода;
- злокачественные образования.
Параректальная блокада не проводится, когда у человека имеются аллергические проявления на анестезирующие средства. В таком случае врач назначает альтернативные методы обезболивания.
Как проводится инфильтрационная анестезия?
В момент осуществления процедуры врач делает обезболивающую инъекцию (как правило, содержимое укола состоит из раствора новокаина (0,25 %), в некоторых случаях препарат смешивается с антибиотиком).
Изначально инъекцию вводят подкожно в области рядом с анальным отверстием, используя длинную тонкую иглу (наподобие инсулиновой). Затем доктор оповещает пациента о неизбежных болевых ощущениях, которые наблюдаются в момент первых проколов кожи. Под воздействием обезболивающего препарата кожа теряет чувствительность к боли, отчего в зоне укола будет ощущаться лишь раздувание, вызывающее дискомфорт, однако приемлемое по терпимости к боли.
В дальнейшем врач, используя длинную иглу, осуществляет ввод анестезирующего препарата в область параректальной клетчатки, пальпационно отслеживая процесс из отверстия прямой кишки. В этот момент больной либо ничего не ощущает, либо ощущает незначительный дискомфорт.
ВАЖНО! Параректальную новокаиновую блокаду может делать лишь квалифицированный врач-проктолог.
Длительность воздействия обезболивания не превышает нескольких часов. По прошествии времени, отведённого на анестезию, общая восприимчивость боли восстанавливается, но интенсивность ощущения болевого порога под действием осуществляемой терапии значительно снижается в сопоставлении с той, которая была ранее.
Техника манипуляции
Процедура выполняется с применением безопасных растворов местных анестетиков.
Пациент укладывается на кресло в положении «на спине», максимально подгибает согнутые в коленях ноги к животу. Для закрепления ног и предотвращения рефлекса в ответ на проводимые манипуляции могут применяться фиксирующие подставки. В такой позе доктору максимально открыт доступ к заднему проходу для осуществления медицинских манипуляций.
Этапы проведения процедуры:
- обработка антисептиком (спиртовым раствором, йодонатом) кожи вокруг анального отверстия;
- обозначение по периметру четырёх точек для ввода анестетика;
- ввод обезболивающего средства с помощью инсулинового шприца (длинной тонкой иглы);
- дополнительное введение препарата при помощи более длинной иглы (методом введения пальца в орган, подверженный манипуляции, осуществляется контроль специалистом введения лекарства в одни и те же точки).
Больных часто интересует вопрос конечного итога хирургических манипуляций с целью моральной подготовки к тому либо иному положению. В случае проведения терапии деликатных заболеваний очень остро стоит вопрос болезненности.
При введении первого укола параректальной (новокаиновой) блокады пациента могут беспокоить болезненные ощущения. Характер болевой чувствительности у каждого человека индивидуальный, время болезненности непродолжительное. Позже анестезирующее вещество продолжает выполнять функцию «замораживания» зоны манипуляции, и при дальнейших процедурах сохраняется лишь минимальный дискомфорт, связан с необычными ощущениями наподобие чувства «раздувания» тканей на участках введения лекарства.
Как работает обезболивание новокаином?
Новокаин является местноанестезирующим препаратом. Он блокирует чувствительные нервные волокна и окончания, оказывая обезболивающий эффект. Лекарство имеет широкий спектр терапевтического применения. Его введение и всасывание в кровоток оказывает на организм следующее действие:
- снижает возбудимость периферических холинергических систем;
- уменьшает образование ацетилхолина;
- устраняет спазмы гладкой мускулатуры;
- снижает возбудимость сердечной мышцы и двигательных зон коры головного мозга;
- в больших дозах вызывает возбуждение и паралич центральной нервной системы.
В целом новокаиновая блокада оказывает комплексное действие как на ЦНС, так и на периферическую нервную систему. Благодаря этому кора головного мозга освобождается от сильных болевых импульсов. Исчезает сильное раздражение, восстанавливается рефлекторно-трофическая функция нервной системы. В результате закупорки улучшается трофика тканей, и заболевание приобретает благоприятное течение.
Попадая в организм, новокаин быстро гидролизуется, образуя фармакологически активные вещества: диэтиламиноэтанол и парааминобензойную кислоту. Препарат обладает быстрым и в то же время кратковременным действием. Для уменьшения его всасывания и продления время действия при проведении местной анестезии готовый состав смешивают с 0,1 %-ным раствором гидрохлорида адреналина (соотношение: на 2-10 мл новокаина 1 капля раствора адреналина).
В случае, когда препарат рекомендуется для местной анестезии, его количество и концентрация напрямую зависят от характера вмешательства, специфики введения и массы тела больного.
Процедуру не проводят при аллергических реакциях на новокаин, перитоните, системных инфекциях, терминальных состояниях, при беременности и пациентам до 18 лет.
Что чувствует больной при проведении параректальной блокады?
Параректальная блокада проводится амбулаторно. Когда у пациента отсутствуют жалобы, ему разрешается покинуть медицинское учреждение сразу по окончании манипуляции, предварительно получив рекомендации доктора.
Некоторыми больными местная анестезия переносится очень трудно, из-за чего у них могут наблюдаться слабость, ухудшение общего состояния здоровья, головокружение, тошнота. В таком случае пациенту ещё какое-то время требуется наблюдение врача.
Продолжительность анестезии длится в среднем 60-90 минут с момента введения анестетика. В данный период больной может ощущать незначительные болезненные ощущения. Как правило, они имеют низкую интенсивность и быстро проходят.
Для купирования боли при проведении операций или стоматологическом лечении применяют один из видов анестезии. Об инфильтрационном методе, его разновидностях и технике выполнения пойдёт речь в статье.
- Что такое инфильтрационная анестезия ↓
- Сферы применения ↓
- Стоматология ↓
- Челюстная хирургия ↓
- Показания ↓
- Методики ↓
- Виды инфильтрационной анестезии в стоматологии ↓
- Другие виды ↓
- Инфильтрационная анестезия по Вишневскому ↓
- Применение на верхней челюсти ↓
- Инфильтрационная анестезия у детей ↓
- Как проходит ↓
- Препараты и растворы ↓
- Преимущества и недостатки ↓
- Меры предосторожности и возможные осложнения ↓
- Противопоказания ↓
Что такое инфильтрационная анестезия

Принцип действия инфильтрационного обезболивания заключается в подавлении импульса, передаваемого от пульпы до головного мозга. В итоге у пациента немеют некоторые части лица или полости рта (щека, губа или язык), что зависит от места ввода анестетика. По мере расщепления компонентов препарата в клетках тканей чувствительность возвращается. Процесс восстановления полностью контролируется врачом.
Отличия от других видов обезболивания заключаются в мгновенном действии после введения, точном времени блокировки боли, а также быстром выведении активных компонентов из организма человека. Немаловажным фактором является безопасность используемых препаратов, что обусловлено низкой концентрацией действующих веществ.
Сферы применения
Показатель эффективности анестезии – побледнение слизистой оболочки альвеолярного отростка.
Область применения инфильтрационного обезболивания затрагивает все сферы медицины:
- хирургия;
- стоматология;
- урология;
- проктология;
- гинекология;
- травматология;
- гастроэнтерология;
- офтальмология и др.
Данный способ обезболивания часто используется при решении стоматологических проблем и в челюстно-лицевой хирургии благодаря сочетанию важных для пациента факторов – эффективность, безопасность.
Стоматология
Инфильтрационный метод высоко ценится стоматологами благодаря принципу работы анестетика, который купирует не болевые ощущения, а импульс, который исходит от пульпы.
Выбранный для процедуры препарат вводят с помощью инъекции в ткани, после чего он распределяется по клеткам. В итоге происходит купирование нервной деятельности. Продолжительность обезболивающего эффекта сохраняется на протяжении одного часа.
Челюстная хирургия
“Лимонная корка” при местной инфильтрационной анестезии.
Оперируемую зону на лице обкалывают слабо концентрированным раствором Новокаина или другим препаратом для создания так называемой «лимонной корки», после чего выполняют рассечение. Пациент при этом не испытывает никаких неприятных симптомов.
Перед проведением анестезии изучается реакция организма на активные компоненты анестетика для предупреждения проявления аллергии.
Не менее важным считается соблюдение техники ввода препарата и расчёт дозировки.
Показания
Применение инфильтрационной анестезии показано при выполнении следующих манипуляций:
- удаление одного или нескольких зубов, лечебные манипуляции;
- обработка раны с последующим наложением швов;
- раскрытие гнойника с последующим дренированием;
- вырезание новообразования на слизистой либо кожном покрове;
- невозможность использования общего наркоза.
Методики
Метод инфильтрации тканей массово применяется в хирургии, за исключением особо сложных случаев, требующих более продолжительного периода обезболивания. Существует несколько способов выполнения процедуры:
- под кожу;
- под слизистую оболочку;
- в область надкостницы.
По способу введения препарата инфильтрационное обезболивание бывает двух типов:
- прямое – местный анестетик вводится в оперируемую зону;
- непрямое – препарат вводят по всей прилегающей зоне, при этом активные компоненты проникают в глубокие слои тканей (метод основан на диффузии).
Виды инфильтрационной анестезии в стоматологии
В медицине инфильтрационная методика обезболивания разделена на несколько видов. Основным признаком классификации является область воздействия используемого препарата.
| Виды инфильтрационного обезболивания | |
| Название | Описание |
| Интрапапилярная (наднадкостничная, подслизистая) | Инъекция проводится под слизистую в сосочек зуба с заглублением иглы до 3-х мм. |
| Спонгиозная интрасептальная | Инъекция вводится в перегородку, расположенную между резцами. Обезболивание наступает мгновенно, нервные волокна костной и мягкой ткани надёжно блокируются от импульсов, что позволяет выполнять операции на дёснах, удалять новообразования во рту, осуществлять лечение зубов. |
| Интралигаментарная | Применяется при решении различных стоматологических проблем, кроме случаев с гнойным образованием. Препарат вводится между зубным корнем и костью челюсти, действие анестетика наступает спустя 15-45 секунд, эффект сохраняется до 30 минут. Преимущества данного вида: отсутствие боли, небольшой расход анестетика. |
| Внутрисосочковая | Обезболивающий препарат вводится в сосочек, расположенный между зубов. Достичь нужного эффекта одиночной инъекцией невозможно, поэтому возникает необходимость в дополнительной инъекции, которая вводится со стороны неба для полной блокировки нервных волокон. |
| Внутрипульпарная | Данный способ является дополнительным, инъекция вводится в пульпу после внутрисвязочного обезболивания. Для процедуры используют тончайшую иглу. |
| Поднадкостничная (Субпериостальная) | Препарат вводят шприцем с укороченной иглой, устанавливая её между десной и основанием корня (контрольная точка – граница между подвижной и неподвижной частями слизистой). Используемое количество анестетика должно быть минимальным, а ввод инъекции – резким. |
Другие виды
Существуют и другие способы обезболивания, принцип действия которых также связан с инфильтрацией тканей:
- «Block field» – уместно применять в случаях, когда мягкие ткани челюсти воспалены;
- друк-анестезия – закладка обработанного препаратом тампона в отверстие, возникшее в результате развития кариеса;
- плексуальная – введение инъекции в сплетения альвеолы (переднюю и верхнюю среднюю часть);
- интрапапиллярная – ввод препарата осуществляется в основание сосочков десны, расположенных между зубами.
Инфильтрационная анестезия по Вишневскому
Анестезия по Вишневскому
Метод был разработан известным хирургом Вишневским А. В. В 1922 году, получил название «ползучий инфильтрат». Суть разработки заключается в объединении двух видов анестезии: инфильтрационной и проводниковой. Используемый препарат в итоге блокирует не только рецепторы, но и проход импульсов по нервным окончаниям, находящихся на оперируемом участке.
Анестезия по Вишневскому состоит из следующих этапов:
- введение препарата под кожу (с захватом подкожной жировой клетчатки) для получения «лимонной корки»;
- рассечение инфильтрированных тканей скальпелем;
- обкалывание шприцем с анестетиком фасциальных пространств в оперируемой области;
- введение препарата в мышцы, расположенные в зоне проведения манипуляций.
Важным моментом является соблюдение технологии введения препарата и поэтапного рассечения подкожных слоёв для достижения плотного ползучего инфильтрата.
Применение на верхней челюсти

- для купирования нервных окончаний моляров иглу устанавливают между причинным зубом и расположенным рядом моляром, препарат подаётся к основанию корня;
- при лечении резцов прокол делают в складку перехода, расположенную немного выше верхушки корней над причинным зубом;
- для обезболивания с небной стороны прокол делают в слизистую в области отверстия резца.
На нижней челюсти инфильтрационный метод применяется для анестезии при проведении краткосрочных манипуляций на мягких тканях. Если планируются более серьёзные вмешательства, эффект обезболивания достигается путём сочетания нескольких видов анестезии. Такой подход объясняется плотной структурой альвеолярных тканей и низкой пористостью, что создаёт определённый барьер препарату проникнуть к нервному пучку.
Передний отдел нижней челюсти имеет наименее плотную часть ткани благодаря микропорам, поэтому при манипуляциях с резцами анестетик вкалывают в переходную складку, продвигая иглу до основания корня. Для обезболивания всех резцов иглу устанавливают в складку между первыми резцами. После достижения кончика иглы основания корня шприц располагают горизонтально, а при введении препарата медленно перемещают иглу в сторону клыка. Такая же процедура проводится с другой стороны нижней челюсти.
Инфильтрационная анестезия у детей
Инфильтрационная анестезия – предпочтительный метод в детской стоматологии.
При выборе анестезии для детей специалисты отдают предпочтение инфильтрационной методике. Это объясняется низкой концентрацией активного вещества в используемом препарате, а также тонкой пористой костной ткани альвеолы, что способствует быстрому всасыванию инъекции.
На эффективность действия анестетика оказывает влияние также хорошо развитая сосудистая сетка, проходящая через мягкие ткани и альвеолярный отросток.
У детей дошкольников десневые сосочки имеют довольно рыхлую структуру, поэтому при лечении зубов инфильтрационную анестезию рекомендуется вводить от края десны. Достаточно хорошо поддаются инфильтрации и дентальные ткани.
Как проходит
Вне зависимости от области применения инфильтрационного обезболивания (на коже или слизистой) манипуляции проводятся согласно единой технике:
- Проведение обработки зоны прокола антисептическим препаратом.
- Удобное размещение специалиста по отношению к пациенту (по правую сторону от клиента).
- Обнажение переходной складки рта пациента путём оттягивания щеки либо губы. Специалист выполняет действие руками или с помощью специального инструмента.
- Установка кончика иголки на переходную складку с соблюдением угла наклона 45° (по отношению к альвеолярному гребню). Срез иглы должен направляться к челюстной кости.
- Осторожное введение иголки до упора в костную ткань. Глубина погружения может составлять 5-15 мм, в зависимости от области челюсти.
- Ввод препарата путём плавного давления пальцем на поршень шприца.
Препараты и растворы
Для инфильтрационного обезболивания применяют следующие растворы:
- новокаина;
- лидокаина;
- бупивакаина;
- тримекаина;
- мепивакаина;
- наропина;
- ультракаина;
- артикаина и др.
При выборе препарата для местного обезболивания по методу инфильтрации тканей стоит учесть, что подходят исключительно стерильные растворы. Подходят анестетики, которые хорошо растворяются в воде и не разрушаются в процессе проведения стерилизации. Допустимая концентрация активных веществ составляет 0,25-0,5 %.
Параметры иглы определяются в зависимости от задач анестезии:
- длина – 16-32 мм;
- диаметр – 0,3-0,5 мм.
Довольно редко для данного вида обезболивания применяют иглы с параметрами: длина – 23 мм при наружном диаметре 0,8 мм; длина – 32 мм при диаметре 0,9 мм. При подборе инструмента стоит учесть, что маленькие размеры снижают риск попадания инъекции в сосуд.
Среди современных инструментов заслуживают внимание шприцы с возможностью фиксирования иглы под углом. Благодаря такой конструкции достигнуть нужной точки в труднодоступном месте полости рта гораздо проще.
Преимущества и недостатки
Чтобы оценить эффективность инфильтрационной анестезии, рекомендуется ознакомиться с её преимуществами, выгодно отличающимися от других вариантов. Для полноты информации в таблице указаны также недостатки метода инфильтрации тканей.
| Инфильтрационная анестезия | |
| Плюсы | Минусы |
| Безопасный метод купирования боли за счёт низкой концентрации активного вещества в препаратах. | Ограниченная область применения. |
| Быстрый эффект. | Длительность действия препарата сокращается при анестезии пульпы (причина – скорость рассасывания средства). |
| Активные вещества используемых анестетиков выводятся из организма легко и быстро. | Невозможность полноценно использовать на участках, расположенных в нижней части челюсти. |
| Более продолжительное действие препарата, нежели при использовании поверхностной анестезии. | Во рту появляется горьковатый привкус из-за распространения препарата за пределы зоны обезболивания. |
| Достигается обезболивающий эффект не только нужного нерва, но и окончаний соседних нервов. | |
| Простая техника проведения анестезии, не требующая глубоких анатомических знаний. |
Меры предосторожности и возможные осложнения
Одно из возможных осложнений – травматический неврит лицевого нерва.
Невзирая на широкую область применения инфильтрационного обезболивания, метод может спровоцировать серьёзные последствия:
- гематому в результате повреждения сосуда иглой;
- разрыв зубных связок либо отклонение зуба из-за быстрого ввода препарата (скорость введения лекарства составляет 1 мл/15 секунд);
- травму ствола нерва, вследствие чего развивается травматический неврит;
- травму надкостницы, после чего возникают болевой синдром и отёчность;
- инфицирование из-за использования недостаточно стерильных инструментов;
- травму мышечной ткани, расположенной в подвисочной ямке;
- блокаду нервных волокон лица (состояние временное, проходит само спустя несколько часов, распознаётся по отвисшей верхней губе и отсутствию рефлексов глаза);
- интоксикацию организма из-за превышения дозы или ввода препарата в кровеносный сосуд;
- аллергическую реакцию (покраснение слизистой, отёк, затруднение дыхания).
Чтобы предупредить развитие осложнений, нужно перед применением инфильтрационной методики соблюсти простые правила:
- предварительно провести тестирование препарата на предмет выявления аллергии;
- ответственно отнестись к выбору клиники и специалиста, игла в руках неопытного или неумелого врача может причинить массу проблем;
- вводить указанную в инструкции дозировку, если средство не даёт должного эффекта, нужно заменить его другим препаратом анестетического действия;
- ознакомиться с противопоказаниями к препарату и виду анестезии;
- при введении средства сохранять спокойное положение, чтобы не спровоцировать травмирования мягких тканей;
- если пациент нервничает при виде иглы, то предварительно можно использовать аппликационное обезболивание.
Для предотвращения попадания иглой в крупный сосуд специалист при проколе тянет поршень шприца на себя. Появление крови свидетельствует об ошибке. В таком случае игла немного смещается.
Противопоказания
Строгих ограничений к применению инфильтрационной анестезии нет. Противопоказания действуют лишь в случаях индивидуальной непереносимости компонентов тех препаратов, которые планируется использовать для местного обезболивания.
Инфильтрационный метод не применяют для пациентов с нестабильной психикой, имеющих онкологию, гнойные образования. Право выбора вида анестезии остаётся за лечащим врачом. Только специалист может оценить физическое состояние и возможные риски.
Загрузка…
Согласно Большому Медицинскому словарю анестезия инфильтрационная — (a. per infiltrationem; синоним «послойная») местная анестезия, при которой воздействие на нервные окончания и мелкие нервные волокна осуществляют путем пропитывания (инфильтрации) тканей операционного поля раствором анестезирующего вещества.
Показания для инфильтрационной анестезии при санации ротовой полости:
- Анестезия зубов верхней челюсти;
- Анестезия премоляров и рез- цов на нижней челюсти;
- Анестезия молочных моля- ров до 4-х лет.
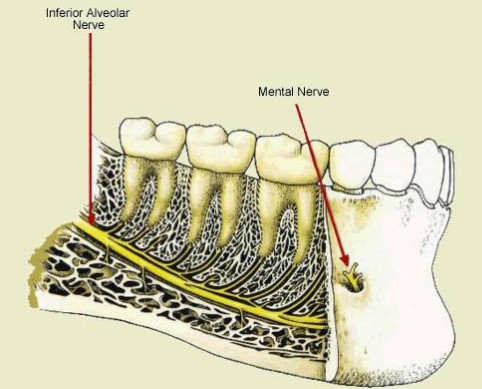
Цель инфильтрационной анестезии – блокирование болевого импульса в области чувствительного рецептора. Поэтому анестетик вводится рядом с верхушкой корня (на верхней челюсти каждый моляр обезболивается в двух точках – мезиощёчного и дистощёчного корня). Лишь в области премоляров нижней челюсти стоит отойти от этого правила и вводить анестетик рядом с точкой выхода ментального нерва – между первым и вторым премоляром (Рис.1).
Компактная пластинка альвеолярного отростка верхней челюсти тонкая, не плотная, так как имеет большое количество мелких отверстий, через которые проходят нервы, кровеносные и лимфатические сосуды. Все это создает благоприятные усло- вия для диффузии анестетика в губчатое вещество кости и этим повышает эффект инфильтрационного обезболивания на верхней челюсти. Компактная пластинка альвеолярного отростка нижней челюсти несколько плотнее и толще, чем на верхней. Количество же отверстий на ней намного меньше и находятся они чаще в области резцов и клыков, реже премоляров. Поэтому инфильтрационная анестезия на нижней челюсти менее эффективная, особенно в области моляров.
Способ инфильтрационной анестезии обеспечивает хорошее обезболивание при сравнительно небольших дозах анестетика (обычно достаточно четверти карпулы на каждый корень).
Смысл инфильтрационного метода заключается в создании депо анестетика между слизистой и надкостницей, диффузия анестетика к нервным окончаниям происходит благодаря проницаемости кортикальной пластинки альвеолярного отростка челюсти. Поэтому, чем тоньше эта пластинка, тем скорее и эффективнее наступает эффект. Самая толстая пластинка расположена рядом со скуловой костью (processus zygomaticus – Рис.2). Соответственно, дистальный корень второго молочного моляра и мезиальный первого постоянного тяжелее всего обезболить! Самая тонкая кортикальная пластинка – у резцов. Поэтому, минимальное количество анестетика достаточно для их обезболивания.
Виды инфильтрационной анестезии:
- Прямая;
- Непрямая.
При прямом обезболивании анестезия наступает непосредственно в тканях, куда было инъецировано обезболивающее вещество. При непрямом – в результате диффузии анестетика в окружающие ткани вокруг инъекции.
Техника инфильтрационного метода анестезии:
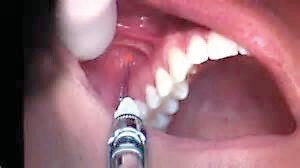
Пальцами свободной руки врач отводит губу, сильно оттягивая её, игла вкалывается в слизистую оболочку в области преддверия рта (vestibulum – на границе перехода ее с альвеолярного отростка в переходную складку), отступая на 1–1,5 см от десневого края. Этот уровень приблизительно соответствует проекции верхушек корней постоянных зубов (0.5– 1 см для временных зубов). Проводя анестезию, врач находится на 9–12 часах от больного. Направляет иглу под углом 45о к переходной складке (срез иглы обращен к кости) и вводит ее до надкостницы. При этом очень важно медленно продвигаться, постепенно вводя анестетик (Рис.3).
Преимущества инфильтрационнои анестезии:
- обезболивающий эффект наступает быстрее, чем при проводниковой;
- количество использованного анестетика минимально с максимальным эффектом;
- простая техника выполнения (легко добавить анестетик и продолжить процедуру);
- обезболивающий эффект наблюдается только в области инъекции – меньше вероятность прикусывания мягких тканей (особенно важно у детей); меньше вероятность прямого попадания анестетика в большие сосуды и соответственно минимальны токсические эффекты анестетика (меньше необходима аспирация).
Недостатки инфильтрационной анестезии:
- Не всегда работает (особенно по сравнению с проводниковой);
- Чаще гематомы в месте вкола и болезненность введения при неправильной технике исполнения;
- Необходим более тщательный подбор анестетика и маленькие тонкие иглы;
- Соответственно чаще можно сломать иглу при резком движении пациента (особенно у детей).
Источник: Жупнал «Стоматолог-практик» №2, 2016
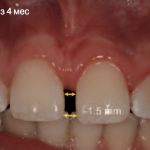
Апексификация с применением минерал триоксид агрегата: клинический случай
Абу-Хусейн Мухамад, Абдулгани Аззальдин, Абу-Шибалайех Ханали
Абу-Хусейн Мухамад, Абдулгани Аззальдин, Абу-Шибалайех Ханали
Лазерная френэктомия в детской стоматологии
Габриеле Шиндлер-Хюльтцш
Габриеле Шиндлер-Хюльтцш
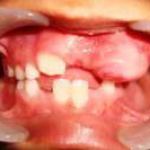
Цементо-оссифицирующая фиброма
Nilesh Deshpande, Shirdhar Anil Munje, Kapil Dasaram Wahane, Somasundar Mantha
Nilesh Deshpande, Shirdhar Anil Munje, Kapil Dasaram Wahane, Somasundar Mantha
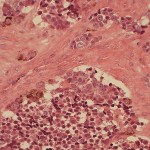
Клинический случай нейроэктодремальной меланомы у мланденца
Jessica Tam,Wa Sham Cheung, Christof Senger, Mark Reichman, Karen M. Campbell
Jessica Tam,Wa Sham Cheung, Christof Senger, Mark Reichman, Karen M. Campbell
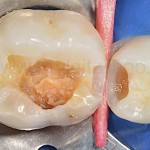
Реставрация временных моляров
Martina Sabova
Martina Sabova
-
Главная
-
Полезное
-
Статьи
- Анестезия инфильтрационная, проводниковая
Анестезия инфильтрационная, проводниковая
Анестезия в стоматологии: инфильтрационная, проводниковая
В современной стоматологии зуб удаляют путем хирургического вмешательства. Поэтому, чтобы этот не очень приятный процесс прошел как можно безболезненней, стоматологи используют разнообразные виды анестезии, в зависимости от персональных особенностей пациентов и ситуации. В стоматологии принято выделять два основных вида обезболивающих средств: анестезия инфильтрационная, проводниковая.
Инфильтрационная анестезия
Инфильтрационная анестезия является актуальной в случае реализации вмешательства на зубах, мягких тканях лица и челюстях, поскольку она позволяет обезболить какую-то конкретную область ротовой полости. Если сравнить с аппликационной, то инфильтрационная анестезия гарантирует максимальный и более длительный эффект. Зачастую к ее использованию прибегают во время лечения зубов верхней челюсти путем ввода препарата внутрикостно, под слизистую оболочку или в надкостницу. А все из-за того, что костное вещество верхней челюсти имеет пористую структуру, что позволяет анестетику быстро проникнуть к нервным окончаниям и заблокировать чувствительность.
Этот препарат очень быстро и отлично проникает в ткани. Врачи отдают предпочтение именно этому виду анестезии из-за того, что приступать к процессу лечения зубов можно уже через 3-4 минуты, поскольку действовать он начинает чрезвычайно быстро. С использованием инфильтрационной анестезии доктор может не переживать о состоянии пациента на протяжении часа, поскольку тот не будет чувствовать никакого дискомфорта, и трудиться над успешной реализацией стоматологического вмешательства. Более того, повторная инъекция позволит врачу продолжить операцию, ведь боль не будет чувствоваться довольно продолжительное время, поскольку помимо нужного нерва, обезболиваются и сенситивные волокна ближайших нервов.
Среди вышеупомянутых преимуществ, следует отметить и тот факт, что благодаря использованию низкой концентрации обезболивающего раствора, инфильтрационная анестезия является менее опасной для больного, поэтому в некоторых случая можно увеличить дозу анестетика, ведь такие манипуляции не приведут к негативному отображению на здоровье пациента. Необходимо упомянуть, что анестезирующее вещество довольно быстро выводится из организма, не причиняя ему вреда.
Проводниковая анестезия
Что касается проводниковой анестезии, то сама суть обезболивания состоит в том, что с помощью анестезирующего раствора блокируют иннервирующий анатомическую зону нервный ствол. Зачастую этот вид избавления от болезненных ощущений используется для лечения зубов именно нижней челюсти.
В процессе введения проводниковой анестезии больной может испытывать разнообразные ощущения. Не исключено проявление чувства тяжести, жара или распирания, но этот дискомфорт исчезнет буквально через несколько секунд. В процессе операционного вмешательства проводниковая анестезия обеспечивает полное отсутствие болезненных ощущений при ясном сознании больного.
С технической точки зрения она являет собой пару инъекций местного анестетика в область, где располагается необходимый для блокирования ощущений нерв. Чтобы регионарное обезболивание подействовало, лекарственный препарат нужно ввести в область практически возле нерва. В случае введения анестетика чуть дальше нерва, ожидаемого результата не будет, и пациент во время операции будет страдать от боли. Необходимо избегать введения лекарства и в сам нерв, поскольку тогда могут возникнуть нежелательные осложнения разнообразного плана. Речь идет о системной реакции организма или об аллергической реакции. Системная реакция появляется в результате случайного непреднамеренного введения местного анестетика в кровеносный сосуд. В результате у пациента может проявиться головокружение, сердечная аритмия, слабость и потеря сознания. Что касается аллергической реакции, то такие случаи крайне редки и практически не встречаются в практике.
Существует несколько противопоказаний. Использование проводниковой анестезии не желательно для пациентов с инфекционными и септическими заболеваниями, рубцово-измененными тканями и с воспалительными заболеваниями сосудов.
Помимо анестезии как медикаментозного препарата, во время проведения операции немаловажную роль играет общая успокаивающая атмосфера в кабинете, отвлекающая и релаксирующая музыка. Используя современную анестезию, можно поведать пациенту о безвредности этого анестетика и о его небольшом количестве. Зачастую пациенты встречают эту информацию положительно. Необходимо рассказать, что пациенту нужно обязательно сообщить о сохранении чувствительности, дабы в случае необходимости немного увеличить дозу. Выбор и использование одного из типов анестезии является индивидуальным, учитываются возрастные особенности, сложности лечения и переносимость медикаментов.
Запишитесь на прием к врачу, заполнив онлайн форму
Терапия патологий и повреждений мягких тканей лица, лечебные манипуляции на зубах проводятся без задействования медикаментов, блокирующих проводимость нервных окончаний лишь в единичных случаях: современная медицина располагает внушительным спектром обезболивающих средств, облегчающих хирургические вмешательства. К числу наиболее эффективных методов, используемых при осуществлении указанных действий, относится инфильтрационная анестезия в стоматологии.
Рассматриваемая процедура выполняется врачом-стоматологом самостоятельно (без привлечения дополнительного медперсонала) и позволяет достичь нужного результата уже через несколько минут.

Что такое инфильтрационная анестезия
Инфильтрационная анестезия — это тип местного обезболивания, проводимого инъекционно (при помощи шприца). Раствор специального препарата насыщает необходимый участок ткани и прерывает передачу нервных импульсов. Чем ближе игла вводится к сосудисто-нервному пучку, тем быстрее наступает ожидаемый эффект.
Процедура признана безопасной и относительно несложной. Современные анестетики позволяют специалистам клиник осуществлять необходимые манипуляции в течение 45-60 минут без причинения дискомфорта и болевых ощущений пациенту.
Показаниями к задействованию инфильтрационной анестезии в челюстно-лицевой хирургии и стоматологии являются:
- наложение швов;
- удаление (лечение) зубов — постоянных на верхней (реже нижней) челюстях, молочных на обеих дугах;
- вскрытие абсцессов, локализующихся под кожными покровами и на слизистой ротовой полости;
- манипуляции косметического характера (устранение незначительных дефектов);
- удаление опухолей (доброкачественных);
- дополнительное сопровождение мандибулярного обезболивания.
Для проведения инфильтрационного типа анестезии применяют тонкие короткие иглы; вводимые препараты — прокаин, лидокаин, мепивакаин, ультракаин, тримекаин.
Абсолютное противопоказание к задействованию инфильтрационной анестезии — наличие в анамнезе пациента индивидуальной непереносимости к применяемым медикаментам.
Факт возможного проявления аллергических реакций при использовании анестетиков не является основанием для отказа от лечения с обезболиванием. В этих случаях специалисты предлагают заменить местный наркоз на общий.

Техника проведения инфильтрационного типа анестезии
При обезболивании мягких тканей лица перед применением инфильтрационной анестезии проводится антисептическая обработка кожных покровов.
Введение анестетика проходит послойно:
- Процедура начинается с инъекций раствора двухкубовым (двухмиллилитровым) шприцом по намеченной линии вскрытия тканей. В толще кожи таким способом создается эффект, называемый «лимонная корочка».
- Повторные введения осуществляются при помощи 5 (10) миллилитрового шприца через уже инфильтрованные анестетиком области. Раствор выпускают в подкожной жировой клетчатке, охватывая и мягкие ткани, находящиеся вне области операционного вмешательства.
- Дальнейшее послойное насыщение тканей специалист проводит путем задействования методики введения по А.В. Вишневскому (способ ползучего инфильтрата).
В стоматологии схема проведения наиболее часто используемого типа обезболивания состоит из 5 этапов:
- Обработка слизистых в инъекционной области путем применения антисептиков.
- Врач, расположившись справа от пациента, при помощи шпателя или зеркала отодвигает губу (щеку) больного.
- Игла шприца размещается на границе между подвижной и неподвижной частями десны под углом в 45º по отношению к альвеолярному гребню.
- Срез иглы, направленный в сторону кости челюсти, аккуратно вводится в мягкие ткани переходной складки до упора. Уровень погружения зависит от места инъекции и варьируется от 5 до 15 миллиметров.
- Проведение насыщения тканей медикаментом осуществляется плавно или под давлением (быстро).
Точность техники выполнения вышеуказанной схемы позволяет минимально травмировать область инфильтрации.
Классификация
Стоматология и лицевая хирургия разделяют рассматриваемую инфильтрационную методику на несколько видов. Классификация обуславливается областью воздействия анестетика.
Различают 2 типа инфильтрационной анестезии:
- Прямой — введение раствора в ткани, в области которых планируется проведение манипуляций. Метод рекомендуется применять в лицевой хирургии.
- Диффузный (непрямой) — инфильтрация области, находящейся на незначительном расстоянии от места стоматологического вмешательства. Путем распространения (из центра к периферии) действующее вещество достигает глубоких слоев тканей. Чаще задействуется в лечении зубов верхней челюсти.
В зависимости от места введения препарата выделяют несколько видов инфильтрационной анестезии: поднадкостничную, интрапапиллярную, внутрипульпарную и иные.
Подслизистая (наднадкостничная)
Тип введения является наиболее распространенным. Другое название вида анестезии — интрапапилярная. Основная техника проведения манипуляции рассмотрена выше.
Особенностью описываемого вида процедуры являются следующие принципы:
- с небной стороны инъекцию можно применить в месте схождения альвеолярного и небного отростков верхней челюсти;
- на нижней челюсти введение осуществляется в области перехода на подъязычные ткани слизистых альвеолярного отростка.
Субпериостальная
Тип анестезии называется также поднадкостничной. Методику рекомендуется применять при необходимости получения глубокого обезболивания. Техника задействования состоит из 4 этапов:
- введение иглы под слизистую оболочку на границе частей десны (в переходной складке);
- насыщение тканей частью препарата;
- прокалывание надкостницы;
Перед введением остального раствора специалисты продвигают иглу под углом примерно в 45° к корню зуба.

Спонгиозная интрасептальная
Второе название процедуры — внутрикостная.
Инфильтрационное обезболивание выполняется путем введения иглы в основание десневого сосочка, под углом к оси моляра. На уровне межзубной перегородки небольшое количество вещества выпускается. Когда шприц проходит через кортикальную пластинку, выводится остальное активное вещество.
При отсутствии ожидаемого эффекта метод рекомендуют применять с противоположной стороны зуба.
Интралигаментарная
Техника предполагает внедрение раствора в область периодонтальной щели. Длительность инъекции — до 2 минут, поскольку вводимая жидкость встречает значительное сопротивление. Специалисты советуют использовать компьютерные шприцы в сочетании со сверхтонкими иглами — это существенно упрощает процедуру.
Компьютерный шприц
Внутрипульпарная
Одна из самых надежных видов инфильтрационного метода. Чтобы ее провести, стоматолог вскрывает пульпарную камеру (диаметр отверстия должен соответствовать поперечному сечению иглы).
Успех методики обуславливается отсутствием утечек активного вещества вокруг инъекционного инструмента.
Дополнительные виды
Кроме перечисленных, к типам рассматриваемой анестезии также относятся:
- “Block field” — применяется в случае наличия очагов воспаления в области околочелюстных мягких тканей;
- плексуальная — необходимая манипуляция для достижения обезболивания — инъекция в альвеолярное переднее и верхнее среднее сплетение;
- интрапапиллярная — введение обезболивающего раствора производится непосредственно в основание десневых межзубных сосочков;
- друк-анестезия — помещение в кариозную полость тампона, смоченного антисептическим раствором.
Инфильтрационная анестезия на верхней челюсти
Обезболивание по инфильтрационному принципу чаще применяется при лечении верхней челюсти, поскольку ее кость отличается сравнительно небольшой толщиной, высокой пористостью.
С целью анестезии одного резца или первого премоляра иглу вводят между неподвижной и подвижной частями десны несколько выше верхушки корня зуба.
Для инфильтрационного блокирования нервных окончаний вторых премоляров и моляров анестетик подают в основание корня. Введение шприца осуществляется между требующим лечения (удаления) и близстоящим зубами.
Дополнительно рекомендуется провести купирование нервов, расположенных в углу схождения небного и альвеолярного отростков. При обезболивании последнего под слизистую вводится до 0,3 миллилитра раствора препарата (направление вхождения — снизу вверх)
Обезболивание нижней челюсти
Инфильтрационная анестезия на нижней челюсти применяется достаточно редко. Связано это с особенностью костной структуры: ее ткани более плотные, чем у верхней.
Максимум микропор содержит передний отдел челюстной кости, поэтому рассматриваемый вид обезболивания чаще задействуют при лечении (удалении) резцов.
Анестетик вкалывается в складку перехода до основания корней проблемного зуба.
При необходимости купировать нервные окончания всех резцов, игла вводится аналогично, после чего ей придается почти горизонтальное положение. Насыщая ткани раствором, инъекционный инструментарий медленно передвигают вправо-влево (в стороны клыков).
В целях инфильтрационного обезболивания язычного нерва медикаментом насыщают ткани под слизистой в области перехода в дно полости рта альвеолярного гребня (рядом с больным зубом). Такой вид анестезии является вспомогательным при небольших оперативных вмешательствах, перед удалением
Анестезия инфильтрационная проводниковая

Процедура основывается на внедрении анестетика (раствора новокаина, новокаинсодержащих препаратов) непосредственно в нервный ствол либо в ткани, его окружающие.
Действующее вещество вводится крайне медленно, во избежание травмирования.
При блокировании нервных окончаний нижней челюсти используется 3 типа проводниковой анестезии:
- мандибулярная;
- торусальная;
- подбородочная (ментальная).
Проводниковое обезболивание является одним из сложнейших типов анестезии.
Плюсы и минусы
Как и любой вид блокирования нервных волокон, инфильтрационная анестезия имеет положительные и отрицательные стороны.
Среди преимуществ методики:
- простота техники задействования;
- быстрое обезболивание;
- возможность использования анестетиков в минимальных концентрациях;
- длительный период действия анестезии;
- возможность введения новых доз медикамента.
К минусам процедуры относятся:
- вероятность получения повреждений сосудов и нервных стволов;
- недостаточное обезболивание при быстром введении медикамента;
- риск возникновения аллергических реакций;
- случайный отлом иглы;
- передозировка анестетика при некорректной схеме терапии.
Большинство из вышеуказанных недостатков метода обезболивания могут вызвать развитие осложнений.
Согласно статистике, до 90% населения нашей страны откладывают посещение стоматолога из-за страха перед возможными болевыми ощущениями. Рассмотренный метод анестезии — один из лучших способов для обеспечения надлежащего обезболивания.