Дермоидная киста яичника – это доброкачественное образование, развившееся в результате нарушения деления клеток на стадии внутриутробного развития.

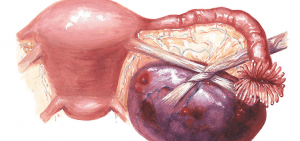
Дермоидная киста яичника обычно представляет собой округлой или овальной формы плотное соединительнотканное образование, выстланное изнутри эпителиальной тканью, содержащее различные ткани и части органов (зубы, волосы, ногти, жировую ткань, костную, хрящевую и т. п.). За счет деятельности достаточно развитых сальных желез внутри дермоидной кисты возможно накопление жидкого содержимого. Практически всегда образование располагается на достаточно длинной ножке, подвижно, не спаяно с окружающими тканями.
Подобное содержимое дермоидной кисты объясняется ее происхождением: в результате эмбриогенеза в толще яичника сохраняются остатки нетипично расположенных зародышевых клеток, из которых в дальнейшем (чаще под воздействием провоцирующих факторов) начинает формироваться орган или ткань.
Содержимое кисты может значительно варьировать, что зависит от характеристики составляющих ее эмбриональных элементов:
- эктодермальные структуры, представленные кожными чешуйками, элементами нервной ткани;
- в случае преобладания мезодермы дермоидная киста яичника будет наполнена фрагментами соединительной ткани (костной, мышечной, хрящевой, жировой);
- эндодермальные элементы представлены железистыми образованиями, тканью внутреннего эпителия.
В основном содержимое дермоидной кисты яичника выполнено сочетанием производных всех 3 эмбриональных листков.
Новообразования яичников формируют до ¼ от всех новообразований женской половой сферы (из них около 70-80% являются доброкачественными).
Дермоидные кисты в структуре опухолей яичников не занимают лидирующих позиций, заболевание встречается, по разным данным, у 5–15% пациенток.
Чаще определяется дермоидная киста правого яичника или левого, синхронно оба органа в патологический процесс вовлекаются крайне редко.
Дермоидная киста левого яичника встречается в несколько раз реже, чем новообразование справа.
Это объясняется анатомическим и физиологическим превалированием правого яичника (особенности кровоснабжения и иннервации, более интенсивное развитие на стадии эмбриогенеза, более активная овуляторная деятельность в последующем (до 70-80% от общего числа овуляций). Левосторонний процесс носит менее интенсивный характер, размеры кисты в данном случае не превышают 3-5 см.
Заболевание, как правило, начинается в детском возрасте, клинический дебют же обычно приходится на 15–40 лет. Озлокачествление дермоидной кисты (обычно трансформация в плоскоклеточный рак) – явление редкое, встречается не более чем у 1,5-2% женщин.
Синонимы: дермоид, зрелая тератома.
Причины дермоидной кисты яичника и факторы риска ее развития
Основной причиной развития дермоидной кисты яичника является нарушение дифференцировки тканей в ходе эмбриогенеза, т. е. внутриутробного формирования структур организма плода.
Основные виды агрессивных воздействий на формирующиеся эмбриональные структуры, которые могут стать причиной дермоидной кисты яичника:
- воздействие ионизирующего излучения;
- перенесенные вирусные инфекции;
- профессиональные вредности;
- неблагоприятная экологическая обстановка;
- прием во время беременности лекарственных средств (некоторые антибактериальные препараты, противоэпилептические, психотропные средства, препараты для лечения туберкулеза и т. п.);
- всевозможные злоупотребления (алкоголь, запрещенные вещества, курение);
- наследственная предрасположенность;
- спонтанная генетическая мутация; и т. д.

Долгое время существовало ошибочное мнение, что дермоидные кисты яичника могут развиваться под воздействием гормональных влияний. В настоящее время доказано, что изменения гормонального фона (пубертатный период, беременность, менопауза и пременопауза) могут являться пусковым фактором развития заболевания, но не его причиной.
Дермоидные кисты в структуре опухолей яичников не занимают лидирующих позиций, заболевание встречается, по разным данным, у 5–15% пациенток.
Помимо гормональных изменений провокатором активного роста дермоидной кисты яичника могут являться травмирующие воздействия.
Симптомы дермоидной кисты яичника
Дермоидная киста яичника обычно имеет небольшие размеры (3–5 см), хотя в ряде случаев диагностируются образования 10–15 см в диаметре и более.
До достижения размеров 5-6 см симптомы дермоидной кисты яичника, как правило, отсутствуют. При значительном увеличении образования и сдавлении соседних анатомических структур и органов развивается характерная клиническая картина заболевания:
- ноющие, тянущие боли внизу живота, вначале преходящие, затем приобретающие постоянный характер, усиливающиеся при интенсивной физической нагрузке, резких движениях, половом акте;
- чувство дискомфорта, давления в нижней трети живота;
- учащение мочеиспускания, задержки стула;
- в случае перекрута кисты на ножке развивается симптоматика острого живота (резкие нестерпимые боли, иррадиирующие по паховой складке в ногу, промежность, резкое повышение температуры тела, озноб, тахикардия, артериальная гипотензия).

В ряде случаев дермоидная киста яичника может длительно (иногда – пожизненно) существовать, не причиняя женщине дискомфорта и не влияя на качество жизни, обнаруживаясь случайно в ходе обследования по другому поводу.
- 7 мифов о поздней беременности
- 7 регулярных обследований, которые должна проходить женщина
- Прогнозы ученых: 8 изменений человека будущего
Диагностика
Поскольку дермоидная киста яичника малого размера обычно не провоцирует активной симптоматики, ее выявление чаще всего происходит в следующих случаях:
- гинекологическое обследование в ходе профилактического или диспансерного осмотра;
- скрининговое ультразвуковое исследование при постановке на учет по поводу беременности;
- обращение по поводу прочих заболеваний.
В случае больших размеров новообразования заподозрить наличие заболевания позволяют характерные жалобы.

С целью подтверждения диагноза проводятся следующие исследования:
- гинекологическое бимануальное исследование;
- ультразвуковое исследование с использованием трансабдоминального и интравагинального датчиков (позволяет точно определить размеры, локализацию, характер включений новообразования);
- пункция брюшной полости через задний свод влагалища (показана в диагностически неясных случаях);
- диагностика онкомаркеров СА-125, СА-72,4, СА-19,9 (для исключения злокачественного перерождения дермоидной кисты яичника).
Дермоидная киста левого яичника встречается в несколько раз реже, чем новообразование справа. Это объясняется анатомическим и физиологическим превалированием правого яичника.
Лечение дермоидной кисты яичника
Лечение дермоидной кисты яичника производится исключительно хирургическим путем. Фармакотерапии, способной уменьшить рост новообразования или вызвать его инволюцию, не существует.
Объем хирургического вмешательства зависит от нескольких факторов: возраст пациентки, гинекологический анамнез, расположение новообразования, его размеры, характер, наличие осложнений.
При плановом характере вмешательства, в отсутствии осложнений и при малых размерах кисты рекомендуется проведение эндоскопической операции (лапароскопия), с сохранением яичника после удаления объемного образования (кистэктомия в пределах здоровых тканей яичника). В данном случае репродуктивная функция восстанавливается в течение полугода, после чего, в случае необходимости, пациентка может планировать беременность.

При средних размерах дермоидной кисты показана клиновидная резекция (удаление) заинтересованной части яичника. Планирование беременности в этом случае возможно не ранее чем через год после вмешательства.
При больших размерах образования, перекруте кисты, ее разрыве, наличии прочих осложнений показано удаление вовлеченного яичника целиком. Тотальная овариоэктомия показана также пациенткам в пременопаузальном периоде или в менопаузе, когда значительно возрастает риск озлокачествления доброкачественных образований.
В некоторых случаях, если капсула кисты удалена не полностью, возможно рецидивирование заболевания, хотя подобное состояние встречается нечасто.
Возможные осложнения и последствия
Осложнениями дермоидной кисты яичника могут стать:
Прогноз
- При своевременной диагностике и лечении прогноз благоприятный.
- Видео с YouTube по теме статьи:

Образование: высшее, 2004 г. (ГОУ ВПО «Курский государственный медицинский университет»), специальность «Лечебное дело», квалификация «Врач». 2008-2012 гг. – аспирант кафедры клинической фармакологии ГБОУ ВПО «КГМУ», кандидат медицинских наук (2013 г., специальность «фармакология, клиническая фармакология»). 2014-2015 гг. – профессиональная переподготовка, специальность «Менеджмент в образовании», ФГБОУ ВПО «КГУ».
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Дермоидная киста яичника — симптомы и лечение
Главная → Домашнее лечение → Женские заболевания → Киста яичника
Дермоидная киста – что это такое
Зрелая тератома, дермоид, дермоидная киста – новообразование доброкачественного характера в тканях яичника, диагностируют у каждой пятой женщины с кистами.
Опухоль выглядит как круглое или овальное уплотнение, имеет гладкую поверхность, может достигать в диаметре 12–15 см.
Внутри новообразования находится несколько слоев эпителия, масса желеобразной консистенции, присутствуют различные производные кожи (отсюда название кисты): волосы, подкожная жировая клетчатка, зубы, другие ткани.
Важно! Вероятность перерождения данного новообразования в злокачественную опухоль невелика и составляет около 2%.
Причины возникновения такой кисты до конца не изучены, но закладывается она еще в процессе формирования плода. На фоне стресса, гормонального сбоя, воспаления и травмы живота, во время вынашивания ребенка развиваются патологические изменения в тканях, что и становится причиной новообразований.
Код по МКБ 10 – D27

Симптомы
На начальных этапах заболевание никак не проявляется, никаких признаков и патологических изменений не наблюдается. Опухоль чаще всего обнаруживают случайно при УЗИ или осмотре у гинеколога. Ухудшение самочувствия наблюдается, когда опухоль достигает значительных размеров и вызывает симптомы со стороны близлежащих органов, которые сдавливаются новообразованием.
Признаки патологии:
- боль тянущего характера в нижней части живота;
- в животе ощущается постоянная тяжесть, возникает чувство распирания, он может надуться, увеличиться в объеме;
- частые позывы к мочеиспусканию;
- расстройство стула сменяется запорами.
Важно! Наличие тератомы не сказывается на гормональном фоне и женском цикле.
При дермоидной кисте заболевание может протекать в острой форме – резко повышается температура, боль в животе становится острой, появляется сильная слабость. При перекручивании ножки новообразования возникает синдром «острого живота», высокая температура, сильная боль, которая отдает в ногу.

Диагностика
Опухоль легко прощупывается при осмотре на гинекологическом кресле – врач определяет наличие округлого подвижного образования, которое не вызывает болезненных ощущений.
Для большей информативности и подтверждения диагноза необходимо сделать УЗИ малого таза. Исследование помогает определить размер опухоли, толщину капсулы тератомы, плотность внутреннего содержимого.
В качестве дополнительных методов используют МРТ и компьютерную диагностику.
Если заболевание протекает в острой форме, возникают симптомы «острого живота», назначается срочная диагностическая лапароскопия.
Признаки дермоидной кисты могут напоминать внематочную беременность, поэтому нужно сделать тест на беременность. Чтобы исключить наличие злокачественных новообразований, при зрелой тератоме проводят исследование опухолевых маркеров.
Лечение без операции
Дермоидная киста не рассасывается самостоятельно, поскольку содержит не только жидкость, но и различные твердые элементы. Поэтому медикаментозная терапия и лечение народными средствами малоэффективны, такие методы используют в редких случаях.
Когда врачи откладывают операцию:
- возраст до 12 лет – если опухоль не мешает развитию и здоровью девочки, ее размеры не меняются, то врачи выбирают выжидательную тактику, которая подразумевает регулярное посещение гинеколога и проведение УЗИ;
- беременность;
- наличие инфекционных заболеваний, воспалительных процессов в органах половой системы – для начала проводят медикаментозное лечение соответствующей патологии, потом делают операцию;
- прочие противопоказания к оперативному вмешательству.
В качестве поддерживающей терапии может быть назначен препарат Дюфастон, оральные средства контрацепции (Жанин, Логест). Обязательно необходимо принимать витаминные комплексы, противовоспалительные и противомикробные лекарственные средства.
Для предотвращения роста опухоли можно приготовить травяной сбор – смешать по 10 г коры калины, льняного семени, соцветий календулы, добавить 20 г листьев березы. Заварить 220 мл кипятка 6 г смеси, томить 10 минут на водяной бане. Лекарство отфильтровать, разделить на 5–6 равных порций, выпить в течение дня. Продолжать лечение 3 недели, после чего сделать перерыв на 10 дней.
Операционное лечение
Операция по удалению дермоидной кисты яичника считается наиболее эффективным методом лечения заболевания. Вид хирургического вмешательства выбирают исходя из возраста женщины, степени развития патологии.
Виды оперативного вмешательства:
- Удаление новообразования без иссечения неповрежденных тканей (кистэктомия) – при этом сам яичник не затрагивают, сохраняют его целостную структуру и функциональность. Такой метод лечения эффективен при опухолях малого размера, когда киста не распространилась вглубь тканей. Через 5–7 месяцев шрам от операции практически незаметен, женщина может планировать беременность.
- Клиновидная резекция – происходит удаление новообразования вместе с поврежденными тканями. Операцию проводят для удаления кист, размер которых находится в пределах 5–7 см, при перекруте основания опухоли. В течение 12 месяцев поврежденный яичник полностью восстанавливает работоспособность.
- Удаление одного или обоих яичников (овариэктомия) – оперативный метод показан женщинам, которые не планируют в дальнейшем иметь детей, в период менопаузы, при разрывах опухоли, некрозе тканей яичника, перекручивании ножки, скоплении гноя в полости опухоли.
- Надвлагалищная гистерэктомия – удаление матки с трубами и яичниками.
Чаще всего операцию проводят с помощью лапароскопии – врач делает несколько небольших надрезов, в которые вводит видеокамеру и инструменты. Продолжительность операции – в пределах часа, уже через 4–6 дней женщину могут выписать из стационара, дальнейшее лечение будут проводить в амбулаторном порядке. Иссеченные ткани в обязательном порядке отправляют на гистологическое исследование.
Лечение после операции включает гормональную терапию, для полного восстановления организму потребуется 6–12 месяцев. Негативные последствия после операции бывают редко, наиболее типичные – эндометриоз, нарушения в работе гормональной системы, бесплодие. Рецидивы случаются при неполном удалении новообразования.
Важно! После удаления дермоидного новообразования редко нарушается детородная, менструальная и половая функция.
Дермоидная киста яичника и беременность
Гормональные изменения во время беременности могут стать причиной интенсивного роста тератомы. Удаляют ли дермоидную кисту яичника? Если образование не ухудшает работу близлежащих органов, то лечение откладывают на послеродовой период. При диагнозе дермоидная киста яичника женщина всю беременность будет находиться на особом контроле у гинеколога.
Сама тератома никак не влияет на развитие плода, самочувствие женщины не ухудшается. Но растущая матка смещает внутренние органы, что может стать причиной ущемления кисты – ножка опухоли перекрутится, может произойти разрыв новообразования. Поэтому врачи иногда рекомендуют будущим мамам удалить опухоль лапароскопическим методом после 4 месяца беременности.
Важно! После удаления опухоли планировать беременность можно не раньше чем через полгода.
Дермоидная киста яичника – новообразование доброкачественного характера, которое образуется еще на стадии внутриутробного развития. Эффективный способ лечения – удаление опухоли. В противном случае могут возникнуть осложнения в виде перекручивания ножки, нагноение содержимого, в очень редких случаях киста может переродиться в злокачественную опухоль.
Дермоидная киста яичника: лечение, причины, симптомы, признаки, фото
Дермоидная киста возникает вследствие нарушений внутриутробного развития. Заболевание не опасно для пациентки, однако в некоторых случаях образование лучше удалить.
А теперь остановимся на этом подробнее.
Что такое «дермоидная киста яичника»?
Кистой называется патологическая полость в тканях, которая имеет стенку и содержимое. Часто киста обнаруживается у женщин по гинекологической части. Приблизительно пятая часть кисты в яичнике представлена дермоидной кистой.
Дермоидная кисте не представляет опасности для жизни, но подлежит удалению, если ее размеры растут. Ее структура не является гормонзависимой опухолью, поэтому наличие кисты такого типа не приводит к нарушению менструального цикла или проблемам с репродуктивной функцией. Перерождение в злокачественную форму возникает лишь в 1% случаев.
Жидкость, скапливающаяся внутри кисты, является секретом, который продуцируют ее стенки. Специалисты различают функциональные кисты и истинные. Первые возникают в результате какого-либо функционального сбоя в работе организма и могут исчезнуть самостоятельно. Истинные образования являются больше доброкачественными опухолями и удаляются только хирургически.
Как выглядит дермоидная киста яичника с фото
В большинстве случаев, дермоидная киста имеет только одну камеру с жидкостью, однако встречаются и многокамерные образования. Внутренняя жидкость густая и напоминает слизь. Она содержит жировую ткань, костную и нервную ткань, сальные железы и даже волосы.
Дермоидная киста растет и развивается очень медленно. Ускорить ее образование могут некоторые провоцирующие факторы, после которых размеры образования могут достигать 15 см.
Чаще кистозные тератомы появляются только в одном из яичников, двусторонняя локализация встречается редко. Обычно этот яичник – правый, так как он имеет лучшее кровоснабжение и большие размеры.
Начало роста патологического образования попадает на разные возрастные периоды. Их диапазон очень широк – от новорожденности до постменопаузы.
Первые признаки дермоидной кисты яичника
На начальных стадиях дермоидная киста и наличие зародышевой ткани не дают о себе знать какими-либо симптомами. Как правило, скопление жидкости находят случайно при ультразвуковом обследовании совершенно по другому поводу.
Формирование кисты может протекать бессимптомно до момента, пока ее размеры не станут слишком большими. Как правило, это происходит при достижении 15 см и более в диаметре. Образование диаметром 5 см напоминает о себе редкими ноющими болями, которые могут появляться только при определенном положении тела.
Когда тератома начинает доставлять дискомфорт, пациентка ощущает тяжесть внизу живота и распирание, может появляться болезненность. При этом гормональные изменения и нарушения менструального цикла не происходят.
Симптомы дермоидной кисты яичника
Когда дермоидная киста активизируется и начинает увеличиваться в размерах, повышается давление на соседние органы. Сдавливание мочевого пузыря и кишечника приводит к учащенному мочеиспусканию, а также запорам или диарее.
Если рост тератомы сопровождается воспалительным процессом, у женщины повышается температура, ее значения могут достигать 39 градусов. На этом этапе заболевание не может остаться незамеченным. Боли в животе, а иногда и увеличение его размера, заставляют пациентку срочно обратиться к врачу. Появляются также нарушения общего состояния – слабость, тошнота.
Ножка, на которой держится киста, может перекручиваться от движения пациентки, а также по некоторым другим причинам.
Это приводит к резкому ухудшению состояния женщины – возникает резкая боль в брюшине, подъем температуры, иррадиация боли в ногу или прямую кишку.
Симптомы напоминают острый перитонит, который действительно может появиться при выходе содержимого кисты из-за разрыва ее оболочки или маточной трубы.
- тянущие или острые боли;
- локализация болевых ощущений может мигрировать;
- чувство сдавливания и распирания;
- возможна болезненность при мочеиспускании, учащение позывов;
- нарушение работы кишечника, которое проявляется как диареей, так и запорами;
- увеличение размеров живота внизу, которое хорошо заметно у женщин худощавого телосложения.
Бывает, что симптоматика заболевания дает о себе знать во время беременности. Растущая матка сдавливает соседние области, из-за чего тератома даже небольшого размера становится ощутимой. В этот период ее обычно обнаруживают при проведении планового УЗИ. При небольших размерах патологического образования во время беременности его не удаляют, а лечение проводят только после родов.
Из-за смещения органов растущей маткой оказывается излишнее давление на дермоидную кисту. Это приводит к повышенной вероятности осложнений, в частности разрыву стенок капсулы или перекручиванию ножки и образованию гнойного содержимого. Если тератома становится опасной, проводится срочное оперативное вмешательство, несмотря на наличие беременности.
Причины и профилактика дермоидной кисты яичника
Заболевание продолжает активно изучаться специалистами, и достоверные причины возникновения дермоидной кисты еще не выявлены.
Предположительно, развитие подобных образований вызвано нарушением дифференцировки тканей при внутриутробном развитии ребенка.
В период сильного гормонального перепада (подростковый возраст, менопауза) новые тератомы не появляются, но старые увеличиваются в размере. Это говорит о том, что гормональная перестройка не является первопричиной заболевания.
Когда процесс формирования тканей плода нарушается, в яичнике девушки остаются фрагменты зародышевой ткани, из которой потом и разрастается киста. Такие ткани можно назвать универсальными, так как из них при эмбриогенезе формируются различные органы. Они состоят из трех слоев:
- эктодерма – основа для развития кожи, нервной ткани, кишечника;
- мезодерма – будущая костная и хрящевая ткань, а также мышц и сосудов;
- эндодерма – из нее образуются легкие, печень, щитовидная железа и другие органы.
Из-за того, что киста формируется из слоев дермы, она получила название дермоидной. Теперь рассмотри причины, которые приводят к ее образованию. Сюда относятся причины, по которым развивается патология внутриутробного развития, а также провоцирующие факторы, которые являются пусковым механизмом.
Нарушение эмбриогенеза могут спровоцировать следующие причины:
- перенесенные инфекционные заболевания во время беременности;
- употребление алкоголя, лекарственных средств, вдыхание химических веществ, отравление различными токсинами;
- сильные стрессы, радиоактивное излучение, переохлаждение или сильный перегрев.
Среди пусковых механизмов развития кисты можно выделить:
- гормональные всплески;
- заболевания в области гинекологии;
- стрессы;
- хирургические вмешательства;
- травмы в области брюшины.
Профилактических мероприятий относительно возникновения дермоидной кисты не существует. Патология закладывается во внутриутробном периоде и уже присутствует при рождении девочки. Однако дальнейшее развитие и рост образования можно предупредить. К таким мерам профилактики относят:
- здоровый образ жизни, исключение алкоголя и курения;
- полноценное питание, которое удовлетворит потребность организма во всех питательных веществах и микроэлементах;
- регулярные осмотры у гинеколога, которые помогут вовремя выявить начало активного роста кисты.
Женщинам рекомендуется делать УЗИ органов малого таза минимум раз в год.
Диагностика
Дермоидную кисту может обнаружить гинеколог при обычном осмотре, а также с помощью инструментальных методов. Образование легко пальпируется специалистом при двуручном гинекологическом исследовании. Его можно почувствовать в виде эластичного подвижного шарика, которое не доставляет боли пациентке (неосложненное течение) и расположено сбоку и кпереди от матки.
Наиболее информативным в данном случае будет проведение ультразвукового исследования. Его можно делать трансвагинальным или абдоминальным датчиком.
Ультразвуковые волны выявляют изменения ЭХО-плотности внутренних органов и позволяют увидеть изображение кисты с ее размерами, толщиной капсулы и даже наличием включений.
Если после этого врач не может поставить точный диагноз, пациентке проводят дополнительные исследования – компьютерную или магнитно-резонансную томографию.
Дифференцировать кисту с внематочной беременностью позволит тест на определение ХГЧ. При осложненном течении могут поводить пункцию или лапароскопию. Обязательным является лабораторный анализ на онкомаркеры, чтобы исключить злокачественную природу образования. Таким образом, диагностика включает следующие исследования:
- гинекологический осмотр бимануальной пальпацией;
- УЗИ малого таза;
- МРТ или КТ;
- тест на беременность;
- лапароскопию;
- определение онкомаркеров.
Кроме гинеколога, в диагностике могут принимать участие хирург и онколог.
Лечение дермоидной кисты яичника
Консервативные способы воздействия, которые смогли бы уменьшить размеры дермоидной кисты, неизвестны. В настоящее время лечение проводится только хирургическим способом. На тератому не влияет прием медикаментов, в том числе на основе гормональных компонентов.
Несмотря на популярность народной медицины, в данном случае она абсолютно бессильна. Никакие травы и продукты животноводства не дадут желаемого эффекта.
Врачи рекомендуют пациентам не терять времени на приготовление бесполезных целебных снадобий, а сразу обращаться за квалифицированной помощью.
Затягивание терапии или неправильные методы воздействия на образование могут привести к осложнениям и быть опасными для жизни пациентки.
Предоперационная подготовка
Важным этапом хирургического вмешательства является предоперационная подготовка. В большинстве случаев, процедура удаления кисты плановая, поэтому времени для подготовки достаточно. Она включает:
- Полное обследование, которое состоит из анализа крови и мочи, биохимического исследования, определения уровня сахара, группы крови и резус-фактора, картины свертываемости, исследование на опасные инфекции (сифилис, гепатит, ВИЧ). Кроме этого, женщина сдает мазок из влагалища.
- Консультацию терапевта, гастроэнтеролога и стоматолога. Вачи могут при необходимости назначить дополнительные обследования.
- Ультразвуковое исследование. Обязательно проводится перед операцией для выявления точного размера опухоли и ее расположения.
- Разговор с пациенткой. В обязанность врача входит рассказать о целях предстоящей операции, как она будет проходить и чем может быть опасна. Женщина должна быть полностью проинформирована о возможных осложнениях и объеме манипуляций. После выяснения всех деталей пациентка подписывает письменное соглашение.
- Подготовка организма. За несколько дней до операции отменяют антикоагулянтные препараты, а накануне назначают слабительные. Непосредственно перед операцией делают клизму. Прием пищи разрешается на позже, чем за 12 часов до операции. Это должны быть нежирные, легкоперевариваемые блюда. Хирургическое вмешательство должно быть запланировано на первую фазу менструального цикла, чтобы уменьшить вероятность кровотечений.
- Профилактика тромбозов. Образование тромбов – одно из наиболее частых осложнений операционных манипуляций. Если женщина принимает оральные контрацептивы, их отменяют за месяц до планируемой операции. На время самой процедуры нижние конечности бинтуются эластичными бинтами или находятся в специальном компрессионном белье.
Непосредственно операция
Операционную тактику выбирает хирург. Решение основывается на характеристиках заболевания, среди которых имеют значение следующие:
- наличие осложнений (перекрута, гнойного содержимого);
- месторасположение кисты;
- доброкачественный или злокачественный характер образования;
- возраст пациентки;
- размеры тератомы;
- стадия и запущенность процесса.
Виды оперативных вмешательств, среди которых выбирает доктор:
- Кистэктомия. Кисту стараются удалить полностью, не нарушая целостность ее капсулы. Процедуру обычно проводят при небольших размерах образования, которое не поросло вглубь тканей маточной трубы. Рекомендуется для молодых женщин, которые планируют беременеть в будущем.
- Резекция яичника. Процедура проводится, если киста повредила часть яичника. В этом случае иссекается не только само образование, но и часть железы. Функции яичника, в том числе репродуктивная, после операции восстанавливаются.
- Овариоэктомия. Пораженный яичник удаляется полностью. Обычно такую операцию делают женщинам, которые больше не планируют беременность или находятся в менопаузальном возрасте.
В преобладающем большинстве случаев операции проводятся лапароскопическим методом. К лапаротомии приходится прибегать редко. Благодаря этому снижается риск осложнений и укорачивается восстановительный период.
Послеоперационный период
После лапаротомического вмешательства пациентке разрешают вставать на следующий день. При лапароскопии этот период сокращается до нескольких часов. При отсутствии осложнений женщин выписывают на 5-10 сутки. В этот период проводится медикаментозная терапия, которая включает:
- антибиотики для предупреждения воспалительного процесса и инфицирования;
- иммуномодуляторы (при необходимости);
- витамины для восстановления функций яичников;
- противовоспалительные средства – помогают предотвратить воспаление и уменьшить болезненные ощущения;
- гормональные контрацептивы – для тех, кто планирует беременность. Препараты обеспечивают защиту от нежелательной беременности и дают время яичникам восстановиться.
Дермоидная киста яичника

Дермоидная киста яичника – дополнительное образование овариальной ткани, состоящее из толстостенной капсулы, внутри которой содержится слизеобразная масса с различными включениями (кожей, жировой тканью, сальными железами, волосами, костями, зубами, нервной тканью). Клинически дермоидная киста яичника проявляет себя при достижении больших размеров: в этом случае могут отмечаться боли в животе и пояснице, дизурические нарушения, расстройства дефекации. Дермоидные кисты склонны к воспалению, нередко наблюдается перекрут ножки кисты. Диагностика включает гинекологический осмотр, УЗИ, МРТ, лапароскопию. Лечение дермоидных кист яичника оперативное – кистэктомия, клиновидная резекция яичника или овариоэктомия.
Дермоидная киста (дермоид, зрелая тератома) – доброкачественная опухоль яичника, которая встречается у 15-20% женщин с овариальными кистами.
Дермоидная киста яичника обычно имеет круглую или овальную форму, гладкие наружные стенки, может вырастать диаметром до 15 сантиметров.
Внутри полость тератомы выстлана многослойным эпителием и заполнена желеобразным содержимым со зрелыми фрагментами производных эктодермы, эндодермы и мезодермы (сальных и потовых желез, волос, жировой, нервной, костной и др. тканей).
Дермоидная киста развивается из зародышевых эмбриональных листков, которые при нарушении внутриутробной дифференцировки тканей сохраняются в яичниках. Дермоидная киста яичника может возникать в любом возрасте (детском, подростковом, репродуктивном, климактерическом).
Причины формирования зрелых тератом неизвестны; в их развитии предполагается провоцирующая роль гормональных изменений в период полового созревания и климакса, травм живота. Дермоидные кисты яичника растут медленно, обычно имеют одностороннюю локализацию (чаще правостороннюю).
В 1-3% случаев отмечается перерождение дермоидной кисты яичника в плоскоклеточный рак.
Дермоидная киста яичника
В начальных стадиях дермоидная киста яичника не проявляется симптоматически и может стать случайной находкой при гинекологическом исследовании или УЗИ. Клинические проявления дермоидной кисты яичника связаны с достижением ею больших размеров (15 и более см).
В этот период у пациентки появляются ощущения распирания и тяжести, болезненность внизу живота, иногда – увеличение живота в размерах.
Увеличение кисты может сопровождаться давлением на мочевой пузырь или прямую кишку, что проявляется учащением мочеиспускания, нарушениями функции кишечника (запорами или диареей).
Дермоидная киста яичника не вызывает гормональных изменений и нарушения менструальной функции, но имеет склонность к осложненному течению.
При воспалении зрелых тератом температура тела повышается до 39°С, появляется выраженная слабость и боль в животе.
В случае перекрута ножки дермоидной кисты яичника развивается клиника острого пельвиоперитонита с симптомами раздражения брюшины, подъемом температуры, резкой непрекращающейся болью с иррадиацией в ногу и прямую кишку.
Иногда дермоидная киста яичника может впервые выявляться в процессе ведения беременности. Если тератома имеет небольшие размеры, не вызывает нарушения работы соседних органов и не осложняется, во время беременности ее не трогают. В этом случае лечение зрелой тератомы рекомендуется после родов. Беременные с выявленной дермоидной кистой яичника должны находиться на особом учете у гинеколога.
При двуручном (влагалищно-абдоминальном или ректо-абдоминальном) гинекологическом исследовании дермоидная киста яичника пальпируется в виде эластичного, округлого, подвижного и безболезненного образования, расположенного кпереди и сбоку от матки.
В гинекологии наибольшей информативностью в обнаружении и диагностике дермоидной кисты яичника обладает УЗИ малого таза трансвагинальным и трансабдоминальным датчиком.
При ультразвуковом сканировании определяются размеры кисты, толщина капсулы и интенсивность кровоснабжения, ЭХО-плотность ее содержимого, наличие включений в ее полости, нередко – кальцификаты.
В сомнительных ситуациях диагноз зрелой тератомы подтверждается в ходе компьютерной диагностики и МРТ.
При осложненном течении дермоидной кисты яичника показано проведение пункции заднего свода влагалища, лапароскопии; для исключения внематочной беременности — теста на беременность.
При дермоидной кисте яичника обязательно исследуются опухолевые маркеры-антигены (CA-125), позволяющие исключить малигнизацию образования.
В процессе диагностики зрелую тератому дифференцируют от других видов кист и кистомы яичника.
Единственным способом устранения дермоидных кист яичника является их хирургическое удаление. Объем операции определяется в зависимости от возраста пациентки, размера и доброкачественности образования.При дермоидных кистах яичника, осложненных воспалением или перекрутом ножки, операция осуществляется в экстренном режиме и в объемах, диктуемых ситуацией.
У девочек и молодых женщин производится кистэктомия, клиновидная резекция яичника; у женщин в пременопаузе – оофорэктомия, иногда аднексэктомия со стороны поражения.
Удаление дермоидной кисты яичника производится в процессе лапароскопии или лапаротомии. Если при гистологическом исследовании подтверждается диагноз дермоидной кисты яичника, лечение на этом заканчивается.
Планировать беременность после удаления зрелой тератомы рекомендуется через 6 мес. – 1 год после операции.
При своевременном удалении дермоидной кисты яичника прогноз в отношении специфических функций (менструальной, половой, детородной) благоприятный.
Повторное возникновении зрелых тератом встречается исключительно редко, в тех случаях, если на момент операции в яичнике имелись микроскопические зачатки дермоидных кист.
После операции профилактические осмотры гинекологом и УЗИ-контроль проводятся дважды в год.
При неудаленной дермоидной кисте яичника любая физическая активность (прыжки, наклоны, повороты) могут способствовать перекруту ножки кисты. Также наличие кисты несет потенциальную опасность нагноения ее содержимого и злокачественного перерождения.
Кисты кожи на УЗИ (лекция на Диагностере)
Кожные кисты выглядят как округлые, плотно-эластичные, часто выпирающие узелки на коже.
Подтверждение диагноза всегда основано на результатах гистопатологического исследования.
Тем не менее, некоторые наружные характеристики могут указывать предполагаемый диагноз.
Пилонидальная киста
Синонимы: эпителиальный копчиковый ход.
Пилонидальная киста — псевдокиста; являет дефект эмбрионального развития придатков кожи.
Эпителиальный ход с фолликулами волос, сальными и потовыми железами обращенный в дерму.
Закладка над областью копчика; открывается наружу точечными отверстиями чуть выше ануса.
На протяжении многих лет человек может не предполагать, что содержит псевдокисту копчика.
При половом созревании в «кисте» активно включаются в работу железы и прирастают волосы.
Появляются эритема, отек, боль в крестцово-копчиковой области; отделяются гной и сукровица.
Нередко на фоне острого воспаления эпителиального копчикового хода сформируется абсцесс.
После спонтанного вскрытия наступает улучшение, но пациента нельзя считать выздоровевшим.
Частые рецедивы с образованием гнойных свищей, возможный остеомиелит крестца и копчика.
На УЗИ пилонидальная киста — неоднородная гипоэхогенная зона в пределе дермы-гиподермы.
Форма неправильная — мешочек или лента, контуры нечеткие и заднее акустическое усиление.
Расширенные гипоэхогенные волосяные фолликулы и эхогенное тело волоса обращены внутрь.
При ЦДК усиленная васкуляризация на периферии эпителиального хода в процессе воспаления.
УЗИ оценивает положение, глубину, разветвления, что способствует санации синусового тракта.
Рисунок. На УЗИ пилонидальная киста: расширенные волосяные фолликулы (стрелки) обращены в дерму.
Рисунок. На УЗИ пилонидальная киста: в дерме гиперэхогенные линейные структуры — стержни волос (стрелки).
Рисунок. На УЗИ пилонидальная киста: в дерме очаг неоднородной эхоструктуры в виде мешка.
Рисунок. На УЗИ пилонидальная киста: в дерме очаг неоднородной эхоструктуры в виде ленты.
Рисунок. На УЗИ пилонидальная киста: имеется рубцовая ткань разной степени выраженности (стрелки).
Рисунок. На УЗИ пилонидальная киста: при ЦДК васкуляризация разной степени выраженности.
Дермоидная киста
Синонимы: дермоид, дермоидная инклюзионная киста, эктодермальная инклюзионная киста, тератома кожного типа.
Дермоидная киста из эктодермы; в полость заключен полный кусочек кожи и всякие придатки.
Выстилает эпидермис; внутри смесь кератина и сала, можно встретить полипы дермы и волосы.
Рисунок. Дермоидная киста: стенка выстлана многослойным плоским эпителием, включает базальный, шиповатый и зернистый слой клеток; стенка содержит придатки кожи — видно волосяные фолликулы; в просвете единичный полип и кератиновая начинка.
Киста мягко-эластичная, отграниченная, подвижная, не связана с кожей, без лимфаденопатии.
Часто лежит вдоль средней линии тела; характерны в орбитальной, ротовой и носовой полости.
В период полового созревания может быстро расти при обильном наполнении кожным салом.
На УЗИ дермоид четко отграниченный, однокамерный, стенка чуть толстая, часто кальцинаты.
Содержимое нередко неоднородное, липидная фракция часто плавает по типу «масло в воде».
Кожное сало в «створоженном» виде выглядят как гиперэхогенные полигональные включения.
Тератома — это новообразование, а не истинная киста; часто диагностируется в раннем детстве.
В 90% случаев детские тератомы составляют ткани трех зародышевых слоев, но не обязательно.
Может быть чисто эктодермальная тератома, которая включает кожные и нервные линии клеток.
Тератома обычно многокамерная, неоднородная; включает кальцинаты, рассеянные очаги жира.
Эпидермоидная киста
Синонимы: эпидермальная киста, эпидермальная инклюзионная киста, инфундибулярная киста, кератиновая киста.
Атерома — старинный неточный термин, так как эпидермоид не содержит сального секрета.
Эпидермоидная киста кожи — доброкачественная, замкнутая полость из осколков эпидермиса.
Эпидермис функционирует ненормально обращенный в дерму и медленно копит отходы кожи.
Стенку эпидермоида выстилает многослойный плоский эпителий, придатки кожи отсутствуют.
Начинка — кератин, другие белки, чуть холестерина и липидов от распада клеточных мембран.
Рисунок. Эпидермоидная киста в дерме: стенка сообщается с кожей через «пору»; выстлана многослойным плоским эпителием, включает базальный, шиповатый и зернистый слой клеток; содержит слоистый чешуйчатый кератин, в отличие от однородного розового кератина волосяной кисты.
Эпидермоидная киста кожи — выдающийся упругий узел; цвет часто бледный, редко розовый.
На коже по центру эпидермоидной кисты можно разглядеть характерную точку входа/выхода.
При давлении часто получают пахучую творожистую массу, оттенки от белого до коричневого.
Резкий отек и боль появляются при воспалении кисты, которая делается похожей на фурункул.
Злокачественная трансформация эпидермоидной кисты происходит очень редко, но возможна.
Эпидермоидные кисты бывают где угодно, но обычно на лице, шее, груди, спине, мошонке и т.д.
Много эпидермоидных кист до полового созревания подозрительны на врожденный синдром.
Аутосомно-доминантный синдром Гарднера — на конечностях помногу узлов с юного возраста.
Заболевание сочетается с полипами кишечника, которые имеют высокий риск обращения в рак.
Множество эпидермоидных кист при синдроме Горлина (синдром базальноклеточного невуса).
При синдроме Фавра-Ракушо (узловой эластоз) кисты формируются у пожилых при инсоляции.
BRAF-ингибиторы, циклоспорины и миквимод способны провоцировать эпидермоидные кисты.
На УЗИ эпидермоидная киста другая в разную фазу развития, но акустическое усиление всегда.
Холодная киста: в пределе дермы и гиподермы четкий гипоэхогенный очаг правильной формы.
Начинка часто походит на годичные кольца дерева, намекает на цикличную жизнь эпидермиса.
Бывает характерное псевдояичко; иногда кристаллы холестерина создают гипоэхогенные зоны.
Нередко можно разглядеть тощие каналы, которые устремляются в область подэпидермальную.
Воспаленная киста: быстрорастущая неоднородная псевдосолидная структура, часто гигантская.
Разрыв кисты: гипоэхогенная псевдосолидная структура с контуром неправильным, дольчатым.
От разрыва кератин просачивается в близкие ткани и как инородное тело вызывает воспаление.
При ЦДК васкуляризация в основном по периферии кисты и усиливается в течение воспаления.
Нередко определяют интранодулярные пиксели, хотя на гистологии микрососудов не выявлено.
Этот феномен, вероятно, являет собой артефакты движения внутренней начинки под датчиком.
Рисунок. На УЗИ эпидермоидная киста: в пределе дермы и гиподермы очаг правильной формы, хорошо отграниченный, гипоэхогенный; эхоструктура чуточку неоднородная; заднее акустическое усиление.
Рисунок. На УЗИ эпидермоидная киста: гипоэхогенный очаг (*) в пределе дермы и гиподермы; форма правильная, контур четкий; эхоструктура по типу годичных колец дерева; заднее акустическое усиление.
Рисунок. На УЗИ эпидермоидная киста: в пределе дермы и гиподермы очаг низкой эхогенности, контур четкий, форма правильная; структура неоднородная за счет эхогенных точечных и линейных включений; в субэпидермальной зоне точка входа/выхода.
Рисунок. На УЗИ эпидермоидные кисты: «холодная» киста правильной формы, контур четкий и ровный, эхоструктура по типу псевдояичка (1); воспаленная киста имеет неправильную форму, неровный контур, при ЦДК усилена васкуляризация окружающих тканей (2).
Рисунок. На УЗИ эпидермоидная киста: раздавленная киста гипоэхогенная, неправильной формы (*); заднее акустическое усиление; начинка выходит в окружающие ткани (o) и через каналец (к) на поверхность.
Милиум
Синонимы: милии, белые прыщи, белые угри, просянки.
Милиум в поверхностном слое кожи; особый от волосяных луковиц, потовых и сальных желез.
Скромная версия эпидермоидной кисты, где стенка из эпидермиса и внутри кератиновая масса.
Милиум зарождается, когда нарушается процесс отшелушивания ороговевшего слоя эпителия.
Типичная крошка-милиум белого и кремового цвета, твердая, безболезненная, размер 1-2 мм.
Милиум редко бывает до полового созревания; преходящее состояние у части новорожденных.
Эруптивный милиум — это внезапное широкое высыпание в течение недель; причина неясная.
Распространенное мнение: милиум — закупоренный проток сальной железы и сальная пробка.
Описание соответствует закрытому комедону, что при давлении выделяет плотное кожное сало.
Попытка выдавить милиум бесперспективна, при протыкании покажется скудная белая головка.
Рисунок. У мужчины на коже внезапно появились множественные пигментированные папулы с центральной точкой. Диагноз по результатам гистологии: множественные милии.
Рисунок. У девочки внезапно появились множественные беловатые папулы на обеих ушных раковинах. Диагноз по результатам гистологии: множественные милии.
Волосяная киста
Синонимы: пролиферирующая трихолеммальная киста.
Волосяная киста доброкачественная; зарождается из внешней оболочки волосяного фолликула.
Стенка из многослойного плоского эпителия, десквамация без зернистого слоя (трихилемная).
Волосяная киста полна твердым кератином, встречаются фрагменты волос, секрет сальных желез.
Рисунок. Волосяная киста в дерме: выстлана многослойным плоским эпителием; десквамация трихилемного типа протекает без образования зернистого слоя; содержит ярко розовый плотный кератин, который часто очагово кальцинирован или разжижается с возрастом.
Волосяная киста — гладкая, плотная, высокомерная шишка; канал связи наружу не существует.
В 90% случаев родится на волосистой части головы; над крупными кистами кожа лишена волос.
При разрыве стенки кисты разворачивается воспаление близких тканей; появляется отек, боль.
Волосяная киста следующая по популярности за эпидермальной, традиционно множественная.
Только в 30% случаев в наличии одинокая волосяная киста; 10% больных имеют более 10 кист.
Расположенность к образованию волосяных кист предуказана аутосомно-доминантным геном.
На УЗИ волосяная киста — гипоэхогенный очаг в пределе дермы и гиподермы, контур ровный.
Нередкие эхогенные линейные и очаговые структуры — фрагменты волос и осерёдки кальция.
В некальцинированных волосяных кистах обыкновенно присутствует акустическое усиление.
При ЦДК кисты аваскулярные; при воспалении может усилиться кровоснабжение периферии.
Рисунок. На УЗИ волосяная киста волосистой части головы: в пределах дермы и гиподермы очаг пониженной эхогенности, форма правильная, контур четкий и ровный; эхоструктура неоднородная за счет эхогенных включений.
Гидраденома
Синонимы: нодулярная гидраденома, солидно-кистозная гидраденома, светлоклеточная гидраденома, светлоклеточная акроспирома, пороидная гидроаденома, эккринная акроспирома, сирингоэпителиома.
Гидраденома — доброкачественная опухоль, зарождается на клеточной основе потовых желез.
Гистологически выделяют эккринный и апокринный подтипы, возможны смешанные вариации.
Опухоль лежит в дерме, часто дольчатая; отличные узлы из клеточных гнезд обрамляет строма.
Среди клеточных островов поднимаются разного размера просветы псевдотубулярных структур.
Чаще узлы располагаются в кистозообразных структурах, стенку образует двурядный эпителий.
Гидраденома имеет много вариаций гистологического строения; источник из трех типов клеток.
Полигональные или овальные клетки с эозинофильной цитоплазмой и гиперхромными ядрами.
Эти клетки сложены тесно между собою; часто группируются вокруг капилляров в псевдотрубки.
Другие клетки шаровидные со светлой цитоплазмой, что богата гликогеном, ядра эксцентричны.
Опухоли, где много светлых клеток, выделяют в отдельную группу светлоклеточных гидраденом.
Третий тип — клетки плоского эпителия, иногда типичные очаги дискератоза в виде завихрений.
Рисунок. На гистологии гидраденома: дольчатое образование в дерме; состоит из двух типов клеток: полигональные с эозинофильной цитоплазмой и гиперхромным ядром, округлые светлые с эксцентричным ядром; кругом капилляров псевдотрубулярные структуры.
Многовариантность гистологических типов ведет к перманентной полемике по классификации.
Крайняя реклассифиция гидроаденом: эккринная — пороидная, апокринная — светлоклеточная.
Независимо от типа гидраденомы являют солидно-кистозные и кистозно-солидные структуры.
Распространены на всякой части тела, но много чаще на лице, волосистой части головы и шее.
Небольшой округлый плотный эластичный узел или киста; единичный, редко множественные.
Кожа поверх гладкая или толстая бугристая; цвет различен от телесного до красновато-синего.
Опухоли редко бывают болезненные; может вытекать серозная или геморрагическая жидкость.
Гидраденома должна быть удалена, так как может случиться злокачественная трансформация.
Внешний вид гидраденомы неспециальный, дифференциально диагностический ряд широкий:
дерматофиброма, сосудистая мальформация, плоско- и базальноклеточный рак, меланома и т.д.
Визуально гидраденома имитирует многие сущности, диагноз ставят по результату гистологии.
На УЗИ гидраденома — кистозно-солидная или солидно-кистозная опухоль с четким контуром.
В солидной зоне бывают эхогенные кальцинаты, микрокисты (следы точечных кровоизлияний).
В кистолакунах характерно расслоение жидкой субстанции на два слоя по типу «масло в воде».
Практически во всех случаях имеется эхопризнак всяких кист — заднее акусическое усиление.
При ЦДК часто усиленная васкуляризация в пределах солидного компонента сложной опухоли.
Рисунок. На УЗИ узловая гидраденома: в пределе дермы и гиподермы солидно-кистозное образование; эхогенная мелкодисперсная взвесь в кистозном компартаменте (*); усилена васкуляризация при основании солидного компонента.
Рисунок. На УЗИ гидраденома: в пределе дермы и гиподермы четко отграниченная кистозно-солидная структура; в лакунах (*) видно уровни жидкости (о) — следствие расслоения жидкой субстанции.
Рисунок. На УЗИ гидраденома: в пределе дермы и гиподермы кистозно-солидный очаг с дольчатым контуром; уровень жидкости в крупной лакуне (о); усилена васкуляризация по периферии и в солидной части.
Рисунок. На УЗИ гидроаденома стопы: в пределе дермы и гиподермы солидно-кистозное образование овальное формы, мелкие анэхогенные лакуны (*); васкуляризация на периферии и незначительно интранодулярная.
Рисунок. На УЗИ гидраденома: в дерме сложная солидно-кистозная структура, усилен кровоток в солидном компоненте опухоли; гиподерма повышенной эхогенности гиперваскулярная — отек и воспаление после травмы.
Рисунок. На УЗИ гидраденома: в пределе дермы и гиподермы кистозно-солидное образование, контур четкий дольчатый, форма правильная, внутренние перегородки (стрелки) и кровоток на периферии очага.
Гидроцистома
Синонимы: эккринная/апокринная гидроцистома, цистаденома.
Гидроцистома — незлая кистозная опухоль, пролиферация секреторных клеток потовых желез.
Поскольку имеется процесс пролиферации, считают более подходящим название цистаденома.
Есть мнение, гидроцистома является ретенционной кистой крепко укупоренной потовой железы.
Гидроцистомы разграничивают по двум гистопатологическим типам: апокринные и эккринные.
Многие очаги встречаются при эктодермальной дисплазии, очаговой гипоплазии кожи Гольтца.
Обычно на лице — лоб, щеки, часто группируются у наружного угла глаза; редкие другие места.
Гидроцистома — внутрикожный выпуклый эластичный узелок; кроткого размера чаще до 10 мм.
Гидроцистома бывает от прозрачной до пигментированной в оттенки голубого-синего-черного.
Рисунок. Полупрозрачное кистозное образование вдоль края нижнего века; при гистопатологическом исследовании гидроцистома.
При похожести эккринных и апокринных гидроцистом, типы различают только гистологически.
Эккринный тип — однокамерные кисты, покрытые одно- и двуслойным кубическим эпителием.
Апокринный тип имеет папиллярные выросты, два ряда клеток и секрецию путем декапитации.
Снаружи ряд плоских миоэпителиальных клеток, изнутри ряд высоких цилиндрических клеток.
Секреция идет через декапитацию столбчатых клеток, округлые ядра остаются при основании.
Хирургам не важно гистологический тип гидроцистомы, в любом случае делают вылущивание.
Рисунок. Эккринная гидроцистома: округлое образование содержит прозрачную жидкость; полость выстилает двуслойный кубический эпителий без декапитации (2, 3); так как образование близко к коже в образец захвачен многослойный плоский эпидермис (4).
Рисунок. Апокринная гидроцистома: полупрозрачное образование, малого размера; папиллярные выросты в полость; стенку выстилает два слоя клеток — миоэпителиальные и высокие цилиндрические с декапитацией.
На УЗИ гидроцистома четкой овальной формы; анэхогенная, редкая мелкодисперсная взвесь.
Халязион
Синонимы: халазион, градина.
Халязион — киста сальной железы на верхнем или нижнем веке, родится от закупорки протока.
Глубокий халязион идет от мейбомиевой железы; поверхностный халязион — от железы Цейса.
Халязион — плотная округлая опухоль, размером от булавочной головки до крупной горошины.
При предельном объеме от легкой травмы (потереть глаз) секрет выходит в окружающие ткани.
В мягких тканях века секрет железы (инородное тело) вызывает липогранулематозную реакцию.
Появляется острая боль, эритема, отек; позже формируется хронический неболезненный узелок.
На гистологии многие очаги гранулематозного воспаления вокруг некрупных липидных пятен.
Рисунок. На гистологии халязион: очаги липогранулематозного воспаления вокруг пустых пятен, до того заполненных липидами (липиды удалены от обработки); воспалительный инфильтрат состоит из нейтрофилов, плазматических клеток, лимфоцитов, эпителиоидных гистиоцитов и многоядерных гигантских клеток.
В первые дни по внешнему виду халазион трудно отличается от инфекции желез века — ячмень.
Ячмень внутренний — мейбониевы железы, наружный — железы Цейса или Молля близь ресниц.
Первичный рак мейбомиевой железы протекает вначале как халязион; склонный к метастазам.
Другие кисты на веках
Кисты век редко направляют на гистологию, предполагают халязион или кисты потовых желез.
Подозрительно, когда предполагаемый халязион нетипичного вида и рецидив после операции.
Рекомендовано исключить кератиновую кисту мейбомиевых желез (ККМЖ) и стеатоцитому век.
ККМЖ возникают из сальной мейбомиевой железы хряща века, выпячивается под конъюнктиву.
ККМЖ должно полностью удалить вместе с подлежащей хрящевой пластиной, иначе рецидив.
Стеатоцитомы развиваются из пилосебиальных желез основания ресниц, положены по канту век.
ККМЖ и стеатоцитомы выстилает многослойный плоский эпителий без клеток зернистого слоя.
В стенке стеатоцитомы сальные железы, поэтому начинка представляет смесь кератина и сала.
Они различаются по виду от сине-серых до желто-белых и белых узелков; все невоспаленные.
Стеатоцитома, гидроцистома и эпидермоиды внутрикожные, а ККМЖ и халязион подкожные.
Кисты встланы эпителием и хорошо отграничены; халазион более размазанный без выстилки.
Берегите себя, Ваш Диагностер!
Дермоидная киста в области шеи
Версия: Клинические протоколы МЗ РК — 2017 (Казахстан)
Категории МКБ:
Другие уточненные кисты области рта, не классифицированные в других рубриках (K09.8)
Разделы медицины:
Челюстно-лицевая хирургия
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «29» июня 2017 года
Протокол № 24
Дермоидная киста – доброкачественное образование, состоящее из эпидермиса, дермы, волосяных фолликул, сальных желез, развивающиеся в области эмбриональных щелей, бороздок и складок эктодермы из дистопированных элементов эктодермальной ткани в период эмбрионального развития.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| K09.80 | Дермоидная киста |
Дата разработки/пересмотра протокола: 2017 год.
Сокращения, используемые в протоколе:
| в/в | – | внутривенно |
| в/м | – | внутримышечно |
| ACT | – | аспартатаминотрансфераза |
| AЛT | – | аланинаминотрансфераза |
| ВИЧ | – | вирус иммунодефицита человека |
| КТ | – | компьютерная томография |
| ЛФК | – | лечебная физкультура |
| МРТ | – | магнитно-резонансная томография |
| ОАК | – | общий анализ крови |
| ОАМ | – | общий анализ мочи |
| СОЭ | – | скорость оседания эритроцитов |
| УД | – |
уровень доказательности |
| УЗИ | – | ультразвуковое исследование |
| ЭКГ | – | электрокардиограмма |
| Er | – | эритроциты |
| Hb | – | гемоглобин |
| Ht | – | гематокрит |
| Le | – | лейкоциты |
| Tr | – | тромбоциты |
Пользователи протокола: челюстно-лицевые хирурги, стоматологи, онкологи, педиатры, ВОП, хирурги, терапевты.
Категория пациентов: взрослые и дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с не высоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 500 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
Классификация [2]:
|
I. Кисты, возникающие в антенатальный период (врожденные кисты): · эпидермоидные и дермоидные кисты; · срединные кисты и свищи шеи; · боковые кисты и свищи шеи; · кисты околоушной области; · кисты языка. |
|
II. Кисты, возникающие в постнатальный период (приобретенные): · кисты больших и малых слюнных желез; · кисты выводных протоков больших слюнных желез; · кисты слизистых желез верхнечелюстных пазух; · кисты сальных желез; · травматические кисты. |
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [10 ][13-15] [17]
Диагностические критерии
| Жалобы и анамнез у пациентов с дермоидными кистами | |||
| Жалобы: | Наличие образования | Киста или свищ, как правило типичной локализации, в области шеи, дна полости рта, подчелюстной, периорбитальной, околоушной, височной области, области носа и его крыльев. | |
| На деформацию лица | Выраженность деформации зависит от времени прошедшего с момента обнаружения начальных признаков деформации до момента обращения. | ||
| Функциональные нарушения | Нарушение подвижности языка, глотания, речи, при достижении кистой больших размеров, локализующейся на дне полости рта. | ||
| На боль | При нагноении кисты появляется боль, повышение температуры тела | ||
| Анамнез заболевания: | Растут кисты медленно, бессимптомно | Патология врожденная | |
| Длительность заболевания | От нескольких месяцев до нескольких лет | ||
| Гнойно-воспалительные осложнения | Могут встречаться вследствие инфицирования. | ||
| Анамнез жизни: | Перенесенные и сопутствующие заболевания | Необходимо обратить внимание на сочетание новообразования с пороками развития | |
| Физикальное обследование | |||
| Внешний осмотр, пальпация, осмотр полости рта | Киста прощупывается в виде опухолевидного образования округлой формы, располагающегося в толще мягких тканей. Консистенция образования упругоэластическая или тестоватая, поверхность гладкая, границы четкие. При расположении ближе к поверхности кожных покровов (при локализации в периорбитальной области и носа) дермоидные кисты редко достигают больших размеров, в отличие от дермоидных кист локализующихся в глубине мягких тканей, которые могут достигать больших размеров (5-6 см.). Дермоидные кисты дна полости рта располагаются между внутренней подбородочной остью (spina mentalis interna) и подъязычной костью, по средней линии над челюстно-подъязычной мышцей между подбродочно-язычными мышцами. Если киста прикрепляется к подъязычной кости, она проявляется в виде полушаровидного выпячивания в подподбородочной области. Киста, связанная с подподбородочной остью, растет в сторону подъязычной области, приподнимая кверху переднюю часть языка и слизистую оболочку переднего отдела подъязычной области. При достижении больших размеров киста просвечивается под слизистой оболочкой дна полости рта позади передних зубов. Кисты, связанные с подъязычной костью, смещаются вместе с ней при глотании. При расположении сбоку от средней линии, дермоидная киста может распространиться в передний отдел подчелюстного треугольника. На шее дермоидные кисты локализуются между передним краем грудинно-ключично-сосцевидной мышцы и задним брюшком двубрюшной мышцы. Кисты околоушной области залегают глубоко, вызывая малозаметную снаружи деформацию мягких тканей. | ||
| Лабораторные исследования: | |||
| ОАК | – лейкоцитоз, ускорение СОЭ; | ||
| Гистологическое исследование |
При исследовании строения кист и их содержимого обнаруживаются производные эктодермы – волосы, сальные и потовые железы. Оболочка представляет собой плотную фиброзную соединительную ткань с выраженным сосочковым слоем, в котором имеются хорошо развитые сальные железы и волосяные луковицы. Внутренняя поверхность оболочки выстлана многослойным плоским эпителием. При исследовании кист дна полости рта сосочковый слой не всегда хорошо выражен, а дериваты кожи находятся в зародышевом состоянии. |
||
| Инструментальные исследования: | |||
| УЗИ | эхонегативная структура с четкими контурами, хорошо визуализированной капсулой | ||
| КТ | округлое образование, плотность соответствует жировой ткани | ||
| МРТ | доброкачественное кистозное образование, округлой формы. Тонкая усиленная стенка. Высокая интенсивность сигнала на Т1-взвешенном изображении, высокая – на Т2-взвешенном изображении |
Показания для консультации специалистов:
· консультация анестезиолога – для проведения анестезиологического пособия;
· консультация оториноларинголога – при прорастании опухоли в полость носа;
· консультация офтальмолога – при прорастании опухоли в полость глазницы;
· консультация терапевта – при наличии сопутствующих заболеваний;
· консультация других узких специалистов – по показаниям.
Диагностический алгоритм:
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований [10,18].
| Диагноз | Обоснование для дифференциальной диагностики | Обследования |
Критерии исключения диагноза |
| Острый и обострившийся хронический лимфаденит |
Схожесть клинической картины при нагноении дермоидной кисты. Часто дермоидная киста впервые проявляются клинически лишь после нагноения |
Пункция с микроскопическим исследованиям пунктата | При микроскопическом исследовании содержимого дермоидных кист обнаруживают слущенные эпителиальные клетки, ороговевающие бесструктурные включения и кристаллы холестерина. |
| Метастазы злокачественных опухолей | Метастазы в лимфатические узлы верхнего отдела шеи, подчелюстной, подподбородочной и околоушной областей имеют схожие клинические проявления | Данные анамнеза, клинического обследования, биопсия | Метастазы проявляются в виде плотных, болезненных опухолеподобных образований, не имеющих четких границ и рано теряющих подвижность. При морфологическом исследовании обнаруживаются атипичные клетки. |
| Туберкулез и саркоидоз. |
Поражение лимфоузлов при туберкулезе и саркоидозе схоже по клинической картине с дермоидными кистами шеи и подчелюстной области |
Данные анамнеза, клинического обследования, биопсия | При туберкулезе и саркоидозе клиника основного заболевания, сопровождается поражением легких. При морфологическом исследовании обнаруживаются гигантские Пирогова-Лангханса |
| Опухоли слюнных желез | Дермоидные кисты, локализующиеся вблизи околоушной слюнной железы, а также при аденолимфомах пунктат по своему содержимому может напоминать содержимое эпидермоидных кист | Сиалография |
На сиалографии, при опухолях, структурные изменения ткани слюнной железы, в случае пункционной биопсии получают кусочек опухолевой ткани |
| Срединные и боковые кисты | Схожесть клинического течения дермоидных и боковых кист шеи, а также срединные кисты и дермоиды подподбородочной области. | Цистография | На контрастной цистографии дермоидные кисты в отличие от срединных заполняются равномерно и не имеют боковых ответвлений, а также свищевого хода, идущего в сторону дна полости рта. |
| Ранула | Дермоидные кисты дна полости рта, растущие преимущественно в сторону языка, могут иметь сходство с ранулами. | Осмотр полости рта | Дермоидные кисты располагаются по средней линии и просвечивают под слизистой оболочкой подъязычной области в виде плотноэластического полушаровидного образования желтоватого цвета, в то время как ранулы имеют характер мягкого флюктуирующего образования голубоватого цвета |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Амоксициллин (Amoxicillin) |
| Ибупрофен (Ibuprofen) |
| Кетопрофен (Ketoprofen) |
| Клавулановая кислота (Clavulanic acid) |
| Клемастин (Clemastine) |
| Линкомицин (Lincomycin) |
| Парацетамол (Paracetamol) |
| Трамадол (Tramadol) |
| Хлоропирамин (Chloropyramine) |
| Цефтазидим (Ceftazidime) |
| Ципрофлоксацин (Ciprofloxacin) |
| Этамзилат (Etamsylate) |
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ:
На стационарном уровне проводится хирургическое лечение под местным/общим обезболиванием. После проведенного вмешательства назначаются антибактериальные, нестероидные противовоспалительные препараты, а также при необходимости проводится дезинтоксикационная терапия.
Немедикаментозное лечение:
· Режим II;
· Диета: Стол №15 (по показаниям назначается диетическая терапия).
Хирургическое вмешательство [3-6,9,11,12,19]:
· Цистэктомия:
Показания для проведения оперативного вмешательства:
· большой размер кисты более 5 см.;
· рост и наличие кисты вызывают нарушение функции;
· рецидив после хирургического лечения;
· развитие осложнений в виде нагноения кисты
Противопоказания:
· легочно-сердечная недостаточность III-IV степени;
· нарушения свертываемости крови, другие заболевания кровеносной системы;
· инфаркт миокарда (постинфарктный период);
· тяжелые формы сопутствующих заболеваний (декомпенсированный сахарный диабет, обострение язвенной болезни желудка и двенадцатиперстной кишки, печеночная/почечная недостаточность, врожденные и приобретенные пороки сердца с декомпенсации, алкоголизм и др.);
· острые и хронические заболевания печени и почек с функциональной недостаточностью;
· инфекционные заболевания в стадии обострения.
Медикаментозное лечение: для купирования симптомов нагноения дермоидной кисты, а также для симптоматической терапии в послеоперационном периоде.
Медикаментозное лечение [8,19]
Перечень основных лекарственных средств:
| № | Препарат, формы выпуска | Разовая доза | Кратность введения | УД |
| Опиоидные анальгетики | ||||
| 1 |
трамадол 100мг/2мл по 2 мл или 50 мг перорально |
Взрослым и детям в возрасте старше 12 лет вводят /в (медленно капельно), в/м по 50-100 мг (1-2 мл раствора). При отсутствии удовлетворительного эффекта через 30-60 минут возможно дополнительное введение 50 мг (1 мл) препарата. Кратность введения составляет 1-4 раза в сутки в зависимости от выраженности болевого синдрома и эффективности терапии. Максимальная суточная доза – 600 мг. Противопоказан детям до 12 лет. |
• с целью обезболивания в послеоперационном периоде, 1-3 суток |
А [4,6,7. 12,14] |
| Нестероидные противоспалительные средства | ||||
| 2. |
кетопрофен 100 мг/2мл по 2 мл или перорально 150мг пролонгированный 100мг. |
суточная доза при в/в составляет 200-300 мг (не должна превышать 300 мг), далее пероральное применение пролонгированные внутрь 150 мг 1 р/д, 100 мг 2 р/д |
• длительность лечения при в/в не должна превышать 48 часов; • длительность общего применения не должна превышать 5-7 дней, с противовоспалительной, жаропонижающей и болеутоляющей целью. |
B [4,6,7, 12,14] |
| 3. |
ибупрофен 100 мг/5 мл100мл или перорально 200 мг; внутрь 600 мг |
Для взрослых и детей с 12 лет ибупрофен назначают по 200 мг 3–4 раза в сутки. Для достижения быстрого терапевтического эффекта у взрослых доза может быть увеличена до 400 мг 3 раза в сутки. Суспензия, разовая доза составляет 5-10 мг/кг массы тела ребенка 3-4 раза в сутки. Максимальная суточная доза не должна превышать 30 мг на кг массы тела ребенка в сутки. |
• не более 3-х дней в качестве жаропонижающего средства; • не более 5-ти дней в качестве обезболивающего средства с противовоспалительной, жаропонижающей и болеутоляющей целью. |
A [4,6,7, 22] |
| 4. | ацетаминофен 200 мг или 500мг; для приема внутрь 120 мг/5 мл или ректально 125 мг, 250 мг, 0,1 г |
Взрослым и детям старше 12 лет с массой тела более 40 кг: разовая доза – 500 мг-1,0 г до 4 раз в сутки. Максимальная разовая доза – 1,0 г. Интервал между приемами не менее 4 часов. Максимальная суточная доза – 4,0 г. Детям от 6 до 12 лет: разовая доза – 250-500 мг по 250-500 мг до 3-4 раз в сутки. Интервал между приемами не менее 4 часов. Максимальная суточная доза – 1,5-2,0 г. |
• продолжительность лечения при применении в качестве анальгетика и в качестве жаропонижающего средства не более 3-х дней. |
A [4,6,7, 22] |
| Гемостатические средства | ||||
| 5. |
этамзилат 12,5% — 2 мл |
4-6 мл 12,5 % раствора в сутки. Детям, вводят однократно в/в или в/м по 0,5-2 мл с учетом массы тела (10-15 мг/кг). |
• при опасности послеоперационного кровотечения вводят с профилактической целью |
B [4, 6,7, 12] |
Перечень дополнительных лекарственных средств:
| № | Препараты | Разовая доза | Кратность введения | УД |
| Антибактериальная терапия | ||||
| 1 | амоксицилин клавулановая кислота (препарат выбора) |
В/в: Взрослые: 1,2 г каждые 6-8 ч. Дети: 40-60 мг/кг/сут (по амоксициллину) в 3 введения. |
• курс лечения 7-10 дней |
A [22-23] |
| 2 |
линкомицин (альтернативный препарат) |
Применяют в/м, в/в (только капельно). Вводить в/в без предварительного разведения нельзя. Взрослые: 0,6-1,2 каждые 12 ч. Дети: 10-20 мг/кг/сут в 2 введения. |
• курс лечения 7-10 дней |
B [23-24] |
| 3 |
цефтазидим (при выделении P. aeruginosa) |
В/в и в/м: Взрослые: 3,0-6,0 г/сут в 2-3 введения (при синегнойной инфекции – 3 раза в сутки). Дети: 30-100 мг/кг/сут в 2-3 введения; |
• курс лечения 7-10 дней |
A [ 24-26] |
| 4 |
ципрофлоксацин (при выделении P.aeruginosa) |
В/в: Взрослые: 0,4-0,6 г каждые 12 ч. Вводят путем медленной инфузии в течение 1 ч. Детям противопоказан. |
• курс лечения 7-10 дней |
B [22, 24,27] |
| Десенсибилизирующая терапия | ||||
| 5 | клемастин |
Взрослые и дети с 12 лет и старше: 1 мг. Дети с 6-ти до 12 лет: 0,5-1мг |
• взрослые и дети с 12 лет и старше: два раза в сутки, утром и вечером. Дети с 6-ти до 12 лет перед завтраком и на ночь. |
В [4,6,7. 12] |
| 6 | хлоропирамин |
Внутрь, взрослые: 25 мг, при необходимости увеличивают до 100 мг. Дети от 1 года до 6 лет: 6,25 мг или 12,5 мг от 6 до 14 лет: 12,5 мг |
• внутрь, взрослые: 25 мг 3-4 раза в сутки, при необходимости увеличивают до 100 мг; • дети от 1 года до 6 лет: 6,25 мг 3 раза в сутки или 12,5 мг 2 раза в сутки от 6 до 14 лет: 12,5 мг 2-3 раза в сутки. |
С [4,6,7, 12] |
Дальнейшее послеоперационное ведение:
· наблюдение у челюстно-лицевого хирурга – 2 раза в год;
· врача-онколога – по показаниям.
· восстановление функции и анатомической формы тканей челюстно-лицевой области и шеи при помощи первичной (или отсроченной) кожной пластики.
Индикаторы эффективности лечения:
· удаление кисты;
· восстановление поврежденных анатомических структур;
· восстановление нарушенных функций.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ [16]
Показания для плановой госпитализации:
• дермоидные кисты лица и шеи.
Показания для экстренной госпитализации:
• нагноение дермоидной кисты лица и шеи, асфиксия на фоне больших размеров кисты.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2017
- 1) Сергиенко В.И, Кулаков А.А, Петросян Н.Э. и др. Пластическая хирургия лица и шеи, ГЭОТАР-Медиа 2010. – 328 с.
2) Зеленский В.А., Мухорамов Ф.С., Детская хирургическая стоматология и челюстно-лицевая хирургия: учебник. – М.: ГЭОТАР-Медиа, 2009. – 216с;
3) Афанасьев В.В. Хирургическая стоматология — М., ГЭОТАР-Медиа., 2011,-С.468-479;
4) Козлова В.А., Кагана И.И. Оперативная челюстно-лицевая хирургия и стоматология, ГЭОТАР-Медиа 2014. – 544 с.
5) Кулаков А.А. Хирургическая стоматология и челюстно-лицевая хирургия. Национальное руководство / под ред. А.А. Кулакова, Т.Г. Робустовой, А.И. Неробеева. — М.: ГЭОТАР-Медиа, 2010. — 928 с;
6) Пачес А.И.Опухоли головы и шеи. Пятое издание переработанное,2013. – 480 с.
7) Фищев С.Б. Воспалительные заболевания, травмы и опухоли челюстно-лицевой СпецЛит, 2015. – 198 с.
Linkov G, Kanev P.M, Isaacson G. Conservative management of typical pediatric postauricular dermoid cysts. Int J Pediatr Otorhinolaryngol. 2015 Nov;79(11):1810-3. doi: 10.1016/j.ijporl.2015.08.006. Epub 2015 Aug 13. review
9) Shakeel M, Keh SM, Chapman A, Hussain A. Intra-parotid dermoid cyst: excision through a face lift incision. J Coll Physicians Surg Pak. 2014 Nov;24 Suppl 3:S238-9. doi: 11.2014/JCPSP.S238S239. case report
10) Reissis D, Pfaff M.J, Patel A, Steinbacher D.M. Craniofacial dermoid cysts: histological analysis and inter-site comparison. Yale J Biol Med. 2014 Sep 3;87(3):349-57. eCollection 2014 Sep. com study
11) Kolomvos N, Theologie-Lygidakis N, Tzerbos F, Pavli M, Leventis M, Iatrou I. Surgical treatment of oral and facial soft tissue cystic lesions in children. A retrospective analysis of 60 consecutive cases with literature review. . J Craniomaxillofac Surg. 2014 Jul;42(5):392-6. doi: 10.1016/j.jcms.2014.01.023. Epub 2014 Jan 18.
12) Lenci LT, Shams P, Shriver E.M, Allen R.C. Dermoid cysts: clinical predictors of complex lesions and surgical complications. J AAPOS. 2017 Feb;21(1):44-47. doi: 10.1016/j.jaapos.2016.09.023. Epub 2017 Jan 9.
13) Berbel P, Ostrosky A, Tosti F.Large Sublingual Dermoid Cyst: A Case of Mandibular Prognathism. Craniomaxillofac Trauma Reconstr. 2016 Nov;9(4):345-348. Epub 2016 Apr 21.
14) Sahoo N.K, Choudhary A.K, Srinivas V, Kapil Tomar. Dermoid cysts of maxillofacial region. Med J Armed Forces India. 2015 Dec;71(Suppl 2):S389-94. doi: 10.1016/j.mjafi.2013.11.004. Epub 2014 Mar 6.
15) Dillon J.R, Avillo A, Nelson B.L.Dermoid Cyst of the Floor of the Mouth. Head Neck Pathol. 2015 Sep;9(3):376-8. doi: 10.1007/s12105-014-0576-y. Epub 2014 Oct 29.
16) Wagner M.W, Haileselassie B, Kannan S, Chen C, Poretti A, Tunkel D.E, Huisman T.A. Oropharyngeal dermoid cyst in an infant with intermittent airway obstruction. A case report. Neuroradiol J. 2014 Oct;27(5):627-31. doi: 10.15274/NRJ-2014-10085. Epub 2014 Sep 25.
17) Dutta M, Saha J, Biswas G, Chattopadhyay S, Sen I, Sinha R. Epidermoid cysts in head and neck: our experiences, with review of literature. Indian J Otolaryngol Head Neck Surg. 2013 Jul;65(Suppl 1):14-21. doi: 10.1007/s12070-011-0363-y. Epub 2011 Dec 4.
18) Jeremy d. Meier, md, and Johannes Fredrik Grimmer, MD Evaluation and Management of Neck Masses in Children University of Utah School of Medicine, Salt Lake City, Utah Am Fam Physician. 2014 Mar 1;89(5):353-358.
19) Robert A Schwartz, MD, MPH; Chief Editor: Dirk M Elston, MD. Dermoid Cyst Treatment & Management May 04, 2017
20) Lockhart PB, Loven B, Brennan MT, Baddour LM, Levinson M. The evidence base for the efficiency of antibiotic prophylaxis in dental practice. J Am Dent Assoc 2007; 138(4):458-74.
21) Lockhart, PB, Hanson, NB, Ristic, H, Menezes, AR, Baddour, L. Acceptance among and impact on dental practitioners and patients of American Heart Association recommendations for antibiotic prophylaxis. J Am Dent Assoc 2013;144(9):1030-5
22) Impact of antibiotic stewardship on perioperative antimicrobial prophylaxis.Murri R1, de Belvis AG2, Fantoni M1, Tanzariello M2, Parente P3, Marventano S4, Bucci S2, Giovannenze F1, Ricciardi W2, Cauda R1, Sganga G; collaborative SPES Group
23) [Perioperative antibiotic prophylaxis in maxillofacial surgery]. Merten HA1, Halling F. Int J Qual Health Care. 2016 Jun 9.
24) Clin Ther. 2016 Mar; 38(3):431-44. doi: 10.1016/j.clinthera.2016.01.018. Epub 2016 Mar 2.Ceftazidime-Avibactam: A Novel Cephalosporin/β-Lactamase Inhibitor Combination for the Treatment of Resistant Gram-negative Organisms. Sharma R1, Eun Park T2, Moy S3.
- 1) Сергиенко В.И, Кулаков А.А, Петросян Н.Э. и др. Пластическая хирургия лица и шеи, ГЭОТАР-Медиа 2010. – 328 с.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола:
1) Батыров Тулеубай Уралбаевич – главный внештатный челюстно-лицевой хирург МЗ РК, врач челюстно-лицевой хирург, профессор, кандидат медицинских наук, заведующий кафедрой стоматологии и челюстно-лицевой хирургии, АО «Медицинский Университет Астана».
2) Сагындык Хасан Люкотович – врач челюстно-лицевой хирург, кандидат медицинских наук, профессор кафедры стоматологии и челюстно-лицевой хирургии, АО «Медицинский Университет Астана».
3) Утепов Дилшат Каримович – врач челюстно-лицевой хирург, УК «Аксай» КазНМУ им. С.Д. Асфендиярова, ассистент кафедры стоматологии детского возраста КазНМУ им. С.Д. Асфендиярова.
4) Садвакасова Ляззат Мендыбаевна – к.м.н., челюстно-лицевой хирург, доцент кафедры стоматологических дисциплин, РГП на ПХВ «ГМУ г. Семей» МЗСР РК.
5) Сугурбаев Адиль Асылханович — врач челюстно-лицевой хирург, магистрант кафедры стоматологии и челюстно-лицевой хирургии, АО «Медицинский Университет Астана».
6) Ихамбаева Айнур Ныгымановна – ассистент кафедры общей и клинической фармакологии, АО «Медицинский университет Астана, клинический фармаколог».
Указание на отсутствие конфликта интересов: нет.
Список рецензентов:
Нурмаганов Серик Балташевич – врач челюстно-лицевой хирург высшей категории, доктор медицинских наук, профессор кафедры стоматологии детского возраста КазНМУ им. С.Д. Асфендиярова, заведующий отделением детской челюстно-лицевой хирургии ГКБ №5 г. Алматы.
Указание условий пересмотра протокола: Пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Возможность записаться к врачу как мужского так и женского пола на выбор
Уникальная авторская 100% БЕЗБОЛЕЗНЕННАЯ методика забора мазков у мужчин
300 метров от метро Кропоткинская
БЕЗ ВЫХОДНЫХ с 09:00 до 20:00
Результаты анализов за 20 минут (мазок и кровь на ЗППП) стоимость 500 рублей на 1 инфекцию
Врачи высшей категории, кмн с опытом работы от 15 лет — консультация 900 рублей
Анонимность анализов и лечения
Записаться на прием
Прием ведет:
Гаряева Ирина Владимировна
Врач акушер-гинеколог, УЗИ-специалист
* поиск по всем статьям на сайте
Дермоидная киста яичника
Дермоидная киста яичника тератома зрелого типа, дермоид – все это названия одной патологии.
Она характерна исключительно для представительниц женского пола, так как поражает яичники.
Это новообразование злокачественным не считается.
Его формирование происходит еще в эмбриональный период, когда половые железы только начинают формироваться.
В чем особенности патологии, каковы причины дермоидной кисты яичника и как ее лечить?
Особенности дермоидной кисты
Зрелая тератома – новообразование, которое имеет свои специфические особенности, благодаря наличию которых ее можно отличить от иных патологий.
Среди характерных признаков:
- размер обычно не превышает 12-15 см
- киста формируется медленно, а потому женщина может спокойно жить десятилетиями, даже не подозревая о ее существовании
- патологии отводится до 20% в структуре кистозных образований половых желез
- болезнь может определяться в любом возрасте, включая этап новорожденности, однако чаще определяется во время полового созревания и в более старшем возрасте
- перерождение в раковые клетки происходит в исключительных случаях
Дермоид внешне представляет собой образование, которое соединено с основной железой довольно тонкой ножкой.
Внутри кисты находится жир и различные ткани, такие как зубы, хрящевые и костные структуры, волосы.
Дермоидная киста яичника
рассказывает врач гинеколог,
Гаряева Ирина Владимировна
Смотреть видео
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем гинекологом
Гаряевой Ириной Владимировной
Наши цены на услуги
| Наименование | Срок | Цена |
|---|---|---|
| Прием гинеколога с осмотром на кресле | 1200.00 руб. |
Причины возникновения дермоидной кисты яичника
До сих пор однозначно не установлены.
Большинство врачей сходится на мнении, что причина в нарушениях внутриутробного развития.
Их может вызывать нездоровый образ жизни матери девочки, плохая экология, спонтанные мутации.
Выделяют ряд провоцирующих факторов, которые способствуют превращению эмбриональных тканей в полноценные кисты.
К ним относят:
- гормональные перестройки, происходящие во время полового созревания, в беременность и менопаузу
- различные хронические болезни репродуктивных органов
- травмы брюшины или половых органов
Важно помнить, что не у всех женщин, несмотря на наличие эмбриональных тканей в яичнике и провоцирующие факторы все же формируется киста.
Из-за этого нельзя исключать наличие генетической предрасположенности, которая играет роль в формировании большей части заболеваний.
Дермоидная киста яичника: симптоматика
При дермоидном новообразовании на яичнике женщина не предъявляет своему лечащему врачу никаких специфических жалоб.
Для этого заболевания совершенно нехарактерны патологии менструального цикла или резкие изменения в гормональном статусе, которые обычно и заставляют женщин обращаться к врачам.
Дермоид вообще может не давать о себе знать в течение длительного времени, пока не достигнет значительных размеров.
Как только киста вырастет, женщина обратится к гинекологу со следующими жалобами:
- появятся тянущие болевые ощущения в нижней части живота, причем их локализация будет соответствовать пораженной болезнью стороне
- при крупных размерах возможно чувство, будто брюшную полость изнутри что-то распирает
- если тератома будет давить на мочевой пузырь, возможно появление такого симптома, как частые позывы на мочеиспускание, с чем женщина скорее обратится к урологу, чем к гинекологу
- возможны проблемы с работой кишечника, такие как диарея или, наоборот, запоры
- при сильном увеличении кисты возможно выпячивание живота, которое при односторонней локализации будет ассиметричным
Все эти жалобы неспецифичны.
Поэтому постановка диагноза часто бывает затруднена.
Пациентка вынуждена обращаться за помощью к самым разным специалистам.
Способы диагностики дермоидной кисты яичника
Прежде чем начинать лечение дермоидной кисты яичника, необходимо достоверно установить диагноз.
Для этого используют следующие методы:
- Осмотр
При гинекологическом осмотре врач может прощупать проблемное новообразование.
При этом женщина не будет предъявлять жалоб на боль или дискомфорт.
А сама киста будет определяться, как подвижное округлое образование;
- УЗИ
При УЗИ дермоидная киста яичника диагностируется довольно легко.
Женщинам рекомендуется выполнение трансвагинальной процедуры.
А если речь о маленькой девочке, то ей датчик придется вводить трансректально.
С помощью ультразвука определяют, каковы размеры образования, особенности его расположения, кровоснабжения, наполненности.
Также с помощью УЗИ дермоид можно отличить от других похожих болезней.
- КТ и МРТ
КТ и МРТ – вспомогательные способы диагностики.
Они помогают уточнить, каковы размеры и локализация патологического образования, имеет ли оно признаки злокачественного перерождения.
- Тест на беременность
Выполнение теста рекомендуется всем представительницам женского пола, у которых есть подозрение на тератому.
Этот простой метод позволят отличить ее от внематочной беременности.
- Биопсия
Если у врача есть сомнения относительно доброкачественности образования, он может направить пациентку на биопсию, в ходе которой будет взят кусочек тканей на исследование.
Если признаков злокачественного перерождения обнаружено не будет, диагноз будет однозначен.
В некоторых случаях врач может назначать дополнительные анализы.
Например, некоторым женщинам приходится сдавать кровь на онкомаркеры или проходить допплерографию.
Как лечить дермоидную кисту
Лечение дермоидной кисты яичника без операции на сегодняшний день невозможно.
К сожалению, подобное образование не способно к самостоятельному рассасыванию, так как в его структуре есть не только мягкие, но и твердые элементы.
В связи с этим единственное, что можно сделать, это выполнить хирургическое вмешательство.
Откладывают хирургическое лечение, если:
- пациентке еще нет 12 лет, а киста не доставляет ей никаких неудобств, не мешает ее нормальному развитию
- женщина беременна
- в организме протекает активный воспалительный или инфекционные процесс
- есть тяжелые, декомпенсированные системные заболевания, при которых пациентка не переживет наркоз
Если ни одно из условий не выполняется, то проводится операция на дермоидной кисте яичника.
Вмешательство может быть лапароскопическим или лапаротомическим.
Объем вмешательства обычно определяется в ходе операции.
Зависит не только особенностей самого новообразования, но и от индивидуальных особенностей пациентки.
Как только реабилитационный период у женщины детородного возраста подойдет к концу, она может начинать планировать беременность.
Которая должна будет наступить не ранее, чем через полгода-год после вмешательства.
Если признаки, соответствующие наличию болезни, будут замечены вовремя, и пациентка не промедлит с обращением к врачу, то прогноз дальнейшего развития благоприятен.
В большинстве случаев удаление дермоидной кисты яичника позволяет в полном объеме сохранить детородные функции, а риск рецидива при этом сводится практически к нулю.
Послеоперационное возникновение тератом – исключение, а не правило.
Игнорирование такого, казалось бы, неопасного заболевания – это всегда риск столкновения с перекрутом ножки кисты или злокачественным перерождением новообразования.
После постановки диагноза с лечением затягивать нельзя!
При подозрении на дермоидную кисту яичника обращайтесь к опытным гинекологам нашего медицинского центра.
Провести диагностику и лечение ВЫ можете в нашей клинике, где есть все необходимое оборудование, а прием ведет опытный гинеколог, врач высшей категории
Запись на прием ежедневно по телефону
8 (495) 642-30-37
с 9:00 до 21:00
,
Провести диагностику и лечение ВЫ можете в нашей клинике, где есть все необходимое оборудование, а прием ведет опытный врач венеролог, уролог, врач высшей категории, кандидат медицинских наук
Запись на прием ежедневно по телефону
8 (495) 642-30-37
с 9:00 до 21:00
,
Провести диагностику и лечение ВЫ можете в нашей клинике, где есть все необходимое оборудование, а прием ведет опытный врач венеролог, уролог, врач высшей категории, кандидат медицинских наук
Запись на прием ежедневно по телефону
8 (495) 642-30-37
с 9:00 до 21:00
-
Отличная клиника, в случае проблем со здоровьем всегда обращаюсь к этим докторам, уже давно с ними знаком и никогда никаких проблем в обслуживании не возникало. Все четко и понятно, приехал и проконсультировался, получил лечение.
Мазуров Дмитрий, киноактер
-
Рекомендую всем своим знакомым, поскольку только здесь получил первоклассное лечение. Хорошая клиника, меня все устраивает, особенно демократичные цены и удобно, что можно проконсультироваться сразу по многим вопросам.
Артем
-
Весь наш коллектив регулярно лечится в этой клинике. Здесь работают классные специалисты, главное все комфортно, все обследования можно сделать сразу на месте и главное результаты лечения хорошие.
Коллектив группы НА-НА
-
Анонимная пациентка благодарна доктору Ленкину за квалифицированную помощь по диагностике и лечению вен заболеваний. Ранее обращалась в другие клиники, но результат был неудовлетворительным, и только в этой клинике смогли оказать квалифицированную помощь.
-
Благодарю своему спасителю, прекрасному врачу, и просто хорошему человеку доктору Ленкину, за очень уважительное и внимательное отношение к своим пациентам, терпение и объяснение всего процесса лечения. Конечно болеть всегда неприятно и плохо, но в руках этого замечательного специалиста чувствуешь себя уверенно и не переживаешь по поводу результатов лечения.
Пчелкина Мария Сергеевна
Видеоотзывы
Запишитесь на прием сейчас
Дермоидная киста представляет собой разрастание ткани, образующее уплотнение внутри тела или на коже. Эта «шишка»» обычно содержит структуры кожи, такие как волосы, сальные железы, потовые железы, а иногда даже зубы, кости и нервы! Дермоидные кисты обычно образуются на лице, шее и голове, но они могут появиться на любой части тела ребёнка. Иногда они находятся внутри тела, например, в черепе и яичниках.
Большинство случаев дермоидных кист безвредны и безболезненны и не угрожают здоровью или жизни, но бывают и опасные варианты. Читайте дальше, чтобы узнать больше о причинах, симптомах и лечении дермоидных кист у детей.
Что вызывает образование дермоидной кисты?
Дермоидные кисты бывают врожденными: они формируются, пока ребёнок находится в матке на первых этапах развития. Это происходит, когда структуры кожи «застревают» в кожных слоях. Клетки, предназначенные быть снаружи, например, волосы, остаются внутри кожи.
Эпителиальные клетки, выстилающие кисты изнутри, выделяют кожный жир, из-за чего кисты постепенно увеличиваются в размерах с годами. Обычно они появляются до или после рождения.
Типы дермоидных кист

Тип дермоидной кисты зависит от ее локализации.
- Около бровей формируются периорбитальные дермоидные кисты.
- Овариальные дермоидные кисты — это кисты в яичниках.
- На позвоночнике развиваются спинальные дермоидные кисты, и так далее.
По данным статистики, 84% дермоидных кист находятся на голове или шее. Дермоидные кисты в основном доброкачественные; это не раковые образования.
Важно!
Но важно знать, что дермоидные кисты яичников могут озлокачествляться — перерождаться в раковую опухоль. Также именно в них находят странные включения чаще всего: например, новозеландские ученые описали случай удаления сформированной челюсти и языка из яичника пациентки.
Каковы симптомы дермоидных кист у детей?
Дермоидная киста может проявляться и выглядеть по-разному, и быть похожей на различные другие образования на коже ребёнка. Поэтому для постановки точного диагноза необходимо обратиться к врачу.
- Дермоидная киста представляет собой небольшое, твердое и безболезненное образование на теле или внутри тела.
- Шишка может сместиться под пальцами при надавливании.
- Киста также может иметь небольшое отверстие, через которое выходят белые или желтые выделения.
- В кисте может быть ямка, из которой растут волосы.
Диагностика дермоидной кисты
Кисты диагностируются в зависимости от типа и их расположения на теле. Врач обычно осматривает дермоидную кисту и окружающую область.
Для постановки диагноза доктор ощупает образование, уточнит историю возникновения кисты, как и когда она появилась, а также прогресс и изменения в ее состоянии. Чтобы убедиться, что киста не связана с другими первичными тканями организма, врач может назначить МРТ, КТ или рентгенографию. Эти тесты дают детальное представление о внутренней структуре части тела, на которой развилась киста.
Факт!
Как правило, растут дермоидные кисты очень медленно, из-за чего иногда родители не замечают образование до позднего детства. Мексиканские ученые National Institute of Pediatrics сообщают, что только в 40% случаев кисту обнаруживают у ребёнка при рождении, а остальные 60% выявляют к пяти годам.
Опасна ли дермоидная киста для ребёнка?

Это зависит от локализации дермоидной кисты. Помимо смущения по поводу кисты, например, на лице у детей старшего возраста, эта патология вредить здоровью по следующим причинам:
- Инфекция. Дермоидную кисту можно считать «слабым местом» малыша. Если она разрывается, высока вероятность заражения кожи в месте расположения кисты и окружающей области. Более того, кисты, как правило, в конечном итоге инфицируются, что может потребовать полного удаления или применения антибиотиков.
- Дермоидная киста, расположенная очень близко к глазам, может повлиять на зрение ребёнка.
- Дермоидная киста позвоночника может давить на нервы в позвоночнике, вызывая дискомфорт.
Избавление от дермоидных кист
Дермоидные кисты не исчезают сами по себе; их нужно удалять хирургическим путем. Однако большинство кист обычно безвредны и безболезненны. Все зависит от состояния кисты, возраста и здоровья ребёнка, а также от ваших предпочтений.
Хирург будет советовать вам решиться на удаление кисты, если:
- Киста находится внутри тела, и имеет риск перерождения в раковое образование.
- Дермоидная киста растет внутри кости.
- Или мешает ребёнку видеть, использовать руки, находится в месте высокого риска травмы (например, на голове под волосами, на локте и т. д.).
Чтобы удалить дермоидную кисту у малышей, используют общую анестезию (наркоз). Область вокруг кисты дезинфицируют, делают кожный надрез и удаляют образование.
Факт!
Безопасен ли наркоз для ребёнка? Общая анестезия безопасна и эффективна для младенцев. Местная анестезия не позволит сделать процедуру правильно — ребёнок может двигаться и дергаться, а проведение удаления без нее вызовет сильную боль.
Эксперты рекомендуют избегать плановых процедур с использованием анестезии у детей младше 3 лет.
Удаление безвредной дермоидной кисты является плановой хирургической операцией. Вы можете подождать, пока ребёнок не станет старше трех лет, а затем запланировать удаление кисты.
Важно!
Не допускайте удаления кисты у ребёнка в домашних условиях по настоянию родственников или по советам из интернета. Самые частые последствия — это инфекции и рецидивы кисты.
Почему дермоидные кисты возникают повторно? Киста может вернуться, если ее не удалить полностью и чисто. Если киста разрывается при ее удалении или была инфицирована один раз, есть вероятность рецидива. Удаление кисты должно быть тщательным. Если дермоидная киста снова отрастает, избавиться от нее полностью поможет хирургическое вмешательство.
В каком возрасте можно удалять дермоидную кисту?
Врачи рекомендуют подождать, пока ребёнку не исполнится по крайней мере шесть месяцев, чтобы удалить образование. Если удаление кисты не является столь срочным, т. е. оно не вызовет каких-либо проблем, изменяющих жизнь ребёнка, лучше подождать до трех лет.
Когда обратиться к врачу?

Обратитесь к врачу, если вы заметили что-либо из следующего списка:
- Дермоидная киста набухает и причиняет ребёнку боль.
- Разрыв дермоидной кисты.
- Жар у ребёнка. Иногда дермоидная киста инфицируется, вызывая лихорадку.
- Киста меняет свой цвет. Это может быть признаком инфекции.
Так как для диагностики может потребоваться компьютерная или магнитно-резонансная томография, стоит знать особенности этих процедур в детском возрасте. О них мы рассказали в статье «Можно ли детям делать КТ и МРТ?».
Dermoid cysts: a report of 75 pediatric patients / Orozco-Covarrubias L, Lara-Carpio R, Saez-De-Ocariz M, et al. // Pediatr Dermatol. – 2013
Unusual contents of a dermoid cyst of the ovary removed by laparoscopy / Erian MM. // Aust N Z J Obstet Gynaecol. – 1994
Dermoid cysts: Epidemiology and diagnostic approach based on clinical experiences / Choi JS, Bae YC, Lee JW, Kang GB. // Arch Plast Surg. – 2018







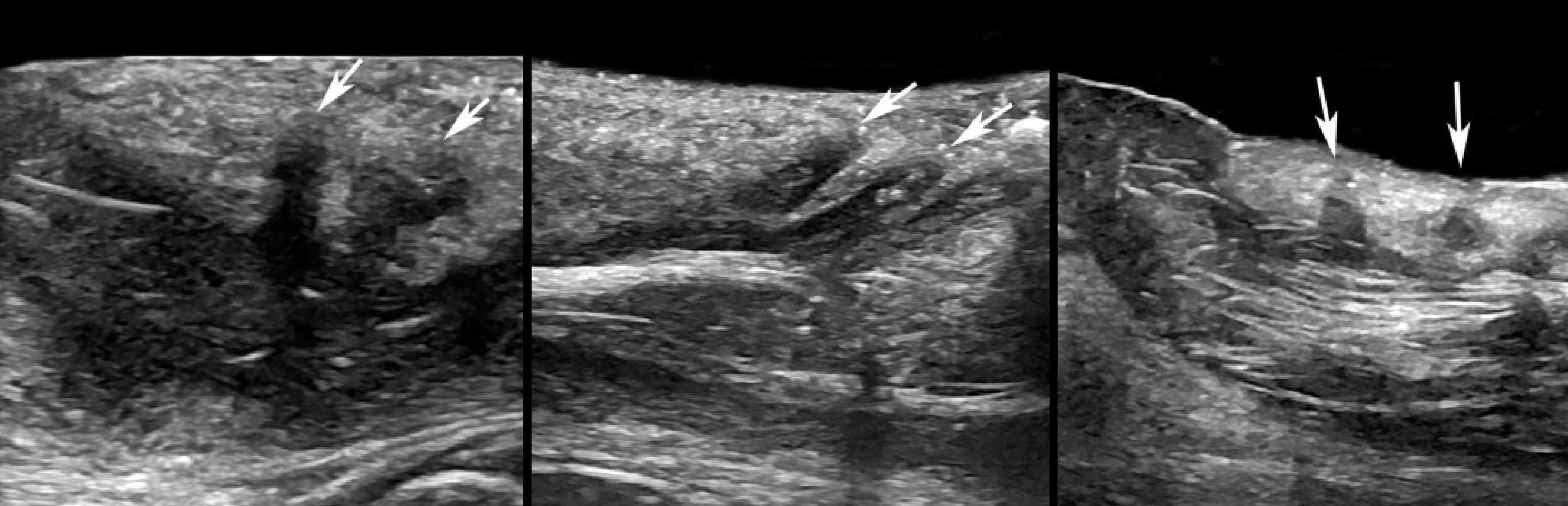
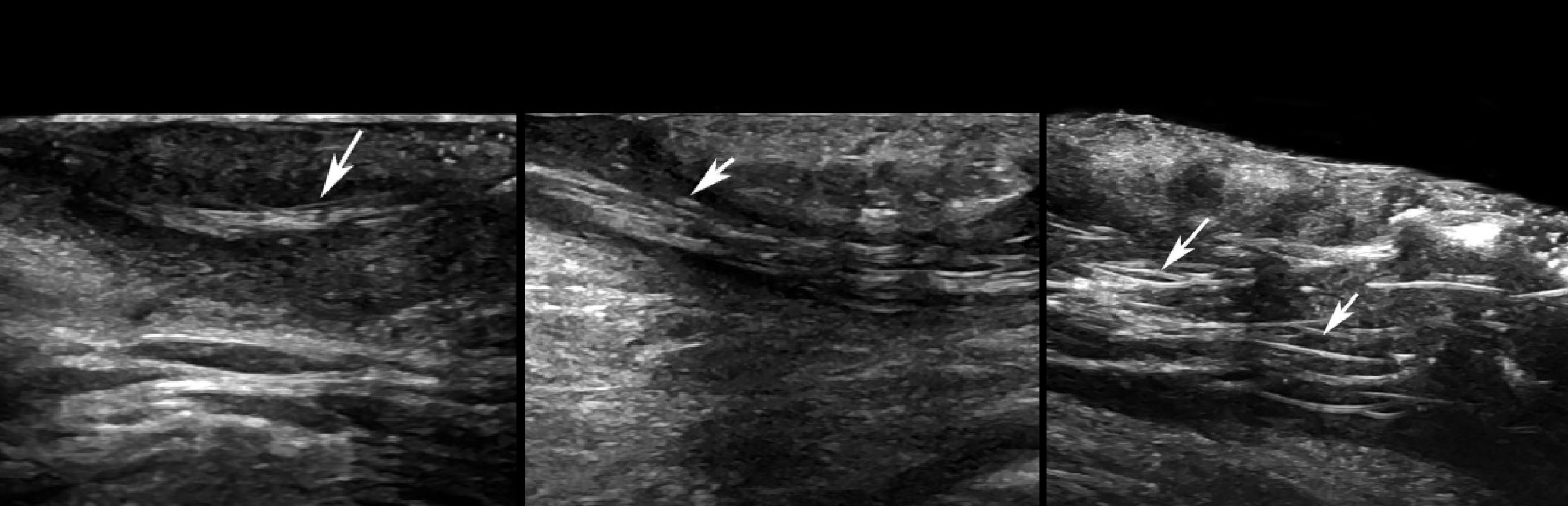
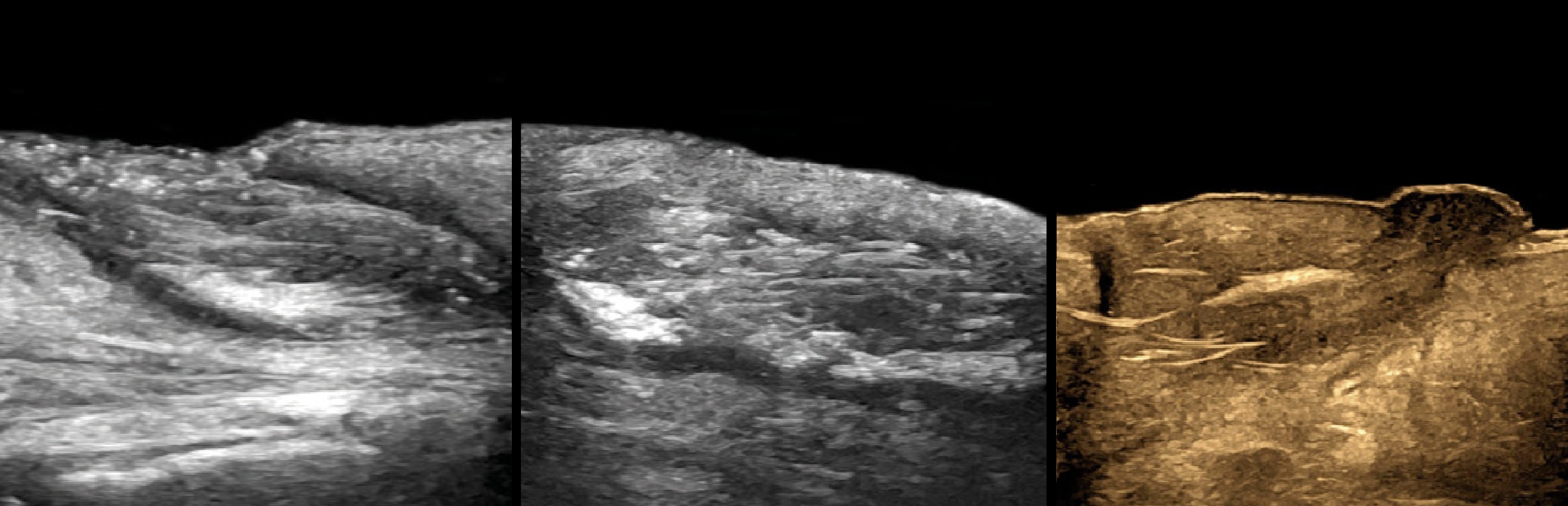
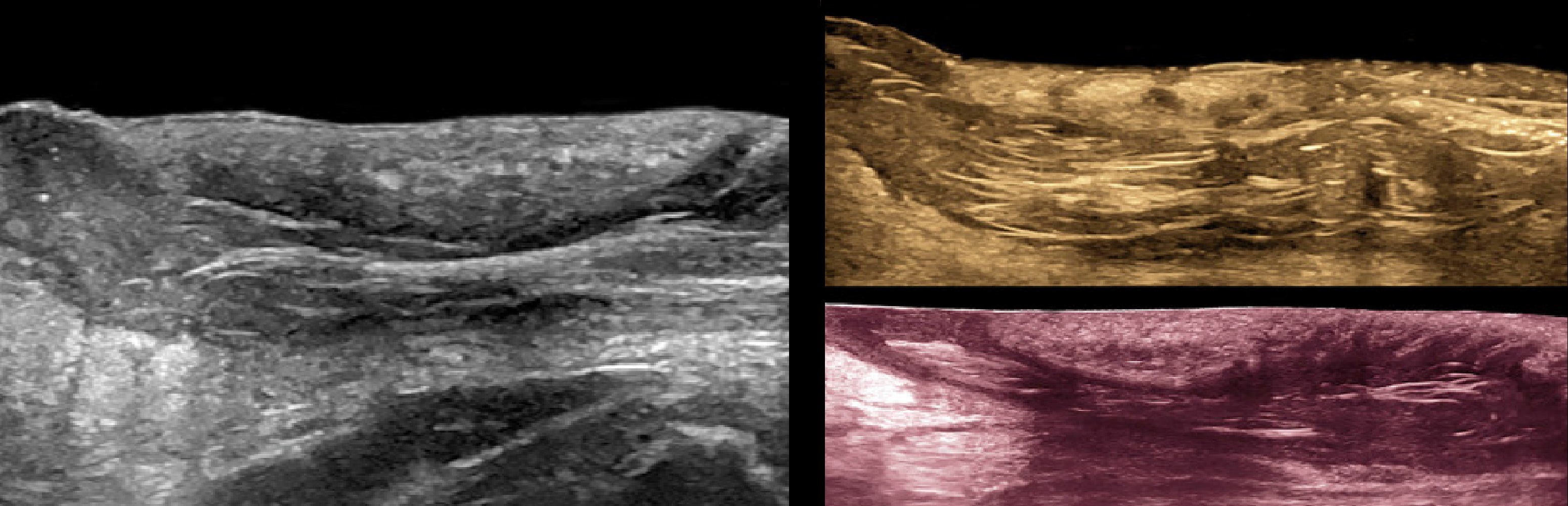
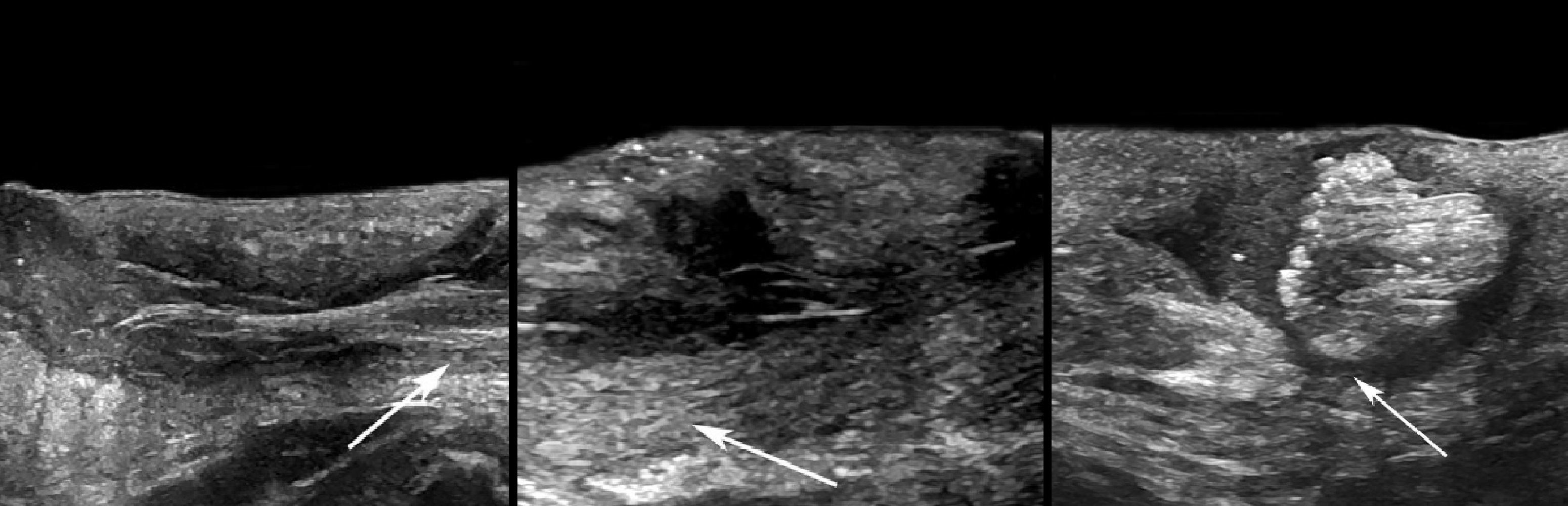
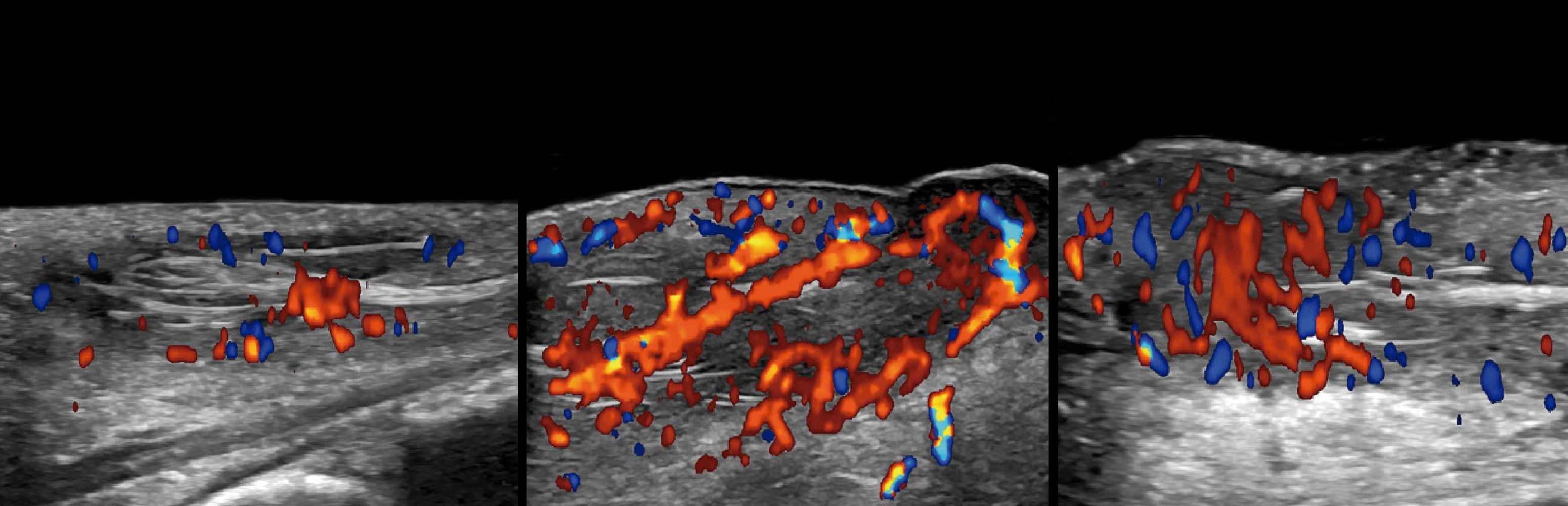
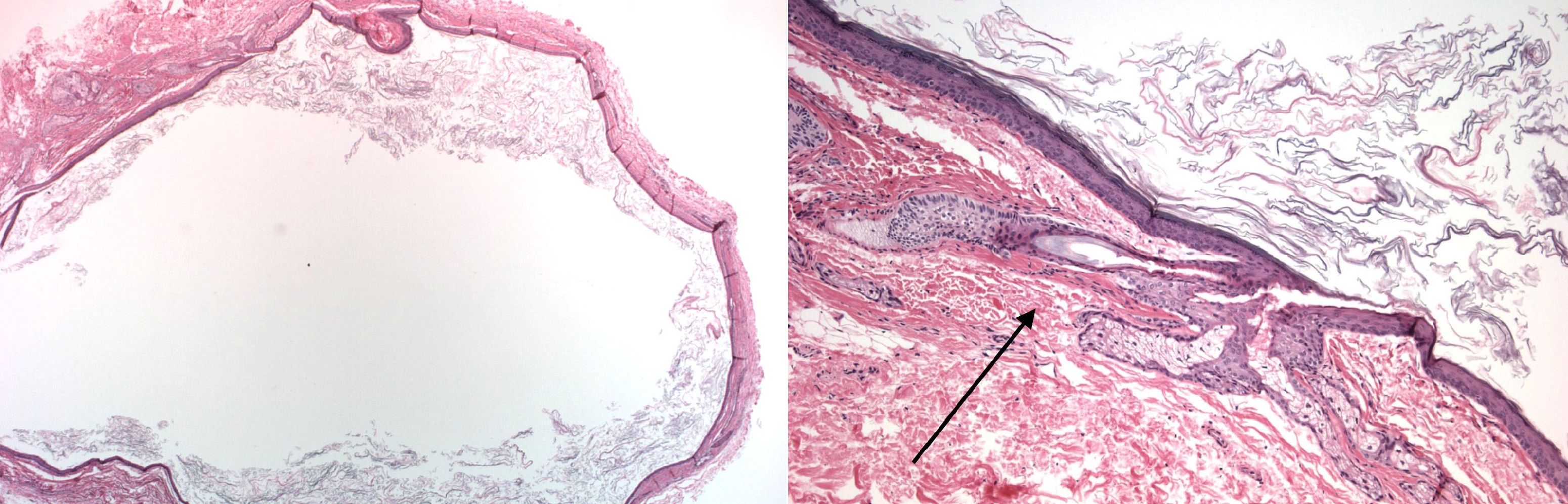
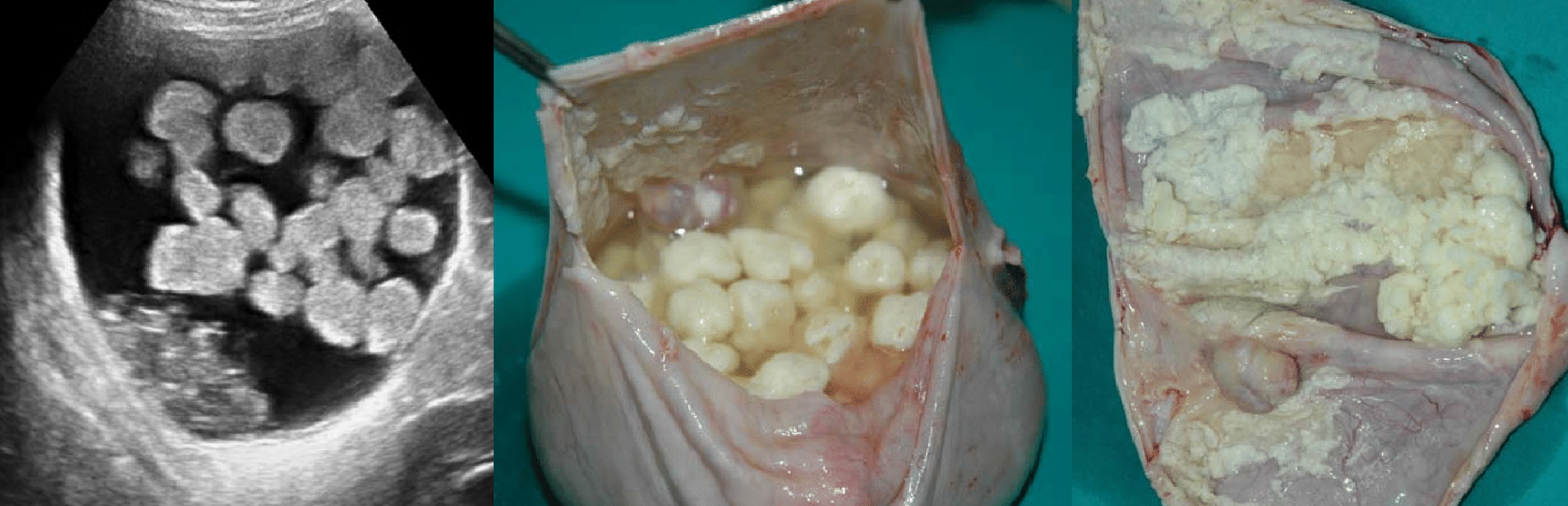
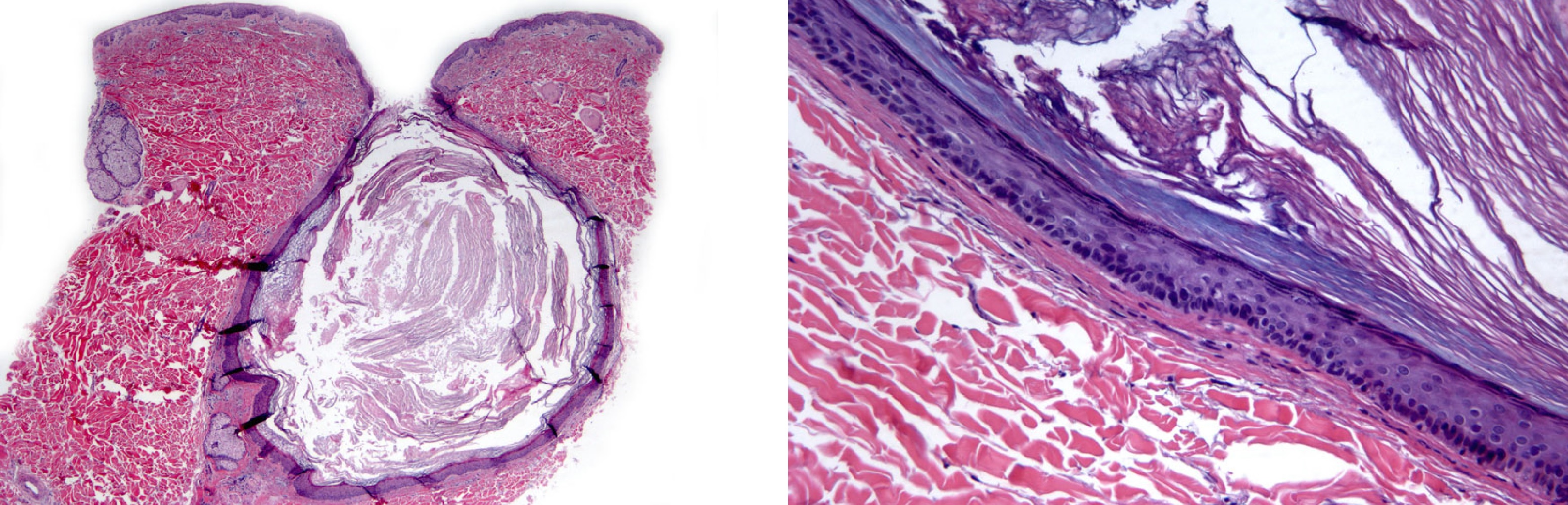
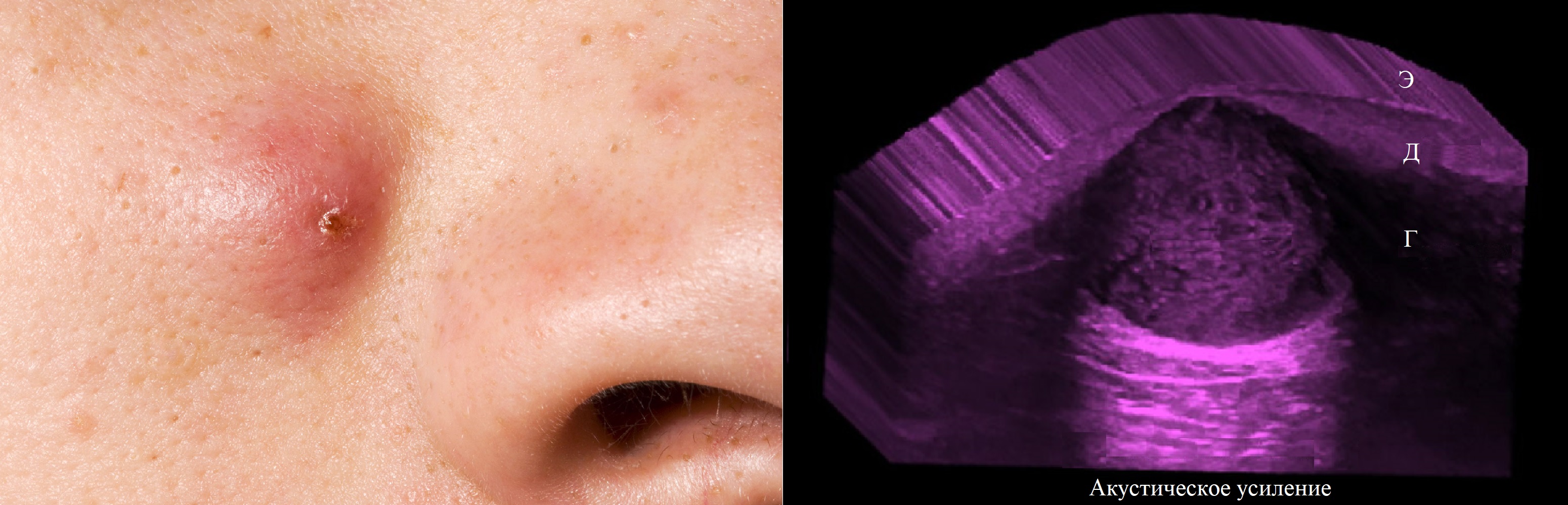
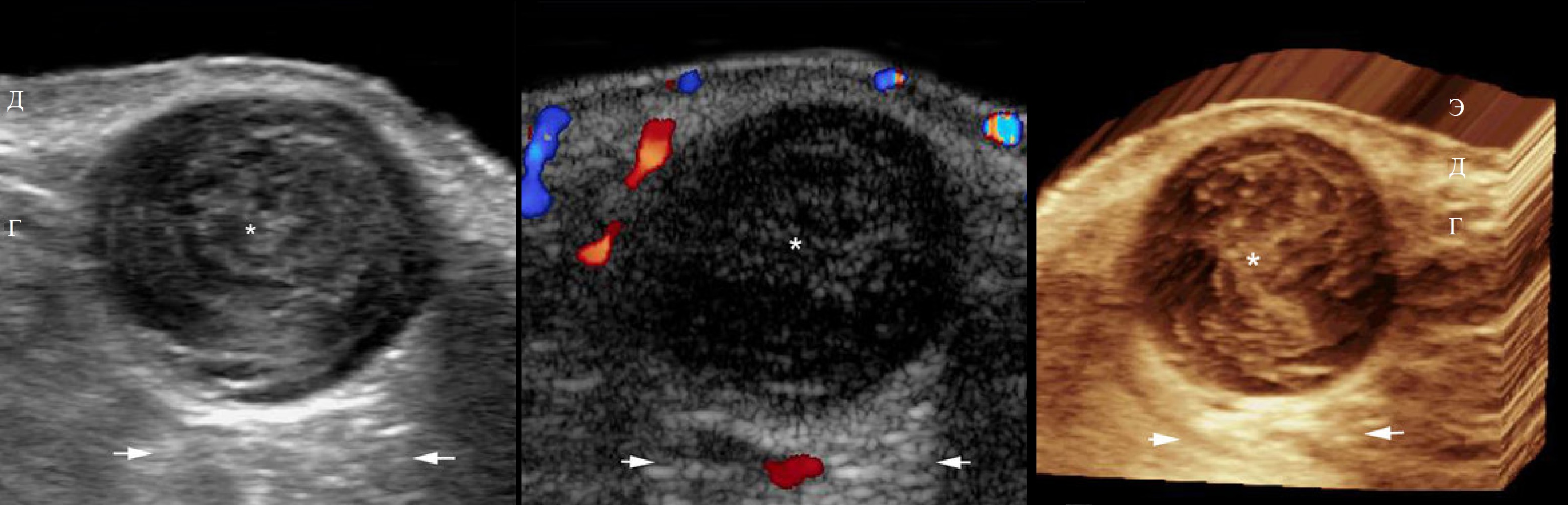
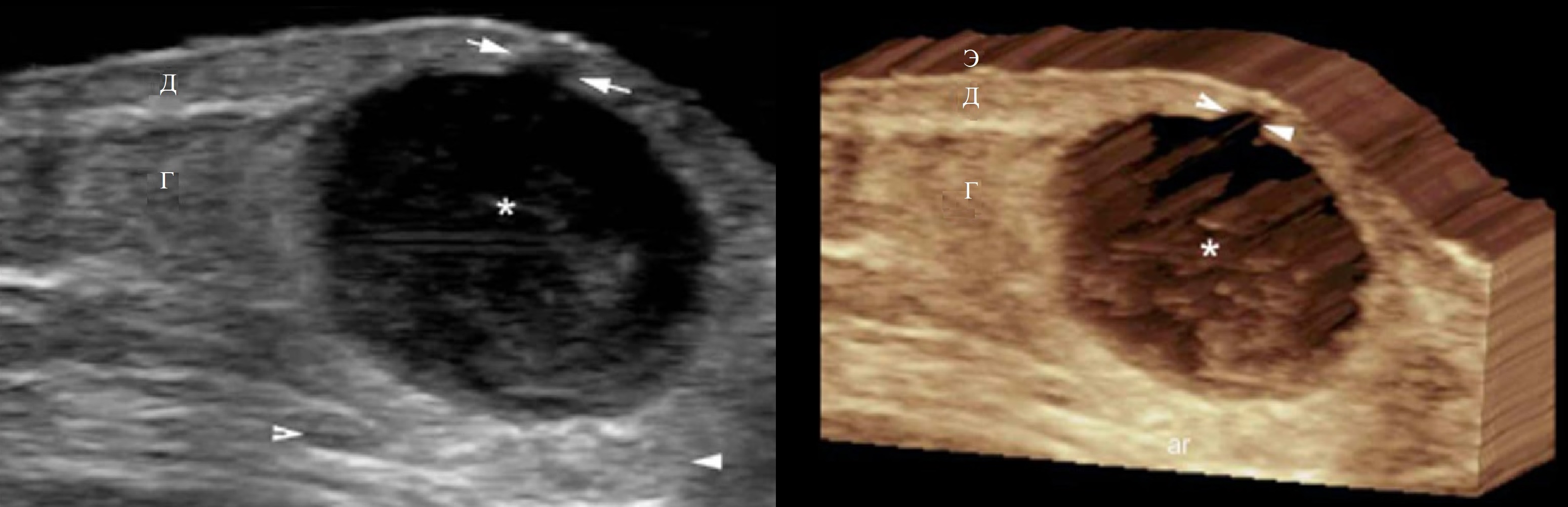
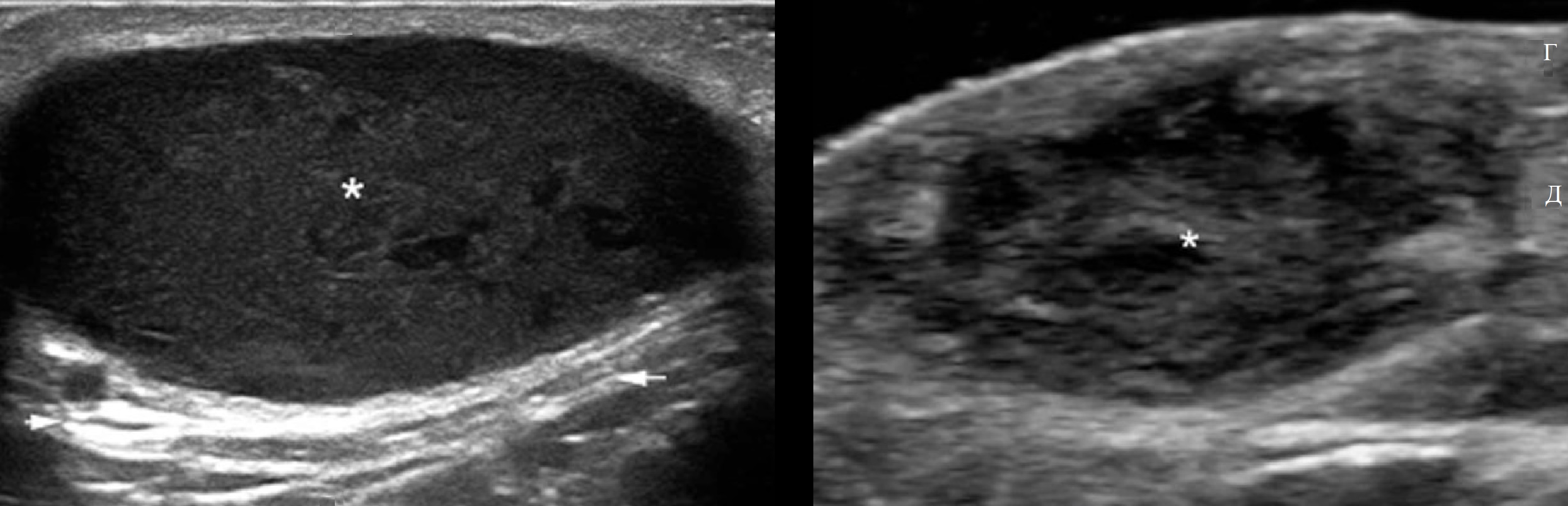
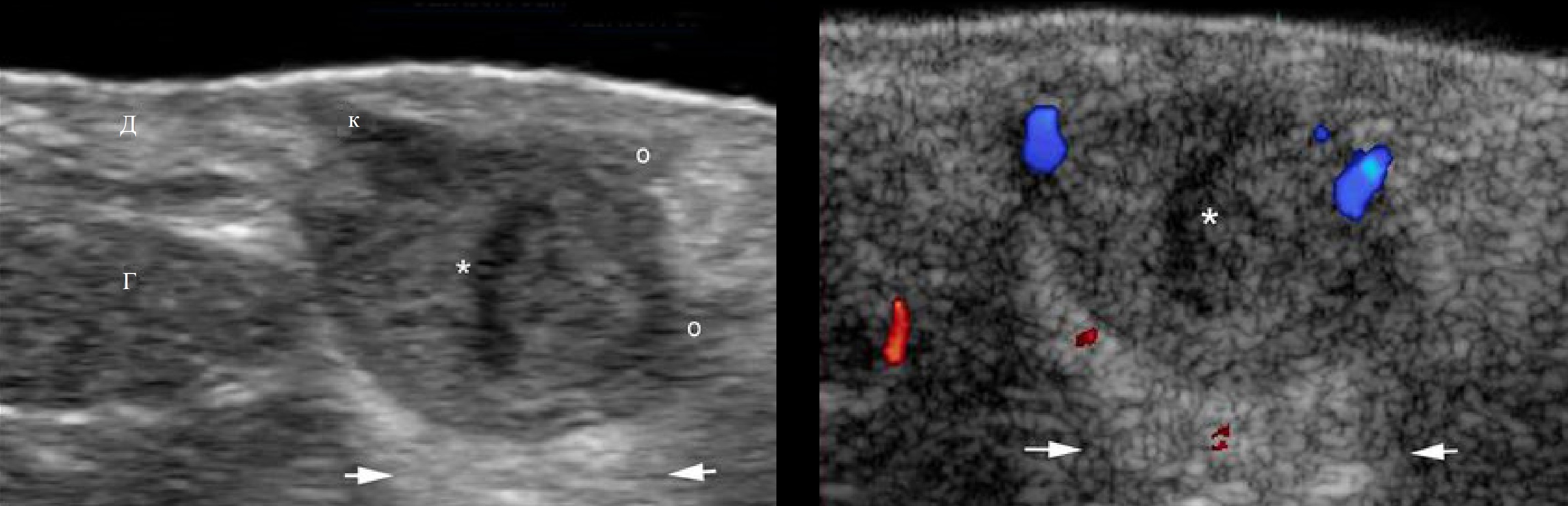
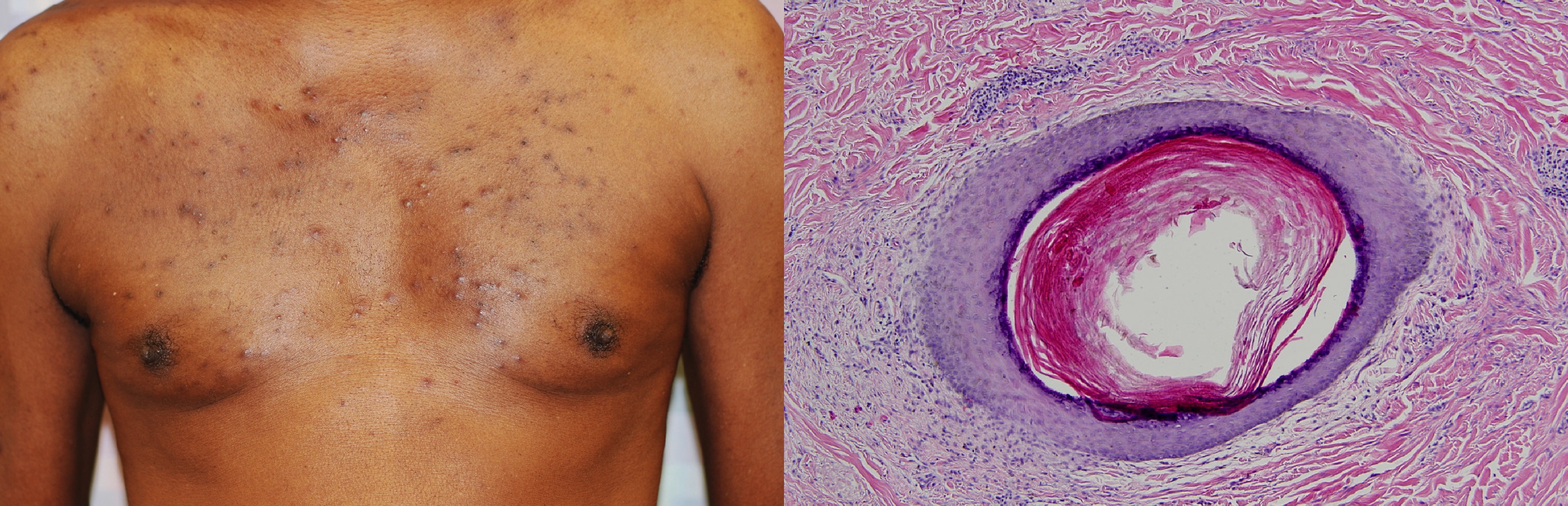
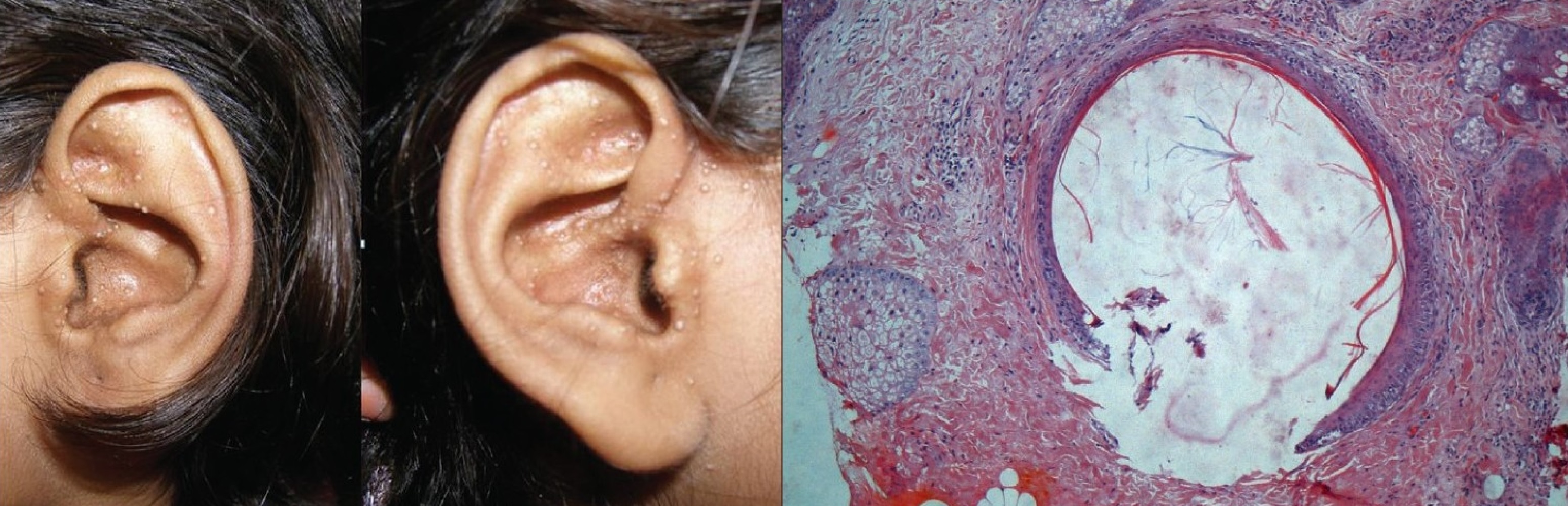
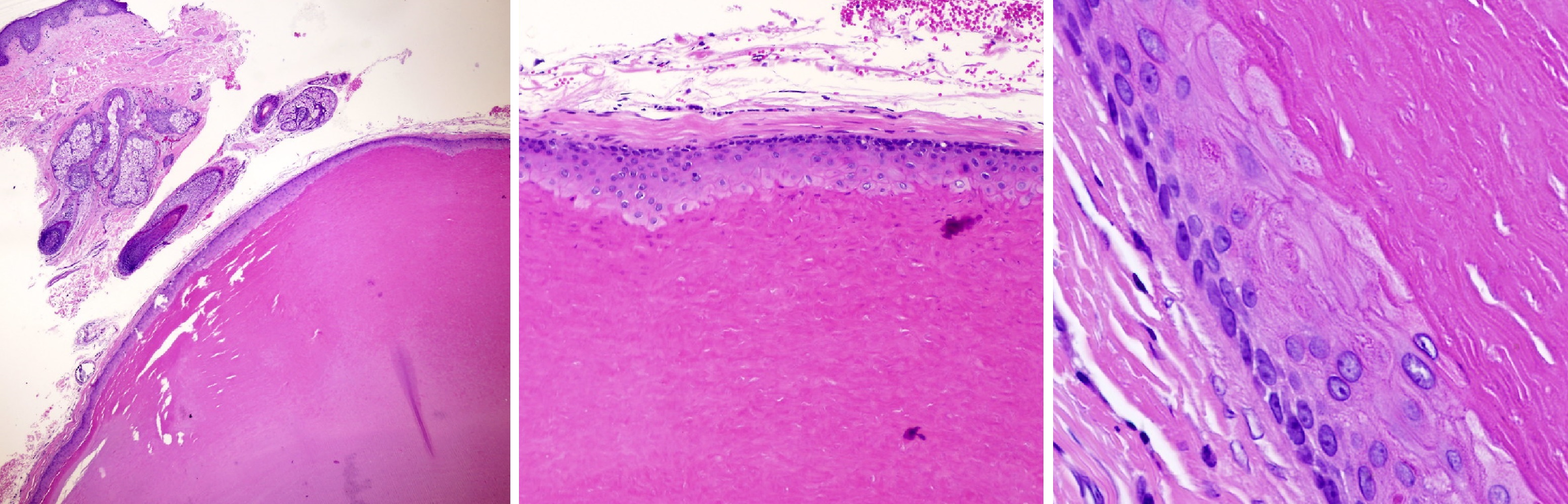
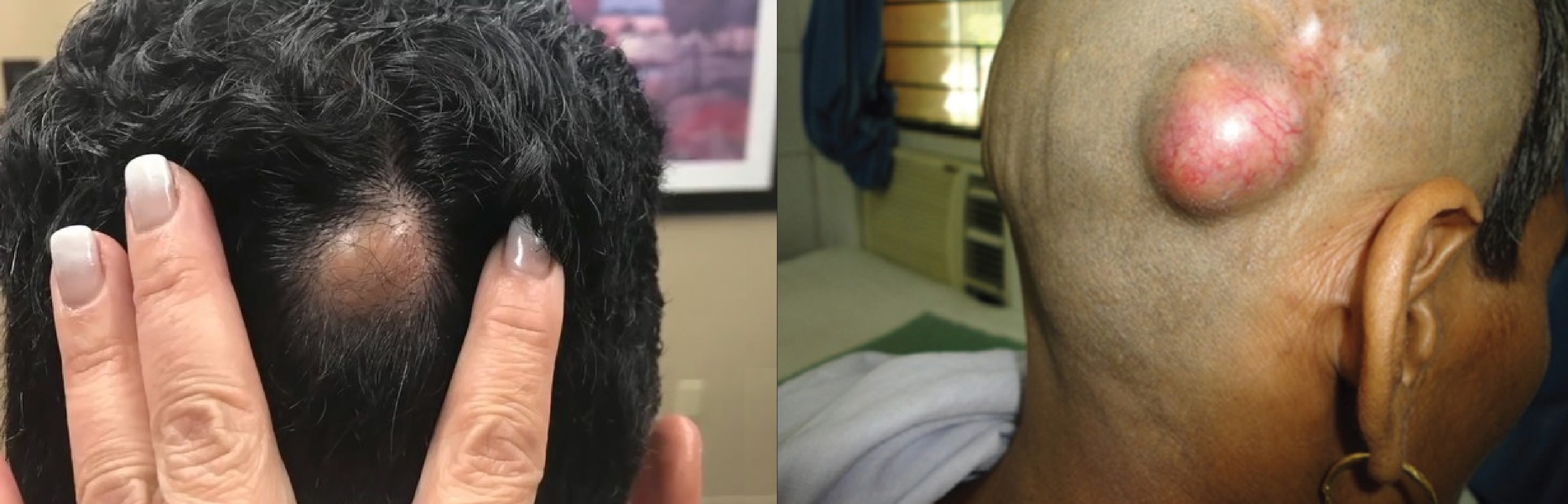
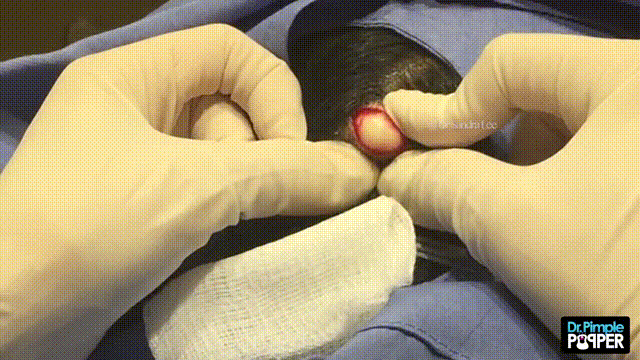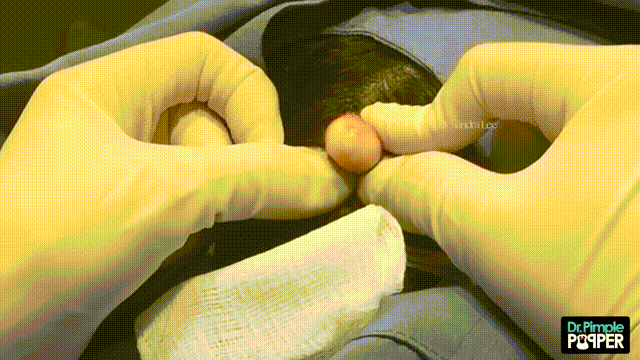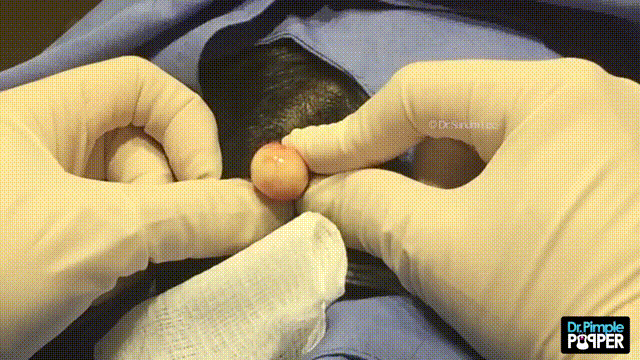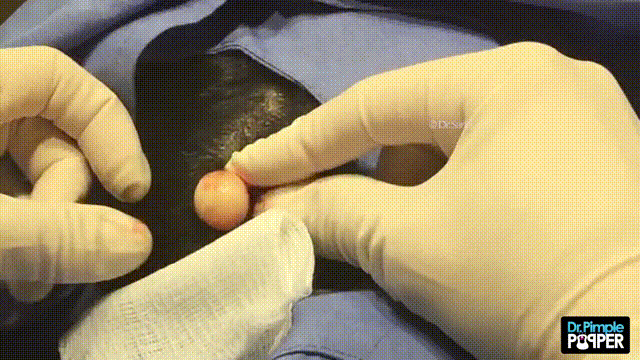
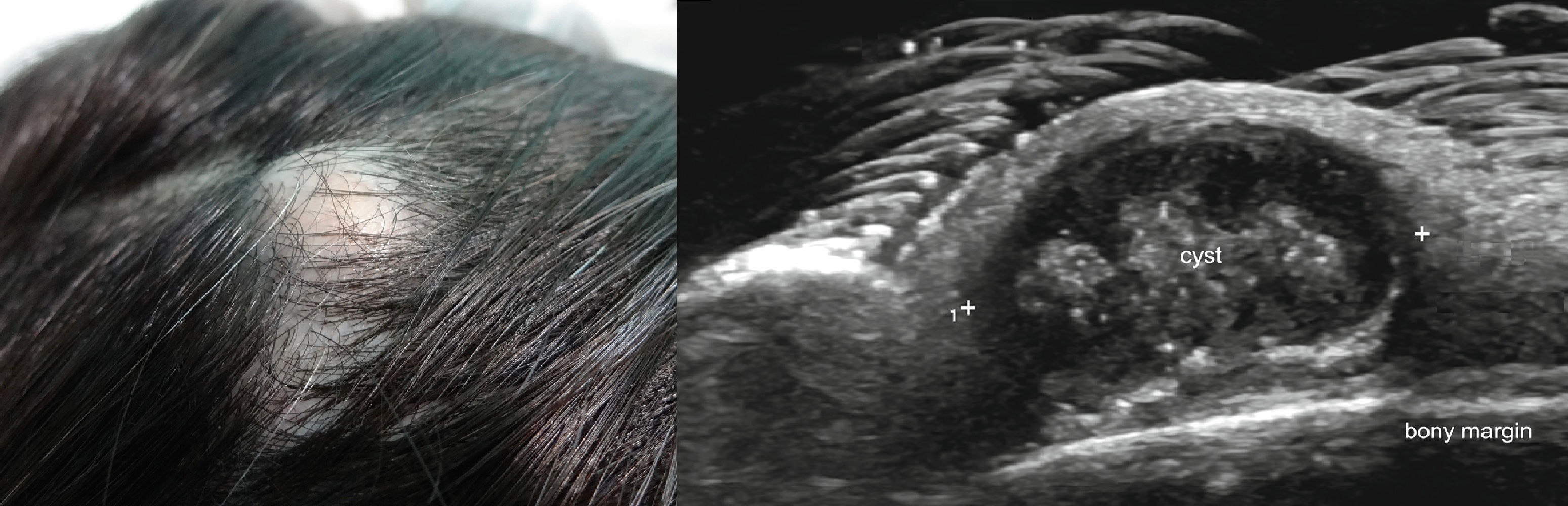
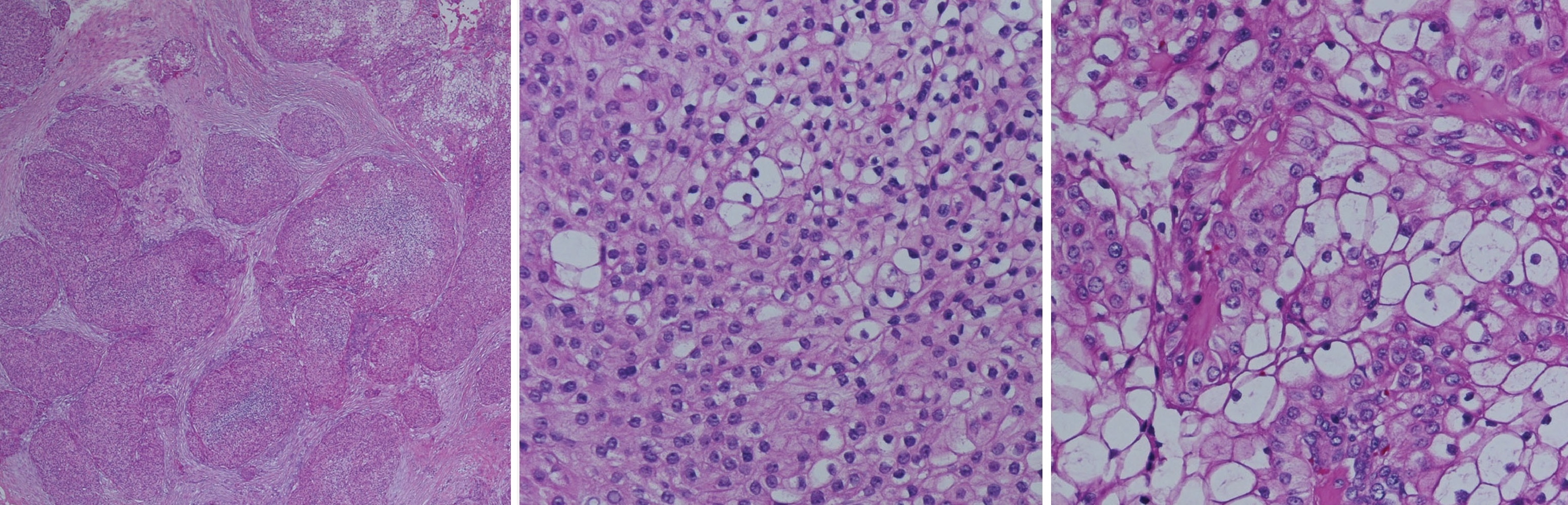
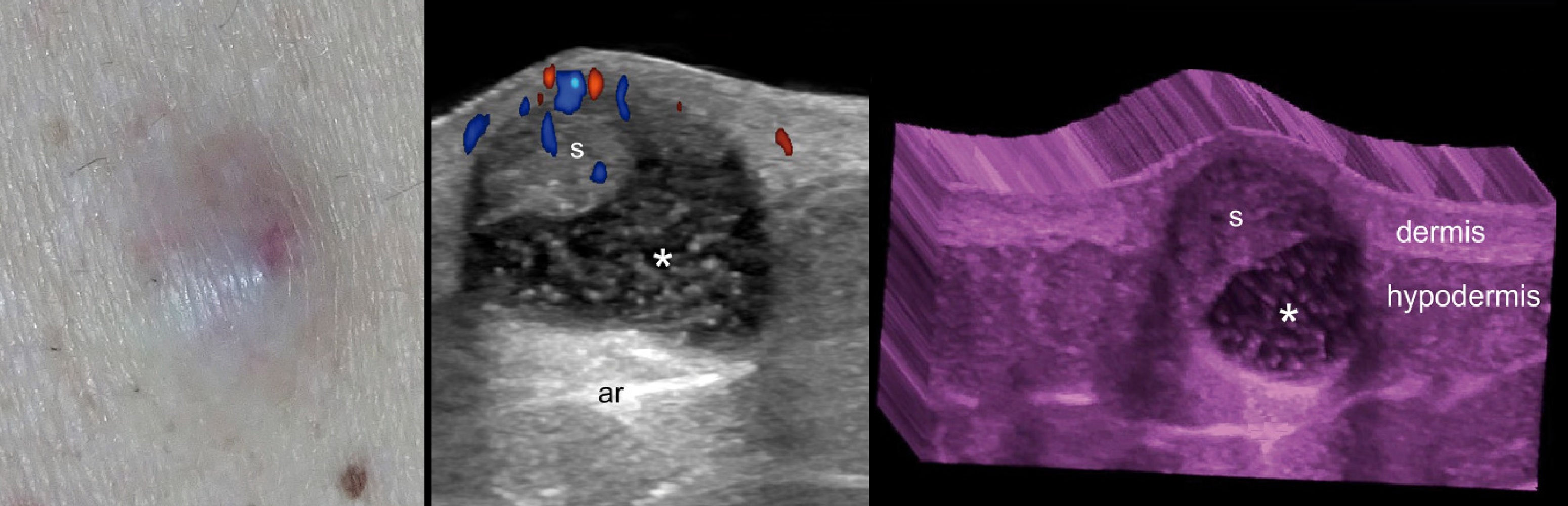
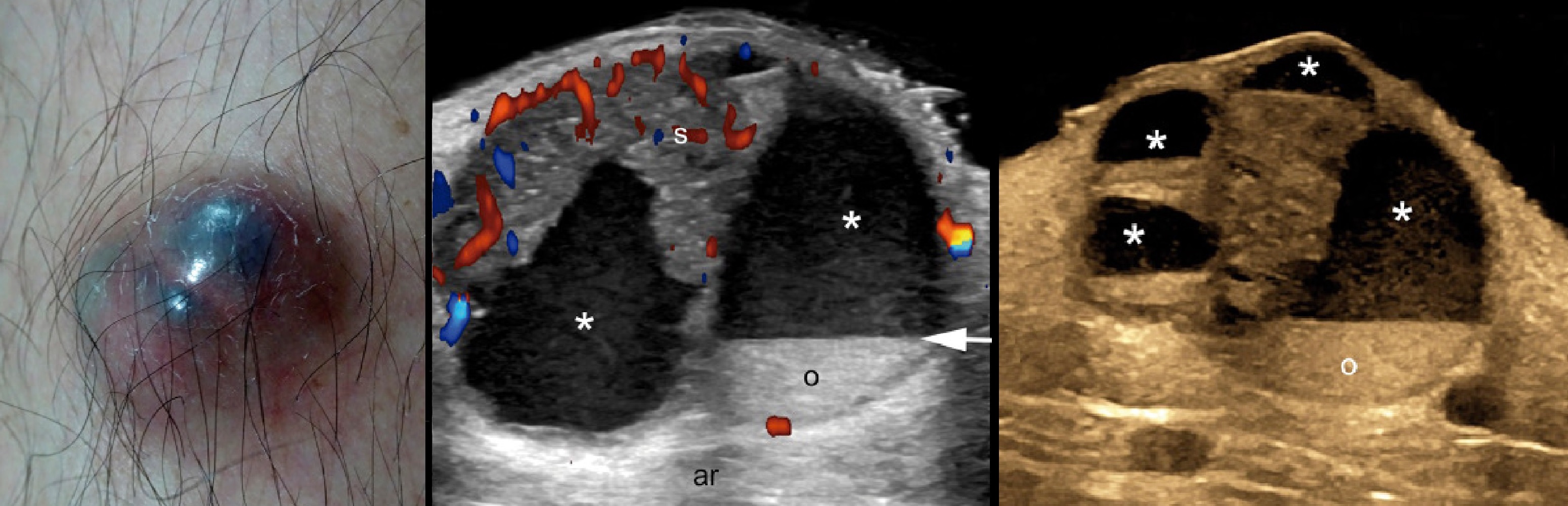
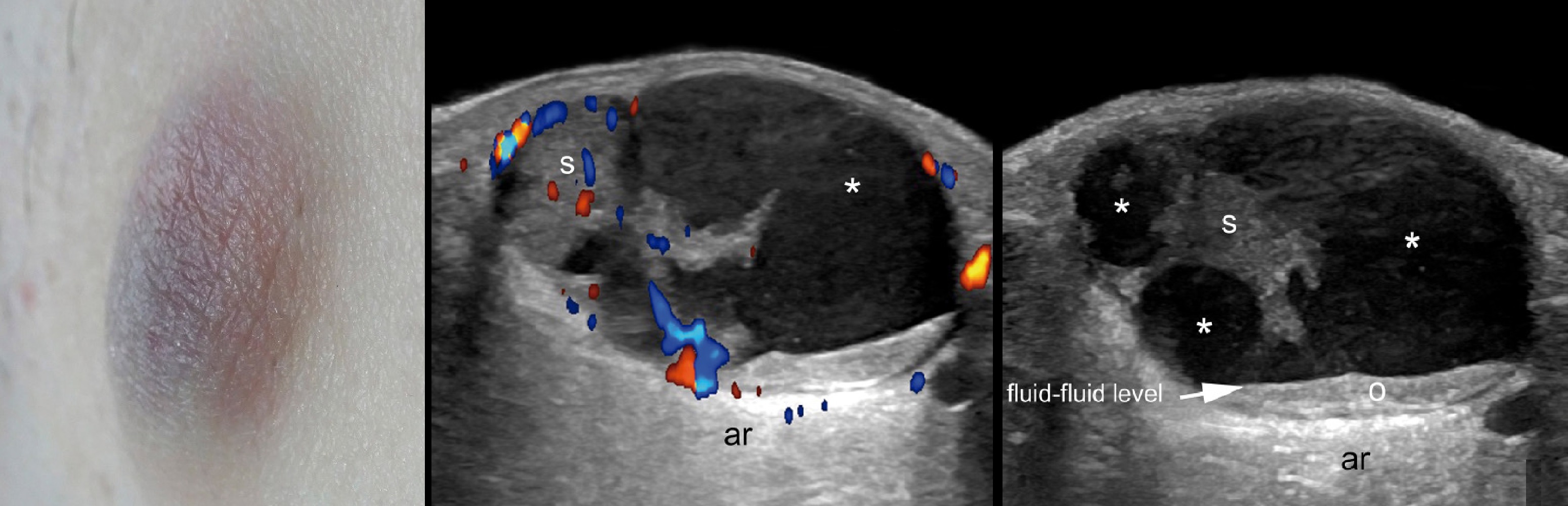
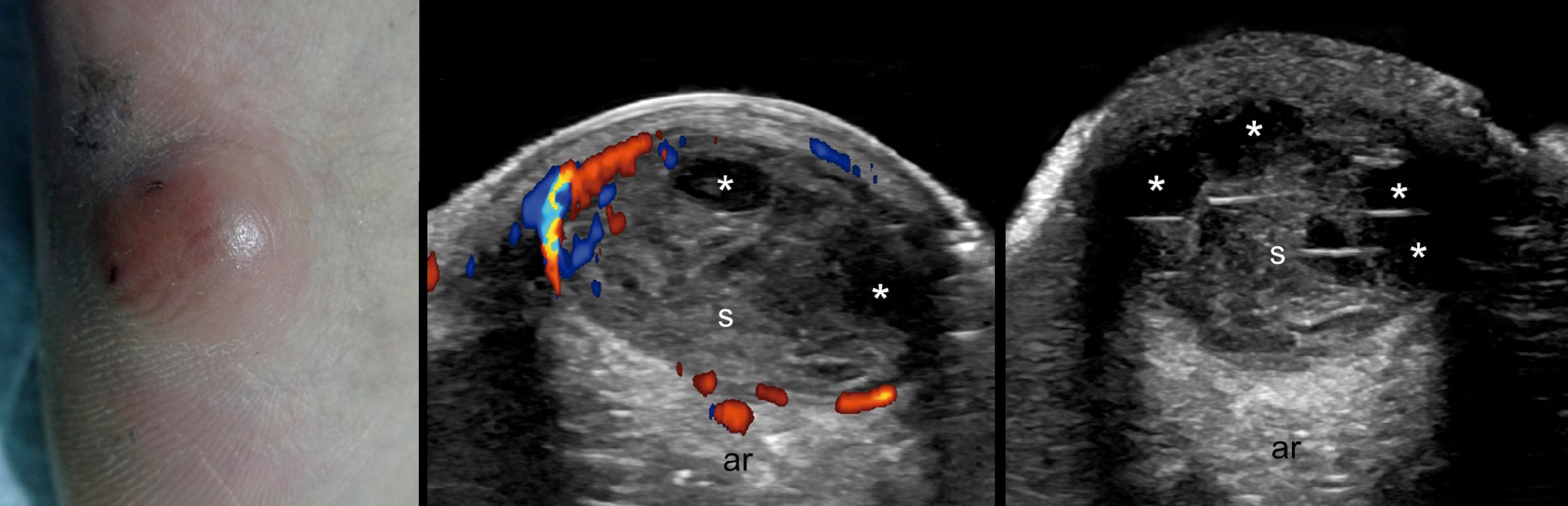


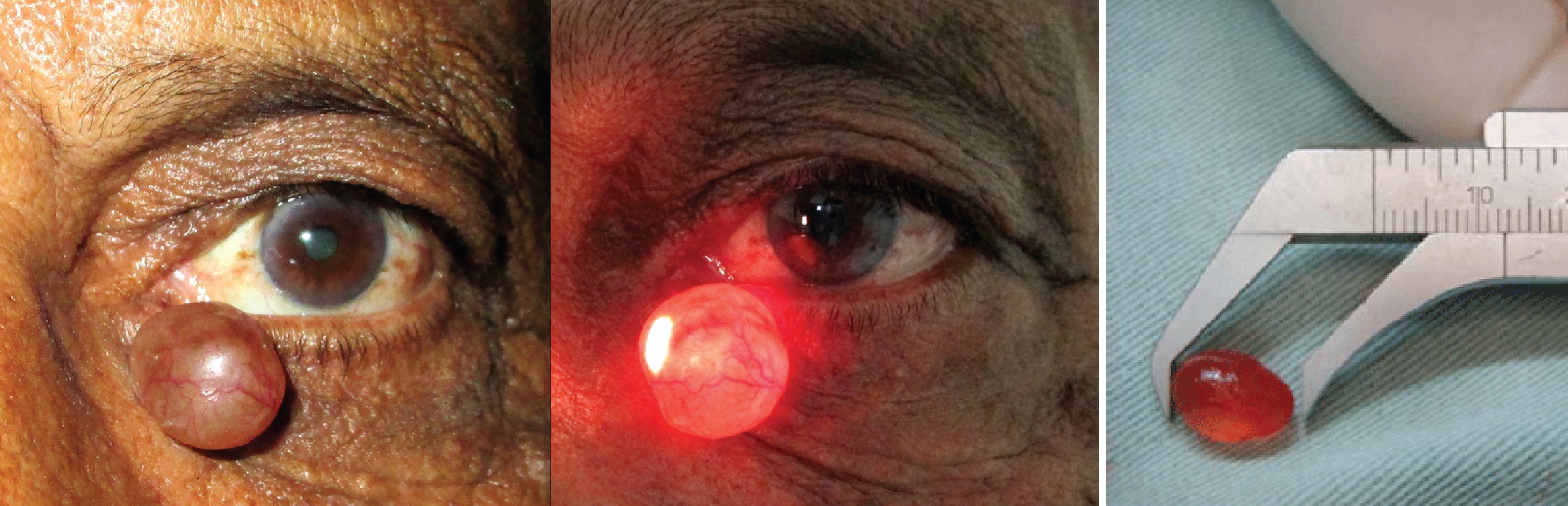
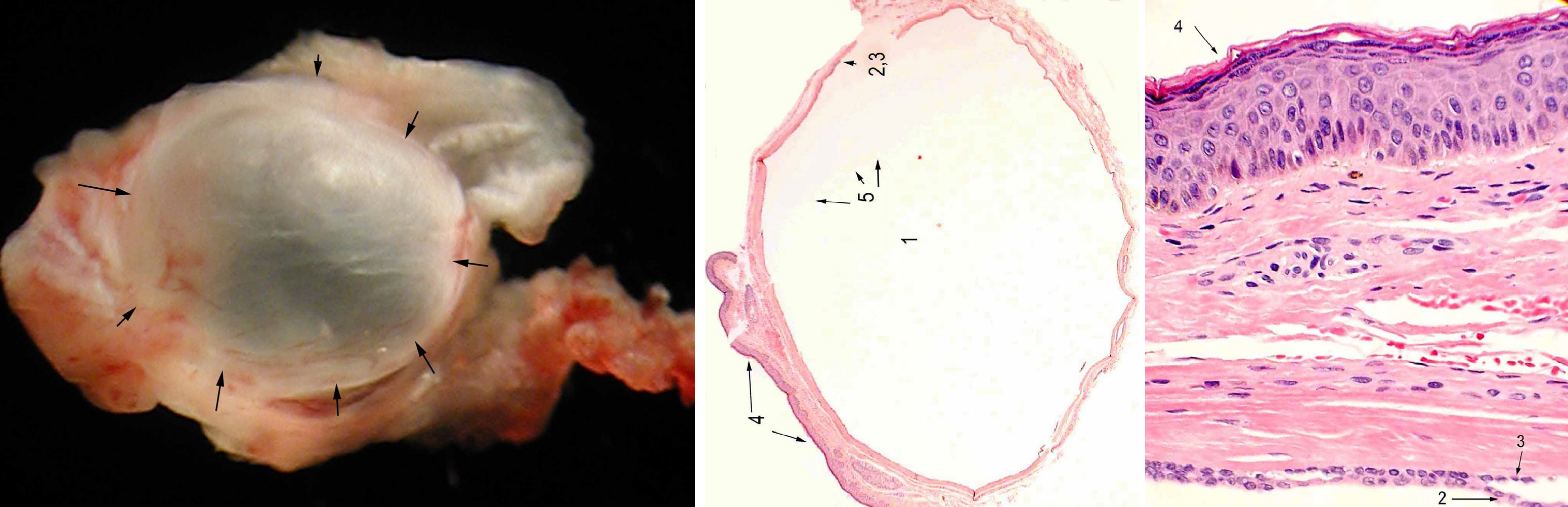
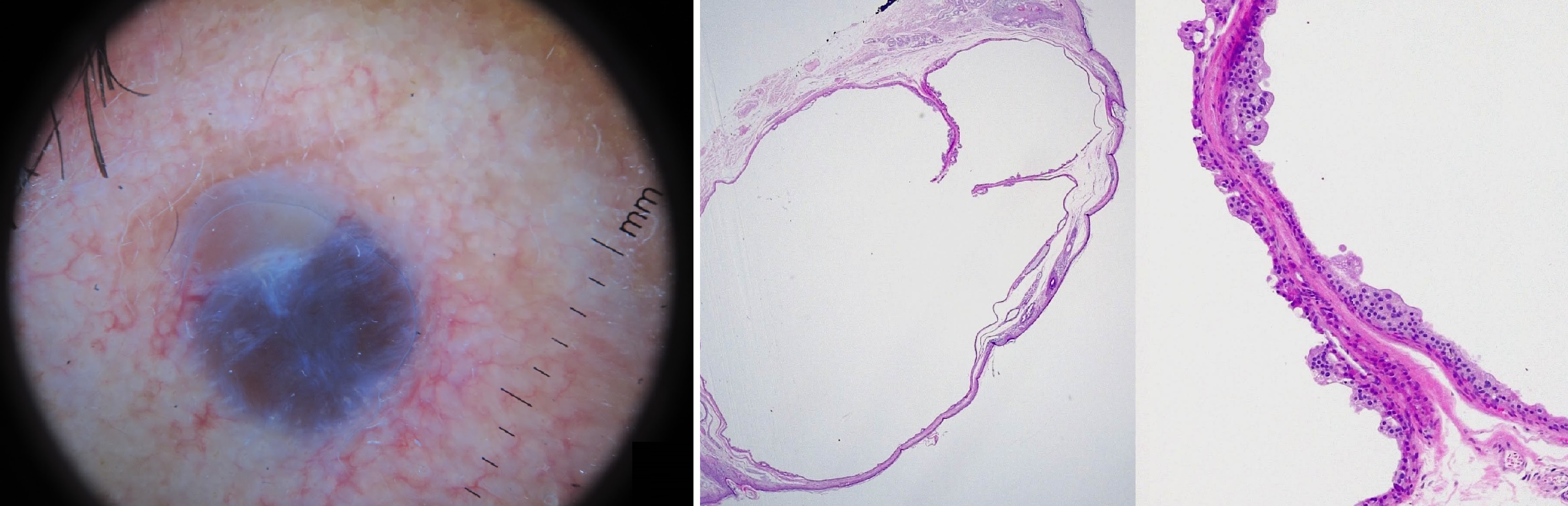

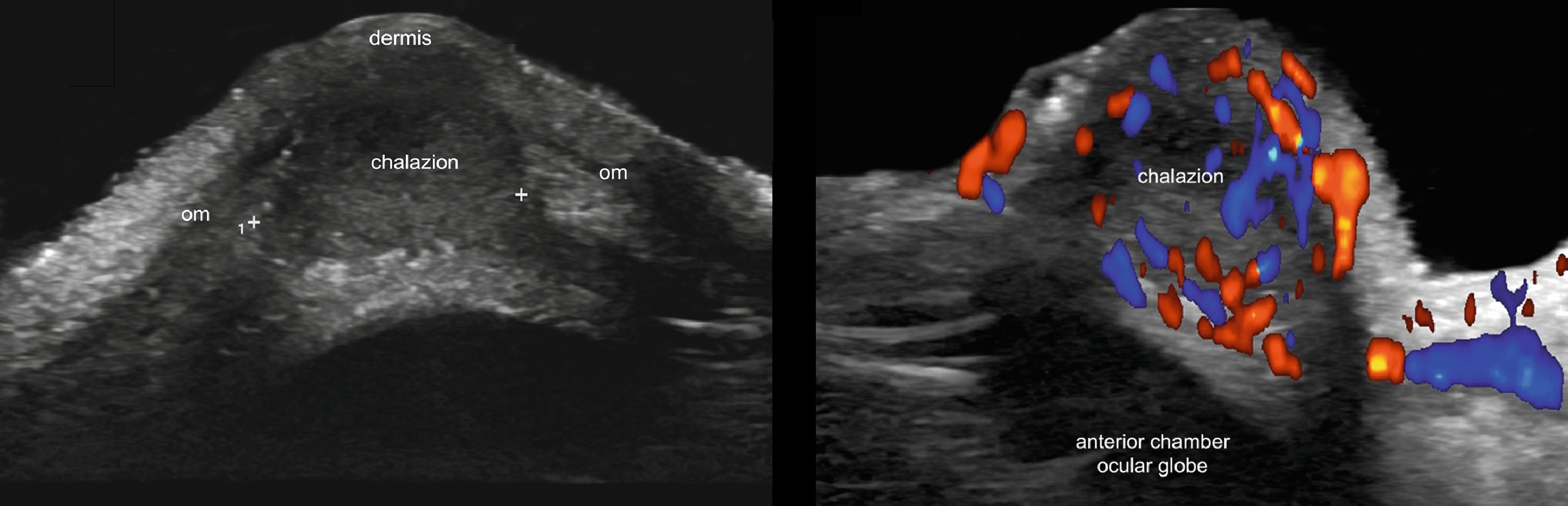
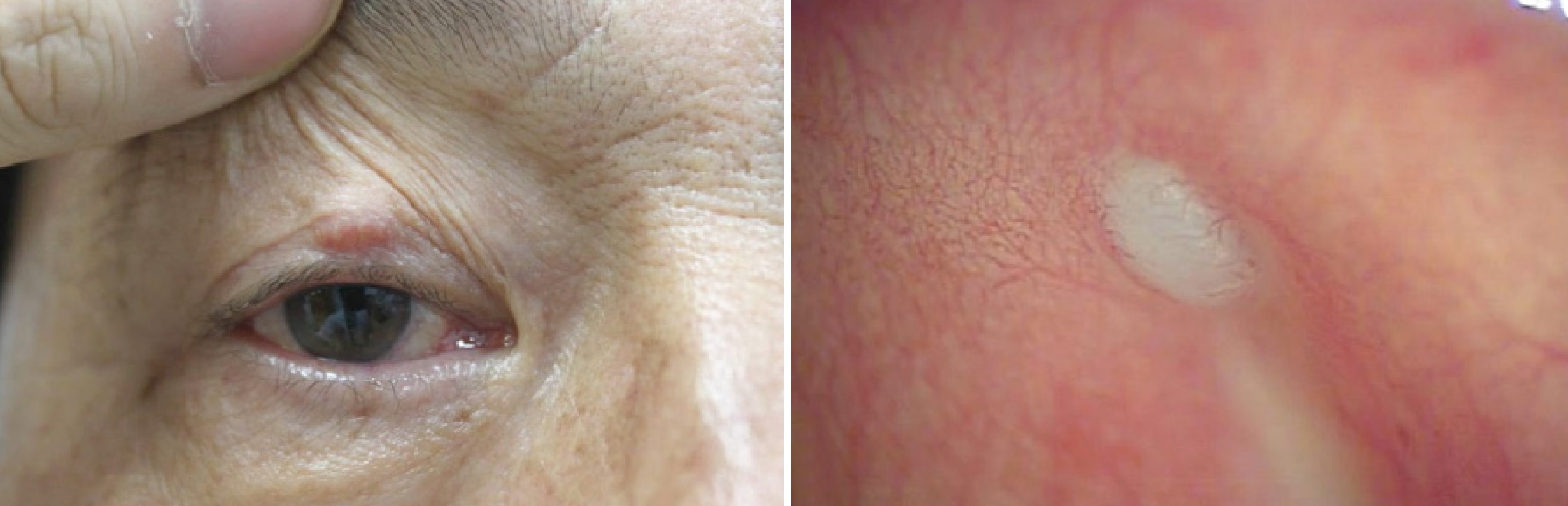
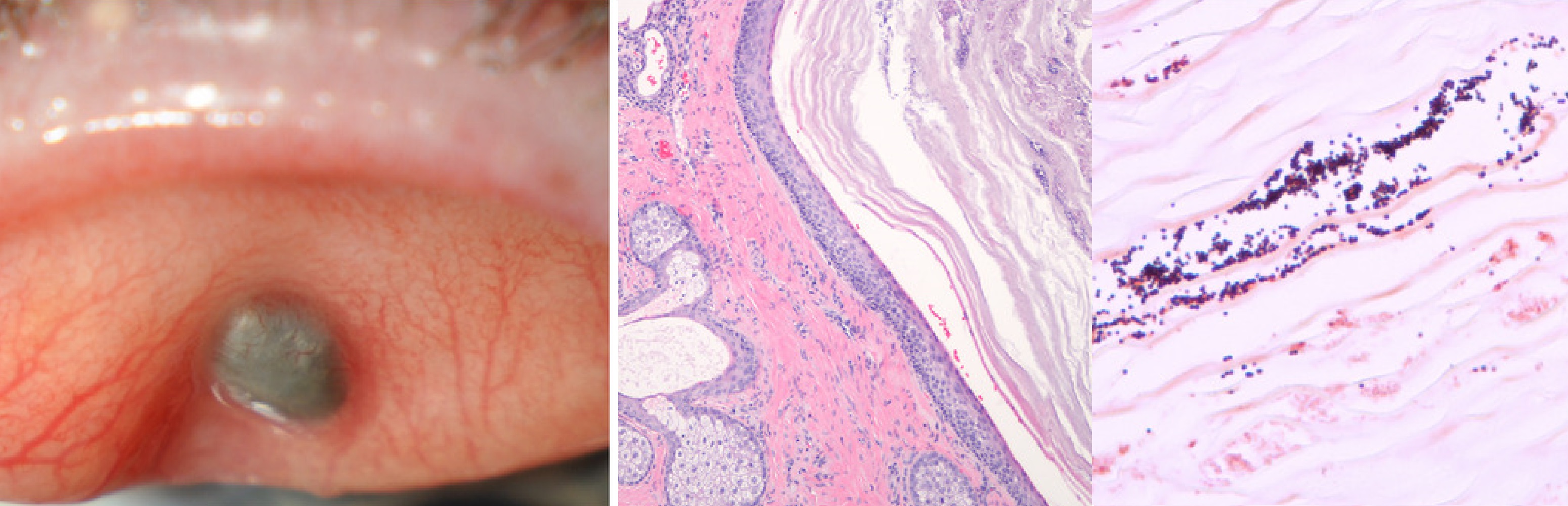


 Linkov G, Kanev P.M, Isaacson G. Conservative management of typical pediatric postauricular dermoid cysts. Int J Pediatr Otorhinolaryngol. 2015 Nov;79(11):1810-3. doi: 10.1016/j.ijporl.2015.08.006. Epub 2015 Aug 13. review
Linkov G, Kanev P.M, Isaacson G. Conservative management of typical pediatric postauricular dermoid cysts. Int J Pediatr Otorhinolaryngol. 2015 Nov;79(11):1810-3. doi: 10.1016/j.ijporl.2015.08.006. Epub 2015 Aug 13. review