Быстропрогрессирующий гломерулонефрит (Подострый гломерулонефрит, Экстракапиллярный гломерулонефрит с полулуниями)
Быстропрогрессирующий гломерулонефрит – это агрессивно протекающее поражение гломерулярного аппарата, сопровождающееся формированием клеточных полулуний более чем в половине почечных клубочков. Проявляется клиникой нефритического синдрома: гематурией, протеинурией, олигурией, отеками, артериальной гипертензией. Почечная недостаточность развивается в сроки от нескольких дней до недель или месяцев. Диагностируется по результатам исследований крови и мочи, УЗИ почек, гистологии биоптата. Для лечения используются глюкокортикоиды, цитостатики, плазмаферез, гемодиализ, трансплантация почки.
Общие сведения
Быстропрогрессирующий гломерулонефрит (БПГН, подострый, экстракапиллярный гломерулонефрит с полулуниями) – злокачественная гломерулопатия, приводящая к быстрому снижению функции почек. Доля БПГН среди всех форм гломерулонефрита составляет 2-10%. Встречается во всех возрастных группах, чаще у лиц 20-50 лет. Половозрастное распределение коррелирует с этиологией. Необходимость своевременного распознавания быстропрогрессирующего гломерулонефрита связана с формированием терминальной почечной недостаточности и зависимости пациентов от диализной терапии.
Быстропрогрессирующий гломерулонефрит
Причины
Быстропрогрессирующий гломерулонефрит может иметь инфекционную, аутоиммунную, опухолевую этиологию. В некоторых случаях быстропрогрессирующее течение приобретают первичные гломерулонефриты (IgA-нефропатия, мезангиокапиллярный ГН). Иногда БПГН развивается без видимых причин (идиопатический вариант). Основными этиофакторами подострой гломерулопатии служат:
- Инфекция. Чаще всего БПГН является следствием острого постстрептококкового гломерулонефрита, вызванного нефритогенными штаммами β-гемолитического стрептококка группы А. Описаны наблюдения, когда быстропрогрессирующему гломерулонефриту предшествовали вирусные (гепатит С) и паразитарные инфекции, подострый эндокардит, сепсис.
- Системные заболевания. В большинстве случаев БПГН манифестирует на фоне аутоиммунных патологий: системной красной волчанки, криоглобулинемии, системных васкулитов (геморрагического, микроскопического полиангиита, гранулематоза Вегенера), синдрома Гудпасчера.
- Злокачественные опухоли. В редких наблюдениях быстропрогрессирующий гломерулонефрит бывает ассоциирован с лимфопролиферативными заболеваниями: хроническим лимфолейкозом, лимфомой.
Патогенез
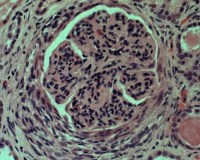
Группа быстропрогрессирующих гломерулонефритов неоднородна в этиологическом и морфологическим отношении. Отличительным гистологическим признаком БПГН является наличие в большинстве клубочков клеточных депозитов – полулуний, частично или целиком заполняющих пространство капсулы Шумлянского-Боумена.
Они формируются вследствие повреждения стенок почечных капилляров иммунными комплексами, антителами к базальной мембране клубочков (Ат к БМК), антителами к цитоплазме нейрофилов (ANCA). Полулуния состоят из пролиферирующего эпителия париетального листка капсулы, фибрина, макрофагов, моноцитов. В результате количество функционирующих клеток в клубочках уменьшается, развивается гломерулярный некроз.
Со временем стадия диффузного отека и воспалительной инфильтрации сменяется процессом фиброзирования полулуний. В нем принимают участие профиброгенные цитокины, TGF-beta, фибробласты, фибриноген. Развивается фиброз полулуний, мембрана клубочков утолщается, почечная паренхима склерозируется и утрачивает свою функциональность.
Почка при быстропрогрессирующем гломерулонефрите (макропрепарат)
Классификация
На основании механизмов повреждения гломерулярного аппарата (наличие антител) и обнаруживаемых морфологических признаков (тип свечения при ИФ-микроскопии) в современной нефрологии выделяют следующие типы быстропрогрессирующего гломерулонефрита:
- БПГН 1 (анти-БМК-нефрит). В сыворотке крови присутствуют Ат к БМК, в биоптате почки определяется свечение антител линейной формы. Характерен для изолированной гломерулопатии, синдрома Гудпасчера. На него приходится примерно 20% случаев быстропрогрессирующего гломерулонефрита.
- БПГН 2 (иммунокомплексный). Антитела в крови отсутствуют, при иммунофлуоресценции выявляется скопление гранулярных иммунных комплексов. Диагностируется при постстрептококковом, волчаночном нефрите, пурпуре Шенляйна-Геноха, криоглобулинемии. В структуре злокачественного гломерулонефрита занимает около 25%.
- БПГН 3 (слабоиммунный). Отличается наличием циркулирующих Ат к цитоплазме нейтрофилов (c-ANCA и p-ANCA), отсутствием или незначительно выраженным свечением в образце почечной ткани. Развивается при микроскопическом полиангиите, гранулематозно-некротизирующем васкулите Вегенера. Составляет более половины всех форм быстропрогрессирующего гломерулонефрита.
- БПГН 4 (смешанный). Представляет собой сочетание 1 и 3 типов: в сыворотке присутствуют Ат к БМК и АНЦА, в нефробиоптате – линейное свечение.
- БПГН 5 (идиопатический). Антитела и иммунные комплексы не выявляются ни в крови, ни в биоптате, в анамнезе отсутствуют коллагенозы и гломерулярные патологии.
Симптомы быстропрогрессирующего гломерулонефрита
Гломерулонефрит с полулуниями, как правило, манифестирует с острого нефритического синдрома. За несколько недель до дебюта многие больные переносят респираторное заболевание. Появляются и быстро нарастают периферические отеки – за одну неделю прибавка в массе тела может достигать 5-10 кг. Уже в течение первой декады может развиться асцит, позднее – гидроторакс и гидроперикард.
Выявляется видимая примесь крови в моче (макрогематурия). С первых дней течение БПГН сопровождает артериальная гипертензия (АГ). При злокачественном варианте цифры АД достигают 200/110 мм рт. ст. и выше, не снижаются при приеме гипотензивных средств. Приблизительно у половины пациентов с быстропрогрессирующим гломерулонефритом отмечается олигурия.
Наряду с почечными проявлениями могут возникать системные изменения: кровохарканье при синдроме Гудпасчера, геморрагические высыпания на коже при васкулитах, макулопапулезная сыпь на лице при СКВ и т. д.
Осложнения
При быстропрогрессирующем гломерулонефрите рано обнаруживаются генерализованные отеки – анасарка, что чревато развитием расстройств дыхательной и сердечной деятельности. БПГН, связанный с системными васкулитами и СКВ, может осложняться ДВС-синдромом.
Без лечения у 80% пациентов в течение года после дебюта заболевания формируется финальная стадия почечной дисфункции (уремия), зачастую это происходит за несколько недель. Прогностически неблагоприятными факторами являются нефротический синдром и злокачественная артериальная гипертензия: при первом медианная выживаемость составляет 10 месяцев, при второй – 1 год 7 месяцев.
Диагностика
Подозрение на быстропрогрессирующую форму гломерулонефрита требует незамедлительного начала терапии, поэтому обследование должно быть проведено в кратчайшие сроки. Необходимо выяснение анамнеза по перенесенным инфекционным, аутоиммунным заболеваниям. По результатам осмотра пациента врачом-нефрологом назначаются:
- УЗИ почек. По данным сонографии почки в начале заболевания имеют нормальные размеры или увеличены, однако по мере развития склеротических изменений сморщиваются и уменьшаются. При быстропрогрессирующем гломерулонефрите это происходит на фоне стремительно нарастающей почечной недостаточности.
- Биохимия крови. В сыворотке крови быстро увеличивается концентрация креатинина и мочевины. При нефротическом синдроме обнаруживается гипопротеинемия, диспротеинемия, гиперлипидемия. Необходим контроль электролитного баланса, коагулограммы.
- Иммунологические анализы. При различных вариантах быстропрогрессирующего гломерулонефрита могут обнаруживаться антитела к БМК, антистрептолизин-О, криоглобулины, антинейтрофильные цитоплазматические антитела (к миелопероксидазе, протеиназе-3), ЦИК, гипокомплементемия С3.
- Исследование мочи. Для ОАК характерно наличие гематурии, лейкоцитурии, протеинурии (˂3,5 г/сут.), цилиндрурии. В пробе Зимницкого отмечается гипостенурия, иногда – изостенурия. По результатам пробы Реберга обнаруживается снижение скорости клубочковой фильтрации.
- Биопсия почки. Основной метод, позволяющий подтвердить диагноз быстропрогрессирующего гломерулонефрита, – это нефробиопсия. При световой микроскопии в 50-100% клубочков выявляются экстракапиллярные полулуния. Метод иммунофлюоресценции позволяет уточнить форму БПГН по наличию/отсутствию иммунных комплексов или иммуноглобулинов и их характерному свечению.
- Осмотр окулиста. В ходе офтальмоскопии обнаруживаются изменения, обусловленные артериальной гипертензией: стеноз артериол, отек диска ЗН, точечные геморрагии. При злокачественной АГ может произойти отслойка сетчатки.
Дифференциальная диагностика
В ходе комплексной диагностики необходимо исключить состояния, клинически напоминающие быстропрогрессирующий гломерулонефрит, но имеющие иную этиологию и требующие другой терапевтической тактики:
- острый гломерулонефрит (постинфекционный, интерстициальный);
- обострение хронического гломерулонефрита;
- острый тубулярный некроз;
- гемолитико-уремический синдром;
- вторичные нефропатии (склеродермическую, антифосфолипидную);
- вазоренальную АГ;
- холестериновую эмболию внутрипочечных артерий.
Гемодиализная терапия
Лечение быстропрогрессирующего гломерулонефрита
Пациенты с экстракапиллярным ГН госпитализируются в нефрологическое отделение. Само заболевание расценивается как ургентная клиническая ситуация, требующая ранней интенсивной терапии. Пациентам назначается бессолевая низкобелковая лечебная диета №7а с ограничением жидкости, приготовлением отварных, паровых, запеченных блюд. Проводится ежедневный контроль диуреза и водного баланса. Лечение быстропрогрессирующего гломерулонефрита предусматривает:
- Иммуносупрессивную терапию. Лечение начинают с пульс-терапии глюкокортикоидами до стабилизации состояния. В дальнейшем переходят на прием ГКС внутрь с постепенным снижением дозировки. Одновременно назначают иммунодепрессанты из группы алкилирующих средств, антиметаболитов.
- Экстракорпоральную гемокоррекцию. С целью элиминации циркулирующих антител при быстропрогрессирующем гломерулонефрите 1 и 3 типа и ежедневно в течение 2-х недель проводят сеансы плазмафереза. При БПГН, ассоциированном с криоглобулинемией, рекомендован криоаферез.
- Противотромботическую терапию. Для профилактики ДВС-синдрома проводят переливание свежезамороженной плазмы, подкожно вводят антикоагулянты, назначают антиагреганты.
- Антигипертензивную терапию. Для стабилизации АД используют ингибиторы АПФ, блокаторы кальциевых каналов, β-адреноблокаторы самостоятельно или в сочетании с петлевыми диуретиками.
- Заместительную почечную терапию. При терминальной ХПН показано проведение диализной терапии. При невозможности восстановления функция почек методом выбора является нефротрансплантация. Однако риск рецидива быстропрогрессирующего гломерулонефрита в трансплантате достаточно высок.
Прогноз и профилактика
Быстропрогрессирующий гломерулонефрит является одним из наиболее тяжелых нефрологических заболеваний. При отсутствии патогенетического лечения пациенты умирают в течение нескольких месяцев. Значительная часть больных становятся диализзависимыми. Факторами, определяющими прогноз, являются тип гломерулонефрита, сроки начала лечения, концентрация креатинина на момент начала терапии. Лучший прогноз имеет слабоиммунный БПГН, наиболее серьезный – анти-БМК-гломерулонефрит.
Чтобы избежать развития быстропрогрессирующего нефрита необходимо проводить индивидуальную профилактику инфекционных заболеваний, обследование после перенесенных инфекций, контроль и лечение аутоиммунных патологий, регулярно проходить диспансеризацию.
|
Литература 1. Гломерулонефриты/ Тирикова О.В., Филатова И.А.; под ред. Козловой Н. М. – 2017. 2. Клинические рекомендации по диагностике и лечению быстропрогрессирующего гломерулонефрита (экстракапиллярного гломерулонефрита с полулуниями)/ Шилов Е.М., Козловская Н.Л., Коротчаева Ю.В.// Нефрология. – 2015. 3. Варианты течения быстропрогрессирующего гломерулонефрита: как и чем лечить/ Гордеев И.Г., Соболева В.Н., Волов Н.А., Машукова Ю.М., Селезнева М.А.// Лечебное дело. – 2018. 4. Быстропрогрессирующий гломерулонефрит/ Чиж К.А.// Медицинские новости. – 2005. – №7. |
Код МКБ-10 N01.7 |
Быстропрогрессирующий гломерулонефрит — лечение в Москве
Описание
Синонимы (rus): Быстропрогрессирующий гломерулонефрит, АНЦА-гломерулонефрит, синдром Гудпасчера, АНЦА, АНЦА-васкулиты, антинейтрофильные цитоплазматические антитела, АНЦА IgG, антитела к цитоплазме нейтрофилов с указанием типа свечения, аутоантитела к базальной мембране клубочка, антитела к БМК, аутоиммунный гломерулонефрит
Синонимы (eng): Rapidly progressive glomerulonephritis, RPGN, Goodpasture syndrome, GPS, ANCA-glomerulonephritis, antineutrophil cytoplasmic antibodies, ANCA, ANCA vasculitis, ANCA IF patterns, ANCA immunofluorescence patterns, ANCA IIF patterns, ANCA indirect immunofluorescence patterns, anti-GBM antibodies, anti-GBM nephritis
Биоматериал: Венозная кровь
Показатель(и): Антитела к цитоплазме нейтрофилов (АНЦА), антитела к базальной мембране клубочка
Метод(и): Реакция непрямой иммунофлюоресценции
Тип контейнера и особенности преаналитики: Биохимическая пробирка с активатором свертывания,6 мл (красная или коричневая крышечка)
Для диагностики быстропрогрессирующего гломерулонефрита используется исследование антител к цитоплазме нейтрофилов (АНЦА) и антител к базальной мембране клубочка.
Высокий титр АНЦА позволяет предполагать АНЦА-ассоциированный васкулит. Поражение почек является частым, и достаточно тяжелым, проявлением васкулитов. АНЦА-ассоциированный гломерулонефрит зачастую имеет быстропрогрессирующее течение и в короткие сроки приводит к почечной недостаточности. При отсутствии адекватного лечения смерть может наступить в течение года.
Главным антигеном для антител, направленных против базальной мембраны клубочков почек, является альфа-3 цепь коллагена IV типа. В результате антитело-опосредованного повреждения мембран альвеол (обладающих сходной с клубочками мембраной) и клубочков развивается синдром Гудпасчера, проявляющийся развитием гломерулонефрита и геморрагического альвеолита. Уровень антител к базальной мембране коррелирует с тяжестью заболевания и скоростью его прогрессии.
Когда назначается
Диагностика быстропрогрессирующего гломерулонефрита и острой почечной недостаточности. Ранняя диагностика и дифференциальная диагностика системных васкулитов. Диагностика синдрома Гудпасчера, синдрома Вегенера и микроскопического полиангиита.
Подготовка к анализу
Специальная подготовка не требуется. Рекомендуется забор крови не ранее чем через 4 часа после последнего приема пищи.Не курить в течение 30 минут до исследования.
Интерпретация
Назначение тестовой панели рекомендовано при развитии необъяснимой почечной недостаточности и подозрении на гломерулонефрит. Обнаружение одного из этих антител позволяет установить диагноз гломерулонефрита и даже уточнить конкретную болезнь, проявлением которой стал гломерулонефрит.
Список литературы
- 1.Лапин С.В. Тотолян А.А. Иммунологическая лабораторная диагностика аутоиммунных заболеваний/ Издательство «Человек», СПб — 2010.
- Насонов Е.Л., Александрова Е.Н. Современные стандарты лабораторной диагностики ревматических заболеваний. Клинические рекомендации / БХМ, М — 2006.
- Conrad K, Schlosler W., Hiepe F., Fitzler M.J. Autoantibodies in Organ Specific Autoimmune Diseases: A Diagnostic Reference/ PABST, Dresden – 2011.
- Conrad K, Schlosler W., Hiepe F., Fitzler M.J. Autoantibodies in Systemic Autoimmune Diseases: A Diagnostic Reference/ PABST, Dresden – 2007.
- Gershvin ME, Meroni PL, Shoenfeld Y. Autoantibodies 2nd ed./ Elsevier Science – 2006.
- Shoenfeld Y., Cervera R, Gershvin ME Diagnostic Criteria in Autoimmune Diseases / Humana Press – 2008.
- Gulati, K., & McAdoo, S. P. Anti–Glomerular Basement Membrane Disease. Rheumatic Disease Clinics of North America — 2018
- Paz, D. L., Le Meur, Y., & Renaudineau, Y. Glomerular Basement Membrane Autoantibodies. Autoantibodies, 553–560. — 2014
Быстропрогрессирующий гломерулонефрит (аббревиатура: БПГН; синоним: пролиферативный экстракапиллярный гломерулонефрит) – клинический синдром, который характеризуется скоротечным ухудшением функции почек и появлением полулуний в клубочках. Если не лечить БПГН, он быстро переходит в острую почечную недостаточность, а затем к гибели пациента. У большинства больных возникает тяжелая гематурия и протеинурия. Редкое сопутствующее расстройство – нефротический синдром.
Быстропрогрессирующий гломерулонефрит: общее представление
Быстропрогрессирующий гломерулонефрит представляет собой заболевание почек, которое
клинически характеризуется быстрым снижением скорости клубочковой фильтрации (СКФ), по меньшей мере, на 48% за короткий период: от нескольких дней до 3 месяцев.
Основная патологическая находка – обширное образование полулуния в почечных клубочках. Системной особенностью эссенциального гломерулонефрита является фокальный разрыв капиллярных стенок, который можно выявить с помощью световой и электронной микроскопии.
Важно знать! Термин был впервые использован для описания группы пациентов, у которых был необычный постстрептококковый гломерулонефрит. Несколько лет спустя было обнаружено анти-ГБМ-антитело, играющее ключевую роль в развитии болезни.
В международной классификации болезней 10-го пересмотра (МКБ1010) экстракапиллярный быстропрогрессирующий гломерулонефрит обозначается кодом N01.
В середине 70-х годов была описана группа людей, которая соответствовала клиническим критериям БПГН. У многих были идентифицированы системные признаки воспаления сосудов (системный васкулит). Отличительной особенностью этих ситуаций было фактическое отсутствие осаждения антител после иммунофлюоресцентного окрашивания образцов биопсии. Затем было обнаружено, что более 80% пациентов с БПГН имеют циркулирующие антинейтрофильные цитоплазматические антитела (АНЦА), и поэтому эта форма болезни теперь называется «АНЦА-ассоциированным васкулитом».
В Соединенном Королевстве заболевание встречается у каждого 2 из 100 000 человек. В Швеции частота оценивается в 1 случай на 100 000 пациентов. Массивное кровоизлияние в легкие является наиболее распространенной причиной смерти у больных с БПГН. Белые люди страдают чаще от расстройства, чем чернокожие. В крупнейшем исследовании в США соотношение составляло 7:1. Тем не менее, у черных людей чаще наблюдался худший исход болезни; причины этого не ясны.
Соотношение между мужчинами и женщинами во всех исследованиях составляет примерно 1:1. Возрастной диапазон возникновения быстропрогрессирующего гломерулонефрита варьируется в широких пределах: 2-92 года. Однако болезнь встречается редко в педиатрической популяции. Пиковая заболеваемость наблюдается в середине 5 десятилетия жизни.
Причины
Часто не удается установить точную этиологию БПГН. В других случаях АНЦА-ассоциированный васкулит обусловлен системными заболеваниями – гранулематозом с полиангититом или микроскопическим полиангитом. Причиной первичного БПГН нередко являются аутоиммунные патологии.
Наличие типичных антител в гистологических исследованиях указывает на первичную форму расстройства. Вторичная вызвана накоплением и осаждением определенных иммунных комплексов.
Классификация
Быстропрогрессирующий гломерулонефрит классифицируется в патанатомии на 3 типа следующим образом:
- 1 тип (синдром Гудпасчера): анти-ГБМ-антител опосредованный (примерно 3% случаев).
- 2 тип: иммунокомплексный гломерулонефрит (45% случаев).
- 3 тип: пауциммунный (50% случаев).
- 4 тип: болезнь двойных антител.
- Идиопатический.
Иммунологическая классификация основана на наличии или отсутствии АНЦА. Расстройства также дифференцируются на основе их клинического проявления и патогенеза.
Симптоматика
Подострый (пролиферативный) гломерулонефрит начинается внезапно и прогрессирует с высокой скоростью. Пациенты страдают артериальной гипертонией и протеинурией. В некоторых случаях возникает сильный нефротический синдром. У больных развивается почечная недостаточность, что часто приводит к смерти, если лечение не начинается своевременно. Поэтому пациенты с быстропрогрессирующим гломерулонефритом требуют диализа сразу после подтверждения диагноза.
Почки, как правило, не увеличены на микропрепарате. У некоторых больных могут возникать тромбы в легких. В микропрепарате – гистологических образцах тканей – также выявляются сгустки крови, видимые на клубочках. Клиника болезни может существенно отличаться между разными больными.
Осложнения
БПГН может перейти в хроническую форму и ухудшить фильтрующую функцию почек. Нередко развиваются нарушения мозгового и почечного кровообращения. У пациентов с гломерулонефритом повышается риск возникновения тромбозов и, соответственно, тромбоэмболии легочной артерии.
Диагностика
Вначале проводится физический осмотр и собирается анамнез (история болезни). Серологический анализ может помочь установить правильный диагноз. Также врачи учитывают клинические симптомы: быстропрогрессирующее снижение скорости клубочковой фильтрации (СКФ), которое сопровождается протеинурией и гематурией.
Выявление АНЦА подтверждает диагноз; антитела можно определить только посредством иммуногистологического исследования.
Методы лечения
Лечение быстропрогрессирующего гломерулонефрита состоит из консервативных методов. Правильная диета, постельный режим и медикаментозные средства помогают улучшить состояние больного. Терапия может проводиться как в амбулаторных, так и стационарных условиях.
Диета
Пациентам с диализом рекомендуется ограничить потребление соли и жидкости. Также следует перейти на низкобелковую диету. В большинстве случаев изменение рациона питания не оказывает статистически значимого эффекта на пациентов с БПГН.
Медикаментозная терапия
Терапия пролиферативного экстракапиллярного гломерулонефрита состоит из комбинации кортикостероидов и циклофосфамида. Лечение только глюкокортикоидами приводит к 3-кратному увеличению риска рецидива по сравнению с комбинированной терапией.
Важно знать! Единственным предиктором выживаемости пациентов является значение креатинина в сыворотке крови во время диагностики. Почечная недостаточность, требующая диализа, не противопоказание к медикаментозному лечению.
Схема лечения:
- Введение «Метилпреднизолона» в дозе 7 мг/кг/сут внутривенно (не более 1 г) около 3 дней с последующим пероральным применением «Преднизона» 1 мг/кг/сут (не более 80 мг) в течение 3 недель. Затем дозу «Преднизона» рекомендовано снизить до 2 мг и использовать в среднем 3 месяца. Эта доза уменьшается на 25% каждые 4 недели до полной отмены препарата.
- Также необходимо вводить «Циклофосфамид» либо внутривенно, либо перорально. Внутривенная терапия первоначально проводится в дозе 0,5 г/м2, а пероральная – 2 мг/кг. Максимальная внутривенная доза составляет 1 г/м2. Оральный и внутривенный «Циклофосфамид», по-видимому, одинаково эффективен.
- Плазмаферез может быть полезным дополнением к терапии у пациентов с тяжелой почечной недостаточностью (креатинин в сыворотке > 6 мг/дл).
- «Ритуксимаб» может улучшать состояние пациентов с АНЦА-ассоциированном васкулитом.
Другие препараты, которые применяются в попытке достичь ремиссии, – внутривенный иммуноглобулин, антитимоцитарное и гуманизированное моноклональное антитело к CD4 и CD25. Ни одна из этих форм терапии не была изучена в клинических исследованиях.
Амбулаторное лечение
Тщательное наблюдение за пациентом (ребенком или взрослым) с активным васкулитом чрезвычайно важно. Эффективность вышеуказанных методов терапии не доказана в крупных рандомизированных контролируемых исследованиях, но они являются стандартом ухода в соответствии с консенсусом врачей. То же самое можно сказать и об определениях рецидива, ответа и неудачи лечения.
Критерии ремиссии:
-
Стабилизация или улучшение функции почек (измеренная по величине креатинина в сыворотке). Исчезновение гематурии и других проявлений системного васкулита.
- Сохранение протеинурии не считается показателем усиления активности заболевания.
- Улучшение состояния при одновременном приеме иммунодепрессантов или кортикостероидов (доза преднизона или эквивалент >7,5 мг/сут).
Резистентность к лечению определяется следующим образом:
- Прогрессивное снижение почечной функции с сохранением активного осадка мочи.
- Стойкость или появление экстраренального симптома васкулита, несмотря на иммуносупрессивную терапию.
Критерии рецидивов, если лечение проводится амбулаторно:
- Быстрое повышение концентрации креатинина в сыворотке, сопровождаемое активным отложением мочи.
- Результаты биопсии почек, демонстрирующие активный некроз или образование полулуния в почечных клубочках.
- Легочное кровотечение или новые расширяющиеся узлы без признаков инфекции.
- Активный васкулит дыхательных путей или желудочно-кишечного тракта, о чем свидетельствуют результаты эндоскопической биопсии.
- Ирит или увеит.
- Некротизирующий васкулит, идентифицированный на основании результатов гистологического исследования почечной ткани.
Прогноз
Если лечение начинается на ранней стадии, большинство пациентов с быстропрогрессирующим гломерулонефритом достигают полной или частичной ремиссии. Чем выше концентрация креатинина в сыворотке при диагностике, тем хуже исход болезни. Некоторые пациенты, нуждающиеся в диализе, могут восстановить почечную функцию до прежнего уровня.
Важно знать! При ретроспективном анализе больных с микроскопическим полиангитом и главным образом поражением почек ученые обнаружили, что исходное содержание креатинина в плазме более 4,6 мг/дл предсказало прогрессирование до стадии почечной недостаточности.
Профилактика
Абсолютных методов профилактики гломерулонефрита не существует. Пациенту необходимо соблюдать общие рекомендации: постельный режим, ограничение потребления жидкости и соли. Заниматься физическими упражнениями можно вне фазы обострения гломерулонефрита и только после консультации врача.
Лечить быстропрогрессирующий гломерулонефрит должен только квалифицированный нефролог. Категорически не рекомендуется заниматься самолечением, поскольку это может привести к непредсказуемым последствиям.
Быстро прогрессирующий гломерулонефрит это острый нефритический синдром, сопровождающийся микроскопической картиной формирования в гломерулах полулуний и прогрессирующий до почечной недостаточности в течение недель или месяцев. Диагностика основывается на данных анамнеза, результатах анализа мочи, серологических тестов и биопсии почек. Лечение проводится глюкокортикоидами, иногда в сочетании с циклофосфамидом или ритуксимабом и заменой плазмы.
Быстро прогрессирующий гломерулонефрит (БПГН), вид нефритического синдрома Обзор нефритического синдрома (Overview of Nephritic Syndrome) Нефритический синдром определяется по наличию гематурии, различных уровней протеинурии, как правило, измененных форм эритроцитов и часто эритроцитарных цилиндров при микроскопическом анализе… Прочитайте дополнительные сведения , является патгистологическим диагнозом, который сопровождается обширным формированием клубочковых полулуний (т.е. > 50% исследуемых клубочков содержат полулуния, которые можно увидеть при биопсии образца) и при отсутствии лечения прогрессирует до терминальной стадии почечной недостаточности Хроническая болезнь почек Хроническая болезнь почек (ХБП) представляет собой длительное прогрессивное снижение почечной функции. Симптомы развиваются медленно и на продвинутых стадиях включают в себя анорексию, тошноту… Прочитайте дополнительные сведения 
).
Заболевание с наличием антител к гломерулярной базальной мембране (ГБМ) является аутоиммунным гломерулонефритом и составляет до 10% случаев БПГН. Она может возникнуть в результате воздействия на коллаген альвеолярных капилляров вдыхаемых антигенов, что запускает формирование антител к коллагену. Антиколлагеновые антитела перекрестно взаимодействуют с БМК, фиксируя комплемент и запуская клеточно-опосредованную воспалительную реакцию в почках и легких.
Иммунокомплексный БПГН осложняет многочисленные инфекционные заболевания и болезни соединительной ткани, а также возникает в сочетании с другими первичными гломерулопатиями.
Иммунофлю-оресцентное окрашивание почечных биоптатов демонстрирует неспецифические зернистые иммунные включения. Заболевание составляет 40% всех случаев БПГН. Патогенез неизвестен.
Слабоиммунный БПГН отличается отсутствием иммунного комплекса или дополнений осаждения на иммунофлуоресцентном окрашивании. Это заболевание составляет до 50% всех случаев БПГН. Почти все пациенты имеют повышенные антинейтрофильные цитоплазматические антитела (АНЦА), как правило, антипротеиназа 3-AНЦA или миелопероксидазу-AНЦA и системный васкулит.
Болезнь с дважды положительными антителами возникает при наличии анти-КБМ и АНЦА антител. Эта редкостная болезнь.
Идиопатические случаи редки. Они включают пациентов с одним из следующего:
-
Иммунные комплексы, но нет очевидной причины, такой как инфекция, заболевание соединительной ткани или гломерулярное заболевание
-
Пауцииммунные черты, но нет антител ANCA.
Клинические проявления
Проявляется заболевание обычно слабостью, усталостью, лихорадкой, тошнотой, рвотой, анорексией, артралгиями и болями в животе. У некоторых пациентов присутствуют симптомы, подобные симптомам постинфекционного гломерулонефрита Постинфекционный гломерулонефрит (ПИГН) Постинфекционный гломерулонефрит развивается после инфекционного заболевания, обычно вызванного нефритогенным штаммом бета-гемолитического стрептококка группы А. Диагноз предполагается на основании… Прочитайте дополнительные сведения 

-
Прогрессирующая почечная недостаточность в течение недель – месяцев
-
Нефритический мочевой осадок
-
Серологическое тестирование
-
Уровни сывороточного комплемента
-
Биопсия почки
Креатинин сыворотки крови почти всегда повышен.
Анализ мочи всегда свидетельствует о наличии гематурии, также обычно присутствуют эритроцитарные цилиндры. Часто встречается телескопический осадок (т.е. осадок с множеством элементов, включая лейкоциты, измененные формы эритроцитов, лейкоцитарные, эритроцитарные, зернистые, восковидные цилиндры).
Общий анализ крови обычно выявляет анемию, также часто встречается лейкоцитоз.
Серологическое исследование должно включать: анти-ГБМ антитела (заболевание с анти-ГБМ антителами); антитела к антистрептолизину-О, анти-ДНК антитела или криоглобулины (иммуный комплекс БПГН) и титры антител к цитоплазме нейтрофилов (ANCA) (пауци-иммуный БПГН).
Измерение концентрации комплемента может быть необходимо при подозрении на иммунокомплексный БПГН, потому что гипокомплементемия в этом случае встречается часто.
Ранняя биопсия почек имеет существенное значение. Особенностью, общей для всех типов гломерулонефрита быстро прогрессирующего, является центральная пролиферация гломерулярных эпителиальных клеток, иногда с нейтрофильной инфильтрацией, которая формирует полулунную клеточную массу, заполняющую пространство Боумена в > 50% гломерул. Гломерулярный сосудистый пучок обычно выглядит малоклеточным и спавшимся. Некроз в пределах сосудистого пучка или полулуния может быть самым выраженным проявлением. У таких пациентов должны быть исследованы гистологические признаки васкулита.
Данные иммунофлюоресцентной микроскопии отличаются для каждого типа:
-
При болезни анти-БМК антител линейное или лентоподобное накопление IgG вдоль КБМ является самым значимым явлением и часто сопровождается линейным и иногда зернистым накоплением СЗ.
-
При иммунокомплексном БПГН иммунофлюоресцентная микроскопия показывает диффузное нерегулярное мезангиальное накопление IgG и СЗ.
-
При пaуцииммунном БПГН иммунное окрашивание и включения не обнаруживают. Однако фибрин встречают в пределах полулуний независимо от вида флюоресценции.
-
При болезни двойных антител БПГН наблюдается линейное окрашивание БМК.
-
При идиопатическом БПГН у некоторых пациетнов выявляются иммунные комплексы, а у других не наблюдается иммунного окрашивания и накоплений.
Благоприятные прогностические факторы включают БПГН, вызванный следующими причинами:
-
Ранняя стадия анти-БМК болезни, особенно если лечение начато до начала олигурии и при уровне креатинина < 7 мг/дл (618,8 мкмоль/л)
-
Постинфекционный гломерулонефрит
Неблагоприятные прогностические факторы включают следующее:
-
Возраст > 60 лет
-
Олигурическая почечная недостаточность
-
Высокий уровень креатинина в крови
-
Наличие полулуний в более чем 75% клубочков
-
Лечение неэффективно для пациентов с пауцииммунным БПГН
Почечный прогноз у пациентов с болезнью двойных антител в некоторой степени лучше, чем у пациентов только с анти-ГБМ антителами, но хуже, чем у пациентов со слабоиммунным заболеванием.
Пациенты, у которых восстанавливается нормальная функция почек, имеют остаточные гистологические изменения преимущественно в клубочках, в основном повышенное количество клеток с небольшим склерозом или без него в пределах гломерулярного сосудистого пучка или эпителиальных клеток и минимального фиброза интерстиция.
Смерть обычно происходит из-за инфекционных или кардиальных осложнений, поскольку уремическую причину смерти предотвращают диализом.
-
Кортикостероиды
-
Циклофосфамид
-
Ритуксимаб
-
Плазмаферез
Лечение быстро прогрессирующего гломерулонефрита зависит от типа заболевания, хотя ни один протокол не был строго изучен.
Обычно назначаются кортикостероиды и либо циклофосфамид либо ритуксимаб. Для иммунокомплексного и пауцииммунного заболевания, кортикостероиды (метилпреднизолон 1 г в/в 1 раз/день в течение 30 минут на протяжении 3–5 дней, после чего преднизон 1 мг/кг перорально 1 раз/день) могут снизить уровень креатинина или отсрочить необходимость на > 3 года у 50% пациентов.
Циклофосфамид 1,5–2 мг/кг перорально 1 раз в день может быть эффективен у АНЦА-положительных пациентов; ежемесячные курсы пульс-терапии могут вызвать меньше побочных эффектов (например, лейкопения, инфекция), чем пероральная терапия, из-за общей сниженной дозировки, однако их роль не определена. При болезни анти-ГБМ антител преднизолон и циклофосфамид, как правило, назначаются одновременно с плазмазамещением и такая терапия продлевается для минимизации образования новых антител. Пациентам с идиопатическим заболеванием обычно назначается лечение кортикостероидами и циклофосфамидом, однако данных об эффективности недостаточно.
-
1. Jones RB, Cohen Tervaert JW, Hauser T: Rituximab versus cyclophosphamide in ANCA-associated renal vasculitis. N Engl J Med 363:211-220, 2010. doi: 10.1056/NEJMoa0909169
-
2. Walsh M, Merkel PA, Peh C-A, et al: Plasma exchange and glucocorticoids in severe ANCA-associated vasculitis. N Engl J Med 382(7):621-631, 2020. doi: 10.1056/NEJMoa1803537
-
3. Levy JB, Turner AN, Rees AJ, et al: Long-term outcome of anti-glomerular basement membrane antibody disease treated with plasma exchange and immunosuppression. Ann Intern Med 134(11):1033-1042, 2001. doi: 10.7326/0003-4819-134-11-200106050-00009
-
Следует заподозрить быстропрогрессирующий гломерулонефрит у пациентов, имеющих острую почечную недостаточность с гематурией и измененные формы эритроцитов или эритроцитарные цилиндры, особенно с подострыми конституциональными или неспецифическими симптомами (например, утомляемость, лихорадка, потеря аппетита, артралгия, боли в области живота).
-
Необходимо провести серологические тесты, а также раннюю биопсию почки.
-
Начните лечения как можно раньше с применением кортикостероидов, циклофосфамида и в некоторых случаях плазмаферезом.
-
Следует рассматривать возможность трансплантации почек после того, как активность заболевания контролируется.
Что такое быстропрогрессирующий гломерулонефрит?
Рассмотрим особенности такого заболевания как быстропрогрессирующий гломерулонефрит. Мы опишем клинические формы, клинические проявления, особенности диагностики и основные методы лечения данной патологии.

Данное состояние является редкой формой классического гломерулонефрита. Характеризуется молниеносностью процесса и приводит к почечной недостаточности и даже смерти.
Заболеванию подвержены все возрасты, но чаще оно встречается у лиц от двадцати до пятидесяти лет.
Виды, симптоматика
Выделяют несколько типов быстропрогрессирующего гломерулонефрита:
- Избыточная выработка антител к собственным тканям клеточных стенок: болезнь Гудпасчера. Характеризуется выраженными почечными нарушениями и кровохарканием.
- Образование избыточных иммунных комплексов антиген-антитело, повреждающих почечную ткань: болезнь Шейнлейн-Геноха, инфекционный эндокардит.
- Пауциммунный нефрит: некротизирующие васкулиты.
- Синдром парных антител. Характеризуется сочетанием первого и третьего типов, происходит образование комплексов антитело-антиген разных типов.
- Идиопатическое нарушение функции почек. Беспричинное гиперобразование циркулирующих иммунных комплексов. Наиболее тяжелый и неконтролируемый вариант.
Заболевание проявляется резким и стойким повышением артериального давления, которое сложно купировать. Кроме этого циркулирующие иммунные комплексы повреждают почки – возникает интоксикация. Нарушается выведение продуктов обмена, снижается качество мочи (появляется белок, глюкоза, гиалиновые цилиндры, лейкоциты) и ее количество. Пациент скажет, что у него болит спина в пояснице, есть слабость, головокружение. При присоединении инфекции возможно повышение температуры. Появляются отеки нижних конечностей, век, лица. Предшествовать заболеванию может гриппоподобный синдром.
Принципы диагностики быстропрогрессирующего гломерулонефрита
После сбора анамнеза, необходимо осмотреть пациента. Существует действенный метод, свидетельствующий о нарушении: при легком поколачивании ребром ладони по пояснице будет возникать резкая болезненность, иногда и появление эритроцитов в моче.
Назначаются следующие лабораторные исследования:
- Общий анализ крови (увеличение числа лейкоцитов, СОЭ – признаки воспаления).
- Общий анализ мочи (в моче появляется белок, лейкоциты, эпителий, цилиндры).
- Анализ мочи по Зимницкому (уменьшается объем мочи, возрастает ее концентрация).
- Биохимия крови (растет уровень мочевины, креатинина, снижается уровень ионов калия, натрия).
Инструментальные исследования включают в себя:
- УЗИ почек (уменьшение почек, уплотнение, специфические «полулуния»).
- КТ, МРТ почек (воспалительные изменения, мочевые конкременты, нарушение кровоснабжения).
- Решающим методом диагностики является операция – биопсия почек, позволяет исследовать ткань почки под микроскопом и выявить изменения.
Лечение заболевания
Критерии благоприятного прогноза:
- Низкий уровень креатинина (до150).
- Молодой возраст.
- Поражение менее двадцати пяти процентов почечной ткани.
Лечение направлено на купирование интоксикации (инфузионная терапия, антибиотики), увеличение объема выделяемой мочи (диуретики, фуросемид), восполнение водно-электролитного баланса (препараты калия, натрия хлорид), улучшение кровоснабжения почек (актовегин, курантил). Широко употребляются гормональные препараты – дексаметазон, преднизолон, антигистаминные (лоратадин). Помимо этого применяются препараты, направленные на снижение артериального давления (каптоприл, эналаприл, лизитар, гидрохлортиазид). Чтобы купировать боль в спине в области поясницы, назначают анальгетики. Применяется аспирин для профилактики тромбообразования.
На поздних стадиях применяют плазмаферез (фильтрация плазмы) и гемодиализ (кровь пропускается через специальные фильтры, удаляющие из нее продукты метаболизма).
При неэффективности терапии единственный метод спасения жизни больного – операция трансплантации почек.
Читайте так же
-
Иола Коленова
2015-06-17 09:21:03Хочу выразить огромную благодарность врачу клиники в Митино Никольскому Николаю Александровичу. После пяти сеансов мануальной терапии он в буквальном смысле поставилд меня на ноги. очень внимательный, чуткий и профессиональный доктор. Спасибо огромное за Ваш труд, успехов в Вашей трудной, но… Читать дальше
-
Елена
2017-04-04 10:34:56Я пришла в клинику с диагнозом Цервикальная дистония или, проще говоря, Спастическая кривошея. Голова все время была повернута в левую сторону и самостоятельно поворачивать её в срединное положение не получалось, только при помощи рук. После нескольких сеансов массажа, дефанотерапии,… Читать дальше
-
Наталья
2021-02-22 17:18:35Пришла в Клинику Бобыря в Митино по совету знакомых. Ожидания превратились в реальность. Здесь и правда работают профессионалы своего дела. Теперь всей семьёй только к ним! Читать дальше
-
Полина
2017-05-19 13:18:09Хотелось бы выразить благодарность сотрудникам данной фирмы, ведь вы буквально поставили меня на ноги. От моих мигреней не помогало ровным счетом ничего, ведь у меня было защемление шейного нерва и таблетки давали лишь временный эффект, но благодаря комплексу процедур и массажу, я теперь чувствую… Читать дальше