Болезнь Виллебранда (Ангиогемофилия)
Болезнь Виллебранда – врожденная патология гемостаза, проявляющаяся количественным и качественным дефицитом плазменного фактора Виллебранда и повышенной кровоточивостью. Болезнь Виллебранда характеризуется спонтанным образованием подкожных петехий, экхимозов; рецидивирующими кровотечениями из носа, ЖКТ, полости матки; избыточной потерей крови после травм и операций, гемартрозами. Диагноз устанавливается по данным семейного анамнеза, клинической картины и лабораторного скрининга системы гемостаза. При болезни Виллебранда применяется трансфузия антигемофильной плазмы, местные и общие гемостатические средства, антифибринолитики.
Общие сведения
Болезнь Виллебранда (ангиогемофилия) – разновидность наследственного геморрагического диатеза, обусловленная недостатком или сниженной активностью плазменного компонента VIII-го фактора свертывания крови – фактора Виллебранда (VWF). Болезнь Виллебранда является распространенной патологией свертываемости крови, встречающейся с частотой 1-2 случая на 10 000 чел., а среди наследственных геморрагических диатезов стоит на 3-м месте после тромбоцитопатий и гемофилии А. Болезнь Виллебранда в равной мере диагностируется у лиц обоего пола, но в связи с более тяжелым течением чаще выявляется у женщин. Заболевание может сочетаться с соединительнотканной дисплазией, слабостью связок и гипермобильностью суставов, повышенной растяжимостью кожи, пролапсом клапанов сердца (синдромом Элерса-Данлоса).
Болезнь Виллебранда
Причины
Болезнь Виллебранда является генетически обусловленной патологией, вызываемой мутациями гена фактора VWF, локализующегося в 12 хромосоме. Наследование болезни Виллебранда I и II типов аутосомно-доминантное с неполной пенетрантностью (больные — гетерозиготы), III типа – аутосомно-рецессивное (больные — гомоозиготы). При III типе болезни Виллебранда имеют место делеции больших участков гена VWF, мутации или сочетание этих дефектов. При этом оба родителя обычно имеют легкое течение I типа заболевания.
Приобретенные формы болезни Виллебранда могут возникать как осложнение после множественных гемотрансфузий, на фоне системных (СКВ, ревматоидного артрита), сердечных (стеноз аортального клапана), онкологических (нефробластомы, опухоли Вильмса, макроглобулинемии) заболеваний. Эти формы болезни Виллебранда связаны с образованием аутоантител к VWF, избирательной абсорбцией олигомеров опухолевыми клетками или дефектами мембран тромбоцитов.
Патогенез
В основе болезни Виллебранда лежит количественное (I и III типы) и качественное (II тип) нарушение синтеза фактора Виллебранда — сложного гликопротеина плазмы крови, представляющего собой комплекс олигомеров (от димеров до мультимеров). Фактор Виллебранда секретируется клетками сосудистого эндотелия и мегакариоцитами в виде пропротеина, поступает в кровь и субэндотелиальный матрикс, где депонируется в a-гранулах тромбоцитов и тельцах Вейбла-Паллада.
Фактор Виллебранда участвует в сосудисто-тромбоцитарном (первичном) и в коагуляционном (вторичном) гемостазе. VWF является субъединицей антигемофильного глобулина (VIII фактора свертывания крови), обеспечивая его стабильность и защиту от преждевременной инактивации. Благодаря наличию специфических рецепторов, фактор Виллебранда опосредует прочную адгезию кровяных пластинок (тромбоцитов) к субэндотелиальным структурам и агрегацию между собой в местах повреждения кровеносных сосудов.
Уровень VWF в плазме крови в норме составляет 10 мг/л, временно повышается при физической активности, беременности, стрессе, воспалительно-инфекционных процессах, приеме эстрогенов; конституционально снижен у лиц с I группой крови. Активность фактора Виллебранда зависит от его молекулярной массы, наибольший тромбогенный потенциал отмечается у самых крупных мультимеров.
Классификация
Различают несколько клинических типов болезни Виллебранда — классический (I тип); вариантные формы (II тип); тяжелую форму (III тип) и тромбоцитарный тип.
- При самом распространенном (70-80% случаев) I типе болезни происходит небольшое или умеренное снижение уровня фактора Виллебранда в плазме (иногда чуть меньше нижней границы нормы). Спектр олигомеров не изменен, но при форме Винчеза отмечается постоянное присутствие сверхтяжелых мультимеров VWF.
- При II типе (20-30% случаев) наблюдаются качественные дефекты и снижение активности фактора Виллебранда, уровень которого находится в границах нормы. Причиной этого могут быть отсутствие или дефицит высоко- и среднемолекулярных олигомеров; избыточная аффинность (сродство) к рецепторам тромбоцитов, снижение ристомицин-кофакторной активности, нарушение связывания и инактивация VIII фактора.
- При III типе фактор Виллебранда в плазме практически полностью отсутствует, активность VIII фактора низкая. Тромбоцитарный тип (псевдо-болезнь Виллебранда) наблюдается при нормальном содержании VWF, но повышенном связывании его с соответствующим измененным рецептором тромбоцитов.
Симптомы болезни Виллебранда
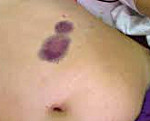
Болезнь Виллебранда проявляется геморрагическим синдромом различной интенсивности – преимущественно петехиально-синячкового, синячково-гематомного, реже — гематомного типов, что определяется тяжестью и вариантом заболевания.
Легкие формы болезни Виллебранда I и II типов характеризуются спонтанным возникновением носовых кровотечений, небольших и умеренных внутрикожных и подкожных кровоизлияний (петехий, экхимозов), продолжительной кровоточивостью после травм (порезов) и хирургических манипуляций (экстракции зубов, тонзиллэктомии и др.). У девушек отмечаются меноррагии, маточные кровотечения, у рожениц — избыточная потеря крови во время родов.
При III типе и тяжелых случаях I и II типов болезни Виллебранда клиническая картина может напоминать симптомы гемофилии. Появляются частые подкожные геморрагии, болезненные гематомы мягких тканей, кровотечения из мест инъекций. Происходят кровоизлияния в крупные суставы (гемартрозы), длительно некупируемые кровотечения при операциях, травмах, обильные кровотечения из носа, десен, ЖКТ и мочевых путей. Типично формирование грубых посттравматических рубцов.
При тяжелом течении болезни Виллебранда геморрагический синдром манифестирует уже в первые месяцы жизни ребенка. Гемосиндром при болезни Виллебранда протекает с чередованием обострения и почти полного (или полного) исчезновения проявлений, но при яркой выраженности может приводить к тяжелой постгеморрагической анемии.
Диагностика
В распознавании болезни Виллебранда важную роль играет семейный анамнез, клиническая картина и данные лабораторного скрининга сосудисто-тромбоцитарного и плазменного гемостаза. Назначается общий и биохимический анализ крови, коагулограмма с определением уровня тромбоцитов и фибриногена, времени свертывания; ПТИ и АЧТВ, проводятся проба щипка и проба жгута. Из общих обследований рекомендовано определение группы крови, исследование общего анализа мочи, анализа кала на скрытую кровь, УЗИ брюшной полости.
Для подтверждения факта болезни Виллебранда определяют уровень VWF в сыворотке крови и его активность, ристоцетин-кофакторную активность с использованием методов иммуноэлектрофореза и ИФА. При болезни Виллебранда II типа, при нормальном уровне VWF и VIII факторов, информативно исследование фактора активации тромбоцитов (PAF), активности VIII фактора свертывания, агрегации тромбоцитов. Для пациентов с болезнью Виллебранда характерно сочетание сниженного уровня и активности VWF в сыворотке крови, удлинения времени кровотечения и АЧТВ, нарушения адгезивной и агрегационной функции тромбоцитов.
Болезнь Виллебранда требует проведения дифференциальной диагностики с гемофилией, наследственными тромбоцитопатиями. Кроме консультации гематолога и генетика, дополнительно проводятся осмотры отоларинголога, стоматолога, гинеколога, гастроэнтеролога.
Болезнь Виллебранда
Лечение болезни Виллебранда
Регулярного лечения болезни Виллебранда с малосимптомным и умеренно выраженным гемосиндромом не проводится, но у пациентов остается повышенный риск кровотечений. Лечение назначается в случае их возникновения во время родов, при травмах, меноррагиях, гемартрозе, профилактически — до хирургического и стоматологического вмешательства. Цель подобной терапии — обеспечить минимально необходимый уровень дефицитных факторов свертывания крови.
В качестве заместительной терапии показана трансфузия антигемофильной плазмы и криопреципитата (с высоким содержанием VWF) в дозах меньших, чем при гемофилии. При болезни Виллебранда I типа для прекращения кровотечения эффективно назначение десмопрессина. При легких и среднетяжелых формах геморрагий может применяться аминокапроновая кислота, транексамовая кислота. Для остановки кровотечения из раны используется гемостатическая губка, фибриновый клей. При повторяющихся маточных кровотечениях применяются КОК, в отсутствие положительного результата выполняется гистерэктомия — хирургическое удаление матки.
Прогноз и профилактика
В случае адекватного гемостатического лечения болезнь Виллебранда обычно протекает относительно благоприятно. Тяжелое течение болезни Виллебранда может привести к выраженной постгеморрагической анемии, фатальным кровотечениям после родов, серьезных травм и операций, иногда — субарахноидальным кровоизлияниям и геморрагическому инсульту. В целях профилактики болезни Виллебранда необходимо исключить браки между больными (в т. ч., родственниками), при наличии диагноза — исключить прием НПВС, антиагрегантных препаратов, избегать травм, точно выполнять рекомендации врача.
Болезнь Виллебранда — лечение в Москве
Болезнь Виллебранда – это наследственное заболевание крови, характеризующееся нарушением ее свертываемости.
Процесс свертывания крови – гемостаз достаточно сложен и состоит из ряда последовательных стадий. Конечным результатом является образование тромба, который надежно закупоривает место повреждения сосуда.
При болезни Виллебранда нарушается одно из звеньев гемостаза из-за сниженного количества либо полного отсутствия фактора Виллебранда – сложного белка, обеспечивающего фиксацию тромбоцитов между собой и на внутренней стенке сосуда.
Основным проявлением заболевания являются кровотечения различной степени выраженности. В большинстве случаев тяжелые кровотечения возникают при травмах или инвазивных процедурах.
Это наследственное заболевание аутосомно-доминантного типа: для развития данной патологии достаточно передачи дефектного гена от одного из родителей (гена, отвечающего за продукцию фактора Виллебранда).
Распространенность болезни Виллебранда составляет около 120 человек на 1 миллион. Тяжелые формы наблюдаются примерно у 1-5 человек из миллиона.
Лечение консервативное. Терапия состоит во введении препаратов, которые замещают фактор Виллебранда, замедляют растворение кровяных сгустков, увеличивают количество высвобождающегося фактора Виллебранда при кровотечении.
Синонимы русские
Ангиогемофилия, конституциональная тромбопатия фон Виллебранда – Юргенса.
Синонимы английские
Von Willebrand disease, Angiohemophilia, Willebrand-Juergens Disease.
Симптомы
- Образование больших синяков, гематом даже при легких травмах;
- длительные, трудно останавливающиеся кровотечения при порезах и других повреждениях кожных покровов;
- длительные, трудно останавливающиеся кровотечения из носа;
- продолжительное кровотечение из десен после чистки зубов;
- обильные и длительные менструальные кровотечения;
- примесь крови в кале (при кровотечении из желудочно-кишечного тракта);
- примесь крови в моче (при кровотечении из мочеполового тракта).
Общая информация о заболевании
Болезнь Виллебранда – наследственное заболевание, характеризующееся нарушением свертываемости крови.
Процесс свертывания крови запускается при повреждении стенки сосуда. Он проходит ряд стадий, на каждой из которых необходимо присутствие определенных компонентов (факторов свертывания). В итоге образуется тромб (кровяной сгусток), который плотно закупоривает место повреждения, что предотвращает чрезмерную кровопотерю.
При болезни Виллебранда нарушается одно из звеньев образования кровяного сгустка. Это обусловлено генетическим дефектом, в результате которого в крови таких пациентов снижено количество одного из факторов свертывания крови – фактора Виллебранда (или он полностью отсутствует).
Фактор Виллебранда – сложный белок, необходимый для склеивания тромбоцитов между собой и прикрепления их к месту повреждения сосуда. Он вырабатывается в клетках внутренней стенки сосудов (эндотелиальных клетках). Также он препятствует преждевременной инактивации VIII фактора свертывания крови, выступая в роли его переносчика.
Заболевание развивается в случае присутствия дефектного гена, ответственного за синтез фактора Виллебранда, и имеет аутосомно-доминантный тип наследования: при наличии дефектного гена у одного из родителей в 50% случаев эта патология передается будущему потомству. В зависимости от комбинаций дефектных генов выделяют несколько типов болезни Виллебранда, отличающихся по выраженности своих проявлений.
- I тип характеризуется количественным дефицитом фактора Виллебранда легкой или умеренной степени выраженности. Наиболее легкая и распространенная форма. У трех из четырех пациентов с болезнью Виллебранда I тип заболевания.
- При II типе наблюдается качественный дефицит фактора Виллебранда. Его количество в крови может быть нормальным или несколько сниженным, но его функциональная активность будет значительно нарушена. Это объясняется синтезом данного фактора с измененной молекулярной структурой. Этот тип подразделяется на несколько подтипов, каждый из которых имеет свои особенности.
- III тип – наиболее тяжелая форма, которая встречается редко. Характеризуется крайне низким уровнем либо полным отсутствием фактора Виллебранда.
В большинстве случаев (при I типе заболевания) болезнь Виллебранда протекает со склонностью к повышенной кровоточивости. Могут возникать трудноостанавливаемые кровотечения при порезах, ранах, кровотечения из носа, из десен после чистки зубов. Подкожные и внутрисуставные гематомы могут формироваться даже после легких травм. У женщин основной жалобой бывают обильные и длительные менструации.
Прогноз заболевания при I типе обычно благоприятный. Серьезные, угрожающие жизни кровотечения могут возникать при II и III типах.
Кто в группе риска?
- Лица, близкие родственники которых страдают болезнью Виллебранда. Генетическая предрасположенность является основным фактором риска. Если у одного из родителей имеется дефектный ген этого заболевания, то в 50 % случаев патология передается потомству.
Диагностика
Ключевое значение в диагностике имеют лабораторные методы исследования, которые необходимы для выявления дефицита фактора Виллебранда, оценки показателей свертывающей системы крови.
Лабораторные исследования
- Антиген фактора Виллебранда. Метод служит для количественного определения фактора Виллебранда в крови. При I типе заболевания уровень данного показателя снижен. При III типе фактор Виллебранда практически отсутствует, при II типе его уровень может быть снижен незначительно, но нарушена его функциональная активность.
- Агрегация тромбоцитов с ристоцетином в плазме. Данное исследование показывает эффективность действия фактора Виллебранда. Ристоцетин – антибиотик, который стимулирует агрегацию (склеивание) тромбоцитов. При болезни Виллебранда она будет снижена.
- Активированное частичное тромбопластиновое время (АЧТВ). АЧТВ – время, за которое образуется сгусток после добавления в плазму крови специальных реагентов. Этот показатель имеет большое значение для выявления недостатка определенных факторов свертывания. При болезни Виллебранда это время увеличено, что говорит о снижении способности к формированию кровяного сгустка.
- Определение коагулянтной (свертывающей) активности VIII фактора. При болезни Виллебранда она может быть нормальной или сниженной.
- Время кровотечения – интервал от начала кровотечения до его остановки. При болезни Виллебранда увеличено.
- Коагулограмма № 3 (протромбин (по Квику), МНО, фибриноген, АТIII, АЧТВ, D-димер). Комплексный анализ различных звеньев системы гемостаза, оценка которых необходима при любых нарушениях свертывания крови.
- Общий анализ крови. Позволяет количественно оценить основные параметры крови. При болезни Виллебранда количество тромбоцитов находится в пределах нормы, уровень эритроцитов и гемоглобина может быть снижен.
Основное значение в диагностике болезни Виллебранда имеют лабораторные анализы. Инструментальные исследования служат для диагностики ее возможных осложнений: различных кровотечений, кровоизлияний.
- Эзофагогастродуоденоскопия (ЭФГДС). Обследование пищевода, желудка, двенадцатиперстной кишки с помощью эндоскопа. Позволяет выявить изменения в стенках данных органов, обнаружить источник кровотечения (например, язву желудка).
- Ультразвуковое исследование (УЗИ). Позволяет визуализировать внутренние органы и выявить свободную жидкость (кровь) в полостях. Это необходимо для диагностики внутренних кровотечений, которые при болезни Виллебранда бывают особенно интенсивными.
Лечение
Лечение болезни Виллебранда консервативное. Оно направлено на увеличение количества фактора Виллебранда в крови и восстановление параметров свертываемости крови. Применяются следующие группы препаратов:
- препараты, содержащие VIII фактор свертывания крови и фактор Виллебранда – служат для восполнения дефицита фактора Виллебранда и могут использоваться при любых формах заболевания;
- препараты, усиливающие высвобождение запасов фактора Виллебранда из сосудистой стенки – могут быть эффективны при I и некоторых формах II типа заболевания;
- гормональные контрацептивы (эстрогены, содержащиеся в противозачаточных таблетках, способствуют увеличению количества и активности фактора Виллебранда) – могут применяться при длительных менструальных кровотечениях, обусловленных дефицитом фактора Виллебранда;
- антифибринолитические препараты – препараты, которые замедляют разрушение факторов свертывания крови, это помогает сохранить уже сформировавшиеся кровяные сгустки; могут назначаться до и после хирургических манипуляций, удаления зубов и прочих инвазивных процедур.
Профилактика
Болезнь Виллебранда – наследственная патология. Если в семье есть родственники, страдающие ею, при планировании беременности рекомендуется пройти генетическое обследование, оценивающее вероятность передачи дефектного гена будущему потомству.
Рекомендуемые анализы
- Активированное частичное тромбопластиновое время (АЧТВ)
- Время свертывания крови и длительность кровотечения
- Коагулограмма № 3 (протромбин (по Квику), МНО, фибриноген, АТIII, АЧТВ, D-димер)
- Общий анализ крови
Что такое болезнь Виллебранда?
Болезнь Виллебранда – самая частая в мире патология свертывающей системы крови (коагулопатия)! Ее распространённость составляется 1% среди населения мира!
Фактор Виллебранда — это белок с большой молекулярной массой (мультимер), который необходим для слипания тромбоцитов и запуска факторов свертывания (биохимических цепочек) в процессе образования кровяного сгустка.
Без фактора Виллебранда невозможен процесс свертывания крови.
Болезнь Виллебранда – это наследственно заболевание, при котором либо снижено количество данного белка, либо патологически изменена его функция.
Как проявляется болезнь Виллебранда? Симптомы
Если нарушен процесс свертывания крови – это значит присутствуют различного рода кровоточивости:
- Носовые кровотечения;
- Множественные синяки по телу, которые возникают без ударов, без факта травматизации;
- Гематомы при минимальной травматизации или спонтанные, возникающие без ударов;
- Длительное кровотечение при удалении зубов;
- Длительные кровотечения при травмах или операциях;
- У женщин и девушек обильные менструации;
- Длительные кровотечения при малых порезах или из мест инъекций при заборе анализов крови;
- Гемартрозы и межмышечные гематомы;
Болезни Виллебранда существует 3 типа! Почему это важно?
Потому что тяжелые проявления Болезни Виллебранда встречаются при типе 1 (когда снижено количество белка) и 3 (когда он отсутствует).
Но, существует 2 тип болезни Виллебранда, когда в разной степени изменена его функция. Подтипов Виллебранда 4 вида.
Второй тип болезни Виллебранда имеет большую распространенность в России! Это самый часто встречающийся вариант этой болезни в нашей стране.
Зачем это важно знать?
- Эта болезнь наследственная и не всегда человек может критически оценить степень кровоточивости;
- Проявления или тяжесть кровотечений может быть очень разная.
Что это значит?
Это значит, что у ребенка или взрослого могут быть незначительные проявления кровотечений, такие как небольшие носовые кровотечения, или у женщин и девушек обильные менструации к которым они часто привыкают, но болезнь присутствует.
При тяжелых проявления, когда носовые кровотечения могут провожаться по 40 минут и более или присутствует отягощенный семейный анамнез (смерти от кровотечений у бабушек или дедушек) – нужно обратиться к гематологу, который занимается патологией свертывающей системы крови.
Почему важно исключить эту болезнь Виллебранда , если у ребенка имеются проявления кровоточивости?
Потому что наличие данной болезни повышаются риски тяжелых кровотечений при проведении инвазивных исследований, операций или при родах у женщин.
Как заподозрить болезнь Виллебранда? Красные флаги
Строго говоря, сразу сказать, что у ребенка именно болезнь Виллебранда по проявлениям невозможно!
Патологий свертывающей системы крови много и проявления у них часто одинаковые – это разного рода кровотечения.
Красным флагом и поводом для обследования у гематолога – является любое проявление кровоточивости или/ и наличие болезней крови (кровотечений) в семье.
Тут важны нюансы! Если у ребенка возникают носовые кровотечения только при травматизации слизистой (ковыряет в носу) или синяки, которые возникают только после травм (падений) в области коленок или на локтях – такие проявления кровоточивости не считаются патологическими!
Нужно обратиться к гематологу если ребенка беспокоят:
- периодические носовые кровотечения
- спонтанные и даже не продолжительные (15 минут)
- большие синяки, которые возникают сами собой.
Когда нужно ли обследовать детей первого года жизни?
- Если при рождении у малыша возникли кефалогематомы (гематомы на голове) или кровотечения из мест забора анализов крови или пупочной ранки – такого ребенка необходимо обследовать у гематолога.
- Если у ребёнка есть небольшие синяки или кровотечения из носа (при травматизации – туалете носа) – показаний для обследования до 1,5 лет нет.
Почему важен возраст при проведении обследования?
У детей 1-го года жизни факторы свертывания физиологически снижены, а фактор Виллебранда наоборот более высокий, чем у взрослых.
Поэтому чтобы точно быть уверенными, что ребенок не имеет проблем со свертывающей системой крови, если нет тяжелых кровотечений, обследование необходимо проводить после 1,5 лет!
Как поставить диагноз?
Специфические тесты на патологию свертывающей системы крови назначает только гематолог, который занимается гемостазом.
Самостоятельно сдавать тесты в лаборатории рядом с домом не рекомендуется!
Почему не стоит самостоятельно сдавать тесты?
Правильно интерпретировать их может только врач-гематолог.
Данные тесты довольно сложных при проведении и требуют особенно тщательного исполнения. К сожаление немногие лаборатории проводят данные тест качественно!
Фактор Виллебранда – это острофазовый белок (он изменяется при воспалительном процессе), он повышается при воспалении!
Это значит, что после перенесенной простуды и даже легкой вирусной инфекции и особенно короновирусной инфекции, необходимо чтобы прошло 2–3 недели!
Потому что результаты тесто будут ложноотрицательные;
Врач – гематолог с учетом возраста, группы крови и при первичном опросе решает необходимо ли обследование сейчас или нужно проведение тестов спустя определенный срок.
Для того чтобы поставить диагноз и подтвердить или опровергнуть болезни свертывающей системы крови делается скрининговое обследование:
- коагулограмма;
- 2 теста на определение количества и функцию фактора Виллебранда;
- тест агрегации тромбоцитов с 4–5 важными агрегантами (АДФ, коллагеном, ристоцитином и низкими дозами ристоцитина и адрегалином).
Эти тест позволяют исключить не только болезнь Виллебранда, но ряд других болезней свертывающей системы крови.
Но, важно делать их все одновременно в один забор крови!
Самый важный вопрос – лечение болезни Виллебранда!
В России тяжелые формы болезни Виллебранда лечат заместительной терапией.
Это препараты для внутривенного фактора Виллебранда, которые вводят детям и взрослым для купирования кровотечений или которые вводятся постоянно с целью профилактики кровотечений.
В какой дозе вводить эти препараты и в каком режиме решает врач-гематолог.
Если у ребенка обнаружена легкая форма болезни Виллебранда, ему необходимо вводить препарат Виллебранда перед проведением операций или при лечении зубов у стоматолога для предупреждения кровотечения.
Если у ребенка выявлена болезнь Виллебранда – куда обратиться?
Если у ребенка обнаружена болезнь Виллебранда и диагноз поставил врач-гематолог.
Тогда гематолог отправляет ребенка в центр патологии гемостаза (в зависимости от того, где территориально проживает ребенок).
Где ему повторно проводится обследование на патологию свертывающей системы крови, чтобы точно быть уверенными в диагнозе.
При повторном подтверждении диагноза ребенок наблюдается в центре у гематолога.
При легком течении выдается документ на бесплатное получение препарата фактора Виллебранда (ежемесячно), объясняется как его хранить, и когда необходимо вводить, если возникло кровотечение.
При тяжелом течении врач-гематолог подбирает дозу и препарат Виллебранда для каждого ребенка индивидуально и режим введения. И также ребенок получает документ, по которому может получать препарат бесплатно.
В России существует российское общество пациентов с Гемофилии, в которое могут обратиться родители детей не только с гемофилией, но и иными патологиям.
В обществе проходят ежемесячные встречи — школы с врачами — гематологами, обучение по введению препаратов и многое другое.
Резюме
- Болезнь Виллебранда самая частая болезнь среди патологии свертывающей системы крови.
- Она проявляется кровотечениями, синяками и гематомами, и иными кровотечениями при травмах или операциях.
- Ее не всегда легко заподозрить, потому что бывают легкие формы, при которых кровотечения могут быть незначительными, но болезнь присутствует.
- Если в семье есть у кого-то из родных проявления кровоточивости (мамы, бабушки и дедушки), у ребенка есть носовые кровотечения – необходимо обследоваться у гематолога.
- Если в семье брат или сестра больны болезнью Виллебранда, но у других детей нет или есть очень незначительные проявления кровоточивости – обследовать нужно всех.
- Проходить обследование на патологию свертывающей системы крови необходимо сугубо по рекомендации гематолога, который занимается гемостазом.
- Не рекомендуется самостоятельно делать тесты, т. к., интерпретировать правильно их может только врач-гематолог.
- При обнаружении болезни врач-гематолог направляет ребенка в центр патологии гемостаза, где его повторно обследуют и наблюдают при подтверждении диагноза!
- Лечение болезни Виллебранда – это заместительная терапия препаратами фактора Виллебранда.
- Препараты фактора Виллебранда выдаются для детей с такой болезнью в России бесплатно.
- В каком режиме будет вводиться данный препарат, зависит от тяжести болезни и этот вопрос решается врачом – гематологом.
- Болезнь Виллебранда хорошо контролируется препаратами – главное знать, что эта проблема есть у ребенка и таким образом можно избежать тяжелых кровотечений, которые могут повлиять на качество жизни ребенка.
Прием детского гематолога в клинике «Огни Олимпа»
Для постановки или уточнения диагноза вы всегда можете обратиться в нашу клинику к детскому гематологу Марии Устиновой
Записаться на прием можно по телефону +7 (800) 707-54-39
Или через форму
Болезнь Виллебранда
Версия: Клинические рекомендации РФ 2018-2020 (Россия)
Категории МКБ:
Болезнь Виллебранда (D68.0)
Разделы медицины:
Гематология
Общая информация
Краткое описание
НАЦИОНАЛЬНОЕ ГЕМАТОЛОГИЧЕСКОЕ ОБЩЕСТВО
Рекомендации утверждены на IV Конгрессе гематологов России (апрель 2018)
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ по ДИАГНОСТИКЕ И ЛЕЧЕНИЮ БОЛЕЗНИ ВИЛЛЕБРАНДА
Введение
Болезнь Виллебранда (БВ) — наиболее распространенная наследственная коагулопа-тия, обусловленная снижением количества или нарушением функции фактора Виллебран-да (vWF).
БВ – фенотипически гетерогенная коагулопатия с аутосомно-рецессивным или ауто-сомно-доминантным типом наследования. Высокая вариабельность не только клиниче-ских проявлений со значительным количеством легких и малосимптомных форм, но и ла-бораторных показателей (FVIII, RIPA, vWF, vWF:Ag, vWF:СВ) при БВ обусловлена гене-тическими мутациями в гене vWF. Поскольку природа генетических дефектов разнооб-разна, заболевание характеризуется широким клиническим полиморфизмом.
Существует ряд факторов, влияющих на течение БВ, среди которых выделяют: внутренние — генетические мутации в гене vWF; внешние — группа крови пациента, стресс, физические нагрузки, беременность, воспаление.
БВ встречается у 0,5-1% населения, распространенность клинически значимых форм БВ — 1—2 на 10 000 человек; БВ 3 типа встречается с частотой 1:500 000 человек. При-близительно у 70% пациентов с БВ заболевание имеет легкое клиническое течение, у остальных наблюдаются среднетяжелые или тяжелые клинические проявления геморра-гического синдрома [1].
Кодирование по МКБ-10: D68.0 – Болезнь Виллебранда.
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 500 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
Классификация
Комитетом по науке и стандартизации (Scientific and Standardization Committee – SSC) при Международном обществе по проблемам тромбоза и гемостаза (International Society on Thrombosis and Haemostasis – ISTH) в 2012 году пересмотрена и утверждена междуна-родная классификация БВ [2, 3] (табл. 1).
БВ 1 и 3 типа
БВ 1 типа встречается наиболее часто, составляя от 55 до 70% всех диагностирован-ных случаев. При БВ 1 типа количество vWF в определенной степени снижено, но функ-ция каждой молекулы сохранена. БВ 3 типа– наиболее тяжелая форма болезни, так как vWF практически полностью отсутствует. Поскольку одной из функций vWF является связывание с FVIII и его защита от преждевременного протеолиза, для пациентов с БВ 3 типа характерно не только отсутствие vWF, но и очень низкая FVIII:C. БВ типа 3 встреча-ется редко — 1–3% от всех пациентов с БВ.
БВ 2 типа
У пациентов с БВ 2 типа наблюдаются качественные дефекты vWF, которые у боль-шинства пациентов выражаются в непропорциональном снижении vWF:RCo (vWF:CB) или vWF:FVIII по отношению к количеству vWF, определяемому по его антигену (vWF:Ag). Для диагностики и классификации подтипов БВ 2 типа используют анализ структуры мультимеров vWF (с помощью электрофореза в агарозном геле, в котором можно визуализировать мультимеры) (рис.1). Классификация подтипа БВ типа 2 является наиболее сложной задачей, вследствие гетерогенности функциональных и структурных дефектов.
Таблица 1. Классификация болезни Виллебранда
2A тип
У пациентов с БВ 2А типа наблюдаются изолированный дефицит высокомолекуляр-ных мультимеров vWF и сниженная vWF-зависимая адгезия тромбоцитов. Это связано с повышенной чувствительностью к металлопротеиназе ADAMTS-13, которая расщепляет сверхвысокомолекулярные мультимеры vWF, а также с дефектами сборки мультимеров vWF вследствие нарушения димеризации (2А тип, фенотип IID) или мультимеризации (2А тип, фенотипы IIC, IIC Майами и IIE). При фенотипах IIC и IIC Майами БВ 2А типа по-вышается относительная доля протомеров. Более того, уменьшается доля крупных муль-тимеров vWF, поэтому при электрофорезе отсутствуют полосы, соответствующие протео-литическим фрагментам (например, триплетам). При фенотипе IIE БВ 2А типа нарушена триплетная структура мультимеров vWF, что выражается в отсутствии при электрофорезе внешних полос и образовании выраженных внутренних полос [3].
Рисунок 1. Мультимерная структура фактора заболевания в зависимости от типа болезни Виллебранда.
2B тип
БВ 2В типа включает различные варианты качественного дефекта vWF, выражающие-ся в его повышенном сродстве к GPIb тромбоцитов. Вследствие повышенного сродства vWF к GPIb связывание крупных высокомолекулярных мультимеров vWF с тромбоцита-ми происходит более эффективно, поэтому они быстрее подвергаются расщеплению под действием металлопротеиназы ADAMTS-13. Результатом этого является уменьшение ко-личества крупных мультимеров vWF. В редких случаях повышенное сродство vWF к GPIb не сопровождается потерей высокомолекулярных мультимеров vWF, и обнаруживается нормальная триплетная структура мультимеров vWF [4]. БВ типа 2B характеризуется по-вышенной ристоцетин-индуцированной агрегацией тромбоцитов (ristocetin-induced platelet aggregation – RIPA) под действием низких концентраций ристоцетина. У пациентов часто отмечается тромбоцитопения различной степени выраженности, которая может усили-ваться при стрессе или под действием DDAVP.
2M тип
БВ 2М типа включает различные варианты качественного дефекта vWF, выражающи-еся в снижении vWF-зависимой адгезии тромбоцитов без изолированного дефицита высо-комолекулярных мультимеров vWF. Функциональный дефект обусловлен мутациями, в результате которых происходит нарушение связывания vWF с тромбоцитами или субэн-дотелием. Пониженное связывание с тромбоцитами снижает доступность мультимеров vWF для расщепления металлопротеиназой ADAMTS-13, в связи с этим распределение мультимеров vWF по молекулярной массе сохраняется без изменений после их секреции эндотелиальными клетками. У большинства больных БВ 2М типа наблюдается непропор-ционально низкая vWF:RCo относительно vWF:Ag.
БВ 2N типа (Нормандия) был впервые описан в 1990 г. У пациентов с БВ типа 2N имеется дефект vWF в месте связывания с FVIII. В результате этого не может образовать-ся комплекс vWF–FVIII. Данный вариант БВ определяют с помощью теста связывания vWF с FVIII [11]. У многих пациентов с данным вариантом БВ ранее диагностировали ге-мофилию А легкой или умеренной степени тяжести (FVIII:C — 5–22%) [4]. Когда для лече-ния гемофилии А стали применять высокоочищенные концентраты FVIII, не содержащие или содержащие очень небольшое количество vWF, возникла необходимость проведения дифференциальной диагностики. У пациентов с БВ типа 2N при введении высокоочищен-ных концентратов FVIII наблюдается практически нормальное повышение активности FVIII, однако время полужизни FVIII очень мало. Для лечения кровотечений у пациентов с БВ типа Нормандия необходимы концентраты, содержащие как vWF, так и FVIII [3].
Клиническая картина
Cимптомы, течение
Клинические признаки
Основное проявление БВ – геморрагический синдром микроциркуляторно-го/смешанного типов спонтанного или посттравматического характера.
При БВ 1 и 2 типов преобладает микроциркуляторный тип кровоточивости: экхимозы, кровотечения из слизистых (десневые, носовые, луночковые), меноррагии, кровотечения при проведении хирургических вмешательств и инвазивных диагностических процедур.
При типах БВ, характеризующихся выраженным снижением уровня FVIII (2A, 2N, 3), часто наблюдается смешанный (микроциркуляторно-гематомный) тип геморрагического синдрома. БВ 3 типа по своим проявлениям схожа с тяжелой формой гемофилии A ввиду почти полного отсутствия vWF и, как следствие, FVIII. При данном типе заболевания в клинической картине преобладают нарушения опорно-двигательного аппарата в результа-те рецидивирующих кровоизлияний в суставы (гемартрозов), гематомы мягких тканей различной локализации спонтанного характера, забрюшинные гематомы. Несмотря на идентичность клинических проявлений, у пациентов с БВ симптоматика менее выражена, чем у больных гемофилией, и всегда сочетается с кровотечениями по микроциркулятор-ному типу [5].
Жизнеугрожающие кровотечения более характерны для БВ 3 типа. К ним относятся:
- кровотечения/кровоизлияния в центральную нервную систему (ЦНС);
- кровотечения/кровоизлияния в желудочно-кишечный тракт (ЖКТ);
- кровотечения/кровоизлияния в шею/горло;
- забрюшинная гематома.
Диагностика
Диагностика
Диагностика начинается со сбора персонального и семейного анамнеза о наличии геморрагического синдрома: жалоб на легко появляющиеся экхимозы, носовые кровотечения, гематомы в раннем детстве; возникновение спонтанных кровотечений, длительные кровотечения после травм или хирургического вмешательства. Геморрагические проявления при БВ неспецифичны и сходны с проявлениями при других нарушениях гемостаза. Заподозрить БВ возможно при наличии следующих клинических признаков [6]:
- кровотечения из незначительных порезов или ран, которые длятся более 15 мин и/или отсроченно возникают в течение 7 дней после травмы;
- эпизоды длительного или повторного кровотечения после хирургического вмешательства или экстракции зубов, в том числе отсроченного характера в течение первых 7—10 дней;
- спонтанные или посттравматические гематомы мягких тканей, нехарактерные для объема травмы;
- носовые кровотечения, которые длятся более 10 мин, несмотря на физическую компрессию, или требующие медицинского вмешательства;
- наличие крови в кале без видимой причины;
- желудочно-кишечные кровотечения, не объяснимые язвами или портальной гипертензией;
- любые обильные маточные кровотечения, которые длятся более 7—10 дней;
- признаки мезенхимальной дисплазии и ангиодисплазии;
- наличие забрюшинных гематом или гемартрозов в анамнезе;
- развитие геморрагического синдрома при приеме таких препаратов, как ацетилсалициловая кислота, НПВС, клопидогрел, варфарин или гепарин; БВ в семейном анамнезе.
При проведении физикального обследования рекомендуется обращать внимание на наличие кожного геморрагического синдрома различной выраженности в виде множественных экхимозов и гематом мягких тканей [7]. Возможно выявление признаков поражения суставов в виде деформации, отека и локального повышения температуры кожи (острый гемартроз) и/или признаков нарушения подвижности, объема движений суставов, гипотрофии мышц конечности на стороне поражѐнного сустава, нарушение походки (деформирующая артропатия) при БВ 3 типа. При осмотре также могут быть обнаружены кровотечения из слизистых (носовые, десневые, луночковые, меноррагии). Осмотр позволяет определить тяжесть состояния пациента и необходимость проведения специфической заместительной и/или гемостатической терапии.
Лабораторная диагностика
Для уточнения диагноза рекомендуется проведение поэтапного лабораторного коагулологического исследования [8]. Получение максимального количества данных способ-ствует верификации диагноза и исключению приобретенных коагулопатий.
Первым этапом лабораторной диагностики рекомендуется проведение коагулологического скрининга, включающего следующие показатели:
- общий анализ крови с подсчетом количества тромбоцитов по Фонио;
- исследование агрегации тромбоцитов с основными индукторами — ристоцетином, коллагеном, АДФ, тромбином, адреналином;
- определение АЧТВ, ПТИ, ТВ и фибриногена.
Скрининг может быть проведен в городских диагностических центрах пациентам с геморрагическим синдромом.
Для верификации диагноза БВ рекомендуется проведение второго этапа диагностики — специфических коагулологических исследований:
- соотношение vWF:RСo/vWF:Ag (обязательно);
- FVIII:C (обязательно),
- уровень RIPA в двух концентрациях ристомицина (для уточнения типа БВ);
- анализ мультимеров vWF (в неясных случаях).
Специфические тесты могут быть выполнены в специализированных центрах по лечению коагулопатий.
Таблица 2. Лабораторные критерии типов болезни Виллебранда
Критериями установления диагноза БВ являются следующие показатели:
1. Анамнез заболевания, который должен включать 2 геморрагических эпизода, требующих терапии или 3 геморрагических эпизода одной и той же локализации.
2. Отягощенная наследственность — повышенная кровоточивость у родственников 1 степени родства.
3. Лабораторные данные (таблица 2).
Диагноз устанавливается при наличии двух из трех критериев.
Сложность диагностики болезни Виллебранда заключается также в том, что уровень vWF может варьировать в зависимости от различных внешних факторов: травма, воспале-ние, беременность, заместительная гормональная терапия, стресс. Поэтому при подозрении на БВ необходимы повторные лабораторные исследования, даже если при первом исследовании результаты нормальные [9—12].
Для дифференциальной диагностики в некоторых случаях требуется исследование функциональной активности тромбоцитов (ФАТ) методом проточной цитофлуометрии.
Для исключения приобретенного дефицита vWF и с целью пренатальной диагностики рекомендуется исследование мутаций vWF.
Дифференциальный диагноз БВ у взрослых проводят со следующими заболеваниями:
- наследственные тромбоцитопатии;
- гемофилия;
- болезнь Рандю-Ослера;
- геморрагические мезенхимальные дисплазии;
- тромбоцитопении;
- дефицит других факторов свертывания крови (VII, X, XI, XII, XIII).
Если нет возможности провести полноценное двухэтапное коагулологическое иссле-дование, а также в некоторых случаях для контроля проводимой терапии целесообразно выполнение интегральных тестов гемостаза: исследование свойств сгустка крови (тромбодинамика), тромбоэластография, тест генерации тромбина [7, 13—15].
Инструментальная диагностика позволяется визуализировать кровотечения/кровоизлияния различных локализаций, а также выявить осложнения, развившееся вследствие геморрагических проявлений. По показаниям проводятся следующие обследования:
- эзофагогастродуоденоскопия,
- ультразвуковое исследование сустава,
- ультразвуковое исследование органов брюшной полости,
- ультразвуковое исследование мочевыводящих путей,
- ультразвуковое исследование забрюшинного пространства,
- ультразвуковое исследование матки и придатков,
- магнитно-резонансная томография сустава, мягких тканей,
- магнитно-резонансная томография головного мозга,
- рентгенография сустава,
- компьютерная томография органов грудной клетки,
- компьютерная томография головного мозга,
- риноскопия,
- кольпоскопия,
- ректороманоскопия,
- колоноскопия
Для подтверждения наличия геморрагических проявлений (или их последствий) также рекомендуется проведение консультации специалистов. По показаниям возможны консультации:
- травматолога-ортопеда,
- хирурга,
- уролога,
- невролога,
- оториноларинголога,
- стоматолога.
Лечение
Лечение
Цель лечения БВ — повышение концентрации или замещение функционально неполноценных факторов свертывания крови. Лечение может быть профилактическим или по требованию — при кровотечении. Пациентам с БВ регулярное профилактическое лечение назначают реже, чем пациентам с гемофилией. Однако при рецидивирующих кровоизлия-ниях в суставы, желудочно-кишечных и маточных кровотечениях профилактический режим может стать оптимальным методом лечения пациентов с БВ.
Не все пациенты с БВ нуждаются в назначении терапии. Критерием начала лечения при наличии верифицированного диагноза БВ являются следующие показатели:
- возникновение умеренных/тяжелых, спонтанных/посттравматических кровотечений;
- хирургическое вмешательство;
- рецидивирующие кровотечения любой степени тяжести, снижающие качество жизни.
Поскольку БВ является комплексным заболеванием, возникающим в результате различных генетических дефектов и различающимся по степени тяжести, в терапии может использоваться широкий спектр лекарственных препаратов, помимо заместительной терапии плазматическими концентратами FVIII, содержащими vWF. Такие методы включают использование гормонов, антифибринолитических средств и десмопрессина (DDAVP) [16].
Заместительная терапия концентратами FVIII, содержащими vWF
Для лечения и профилактики БВ рекомендовано применение вирусинактивированных концентратов FVIII, содержащих vWF и/или FVIII+vWF с распределением мультимеров, максимально приближенным к таковому в нормальной плазме человека [10].
Предпочтения должны отдаваться препаратам, в которых содержание FVIII не превышает концентрацию vWF, т.к. избыточная активность FVIII по сравнению с активно-стью vWF в крови больных с БВ может привести к развитию тромбозов. При подборе дозы важно учитывать соотношение между vWFR:Co и FVIII:C. Препараты, которые содержат высокомолекулярные мультимеры vWF, обладают более выраженным гемостатическим эффектом. Возможно использование концентратов FVIII, стандартизованных (кон-центрат FVIII+vWF) и не стандартизованных (концентрат FVIII) по vWF.
Применение концентратов FVIII+vWF возможно для проведения терапии в следующих режимах:
- по требованию (для купирования кровотечения);
- в профилактическом режиме (для предотвращения возникновения геморрагического синдрома).
Дозу концентратов плазматического FVIII+vWF, предназначенного для лечения БВ, необходимо рассчитывать по активности фактора, содержащегося в большей концентрации в данном лекарственном препарате (FVIII:C или vWF:RСo).
Восстановление по vWF:RCo у взрослых должно быть приблизительно 1,5–2% при введении 1 МЕ vWF:RCo/кг массы тела. При инфузии 50 МЕ/кг следует ожидать увеличения vWF:RCo в диапазоне 75 – 100 %. Таким образом, доза 40-50 МЕ vWF:RCo/кг массы тела рекомендована пациентам с низкой базовой активностью vWF:RCo. У детей уровень восстановления может быть ниже в силу физиологических особенностей.
Расчет дозы концентратов факторов свертывания крови и продолжительность лечения проводить проводится, исходя из вида кровотечения, базовой активности дефицитных факторов и цели лечения (табл. 3) [16].
Современная терапия БВ базируется на принципе «домашнего лечения»: самостоятельного введения препаратов пациентом на дому при условии обязательного обучения и наблюдения в специализированном медицинском центре. Решение о применении гемоста-тического препарата принимает пациент или его родственники в соответствии с рекомендациями гематолога [2, 5, 10].
Рекомендовано в исключительных случаях при отсутствии специфических гемостати-ческих препаратов применение СЗП, криопреципитата. Однако это не должно являться постоянной практикой.
Профилактическое лечение концентратами факторов свертывания крови FVIII+vWF рекомендовано пациентам с тяжелым клиническим течением БВ (в основном 3 типа) с рецидивирующими кровотечениями из слизистых оболочек или с кровоизлияниями в суставы. Такие кровотечения могут существенно мешать повседневной деятельности и приводить к нарушению функции суставов (артропатии). Артропатия также наблюдается у пациентов с БВ типа 2N, особенно в тех случаях, когда FVIII:C составляет менее 10%, и у пациентов с тяжелой формой БВ типа 1, у которых количество vWF и активность FVIII:C могут быть снижены. Активность vWF:RCo и FVIII:C при профилактической терапии рекомендовано контролировать по ситуации, а также планово 1 раз в год [17].
Таблица 3. Гемостатическая терапия по требованию при различных видах кровотечения
Для экстренного контроля эффективности терапии допустимо использование теста АЧТВ или тромбоэластографии (необходимо получить нормальные или субнормальные значения), однако, данные этих тестов не позволяют дифференцировать значения активности выше 40% – 50%.
Концентраты факторов свертывания крови вводятся внутривенно. Чаще всего используется болюсная инфузия со скоростью, рекомендованной производителем. В редких случаях (при выполнении хирургических вмешательств) возможно применение непрерывной инфузии при наличии подобного опыта. Во всех случаях необходимо сразу использовать достаточную дозу и соблюдать кратность введения препарата. Использование неадекватно низкой дозы и несоблюдение режима введения приводит к снижению эффективности, ухудшению состояния и увеличению расхода препарата. Слишком высокая доза может привести к развитию тромбозов [18].
Таблица 4. Заместительная профилактическая терапия при БВ
Строго рекомендуется использовать очищенные, вирус-инактивированные препараты, изготовленные из донорской плазмы человека (плазматические) концентраты факторов свертывания VIII, содержащие vWF или рекомбинантные vWF.
Частая смена МНН может привести к повышению риска развития ингибитора к факторам, поэтому желательно создать условия для применения пациентом одного наимено-вания в течение длительного времени (на протяжении многих лет). При этом предпочтение отдается тому препарату, который лучше всего переносится пациентом, имеет лучшие фармакокинетические индивидуальные показатели и наиболее удобен в использовании, исходя из конкретных условий. Смена МНН у конкретного пациента при отсутствии заре-гистрированных нежелательных явлений на введение используемого препарата и удовлетворительном клиническом ответе на терапию нежелательна и возможна после 100 экспозиционных дней введения концентратов факторов свертывания крови.
Имеющиеся индивидуальные колебания фармакокинетических параметров у каждого пациента требуют персонифицированной оценки фармакокинетической кривой. В случае если у пациента такой анализ проведен, расчет дозы и кратности введения должен прово-диться специалистом с учетом имеющихся данных.
Учитывая вариабельность фармакокинетических показателей у каждого конкретного пациента, заместительная терапия требует клинического и, при необходимости, лабораторного контроля. Клинический контроль должен проводиться гематологом при обращении пациента, родителями и самим пациентом постоянно. В основе клинического контроля лежит оценка динамики геморрагических проявлений и ее сопоставление с проводимой заместительной терапией. Лабораторный контроль включает определение активности дефицитных факторов в крови, тестов восстановления факторов и оценку фармакокинетической кривой (с расчетом периодов полувыведения факторов) [19].
Для оценки результативности проведения гемостатической терапии возможно проведение интегральных тестов: тест генерации тромбина, тромбодинамика в динамическом наблюдении.
Оперативное лечение
У пациентов с БВ хирургическое вмешательство может потребоваться для лечения как проявлений заболевания, так и не связанных с БВ заболеваний. Перед любым хирургическим вмешательством рекомендована консультация гематолога.
Желательно, чтобы хирургическое вмешательство проводилось специалистами, имеющими опыт лечения больных с БВ, в клинике с наличием коагулологической лаборатории и возможностью определения активности vWF и FVIII. Оперативное лечение лучше проводить в специализированном стационаре. Анестезиолог должен иметь опыт лечения пациентов с нарушениями свертываемости крови.
Любое оперативное вмешательство или проведение инвазивной процедуры рекомендовано проводить на фоне заместительной терапии концентратами факторов свертывания крови [2]. Цель гемостатической терапии при хирургическом лечении является достиже-ние уровня FVIII:C > 50%. Ориентировочные дозы и режимы введения препаратов представлены в таблице 3. Нагрузочная доза концентратов факторов составляет 50-60 МЕ/кг массы тела пациента, поддерживающая доза обычно ниже – 25-40 МЕ/кг массы тела пациента каждые 12-24 часа. Через 24-48 часов концентрат вводится в режиме раз в день или через день в течение послеоперационной недели.
При необходимости возможно дополнительное назначение ингибиторов фибринолиза (транексамовой кислоты) в дозе 10 мг/кг в/в за 30 минут до операции или 20-25 мг/кг перорально за 2 часа до операции. В течение послеоперационной недели транексамовую кислоту назначают каждые 6-8 часов.
Необходим строгий мониторинг коагулограммы, активности факторов свертывания крови и скрининг на наличие ингибитора к ним. Обязателен контроль прокоагулянтной активности в послеоперационном периоде в течение 7-10 дней с определением активности vWF (по возможности) и FVIII:C, максимальный уровень FVIII:C не должен превышать 160% в связи с риском тромбоэмболических осложнений [19].
При необходимости проведения инвазивных диагностических процедур, таких как люмбальная пункция, пункция артерии, эндоскопическое исследование с биопсией – ведение пациента такое же, как при хирургическом лечении. В случае, если у пациентов с тяжелым течением БВ не удается достичь контроля гемостаза введением концентрата FVIII+vWF (или FVIII, содержащим vWF) возможно проведение трансфузии тромбоконцентрата или СЗП.
Рутинная профилактика тромбозов у пациентов с БВ при хирургическом вмешательстве не рекомендуется [18]. Она может быть проведена при наличие высокого риска тромбообразования больным, получающим высокие дозы концентрата FVIII+vWF, с учетом сопутствующей патологии.
Поскольку БВ является комплексным заболеванием, возникающим в результате раз-личных генетических дефектов и имеющим различную степень тяжести, при терапии может использоваться широкий спектр лекарственных препаратов помимо заместительной терапии плазматическими концентратами FVIII, содержащими vWF, в том числе десмопрессин, гормональные препараты, антифибринолитические средства [15].
Десмопрессин
При легких формах клинического течения БВ возможно назначение десмопрессина в качестве первой линии терапии, однако в случае слабого ответа на лечение или наличии противопоказаний к его назначению, препаратом выбора является концентрат FVIII, содержащий vWF [10, 18, 26].
DDAVP — синтетический аналог вазопрессина (антидиуретического гормона) с модификациями, направленными на снижение прессорной (вызывающей повышение артериального давления) активности вазопрессина. DDAVP вызывает высвобождение vWF и FVIII из эндотелиальных клеток и тем самым увеличивает концентрацию vWF и актив-ность FVIII у здоровых лиц, у больных с легкой или умеренной формой клинического течения БВ и у больных с легкой формой гемофилии А.
Показаниями к назначению десмопрессина являются легкие формы клинического течения БВ 1 и 2 типов (кроме 2В). При БВ типа 3 отсутствует vWF, который мог бы высвободиться в ответ на DDAVP, а при более тяжелых клинических формах БВ 2 типа качественный дефект фактора не может быть компенсирован дополнительным высвобождением дефектных молекул vWF.
Поскольку ответ на DDAVP может различаться, пациенту следует ввести пробную дозу препарата при отсутствии кровотечения. Препарат вводится в терапевтической дозе с последующим определением FVIII:C через 30 мин (если препарат вводился в/в) и через 60 мин (если препарат вводился п/к). Критерием эффективности является увеличение прокоагулянтной активности FVIII > 50%. Если у пациента наблюдается ожидаемое повышение концентрации vWF, в будущем при кровотечениях у этого пациента можно использовать DDAVP [5].
С терапевтической целью DDAVP вводится в/в медленно капельно в дозе 0,3 мкг/кг, в 50 мл физиологического раствора в течение 30 минут. Инъекции повторяют через 12 – 24ч, однако после 3 – 4 введения лечебный эффект снижается. Повторное лечение проводится через 7-10 дней. Препарат (неразведенный) может назначаться в виде подкожных инъекций или интраназально в виде спрея.
Повторное введение DDAVP в течение 48 ч вызывает истощение запасов vWF и мо-жет привести к тахифилаксии (снижению ответа на лечение), отсутствию адекватного ответа при последующем назначении этого препарата. При необходимости длительного лечения рекомендован переход на использование концентратов FVIII, содержащих vWF [20].
При назначении DDAVP необходимо помнить о связанных с препаратом нежелательных явлениях:
- транзиторная тахикардия;
- головная боль (обычно выражена умеренно);
- гипонатриемия
- задержка жидкости (вследствие антидиуретического эффекта DDAVP).
DDAVP следует применять с осторожностью у пациентов, имеющих в анамнезе артериальную гипертензию, бронхиальную астму, тиреотоксикоз, хронический нефрит. Абсолютными противопоказаниями к назначению DDAVP являются:
- прогрессирующий атеросклероз;
- сердечная недостаточность;
- эпилепсия;
- беременность.
В РФ в настоящее время нет зарегистрированных препаратов DDAVP для лечения БВ.
Гормональная терапия
При умеренно выраженных меноррагиях возможно назначение заместительной гор-мональной терапии: оральных контрацептивов по стандартным гинекологическим схемам, содержащих эстроген и прогестерон, влагалищных колец или внутриматочных спиралей, высвобождающих эти гормоны. Заместительную гормональную терапию назначают после исключения тромбофилии. При введении эстрогенов повышаются FVIII:C и vWF:RCo в плазме.
Гормоны можно назначать длительно для уменьшения выраженности менструальных выделений. Несмотря на необходимость дополнительного изучения данного вопроса, клинические данные указывают на то, что введение эстрогенов может использоваться для остановки тяжелых маточных кровотечений. Гормоны можно назначать длительно для уменьшения продолжительности и обильности менструальных выделений.
В перименопаузе при патологии эндометрия и наличии маточных кровотечений возможно проведение абляции эндометрия [20].
Антифибринолитические средства
Рекомендовано назначение ингибиторов фибринолиза (транексамовой кислоты) для предотвращения лизиса образовавших сгустков. Ингибиторы фибринолиза связываются с активными участками плазминогена, препятствуют его взаимодействию с фибрином и проникновению в формирующийся тромб. Антифибринолитические средства часто применяют (местно или системно) для купирования кровотечений из слизистых полости рта, носовых кровотечений, кровотечений после удаления зубов и меноррагий. Антифибринолитические средства можно комбинировать с DDAVP или концентратами факторов свертывания крови [2, 10].
Иное лечение
При проведении оперативных вмешательств, особенно на паренхиматозных органах, при экстракции зубов, лечении ран, носовых кровотечениях возможно использование местных гемостатических препаратов. Данные препараты применяются совместно с заместительной терапией и призваны оптимизировать гемостатический эффект.
Проведение локальных гемостатических процедур, таких как электрокоагуляция, лазерная фотокоагуляция, склеротерапия, ангиография с эмболизацией не всегда эффективно рекомендовано при выявлении ангиодисплазии [16, 19].
Рецидивирующие желудочно-кишечные кровотечения без язвенного анамнеза могут быть обусловлены синдромом Heyde, при котором имеется сочетанная патология: аортальный стеноз, ангиодисплазия и желудочно-кишечные кровотечения. Причиной кровоточивости является оседание крупных мультимеров vWF на поврежденных аортальных клапанах в зоне измененного кровотока и постоянной повышенной нагрузки. Хирургическая коррекция аортальных клапанов приводит к нормализации кровотока, сохранению мультимерной композиции vWF и купированию кровотечений. Данная терапия должна проводиться в дополнение к профилактическому лечению концентратами факторов с воз-можной комбинацией с антифибринолитическими препаратами. Лечение пациентов проводится совместно с гастроэнтерологом и назначением противоязвенной терапии.
Стоматологическая помощь.
Пациентам с БВ рекомендовано проводить плановые стоматологические осмотры проводить не менее 2 раз в год.
Обычные осмотры стоматолога и чистка зубов могут проводиться без заместительной терапии факторами. Однако необходимо иметь в свободном доступе гемостатические препараты (концентраты факторов свертывания, DDAVP, антифибринолитические препараты). Для пациентов с БВ важно соблюдение гигиены полости рта, что помогает предотвратить развитие пародонтоза и кариеса. Для чистки зубов необходимо использовать мягкую зубную щетку.
Проведение местной анестезии у пациентов с тяжелой формой БВ (тип3) рекомендуется только после введения концентрата FVIII+vWF. При легких формах заболевания введение концентратов факторов свертывания не является обязательным, у этой группы пациентов может быть использована терапия DDAVP [10, 20].
При оказании стоматологической помощи важно тесное взаимодействие хирурга-стоматолога и врача гематолога. Удаление зуба или хирургические процедуры должны выполняться под строгим контролем гемостаза и после консультации гематолога.
При проведении стоматологических процедур возможно применение транексамовой или других антифибринолитических препаратов с целью уменьшения необходимости в заместительной терапии концентратом фактора. Возможно использование местных гемостатических препаратов после удаления зубов. При обширных стоматологических процедурах (наложение швов, множественная экстракция зубов) может понадобиться госпитализация пациента в стационар.
Вакцинация
Пациенты с БВ могут быть вакцинированы. Особенно важно проведение вакцинации от гепатита В. При вакцинации предпочтение отдается оральному или подкожному введению препарата, по сравнению с внутримышечным или внутрикожным. Если для данной вакцины доступен только внутримышечный путь введения, необходима заместительная терапия для предотвращения развития гематомы. В этом случае необходимо проводить заместительную накануне вакцинации. В день вакцинации введение препарата не рекомендуется. Нельзя проводить вакцинацию во время кровотечения [19].
Диспансерное наблюдение
Целесообразно проведение диспансеризации пациентов 1 раз в год в специализированном центре, если центр располагает достаточной клинико-лабораторной базой. Рекомендовано проводить осмотр пациентов гематологом, ортопедом и стоматологом не менее 2-х раз в год; остальными специалистами — по необходимости [19].
Диспансерное наблюдение за пациентами с БВ должно включать:
- обязателен динамический мониторинг состояния пациента с оценкой наличия нежелательных явлений при проведении заместительной терапии: появление ингибиторов к факторам свертывания крови, индивидуальная непереносимость препарата, вирусная контаминация,
- оценку изменений психологического или социального статуса пациента,
- оценку состояния периферической венозной системы;
- лечение осложнений БВ: коррекция дефицита железа, ингибиторов;
- выявление и лечение сопутствующих заболеваний, особенно заболеваний зубов, полости рта, ЖКТ, ЛОР-органов, органов мочевыделительной и половой систем, патологии сердечно-сосудистой системы и др.
Ключевыми аспектами оценки улучшения состояния здоровья и качества жизни пациентов с БВ являются: предотвращение развития геморрагического синдрома, регресс или остановка прогрессирования костно-суставных и мышечных дегенеративных изменений, отсутствие спонтанных кровоизлияний [17].
Ведение пациенток с БВ во время беременности и родов
При лечении беременных женщин с БВ рекомендовано знать тип БВ, а также изме-рить FVIII:C и vWF:RCo в плазме крови пациентки. При легких и среднетяжелых клинических формах течения БВ (тип 1, тип 2) концентрация vWF в плазме крови обычно возрастает к третьему триместру беременности, в некоторых случаях до нормальных значений, и на этом этапе зачастую отсутствует необходимость проведения гемостатической терапии. В первых двух триместрах беременности концентрация vWF повышается незначительно, что увеличивает риск самопроизвольного аборта со значительной кровопотерей.
При тяжелых клинических формах течения БВ активность vWF во время беременно-сти возрастает недостаточно. При необходимости гемостатической терапии при этих типах БВ следует использовать концентраты FVIII, содержащие vWF. Доза концентрата определяется в зависимости от уровня фактора VIII у пациентки, определенного в 28 – 30 недель беременности [21].
При соответствующей профилактике женщины с БВ могут рожать самостоятельно, с проведением эпидуральной анестезии, если FVIII:C составляет не менее 40%.
Выбор сроков и метода родоразрешения по стандартным акушерским показаниям. В большинстве случаев беременность и роды у пациенток с БВ протекают без осложнений и даже оказывают благоприятное воздействие на клиническое течение заболевания. Оперативное родоразрешение путем кесарева сечения можно проводить при FVIII:C не менее 50%.
Если ожидается рождение ребенка с БВ при решении вопроса о способе родоразрешения (вагинальное или оперативное), рекомендовано выбрать наиболее атравматичный способ. Вакуумэкстракция является опасной и не должна проводиться в отношении пло-дов, у которых подозревается БВ [22].
У женщин с БВ повышен риск первичного и вторичного послеродового кровотечения, поскольку повышенная концентрация vWF в плазме крови снижается сразу же после родов. Риск более высок у женщин с БВ 2 типа по сравнению с женщинами с БВ 1 типа. Выписка пациенток из стационара должна производиться не ранее седьмых суток после родов (самопроизвольных) и не ранее десятых суток после оперативного родоразрешения.
У всех женщин с БВ целесообразно в послеродовом периоде в течение 2—3 недель проводить лабораторный контроль с определением активности vWF и FVIII [23].
БВ у новорожденных
После родов рекомендуется отобрать образец пуповинной крови в пробирку с цитратом натрия для определения активности факторов свертывания крови. При оценке результатов необходимо учитывать возрастные особенности. До момента диагностики у новорожденных с ожидаемой БВ желательно воздержаться от венепункций (только для диагностики БВ), отбора образцов капиллярной крови и других инвазивных манипуляций.
Риск наследования болезни Виллебранда составляет 50% независимо от пола плода. Поскольку БВ в большинстве случаев наследуется по аутосомно-доминантному типу, заболевание могут наследовать дети обоих полов. Тем не менее, дородовую диагностику БВ обычно не проводят, поскольку риск развития кровотечений у новорожденных в большинстве случаев невелик.
Тяжелую клиническую форму БВ (3 тип) можно диагностировать сразу же после рождения по образцу пуповинной крови, однако более клинически легкие формы БВ диагностировать у новорожденного практически невозможно, поскольку после рождения концентрация vWF значительно повышается. Нормальный результат теста может маскировать легкую форму БВ. Поэтому обследование ребенка следует отложить на несколько месяцев [24].
Проведение лабораторных исследований
Лабораторные анализы лежат в основе диагностики и контроля у пациентов с БВ. Требования к условиям и технике отбора образцов и выполнения исследований не отличаются от стандартных. Важным аспектом лабораторных исследований является участие в системе контроля качества. При диагностике БВ оптимально участвовать не только в государственной, но и в международной системе контроля качества лабораторных исследований, охватывающей основные коагулологические параметры.
Нежелательная медикаментозная терапия.
Пациентам с БВ нежелательно применение препаратов, ухудшающих функцию тромбоцитов или свертывания крови. Применение таких препаратов может привести к развитию тяжелых кровотечений, которые не контролируются введением концентратов факторов свертывания крови. Однако развившийся тромбоз может потребовать применения антикоагулянтов. Предпочтение надо отдавать препаратам кратковременного действия. Каждый раз необходимо анализировать соотношение пользы и риска от применения антикоагулянтов и антиагрегантов.
Особенности ведения пациентов с БВ
Гарантированное бесперебойное обеспечение концентратами FVIII+vWF/FVIII у па-циентов с БВ, обучение применению этих препаратов членов семьи больных БВ является приоритетом в организации помощи пациентам с БВ.
При лечении кровотечений необходимо придерживаться следующих принципов:
1. Для остановки кровотечений необходимо сразу применять эффективные дозы препаратов. Терапия недостаточными дозами не позволит остановить кровотечение, приведет к потере времени, нарастанию геморрагического синдрома и необоснованному расходу дорогостоящих препаратов.
2. При проведении домашнего лечения выбор препарата пациентом должен основываться на рекомендациях лечащего врача и быть обоснованным в соответствии с клинической ситуацией.
3. Гемостатическую терапию специфическим препаратами (концентратами факторов свертывания крови) необходимо начинать как можно раньше (в максимально сжатые сроки настолько насколько это возможно, желательно в течение первых 2-х ча-сов после получения травмы или появления первых субъективных или объективных признаков кровоизлияния/кровотечения), поэтому основанием для начала те-рапии могут быть субъективные ощущения пациента или факт травмы. Необходимо стремиться остановить кровотечение или кровоизлияние до развития значимых клинических проявлений. При наличии травмы пациент должен быть осмотрен гематологом в обязательном порядке.
4. Лечение легких и средних кровотечений должно проводиться на дому пациентом или его родственниками в соответствии с рекомендациями гематолога. При развитии тяжелого кровотечения терапия должна быть начата как можно раньше (на дому) и продолжена под наблюдением гематолога стационарно или амбулаторно.
5. Пациенты не должны использовать препараты, нарушающие функцию тромбоци-тов и угнетающие свертывание крови, особенно ацетилсалициловую кислоту и др. НПВП (за исключением некоторых ЦОГ-2: кеторолака, нимесулида, ибупрофена, целекоксиб, парекоксиб и др.).
6. Следует избегать внутримышечных инъекций и пункции артерий.
7. Следует поощрять регулярные занятия физическими упражнениями, способствующими развитию мускулатуры, защите суставов и улучшению физического состояния (например, лечебная гимнастика, плавание, терренкур).
8. Пациенты должны избегать ситуаций, связанных с высоким риском травм, в том числе занятия контактными видами единоборств, игр с тяжелым мячом, занятий на спортивных снарядах, и т.д.
Обучение пациентов и членов их семей.
Обучение пациентов и членов их семей – необходимое условие обеспечения адекватной помощи больным БВ. Обучение начинается сразу после установления диагноза и проводится на постоянной основе врачами и медицинскими сестрами центра, в котором наблюдается пациент. Обучение проводиться индивидуально при посещении центра и в рамках пациентской школы.
Основные направления обучения пациента и членов его семьи:
- что такое БВ,
- особенности детей, страдающих БВ,
- навыки оценки состояния ребенка,
- навыки оценки симптомов,
- характера и тяжести кровотечения,
- хранение и использование концентратов факторов свертывания крови, п
- оказания и дозы заместительной терапии,
- навыки проведения инфузии в домашних условиях,
- уход за венами,
- применение других гемостатических препаратов,
- физическая активность,
- психологическая и социальная адаптация,
- профессиональная ориентация,
- юридические аспекты.
Помимо врачей и медсестер к обучению пациентов и членов их семей необходимо привлекать психологов, юристов и членов общественных организаций, представляющих интересы больных с нарушениями свертывания крови.
Алгоритм ведения пациентов с БВ
Медицинская реабилитация
Реабилитация
При БВ 3 типа возможно поражение опорно-двигательного аппарата, существенно лимитирующего социальную адаптированность пациентов. Пациентам с поражением опорно-двигательного аппарата рекомендовано проведение функциональной реабилитации, санаторно-курортного лечения в санаториях ортопедического профиля [2, 17, 19].
План реабилитационных мероприятий должен разрабатываться совместно специалистами по восстановительной медицине, курортологии и гематологами, имеющими опыт лечения пациентов с нарушениями свертывания крови. Лечение можно проводить в санаторно-курортных организациях в климатической зоне проживания пациента, а также на бальнеологических курортах.
У пациентов с БВ целесообразно проведение школ психологической адаптации для пациентов с гемофилией.
Информация
Источники и литература
-
Клинические рекомендации Национального гематологического общества
- 1. Руководство по гематологии в 3 томах / Под ред. А. И. Воробьева. — М.: Нью-диамед, 2005.
2. Laffan MA, Lester W, O’Donnell JS et al. The diagnosis and management of von Wil-lebrand disease: a United Kingdom Haemophilia Centre Doctors Organization guideline approved by the British Committee for Standards in Haematology. Br J Haematol 2014; 167:453—465.
3. Sadler JE, Budde U, Eikenboom JC et al. Update on the pathophysiology and classifica-tion of von Willebrand disease: a report of the subcommittee on von Willebrand factor. J Thromb Haemost 2006; 4:2103—2114. 4. Burtis CA, Ashwood ER, Bruns DE (eds). Tietz fundamentals of clinical chemistry. 6th ed. St. Louis: Saunders Elsevier; 2007.
5. Основы клинической гемостазиологии и гемореологии: монография / Под ред. И. Л. Давыдкина, А. П. Момота, Н. И. Зозули, Е. В. Ройтмана. — Самара: ООО ИПК «Самарская Губерния», 2017.
6. Federici AB, Bucciarelli P, Castaman G et al. The bleeding score predicts clinical out-comes and replacement therapy in adults with von Willebrand disease. Blood 2014; 23:4037—4044.
7. De Wee EM, Frank WG, Leebeek FWG et al. Diagnosis and Management of Von Wil-lebrand Disease in The Netherlands. Semin Thromb Hemost 2011; 37: 480—448.
8. Budde U, Pieconka A, Will K et al. Laboratory testing for von Willebrand disease: con-tribution of multimer analysis to diagnosis and classification. Semin Thromb Hemost 2006; 32:515—521.
9. Момот А. П. Принципы и алгоритмы клинико-лабораторной диагностики. — СПб: ФормаТ, 2006.
10. Castaman G, Linari S. Diagnosis and Treatment of von Willebrand Disease and Rare Bleeding Disorders. J Clin Med 2017; 6:45.
11. Lillicrap D. Von Willebrand disease: advances in pathogenetic understanding, diagno-sis, and therapy. Blood 2013; 122:3735—3740.
12. Quiroga T, Goycoolea M, Belmont S et al. Quantitative impact of using different crite-ria for the laboratory diagnosis of type 1 VWD. J Thromb Haemost 2014; 12: 1238—1243.
13. Баркаган З. С., Момот А. П. Диагностика и контролируемая терапия нарушений гемостаза. — М.: Ньюдиамид, 2001.
14. Favaloro EJ, Bonar RA, Meiring M et al. Evaluating errors in the laboratory identifica-tion of von Willebrand disease in the real world. Thromb Res 2014; 134: 393—40310
15. Tosetto A, Castaman G, Plug I et al. Prospective evaluation of the clinical utility of quantitative bleeding severity assessment in patients referred for hemostatic evaluation. J Thromb Haemost 2011; 9:1143—1148.
16. Brown DL. Congenital bleeding disorders. Curr Probl Pediatr Health Care 2005; 35:38—62.
17. Abshire TC. Prophylaxis and von Willebrand’s disease (VWD). Thromb Res 2006; 118:S3—S7. 18. Van Schie MC, Wieberdink RG, Koudstaal PJ et al. Genetic determinants of von Wil-lebrand factor plasma levels and the risk of stroke: the Rotterdam Study. J Thromb Haemost 2012; 10:550—556.
19. Lassila R, Holme PA, Landorph A et al. Nordic Haemophilia Council’s practical guide-lines on diagnosis and management of von Willebrand disease. Semin Thromb Hemost 2011; 37:495—502.
20. Mannucci PM. Treatment of von Willebrand’s disease. N Engl J Med 2004; 351:683—694.
21. Paul LF, Giangrande PLF. Pregnancy in women with inherited bleeding disorders. World Federation of Haemophilia. Treatment of Hemophilia 2003; 29:9.
22. Caleizi C, Tsakiris DA, Behringer H et al. Two consecutive pregnancies and deliveries in patients with von Willebrand disease type 3. Haemophilia 1998; 4:845—849.
23. Scharrer I. Women with von Willebrand disease. Haemostasiologie 2004; 24:44— 49.
24. Шабалов Н. П. Гемостаз в динамике первой недели жизни как отражение меха-низмов адаптации к внеутробной жизни новорожденных. Педиатрия 2000; 3:84—91.
- 1. Руководство по гематологии в 3 томах / Под ред. А. И. Воробьева. — М.: Нью-диамед, 2005.
Информация
Коллектив авторов под руководством академика В.Г. Савченко
Зозуля Н.И.1, Кумскова М.А.1, Лихачева Е.А.1, Свирин П.В.2
Андреева Т.А.3, Васильев С.А.1, Давыдкин И.Л.4, Мамаев А.Н.5, Момот А.П.5, Петров В.Ю.2, Солдатенков В.Е.6
1ФГБУ «Национальный медицинский исследовательский центр гематологии» Минздрава России, г. Москва.
2ГБУЗ Морозовской Детской городской клинической больницы ДЗМ г. Москвы
3ГБУЗ «Городская поликлиника №37», г. Санкт-Петербург
4Самарский государственный медицинский университет, г. Самара
5Алтайский филиал ФГБУ «Национальный медицинский исследовательский центр гематологии» Минздрава России, г. Барнаул
6ФГБУ «Российский научно-исследовательский институт гематологии и трансфузиологии Федерального медико-биологического агентства» г. Санкт-Петербург
Рекомендации обсуждены на заседании Проблемной комиссии по гематологии (март 2018).
Список сокращений
ADAMTS-13 — металлопротеиназа
АКК — ϵ- аминокапроновая кислота
АЧТВ — активированное частичное тромбопластиновое время
БВ – болезнь Виллебранда
GPIbα — рецептор на мембране тромбоцитов
DDAVP – десмопрессин (1-диамино-8-D- аргинин вазопрессин)
МЕ — Международная Единица, соответствующая современным стандартам ВОЗ для пре-паратов фактора VIII
ЖКТ — желудочно-кишечный тракт
КТ — компьютерная томография
МКБ-10 – международная классификация болезней 10
МНН – международное непатентованное наименование
МРТ — магнитно-резонансная томография
НПВП — нестероидные противовоспалительные препараты
ПВ — протромбиновое время
ТВ — тромбиновое время
СЗП – свежезамороженная плазма
СРБ – С-реактивный белок
ФАТ – функциональная активность тромбоцитов
FVIII — фактор свертывания крови VIII
FVIII:C – прокоагулянтная активность фактора VIII
FIX — фактор свертывания крови IX
FXI — фактор свертывания крови XI
FXII — фактор свертывания крови XII
vWF- фактор Виллебранда
vWF:RCo – ристоцетин-кофакторная активность
vWF:Ag– антиген фактора Виллебранда
vWF:AgII – антиген II фактора Виллебранда
vWF:CB – коллагенсвязывающая активность
vWF:FVIIIB — фактор Виллебранда фактор VIII связывающий тест
PFA – анализатор функции тромбоцитов (platelet function analyzer)
RIPA- агрегация тромбоцитов, индуцированная ристоцетином
ЦНС — центральная нервная система
Информация для пациентов
Центры по лечению пациентов с БВ:
ФГБУ «НМИЦ гематологии» Минздрава России, отдел коагулопатий. Новый Зыковский проезд, д. 4, г. Москва, 125167. Тел +7 (495) 612 29 12.
ГБУЗ Морозовская ДГКБ ДЗМ, г. Москва, гематологическое отделение. 4-ый Добрынин-ский пер., д. 1/9, г. Москва, 119049. Тел. +7 (499) 236 15 87.
Городской центр по лечению гемофилии СПб. ГБУЗ «Городская поликлиника № 37». Го-роховая ул., д. 6, г. Санкт-Петербург, 191186. Тел. +7 (812) 315 48 71.
НИИ гематологии и трансфузиологии. 2-ая Советская ул., д. 16, г. Санкт-Петербург, 191186. Тел. +7 (812) 274 56 50.
ФГБУ Кировский научно-исследовательский институт гематологии и переливания крови. Красноармейская ул., д. 72, г. Киров, 610027. Тел. +7 (8332) 67 9197
Алтайский филиал ФГБУ «НМИЦ гематологии» Минздрава России. Краевой центр пато-логии гемостаза. Ляпидевского ул., д. 1, г. Барнаул, 656024. Тел. +7 (3852) 68 98 80.
ИНФОРМИРОВАННОЕ СОГЛАСИЕ БОЛЬНОГО НА ПРОВЕДЕНИЕ ПРОФИ-ЛАКТИЧЕСКОГО ЛЕЧЕНИЯ КОНЦЕНТРАТАМИ ФАКТОРОВ СВЕРТЫВАНИЯ КРОВИ
я, ____________________________________________________________________
Я согласен, что мое участие в программе профилактического лечения накладывает на ме-ня следующие обязанности:
Проходить все необходимые лабораторные обследования.
Профилактическое лечение проводить строго по рекомендации врача.
Ежемесячно заполнять и сдавать протоколы внутривенного введения факторов свертыва-ния крови.
В случае наступления осложнений или отсутствия клинического эффекта немедленно об-ращаться
в_*___________________________________________________________________________
В случае невыполнения моих обязанностей, врачебных рекомендаций или обследований мое участие в программе профилактического лечения будет прекращено.
« »_______________ г.
(подпись)
* Название медицинской организации, ее адрес и телефон.
ДОБРОВОЛЬНОЕ ИНФОРМИРОВАННОЕ СОГЛАСИЕ РОДИТЕЛЕЙ (ЗАКОН-НЫХ ПРЕДСТАВИТЕЛЕЙ) РЕБЕНКА НА ПРОВЕДЕНИЕ ПРОФИЛАКТИЧЕ-СКОГО ЛЕЧЕНИЯ КОНЦЕНТРАТАМИ ФАКТОРОВ СВЕРТЫВАНИЯ КРОВИ
я,____________________________________________________________________ ,
(Ф.И.О. полностью, степень родства или статус)
согласен на участие моего ребенка
в программе профилактического лечения концентратами факторов свертывания крови. О возможных побочных реакциях и результатах лечения предупрежден (а). О необходимо-сти соблюдать график наблюдения и лабораторных обследований предупрежден (а).
Я имею возможность вводить этот препарат по месту жительства и ознакомлен (а) с пра-вилами его введения. Я информирован (а) о необходимости:
Своевременно проходить все необходимые лабораторные обследования.
Профилактическое лечение проводить строго по рекомендации врача.
Ежемесячно заполнять и сдавать протоколы внутривенного введения факторов свертыва-ния крови.
В случае наступления осложнений или отсутствия клинического эффекта немедленно об-ращаться
В___________________________________________________________________________ *
Я информирован (а), что в случае невыполнения этих требований имеется значительный риск развития у моего ребенка тяжелых осложнений.
«__ »________________ г.
(подпись)
* Название медицинской организации, ее адрес и телефон.
Протокол гемостатической терапии концентратами факторов свертывания крови за ________________ 200__ года
Ф.И.О. больного_____________________________________________________ Вес_______(кг)
Дата рождения________Тел.____________ Диагноз_______________________
Расчет дозы концентрата, необходимой для введения:
Острые гемартрозы: 1 сустав — 20 МЕкг массы тела
2 и более суставов — 30 МЕкг массы тела
Гематомы небольших размеров: 20 МЕкг массы тела
Забрюшинные гематомы: 40 МЕкг массы тела
Подпись лечащего врача
Подпись пациента
ВНИМАНИЕ!
Вводить концентраты факторов свертывания крови необходимо в самом начале кровоизлияния!
Для консультаций звонить по тел. _____________________ (круглосуточно)
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Генетическая патология крови, называемая Болезнью Виллебранда (или ангиогемофилией), проявляется сниженной активностью или недостатком фактора Виллебранда (VWF). Заболевание встречается у 1-2 человек на 10 000 и занимает третье место среди наследственных геморрагических диатезов.
Синдром Виллебранда может сочетаться с гипермобильностью суставов, слабостью связок, повышенной растяжимостью кожи, дисплазией соединительной ткани и пролапсом сердечных клапанов (синдромом Элерса-Данлоса).
Содержание
- Что это такое?
- Причины
- Классификация
- Симптомы
- Диагностика
- Как лечить болезнь Виллебранда
- Профилактика

Задать вопрос
Область научных и практических интересов: Диагностика и лечение нервных болезней у детей от 0 до 18 лет. Член Неврологического общества Москвы.
Что это такое?
Болезнь Виллебранда — наследственное заболевание крови, проявляющееся эпизодическими спонтанными кровотечениями, аналогичными кровотечениям при гемофилии. Недостаток активности фактора Виллебранда приводит к нарушению свертываемости крови, который отвечает за адгезию тромбоцитов на коллагене и защищает VIII фактор от протеолиза, является причиной кровотечений.
Причины
Фактор Виллебранда (ФВ) — одна из составляющих системы гемостаза в человеческом организме. Она выполняет две основные функции:
- запускает механизм адгезии (приклеивания) тромбоцитов к месту повреждения кровеносного сосуда;
- стабилизирует фактор свертывания VIII, циркулирующий в крови.
Генетические проблемы вызывают неисправность в создании фактора Виллебранда. Это может приводить к его недостаточному производству или полному отсутствию в некоторых случаях. Бывает, что количество фактора Виллебранда оптимально, но сам белок неспособен выполнять свои функции. Это приводит к дефициту фактора Виллебранда в 0,1-1% населения. Хотя болезнь может проявляться легко и быть недиагностированной.
Классификация
Есть несколько клинических типов болезни Виллебранда: классический (I тип), варианты (II тип), тяжелый (III тип) и тромбоцитарный.
- При самом распространенном (70-80% случаев) I типе болезни происходит небольшое или умеренное снижение уровня фактора Виллебранда в плазме (иногда чуть меньше нижней границы нормы). Спектр олигомеров не изменен, но при форме Винчеза отмечается постоянное присутствие сверхтяжелых мультимеров VWF.
- При II типе (20-30% случаев) наблюдаются качественные дефекты и снижение активности фактора Виллебранда, уровень которого находится в границах нормы. Причиной этого могут быть отсутствие или дефицит высоко- и среднемолекулярных олигомеров; избыточная аффинность (сродство) к рецепторам тромбоцитов, снижение ристомицин-кофакторной активности, нарушение связывания и инактивация VIII фактора.
- При III типе фактор Виллебранда в плазме практически полностью отсутствует, активность VIII фактора низкая.
Существует тромбоцитарный тип этой болезни, который проявляется увеличением чувствительности тромбоцитарных рецепторов к мультимерам фактора Виллебранда большой молекулярной массы.
Симптомы
Симптомы болезни Виллебранда могут проявляться разнообразно: от мелких случайных кровотечений до сильных истощающих, вызывающих значительные потери крови.
Характеристики заболевания Виллебранда:
- тяжелые, длительные или спонтанно возобновляющиеся кровотечения после незначительных хирургических вмешательств, экстракции зубов;
- подкожные гематомы, появляющиеся после незначительных травмирующих воздействий или самопроизвольно
- кровоточивость более 15 минут после незначительных ранений или спонтанно рецидивирующая кровоточивость спустя 7 суток и более после травмы;
- геморрагическая сыпь на коже;
- тяжелая анемия;
- интенсивные, длительные менструации;
- спонтанные носовые кровотечения длительностью более 10 минут или требующие в силу интенсивности медицинского вмешательства;
- кровь в испражнениях при отсутствии патологии ЖКТ, способной спровоцировать развитие желудочно-кишечных кровотечений.
Диагностика
Для диагностики болезни Виллебранда нужно обязательное участие гематологов. Поставить диагноз в поликлинике или детской консультации невозможно, так как лаборатории этих учреждений не проводят специфические диагностические тесты и иммуноферментные технологии. Врачи могут подозревать наличие болезни при опросе близких родственников, осмотре пациента и анализе анамнеза.
Существующие тесты различаются по чувствительности и диагностической значимости, поэтому разработан алгоритм обследования потенциального пациента.
- Сначала изучается коагулограмма со всеми показателями свертываемости, включая время кровотечения. Анализ можно провести в своей поликлинике. При обнаружении патологических отклонений пациента направляют в гематологический центр.
- Для выявления конкретного типа заболевания, качественной стороны дефекта используют сравнение нарушенной агрегационной способности под влиянием ристоцетина с нормальной — при воздействии коллагена, тромбина, АДФ, адреналина.
- Основным методом выявления в крови снижения количества фактора VIII является определение активности тромбоцитов больного, обработанных формалином, в реакции с раствором ристоцетина.
- С помощью коллагенсвязывающей методики выявляют нарушенную функциональную способность фактора VIII, конкретный тип заболевания.
Необходимо проводить диагностику сопутствующих поражений слизистых оболочек.
- осмотр отоларинголога;
- эзофагогастродуоденоскопическое исследование;
- колоноскопия (осмотр кишечника).
Необходимо обнаружение сосудистых аномалий, таких как извитости, ангиомы и расширения до 2 мм, для эффективного лечения, поскольку они могут вызвать кровотечение.
Как лечить болезнь Виллебранда
Лечение болезни Виллебранда сводится к замещающей трансфузионной терапии, цель которой – восстановить нормальную работу всех звеньев системы гемостаза. Больным вводят гемопрепараты, содержащие фактор Виллебранда, такие как антигемофильную плазму и криопреципитат. Замещающая терапия способствует повышению биосинтеза дефицитного фактора в организме.
- Остановить небольшое кровотечение поможет давящая повязка, гемостатическая губка, обработка раны тромбином.
- Кровоостанавливающим эффектом обладают лекарственные препараты: «Десмопрессин», антифибринолитики, гормональные пероральные контрацептивы при маточным кровотечениях.
- На кровоточащую рану наносят фибриновый гель.
- При гемартрозе накладывают на ногу гипсовую лонгету, прикладывают холод и придают конечности возвышенное положение. В дальнейшем больным назначают УВЧ и ограничение нагрузки на сустав. В тяжелых случаях проводят пункцию сустава под местной анестезией.
Для лечения болезней крови первого и второго типов используют препарат «Десмопрессин», который стимулирует выделение фактора Виллебранда в кровоток. Его можно применять в форме назального спрея или раствора для инъекций. Если этот препарат неэффективен, то проводят заместительную терапию плазменным концентратом фактора Виллебранда.
Антифибринолитиками являются аминокапроновая и транексамовая кислоты. Их вводят капельно внутривенно или принимают внутрь. Препараты, основанные на этих кислотах, наиболее эффективны при кровотечениях матки, желудочно-кишечного тракта и носа. «Транексам» — основное лекарство для лечения легкой формы кровотечения из нижних путей. В тяжелых случаях препарат используют в сочетании с специфическими гемостатиками, такими как «Этамзилат» или «Дицинон».
Профилактика
Профилактика этой болезни сводится к осторожности (избеганию травм), отказе от лекарств, влияющих на свертываемость крови, своевременному обращению к врачу и началу лечения.