Оглавление
Список сокращений
БЛ – болезнь Лайма
ВОЗ — Всемирная организация здравоохранения
ДВС — Диссеминированное внутрисосудистое свертывание
ДЭМ – диссеминированный энцефаломиелит
ИКБ – иксодовый клещевой боррелиоз
ИТШ — Инфекционно-токсический шок
ИФА — Иммуноферментный анализ
КЭ – клещевой энцефалит
ЛБ — (лайм-боррелиоз)
МЗ РФ — Министерство здравоохранения Российской Федерации
МКБ-10 — Международная классификация болезней, травм, и состояний, влияющих на здоровье 10-го пересмотра
ММЭ – множественная мигрирующая эритема
МРТ – магнитно-резонансная томография
МЭ – мигрирующая эритема
НРИФ – реакция непрямой иммунофлюоресценции
ОАК — Общий анализ крови
ОАМ — Общий анализ мочи
ОМС — Обязательное медицинское страхование граждан
ПМУ — Простая медицинская услуга
ПНС – периферическая нервная система
ПЦР — Полимеразная цепная реакция
РИФ — Реакция иммунофлюоресценции
РКИ — рандомизированные контролируемые исследования
РНГА — Реакция непрямой гемагглютинации
РСК – реакция связывания комплемента
СМ – серозные менингиты
ФЗ — Федеральный закон
ХААД – хронический атрофический акродерматит
ЦНС – центральная нервная система
ЦС III – цефалоспорины III поколения
ЦСЖ – цереброспинальная жидкость
ЭКГ – электрокардиография
ЭНМГ – электронейромиография
Эхо-КГ – эхокардиография
ЭЭГ – электроэнцефалография
IFN-g – гамма интерферон
Ig A, M, G, E – иммуноглобулины класса А, М, G, Е
IL-1, 2, 4, 8 – интерлейкин 1, 2, 4, 8
Osp A, B, C, D, E, F – протеины поверхностной мембраны
RW- реакция Вассермана
TNF-? – фактор некроза опухоли-альфа
Термины и определения
Заболевание — возникающее в связи с воздействием патогенных факторов нарушение деятельности организма, работоспособности, способности адаптироваться к изменяющимся условиям внешней и внутренней среды при одновременном изменении защитно-компенсаторных и защитно-приспособительных реакций и механизмов организма.
Инструментальная диагностика – диагностика с использованием для обследования больного различных приборов, аппаратов и инструментов.
Исходы заболеваний — медицинские и биологические последствия заболевания.
Качество медицинской помощи — совокупность характеристик, отражающих своевременность оказания медицинской помощи, правильность выбора методов профилактики, диагностики, лечения и реабилитации при оказании медицинской помощи, степень достижения запланированного результата.
Клинические рекомендации оказания медицинской помощи детям — нормативный документ системы стандартизации в здравоохранении, определяющий требования к выполнению медицинской помощи больному при определенном заболевании, с определенным синдромом или при определенной клинической ситуации.
Клиническая ситуация — случай, требующий регламентации медицинской помощи вне зависимости от заболевания или синдрома.
Лабораторная диагностика – совокупность методов, направленных на анализ исследуемого материала с помощью различного специального оборудования.
Медицинское вмешательство — выполняемые медицинским работником по отношению к пациенту, затрагивающие физическое или психическое состояние человека и имеющие профилактическую, исследовательскую, диагностическую, лечебную, реабилитационную направленность виды медицинских обследований и (или) медицинских манипуляций, а также искусственное прерывание беременности.
Нозологическая форма — совокупность клинических, лабораторных и инструментальных диагностических признаков, позволяющих идентифицировать заболевание (отравление, травму, физиологическое состояние) и отнести его к группе состояний с общей этиологией и патогенезом, клиническими проявлениями, общими подходами к лечению и коррекции состояния.
Осложнение заболевания — присоединение к заболеванию синдрома нарушения физиологического процесса; — нарушение целостности органа или его стенки; — кровотечение; — развившаяся острая или хроническая недостаточность функции органа или системы органов.
Основное заболевание — заболевание, которое само по себе или в связи с осложнениями вызывает первоочередную необходимость оказания медицинской помощи в связи с наибольшей угрозой работоспособности, жизни и здоровью, либо приводит к инвалидности, либо становится причиной смерти.
Пациент — физическое лицо, которому оказывается медицинская помощь или которое обратилось за оказанием медицинской помощи независимо от наличия у него заболевания и от его состояния.
Последствия (результаты) — исходы заболеваний, социальные, экономические результаты применения медицинских технологий.
Симптом — любой признак болезни, доступный для определения независимо от метода, который для этого применялся.
Синдром — состояние, развивающееся как следствие заболевания и определяющееся совокупностью клинических, лабораторных, инструментальных диагностических признаков, позволяющих идентифицировать его и отнести к группе состояний с различной этиологией, но общим патогенезом, клиническими проявлениями, общими подходами к лечению, зависящих, вместе с тем, и от заболеваний, лежащих в основе синдрома.
Состояние — изменения организма, возникающие в связи с воздействием патогенных и (или) физиологических факторов и требующие оказания медицинской помощи.
Сопутствующее заболевание — заболевание, которое не имеет причинно-следственной связи с основным заболеванием, уступает ему в степени необходимости оказания медицинской помощи, влияния на работоспособность, опасности для жизни и здоровья и не является причиной смерти.
Тяжесть заболевания или состояния — критерий, определяющий степень поражения органов и (или) систем организма человека либо нарушения их функций, обусловленные заболеванием или состоянием либо их осложнением.
Уровень достоверности доказательств – отражает степень уверенности в том, что найденный эффект от применения медицинского вмешательства является истинным.
Функция органа, ткани, клетки или группы клеток — составляющее физиологический процесс свойство, реализующее специфическое для соответствующей структурной единицы организма действие.
1. Краткая информация
1.1 Определение
Болезнь Лайма (синонимы: Лайм-боррелиоз, иксодовый клещевой боррелиоз, клещевой боррелиоз, боррелиоз Лайма) — группа инфекционных трансмиссивных природноочаговых заболеваний, вызываемых бактериями рода Borrelia семейства Spirochaetaceae, передающихся иксодовыми клещами, характеризующиеся поражением кожи, нервной системы, опорно-двигательного аппарата, сердца, имеющие склонность к хроническому течению.
1.2 Этиология и патогенез
Этиология.
Возбудители ЛБ относятся к порядку Spirochaetales, семейству Spirochaetaceae, роду Borrelia. Это грамотрицательные спирохеты, относительно легко окрашиваются анилиновыми красителями, что отличает их от других родов спирохет. Размеры и форма микроорганизма могут изменяться от условий существования в разных хозяевах, при культивировании на питательных средах и под действием антибиотиков.
Одна из боррелий, — Borrelia burgdorferi, названа в честь Willy Burgdorfer, который вместе с Alan Barbour в 1982 году выделил культуру этих бактерий от пациента с болезнью Лайма.
В настоящее время по отличиям в нуклеотидных последовательностях ДНК различают более 20 геновидов боррелий, относящихся к комплексу B.burgdorferi sensu lato. Доказана патогенность для человека 3 геновидов: B.burgdorferi sensu stricto, B.garinii, B.afzelii. Все эти геновиды имеют распространение на территории России (преимущественно B.garinii и B.afzelii,). Генотипические особенности возбудителя определяют клинические проявления ЛБ, и обуславливают полиморфность клинической картины в зависимости от этиологии заболевания.
Многие антигенные детерминанты внешней оболочки сходны с таковыми у некоторых бактерий. Этим объясняется возможность перекреста в иммунологических реакциях [1,2].
Патогенез.
Лайм-боррелиоз (ЛБ) – объединяет группу заболеваний, имеющих схожие механизмы развития патологических изменений, которые мало зависят от определенного геновида боррелии, вызвавшего болезнь. Согласно общепринятому взгляду на течение боррелиозной инфекции выделяют три стадии развития болезни:
- Стадия локальной инфекции с развитием патологического процесса в месте внедрения возбудителей;
- Стадия диссеминации (распространения) боррелий от места их первичного внедрения;
- Стадия органных поражений, вследствие формирования аутоиммунных патологических изменений, возникающих в результате длительной персистенции боррелий в организме.
Известны случаи, когда у больных первые клинические проявления поражений органов и систем возникают спустя месяцы и даже годы после первичного инфицирования, что свидетельствует о возможности латентного (бессимптомного) течения боррелиозной инфекции [3,4,5,6,7].
1.3 Эпидемиология
Переносчики — клещи рода I.persulcatus, I.ricinus
Прокормители – более 200 видов млекопитающих, более 100 видов птиц
Пути инфицирования:
— при присасывании клеща (преимущественно самки);
— при попадании экскрементов клеща через ранки на коже (при порезах, расчесах и т.п.)
— при употреблении в пищу сырого козьего молока или молочных продуктов без термической обработки.
Сезонность ЛБ — весенне-летняя
Максимум заболеваемости:
— Европейская территория России — май,
— Предуралье, Урал, Западная Сибирь — май-июнь,
— Дальний Восток — май-июль. [1,2,5,8].
Инкубационный период — 2-30 дней ( чаще 10-14 дней)
1.4 Кодирование по МКБ-10
A69.2 — Болезнь Лайма
1.5 Классификация
Общепринятой клинической классификации в настоящее время не существует как в России, так и в других странах. В России наиболее широко используется клинико-патогенетическая классификация, предложенная в 1996 году (Лобзин Ю.В., Антонов В.С., Козлов С.С.).
Клиническая классификация Болезни Лайма:
Формы болезни:
— латентная;
— манифестная.
- По течению:
— острое;
— подострое;
— хроническое.
- По клиническим признакам:
- Острое и подострое течение:
— эритемная;
— безэритемная.
С преимущественным поражением:
— нервной системы;
— суставов;
— сердца.
- Хроническое течение:
— непрерывное;
— рецидивирующее.
С преимущественным поражением:
— нервной системы;
— суставов;
— кожи;
— сердца.
- По тяжести:
— тяжелая;
— среднетяжелая;
— легкая.
2. Диагностика
Общие подходы к диагностике.
Диагностика ЛБ производится путем сбора анамнеза, детального уточнения жалоб, клинического осмотра, дополнительных (лабораторных и инструментальных) методов обследования и направлена на определение клинической формы, тяжести состояния, выявления осложнений и показаний к лечению, а также на выявление в анамнезе факторов, которые препятствуют немедленному началу лечения или требующие коррекции лечения. Такими факторами могут быть:
- наличие непереносимости лекарственных препаратов и материалов, используемых на данном этапе лечения;
- неадекватное психо-эмоциональное состояние пациента перед лечением;
- угрожающие жизни острое состояние/заболевание или обострение хронического заболевания, требующее для назначения лечения привлечения специалиста по профилю состояния/заболевания;
- отказ от лечения.
2.1 Жалобы и анамнез
ЛБ может протекать в различных формах с сочетанием тех или иных синдромов
(Приложение Г6). Патогномоничным смптомом ЛБ является наличие эритемы, однако наибольшую опасность в плане возможной хронизации, представляют безэритемные формы заболевания, своевременная диагностика которых часто вызывает затруднения.
- При сборе анамнеза рекомендуется:
— выявить данные о возможном пребывании пациента в эндемичном по ЛБ регионе в весенне-летний период,
— факт присасывания или нахождения на коже клеща,
— контакт с клещом (снятие с животного или другого человека),
— употребление сырого молока коз и коров
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 3).
Комментарий: в диагностике ЛБ правомочен клинико-эпидемиологический диагноз.
- При наличии эритемы либо иных кожных высыпаний рекомендовано уточнять время их возникновения, возможную связь с присасыванием клеща (либо посещения зон риска по нападению клещей), динамику изменения кожных проявлений с момента их появления до обращения в медицинское учреждение.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 3).
Комментарий: кожные проявления ЛБ часто приходится дифференцировать с аллергическими сыпями, укусами различных насекомых, контактным дерматитом.
- Рекомендовано при сборе анамнеза целенаправленно выяснить наличие жалоб на повышение температуры тела, общее недомогание, нарушение сна, сонливость, слабость, снижение аппетита, головную боль, артралгии, миалгии.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 3).
Комментарий: Развитие заболевания с признаками инфекционного процесса после присасывания иксодовых клещей всегда требует исключения боррелиоза и клещевого энцефалита, как наиболее часто встречающихся и ассоциированных с иксодовыми клещами инфекций.
При наличии атипичной клинической картины, отличающейся от ЛБ или клещевого энцефалита, но при наличии соответствующих эпидемических предпосылок целесообразно провести комплекс клинико-лабораторных исследований для исключения других инфекций, передающихся иксодовыми клещами.
2.2 Физикальное обследование
Основные опорные признаки, рекомендованные для установления клинического диагноза ЛБ:
- Рекомендовано определить характер и выраженность синдрома общей инфекционной интоксикации, в частности, лихорадочный синдром.
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
Комментарии: в 20-50% случаев наличие необъяснимой субфебрильной или фебрильной лихорадки (4-15 дней) в эпидемический сезон, у лиц проживающих/ посещавших районы, эндемичные по ЛБ, является признаком болезни. [1,3,4, 27]
- Рекомендовано определить характер увеличения периферических лимфатических узлов.
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
Комментарии: необходимо проводить пальпацию лимфатических узлов, билатерально, сравнивая правую и левую области исследования. Для ЛБ характерно увеличение регионарных месту присасывания клеща лимфоузлов, достигающих 1,5-2см и более в диаметре, часто сочетаются с кольцевидной эритемой. [1,3,4]
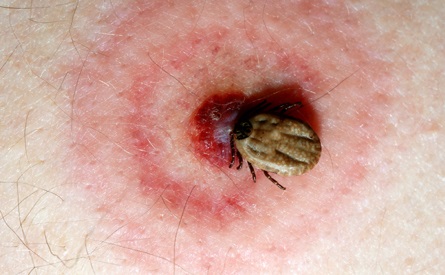
- При наличии эритемы Рекомендовано определить ее размеры и отношение к месту присасывания клеща.
Уровень убедительности рекомендаций В (уровень достоверности доказательств –2+).
Комментарии: характерной для ЛБ является кольцевидная эритема вокруг места присасывания клеща диаметром больше 3 см. При выявлении у больных характерной эритемы диагноз клещевого боррелиоза правомочен на основании клинических данных без лабораторного подтверждения [1,3,4,7,12].
- Рекомендовано определить наличие признаков поражения нервной системы. Уровень убедительности рекомендаций D (уровень достоверности доказательств –3).
Комментарии: поражения нервной системы при ЛБ характеризуются многообразием проявлений; может вовлекаться как периферическая, так и центральная нервная система в различные сроки заболевания.
Оценивается уровень сознания (шкала ком Глазго -Приложение Г7), наличие/отсутствие менингеальных и очаговых неврологических симптомов. Угнетение сознания, наличие головной боли, тошноты рвоты может свидетельствовать о развитии менингита, энцефалита, менингоэнцефалита. Сочетанное поражение периферической и центральной нервной системы характерно для синдрома Баннварта. ( [3,4,7,11]
- Рекомендовано определить наличие признаков поражения опорно-двигательного аппарата.
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
Комментарии: поражения опорно-двигательного аппарата обычно наблюдается на поздних стадиях заболевания, часто сочетается с другими внесуставными проявлениями боррелиоза [3,4,7].
2.3 Лабораторная диагностика
Лабораторная и инструментальная диагностика включает в себя методы выявления этиологии инфекционного заболевания и методы определения патологических изменений в органах, вызванных инфекционным процессом. В последнем случае, объем и перечень специальных инструментальных исследований определяется в зависимости от результатов физикального клинического обследования больного.
- Для этиологической диагностики ЛБ рекомендовано использовать определение уровней IgM и IgG к B.burgdorferi s.l (s.s), методами ИФА или РНИФ.
Уровень убедительности рекомендаций B (уровень достоверности доказательств –2+).
Комментарии: ИФА и РНИФ являются в настоящее время основными методами первой линии диагностики ЛБ (Приложение Г1). Для ЛБ характерно позднее появление специфических антител. В течение первых нескольких недель от начала заболевания даже при наличии характерной клинической картины IgM могут не выявляться. При использовании серологических методов в диагностике ЛБ необходимо проведение повторных исследований (через 2-4 недели от предыдущего) сывороток. К 8-й неделе, у большинства пациентов обнаруживаются как IgM, так и IgG, свидетельствуя о перенесенном заболевании. Обнаружение на поздних сроках только IgM при отсутствии IgG, указывает на высокую вероятность ложно-положительного результата. Ложно-положительные результаты серологических тестов могут наблюдаться у пациентов с сифилисом; в ряде случаев могут быть перекрестные реакции и с другими возбудителями [6,10,13,14].
- При получении сомнительных либо высокой вероятности ложноположительных результатов ИФА/РНИФ, рекомендовано выявление специфических антител к белкам боррелий методом иммунного блотинга (Western-blot).
Уровень убедительности рекомендаций В (уровень достоверности доказательств –2+).
Комментарии: иммуноблот является экспертным методом для исключения возможных ложноположительных результатов ИФА, нРИФ. Если первый этап серологической диагностики оказался отрицательным, то нет необходимости производить более детальное исследование с помощью Western-blot, так как результат, вероятно, также будет отрицательным [12,13,14].
- Рекомендовано выявление ДНК боррелий методом полимеразной цепной реакции (ПЦР) из биологического материала (кровь, ликвор, суставная жидкость, моча, тканевые биоптаты).
Уровень убедительности рекомендаций B (уровень достоверности доказательств –2+).
Комментарии: метод ПЦР позволяет установить присутствие нескольких единичных молекул ДНК боррелий в анализируемом биологическом образце, идентифицировать возбудитель до геновида, осуществлять диагностику боррелиозных микст-инфекций, выявлять случаи повторных заражений, проводить контроль эффективности терапии по элиминации возбудителя в отношении разных геновидов боррелий, однако относительно низкая чувствительность этого метода при боррелиозной инфекции не позволяет определять инфицированность пациента на ранних сроках (7-10 дней) от момента присасывания клеща [7,10,12,13].
Комментарий: к этиологическим методам выявления ЛБ относится микробиологический метод — изоляции боррелий на питательных средах (среда BSK-II — модифицированная среда Barbour-Stoenner-Kelly) из практически любого приемлемого материала (кровь, ликвор, лимфа, внутрисуставная жидкость, биоптаты тканей и т.д.). Культуральный метод выделения Воrrelia spirochetes обладает 100% специфичностью и 77%чувствительностью, однако метод сложно выполним и практически не применяется в клинической практике.
- Рекомендовано для оценки функционирования органов и систем органов при ЛБ использовать клинические и биохимические лабораторные методы диагностики.
Уровень убедительности рекомендаций C (уровень достоверности доказательств –3).
- Рекомендовано для оценки неспецифических показателей воспаления при Л Б исследование уровня С-реактивного белка (СРБ).
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3). Комментарии: повышение уровня СРБ является неспецифичным показателем системного воспаления; как правило, повышается при кардиальных и суставных проявлениях БЛ. Динамика уровня СРБ позволяет определять эффективность проводимой антибактериальной терапии [3,4,7].
- Рекомендовано определение уровня циркулирующих иммунных комплексов (ЦИК).
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
Комментарии: несмотря на относительную неспецифичность выявления ЦИК при ЛБ, исследование их целесообразно, т.к. они исчезают на фоне проводимого лечения и могут сохраняться при развитии поздних проявлений боррелиоза [3,4].
- Рекомендовано определение уровня печеночных трансаминаз, амилазы.
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
Комментарии: различные проявления поражения печени и поджелудочной железы при БЛ отмечаются в 10-30% случаев. Гиперферментемия может быть связана, как с непосредственным проявлением боррелиоза, так и являться следствием токсического воздействия применяемых медикаментов (наиболее часто при применении доксициклина) [3,4].
- При подозрении на нейроборрелиоз рекомендовано проведение диагностической церебро-спинальной пункции с проведением общеклинического и этиологического исследования ЦСЖ.
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
Комментарии: Исследование спинномозговой жидкости (СМЖ) проводится при подозрении на нейроборрелиоз и в целях проведения дифференциальной диагностики с другими инфекциями (бактериальные менингиты, серозные менингиты другой этиологии, клещевой энцефалит и др.); СМП проводится только при отсутствии противопоказаний (Приложение 
- Рекомендовано исследование синовиальной жидкости и биоптата синовиальной оболочки при наличии признаков артрита.
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
Комментарии: проводится при подозрении на боррелиозную природу артрита, в случаях артритов неясного генеза для исключения бактериального артрита и артроза с экссудацией не боррелиозной этиологии [3,4,7,12].
2.4 Инструментальная диагностика
- Всем пациентам с ЛБ вне зависимости от формы заболевания рекомендовано проведение электрокардиограммы (ЭКГ).
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
Комментарии: проведение ЭКГ показано для всех пациентов с клиническими симптомами клещевого боррелиоза для своевременной диагностики кардиальных проявлений ИКБ. При выявлении атриовентрикулярной блокады показан кардиомониторный контроль в течение всего курса антибактериальной терапии [3,4,7].
- При подозрении на кардиальные осложнения ЛБ рекомендовано проведение эхокардиографии (Эхо-КГ).
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
Комментарии: показано пациентам с ЛБ при поражении сердечно-сосудистой системы.
- В случаях выявления аритмии рекомендовано проведение Холтеровского мониторирования ЭКГ.
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
Комментарии: пациентам с клиническими симптомами ЛБ при поражении сердечно-сосудистой системы, при выявлении нарушений ритма. [3,4].
- При наличии жалоб на боли в животе, гепато/спленомегалии рекомендовано ультразвуковое исследование (УЗИ) органов брюшной полости.
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
Комментарии: показано при проведении дифференциальной диагностики с другими клещевыми инфекциями, соматической патологией.
- В случаях, сопровождающихся инсомнией, судорогами, общемозговой симптоматикой рекомендовано проведение электроэнцефалографии (ЭЭГ).
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
Комментарии: пациентам с клиническими симптомами клещевого боррелиоза при наличии общемозговой и/или очаговой неврологической симптоматики, с судорожным синдромом для уточнения/выявления очага патологической биоэлектрической активности, назначения/коррекции противосудорожной терапии [4, 7,11].
- Всем пациентам к нейроборрелиозом, при клинических проявлениях нарушений со стороны органа зрения рекомендована офтальмоскопия.
Уровень убедительности рекомендаций D (уровень достоверности доказательств –3).
Комментарии: у пациентов с клиническими симптомами ЛБ при поражении органа зрения, при нейроборрелиозе, перед проведением диагностической спинно-мозговой пункции.
- Рекомендована магнитно-резонансная томография (МРТ) пациентам с подозрением на нейроборрелиоз.
Уровень убедительности рекомендаций B (уровень достоверности доказательств –2+).
Комментарии: пациентам с клиническими симптомами ЛБ, клиническими признаками поражения центральной нервной системы — проведение МРТ головного и спинного мозга с контрастным усилением для выявления патологических очагов, проведения дифференциальной диагностики с заболеваниями ЦНС не боррелиозной этиологии [4,7,9,11.] .
- Рекомендована компьютерная томография (КТ) опорно-двигательного аппарата при подозрении на артриты
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3.
Комментарии: КТ суставов при подозрении на артриты, для проведения дифференциальной диагностики с травматическими нарушениями опорно-двигательного аппарата [4,7,9,11].
- При подозрении на поражение опорно-двигательного аппарата боррелиозной этиологии рекомендована рентгенография суставов.
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
Комментарии: в случаях боррелиозных артритов для подтверждения наличия воспалительных и деструктивных изменений суставов [3,4,7].
- При подозрении на поражение опорно-двигательного аппарата рекомендовано ультразвуковое исследование (УЗИ) суставов.
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
Комментарии: у пациентов с клиническими симптомами ЛБ при артритах, динамическая оценка внутрисуставных изменений на фоне терапии.
- Рекомендована электронейромиография (ЭНМГ) всем пациентам с подозрением на поражение периферической нервной системы.
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
Комментарии: у пациентов с подозрением на нейроборрелиоз (в эпидемиологический сезон — всем пациентам с клиникой нейропатии лицевого нерва, полинейропатями, при наличии сочетанного поражения лицевого нерва и серозного менингита даже в случаях не сочетающихся с клиническими признаками полинейропатии, показано проведение ЭНМГ для исключения синдрома Баннварта [3,4,11].
2.5 Иная диагностика
Дифференциальный диагноз болезни Лайма
- Рекомендовано, в зависимости от стадии ЛБ, проводить дифференциальный диагноз болезни Лайма с заболеваниями, протекающими с сходным клиническими синдромами.
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
Комментарии: полиморфизм клинической симптоматики обусловливает целесообразность дифференциальной диагностики болезни Лайма с различными заболеваниями, сопровождающимися поражением опорно-двигательного аппарата, кожных покровов, сердечно-сосудистой и нервной систем (Приложение Г2).
На первом этапе диагностики необходимо проводить дифференциальную диагностику с заболеваниями, переносимыми иксодовыми клещами.
Второй этап заключается в исключении других спирохетозов. Задачей третьего этапа является дифференциальная диагностика с заболеваниями, характеризующимися поражением кожных покровов, интоксикацией, катаральными явлениями.
Спектр заболеваний, с которыми дифференцируется болезнь Лайма в подострый и хронический периоды заболевания, чрезвычайно велик. Это обусловлено полиморфизмом клинической симптоматики болезни Лайма.
На четвертом этапе проводится дифференциальный диагноз проводится с заболеваниями кожных покровов инфекционного и неинфекционного генеза, опорно-двигательного аппарата, сердечно-сосудистой и нервной систем.
- Рекомендовано проводить дифференциальный диагноз с другими инфекциями, передаваемыми иксодовыми клещами.
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
Комментарии: диагноз клещевого энцефалита, моноцитарного эрлихиоза человека, гранулоцитарного анаплазмоза человека подтверждается определением антител к возбудителю методом ИФА. Диагноз бабезиоза подтверждается обнаружением бабезий в толстой капле и тонком мазке крови и специфических антител в HРИФ. Диагноз клещевого сыпного тифа Северной Азии верифицируется в РНГА и ИФА крови со специфическим антигеном. На современном этапе развития лабораторной диагностики применяется достаточно специфичный и чувствительный метод ПЦР.
- Рекомендовано Болезнь Лайма дифференцировать с другими спирохетозами
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
Комментарии: сходство антигенных структур боррелии и бледной трепонемы может обусловливать ложноположительные или ложноотрицательные результаты при НРИФ, RW, РСК, РИФ со специфическими диагностикумами при сифилисе, поэтому целесообразно проводить серологическую диагностику между этими заболеваниями посредством более чувствительных и специфических методов – ИФА, ПЦР, иммунный блоттинг при ИКБ, РИБТ и ПЦР при сифилисе. Диагноз лептоспироза подтверждается результатами реакций микроагглютинации и агглютинации и лизиса лептоспир. (Приложение Г3).
- Рекомендовано дифференциальный диагноз проводить с заболеваниями кожных покровов инфекционного и неинфекционного генеза, опорно-двигательного аппарата, сердечно-сосудистой и нервной систем.
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
Комментарии: спектр заболеваний, с которыми дифференцируют болезнь Лайма в подострый и хронический периоды заболевания, чрезвычайно велик. Это обусловлено полиморфизмом клинической симптоматики ИКБ (Приложение Г4).
3. Лечение
Общие подходы к лечению болезни Лайма.
- Рекомендовано лечение детей с болезнью Лайма проводить в условиях стационара.
Комментарии: для оказания медицинской помощи можно использовать только те методы, медицинские изделия, материалы и лекарственные средства, которые разрешены к применению в установленном порядке.
Принципы лечения детей с болезнью Лайма предусматривают одновременное решение нескольких задач: предупреждение дальнейшего развития патологического процесса, обусловленного заболеванием; предупреждение развития и купирование патологических процессов осложнений; предупреждение формирования остаточных явлений, рецидивирующего и хронического течения.
- Рекомендовано для выбора тактики лечения определить факторы, влияющие на эффективность лечения.
Комментарии: на выбор тактики лечения оказывают влияние следующие факторы:- клиническая форма болезни; тяжесть заболевания; возраст больного; наличие и характер осложнений; доступность и возможность выполнения лечения в соответствии с необходимым видом оказания медицинской помощи.
3.1 Консервативное лечение
- Рекомендовано использование в качестве этиотропных средств для лечения ЛБ у детей антибиотики группы ?-лактамов.
Уровень убедительности рекомендаций B (уровень достоверности доказательств –2+).
Комментарии: используются бензилпенициллин**, амоксициллин**, амоксициллин+ клавулановая кислота (GPPs).
- Рекомендовано использование в качестве этиотропных средств для лечения ЛБ у детей антибиотики группы цефалоспоринов II-III поколения.
Уровень убедительности рекомендаций B (уровень достоверности доказательств –2).
Комментарии: используются цефураксим**, цефтриаксон**, цефотаксим**. Назначение цефалоспоринов III поколения предпочтительнее, чем II-го при нейроборрелиозе, в связи с лучшим проникновением через гемато-энцефалический барьер.
- Рекомендовано использование в качестве этиотропных средств для лечения ЛБ у детей антибиотики группы тетрациклинов.
Уровень убедительности рекомендаций B (уровень достоверности доказательств –2+).
Комментарии: используется доксициклин** ( у детей старше 8 лет).
- Рекомендовано использование у детей антибиотиков группы тетрациклинов при сочетании ЛБ с анаплазмозом.
Уровень убедительности рекомендаций B (уровень достоверности доказательств –2+).
Комментарии: Доксицилин, у детей старше 8 лет является препаратом выбора при сочетании ЛБ с анаплазмозом.
- Рекомендовано определять длительность курса антибактериальной терапии в зависимости от формы заболевания и наличия осложнений.
Комментарии: при легкой степени тяжести курс лечения составляет 10-14 дней, при среднетяжелой форме – 14 дней, при среднетяжелой с развитием поражений суставов, сердца, нервной системы – 14-21 день. [15,16,17,18,19,20,21].
3.2 Хирургическое лечение
Не проводится.
3.3 Иное лечение
Не проводится.
4. Реабилитация
- Рабочая группа рекомендует медицинскую реабилитацию осуществлять в медицинских организациях государственной системы здравоохранения или их соответствующих структурных подразделениях медицинских организаций, включая центры восстановительной медицины и реабилитации, а также санаторно-курортное лечение по профилю.
Комментарии: при проведении реабилитации должны быть соблюдены основные принципы:
- реабилитационные мероприятия должны начинаться уже в периоде разгара или в периоде ранней реконвалесценции;
- необходимо соблюдать последовательность и преемственность проводимых мероприятий, обеспечивающих непрерывность на различных этапах реабилитации и диспансеризации;
- комплексный характер восстановительных мероприятий с участием различных специалистов и с применением разнообразных методов воздействия;
- адекватность реабилитационно-восстановительных мероприятий и воздействий адаптационным и резервным возможностям реконвалесцента. При этом важны постепенность возрастания дозированных физических и умственных нагрузок, а также дифференцированное применение различных методов воздействия;
- постоянный контроль эффективности проводимых мероприятий. При этом учитываются скорость и степень восстановления функционального состояния и профессионально-значимых функций переболевших (косвенными и прямыми методами).
5. Профилактика и диспансерное наблюдение
Общие подходы к профилактике.
Специфическая профилактика болезни Лайма отсутствует.
- Рекомендованы неспецифические меры профилактики, которые сводятся к предупреждению присасывания клещей, а также к их как можно раннему обнаружению и удалению.
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
Комментарии: меры неспецифической профилактики БЛ: избегать посещения мест обитания клещей (лесные биотопы с высокой травой, кустарником) в мае-июне; в походах следует держаться троп ; следует надевать одежду с длинными рукавами и штанинами, штанины желательно заправлять в длинные носки. Волосы следует прятать под головной убор. Чтобы клещей было легче заметить, предпочтительно надевать светлую одежду; во время пребывания в лесу рекомендуется регулярно осматривать одежду; по возвращении из леса производится осмотр одежды и тела.
Поскольку некоторые участки тела недоступны самостоятельному осмотру, следует прибегнуть к помощи друзей или близких для осмотра спины и волосистой части головы . Личиночные формы клещей очень мелки, их можно не заметить на одежде. Во избежание их присасывания одежду рекомендуется простирать в горячей воде.
Применение репеллентов содержащих ДЭТА или перметрин, распыляемое на позволяет снизить риск нападения клещей. [22,23,24,25].
при обнаружении присосавшегося клеща, следует немедленно его удалить. Чем раньше клещ удален, тем меньше вероятность заражения. Удалять клеща можно маникюрным пинцетом или нитью, обвязав ее вокруг головы паразита. Клещ удаляется раскачивающе-выкручивающими движениями. Избегать раздавливания клеща. Ранку в месте первичного аффекта необходимо обработать дезинфицирующим раствором ( хлоргексидин, йод, спирт, и т. п.) [26,27,28].
Химиопрофилактика (антибиотикопрофилактика)
Показанием к проведению экстренной профилактики ЛБ являются: факт присасывания иксодового клеща ; результаты паразитолого-микробиологических исследований – выявление боррелий в присосавшемся клеще.
- Химиопрофилактику ЛБ рекомендовано проводить только под врачебным контролем.
Уровень убедительности рекомендаций С (уровень достоверности доказательств 3).
Комментарии: условия для проведения химиопрофилактики (антибиотико профилактики): хорошая индивидуальная переносимость применяемых антибактериальных препаратов; по завершению курса профилактики показано контрольное лабораторное обследование через 4-12 недель для своевременного выявления развития ЛБ.
- Рекомендовано начинать экстренную антибактериальную профилактику БЛ при обнаружении в клеще боррелий не позднее 5-х суток с момента присасывания клеща
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2+).
Комментарии: применение антибиотиков, в первые 72 часа от момента присасывания клеща, достоверно уменьшает риск развития ЛБ [3,4,29].
- Рекомендовано в качестве экстренной антибиотикопрофилактики назначать цефалоспорины III поколения** поколения.
Комментарии: антибиотики назначаются согласно инструкции по применению препарата (внутримышечно) в течение 3 суток.
- Рекомендовано, в качестве экстренной антибиотикопрофилактики, назначать полусинтетические пенициллины.
Уровень убедительности рекомендаций С; уровень достоверности доказательств 3) .
Комментарии: назначаются: амоксициллин** 20 мг/кг/сут, либо Амоксициллин + Клавулановая кислота** 0,375 – 3 раза в сутки – 5 дней [3,4].
- Рекомендовано в качестве экстренной антибиотикопрофилактики назначать пенициллины продленного действия.
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
Комментарии: назначаются: Бензатина бензилпенициллин 50 тыс МЕ/кг; не более 2,4 млн. МЕ ; Бензатина бензилпенициллин + Прокаин-бензилпенициллин ** – 50 тыс.МЕ/кг -при весе до 20 кг; 1,5 млн МЕ – при весе более 20 кг – внутримышечно, однократно, при отсутствии аллергии на пенициллины[4].
- Рекомендовано назначать доксициклин**. (100 мг – 1р/ сутки – 5 дней).
Уровень убедительности рекомендаций В (уровень достоверности доказательств 1+).
Комментарии: доксициклин** назначается по 100 мг – 1р/ сутки – 5 дней. Доксициклин широко применяется для профилактики и лечения БЛ у взрослых, однако при его использовании необходимо помнить о возможности развития реакций фотосенсибилизации, развития токсического гепатита [29,30] .
- Рекомендовано при проведении химиопрофилактики позднее 5-суток от момента присасывания клеща назначать цефалоспорины III** поколения в комбинации с пенициллинами продленного действия [4] .
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
Комментарии: назначаются цефалоспорины III** в течение 3 дней с последующим однократным введением (на 4-й день) пенициллинов продленного действия ** (Бензатина бензилпенициллин ** 50 тыс МЕ/кг; не более 2,4 млн. МЕ ; Бензатина бензилпенициллин + Прокаин-бензилпенициллин ** – 50 тыс.МЕ/кг -при весе до 20 кг; 1,5 млн МЕ – при весе более 20 кг – внутримышечно, однократно, при отсутствии аллергии на пенициллины).
Диспансеризация.
- Рекомендовано диспансерное наблюдение всем перенёсшим ЛБ, независимо от клинической формы.
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
Комментарии: при отсутствии органных поражений диспансеризация осуществляется через 1 месяц после окончания лечения, затем через 3, 6, 12 и 24 месяца; при наличии органных поражений диспансерное наблюдение осуществляется 1 раз в 3 месяца в течении первого года, 1 раз в 4 месяца в течение второго года, и 1 раз в 6 месяцев течение третьего года. По клиническим показаниям осуществляются консультации узких специалистов, инструментальные методы обследования больных [3,4].
- Рекомендовано основанием для снятия с диспансерного учета считать полное восстановление работоспособности, удовлетворительное самочувствие, отсутствие клинических признаков заболевания, положительная сероконверсия.
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3).
6. Дополнительная информация, влияющая на течение и исход заболевания
Организация оказания медицинской помощи больным болезнью Лайма
Медицинская помощь детям с болезнью Лайма оказывается в виде:
- первичной медико-санитарной помощи;
- скорой, в том числе скорой специализированной, медицинской помощи;
- специализированной, в том числе высокотехнологичной, медицинской помощи.
Медицинская помощь детям с подозрением на болезнь Лайма оказывается в условиях:
- стационарно (в условиях, обеспечивающих круглосуточное медицинское наблюдение и лечение) .
Первичная медико-санитарная помощь предусматривает:
- первичную доврачебную медико-санитарную помощь;
- первичную врачебную медико-санитарную помощь;
- первичную специализированную медико-санитарную помощь.
Первичная медико-санитарная помощь оказывается в амбулаторных условиях. Первичная доврачебная медико-санитарная помощь в амбулаторных условиях осуществляется в фельдшерско-акушерских пунктах средним медицинским персоналом.
При наличии в этих учреждениях врача, медицинская помощь оказывается в виде первичной врачебной медико-санитарной помощи.
Первичная специализированная медико-санитарная помощь осуществляется врачом-инфекционистом медицинской организации, оказывающим медицинскую помощь в амбулаторных условиях (поликлиника).
При подозрении или выявлении у ребенка болезни Лайма на амбулаторном этапе — врач — участковый педиатр (врачи общей практики (семейные врачи), врач -инфекционист, средние медицинские работники медицинских организаций) направляют больного на госпитализацию в стационар для оказания ему специализированной медицинской помощи.
Специализированная, в том числе высокотехнологичная, медицинская помощь больным с болезнью Лайма оказывается в условиях стационара врачами-инфекционистами и другими врачами-специалистами и включает в себя профилактику, диагностику, лечение заболеваний и состояний, требующих использования специальных методов и сложных медицинских технологий, а также медицинскую реабилитацию.
Лечение болезни Лайма осуществляется в условиях стационара по направлению участкового педиатра, инфекциониста, врача общей практики (семейного врача).
Стратификация рисков:
При отсутствии проведения курса антибактериальной терапии детям с манифестной и латентной формами болезни Лайм на ранних стадиях заболевания существует высокий риск хронического течения, развития неврологических, кардиальных и суставных поражений в течение 3-12 месяцев с момента инфицирования больного.
Критерии выздоровления:
— стойкая нормализация температуры;
— отсутствие интоксикации;
— нормализация или значительное уменьшение неврологического дефицита, проявлений недостаточности сердечно-сосудистой системы, опорно-двигательного аппарата, купирование кожных проявлений.
Критерии оценки качества медицинской помощи
Критерии оценки качества оказания медицинской помощи при болезни Лайма (стационарный этап).
|
№ |
Критерии качества |
Уровень достоверности доказательств |
Уровень убедительности рекомендаций |
|
1 |
Выполнен осмотр врача-инфекциониста (или педиатра) не позднее 30 мин от момента поступления в стационар |
2+ |
В |
|
2 |
Выполнен осмотр врача-невролога при наличии неврологических нарушений в течение 24 часов от поступления в стационар |
2+ |
В |
|
3 |
Выполнен осмотр врача реаниматолога при наличии гемодинамических нарушений и/или явлениях дыхательной недостаточности и/или нарушений сознания в течение 15 мин от момента выявленной симптоматики |
2+ |
В |
|
4 |
Выполнено исследование общего (клинического) анализа крови |
1+ |
А |
|
5 |
Выполнена магнитно-резонансная томография при подозрении на поражение ЦНС боррелиозной этиологии |
2+ |
В |
|
6 |
Выполнена диагностическая цереброспинальная пункция цитоз, белок, глюкоза, цитограмма, этиологическое исследование) при подозрении на нейроборрелиоз не позднее 6 часов от момента постановки предположительного диагноза (при отсутствии противопоказаний) |
2+ |
В |
| 7 |
Проведено серологическое исследование крови на антитела к ЛБ |
2+ |
В |
|
8 |
Проведен курс антибактериальной терапии в соответствии с формой ЛБ |
2+ |
В |
|
9 |
Выполнена ЭКГ в первые 3 суток с момента госпитализации |
2+ |
В |
|
10 |
Выполнена контрольная цереброспинальная пункция с контрольным исследованием ( цитоз, белок, глюкоза) при менингите, менингоэнцефалите боррелиозной этиологии. |
3 |
С |
|
11 |
Проведена ЭНМГ при наличии нейропатии лицевого нерва, в случае подозрения поражение периферической нервной системы. |
2+ |
В |
|
12 |
Выполнено рентгенологическое или ультразвуковое исследование суставов ( при суставном синдроме) |
2+ |
В |
|
13 |
Достигнута стойкая нормализация температуры в течение 5 дней и более и исчезновение эритемы |
2+ |
В |
|
14 |
Достигнута нормализация показателей цереброспинальной жидкости ( при нейроборрелиозе) |
2+ |
В |
|
15 |
Достигнута нормализация уровня лейкоцитов в периферической крови |
2+ |
В |
Список литературы
- Ананьева Л.П. Иксодовые клещевые боррелиозы (Лаймская болезнь). Экология, клиническая картина и этиология. Тер. архив. 2000; № 5: С. 72-78.
- Коренберг Э.И. Инфекции группы Лайм боррелиоза — иксодовые клещевые боррелиозы в России. Мед. паразитология и паразитарные болезни. 1996; №3: С.14-18.
- Руководство по инфекционным болезням. Под ред. член-корр. РАМН профессора Ю.В. Лобзина. 4-е издание доп. и перераб. СПб: «Издательство Фолиант», 2011; С.567-590.
- Скрипченко Н.В., Иванова Г.П. Клещевые инфекции у детей. Руководство для врачей. М.: Медицина, 2008; 424 с.
- Усков А.Н. Смешанные инфекции, передающиеся иксодовыми клещами в Северозападном регионе России (клиника, диагностика, лечение). Дис. д.м.н. СПб., 2003; 395 с.
- LaRocca T., Benach J. The important and diverse roles of antibodies in the host response to Borrelia infections. Curr. Top. Microbiol. Immunol. 2008; 319: 63-103.
- Sood S.K. Lyme Disease in Children. Infect Dis Clin N Am. 2015; 29: 281–294.
- Онищенко Г.Г. Распространение вирусных природно-очаговых инфекций в Российской Федерации и меры по их профилактике. Эпидемиология и инфекц. болезни. 2000; № 4: С.4–8.
- Скрипченко Н..В., Иванова Г.П., Трофимова Т.Н. Клинико-лучевые аспекты лейкоэнцефалитов у детей. Нейроиммунология. 2008; Том VI, №1-2: С.27-35.
- Lantos P.M., Medoff G. et al. Final Report of the Lyme Disease Review Panel of the Infectious Diseases Society of America Clin Infect Dis. 2010; 51 (1): 1-5. doi: 10.1086/654809
- Mygland ?, Lj?stad U, Fingerle V, Rupprecht T, Schmutzhard E, Steiner I; European Federation of Neurological Societies. EFNS guidelines on the diagnosis and management of European Lyme neuroborreliosis . Eur J Neurol. 2010; 17: 8-16.
- Воробьева Н.Н., Главатских И.А., Мышкина О.К., Рысинская Т.К. Стандарты диагностики и лечения больных клещевым энцефалитом и иксодовыми клещевыми боррелиозами. Рос. мед. журн. 2000; № 4: С.22-24.
- Tugwell P., Dennis D.T., Weinstein A., et al. Laboratory evaluation in the diagnosis of Lyme disease. Ann Intern Med. 1997; 127: 1109-23.
- Nowakowski J., Schwartz I., Liveris D., et al. Laboratory diagnostic techniques for patients with early Lyme disease associated with erythema migrans: a comparison of different techniques. Clin Infect Dis. 2001; 33: 2023–7.
- Luft B.J., Dattwyler R.J., Johnson R.C., et al. Azithromycin compared with amoxicillin in the treatment of erythema migrans: a double-blind, randomized, controlled trial. Ann Intern Med. 1996; 124: 785-91.
- M?llegger R.R., Millner M.M., Stanek G., Spork K.D. Penicillin G sodium and ceftriaxone in the treatment of neuroborreliosis in children—a prospective study. Infection. 1991; 19: 279-83.
- Dattwyler R.J., Volkman D.J., Conaty S.M., Platkin S.P., Luft B.J. Amoxycillin plus probenecid versus doxycycline for treatment of erythema migrans borreliosis. Lancet. 1990; 336: 1404-6.
- Nadelman R.B., Luger S.W., Frank E., Wisniewski M., Collins J.J., Wormser G.P. Comparison of cefuroxime axetil and doxycycline in the treatment of early Lyme disease. Ann Intern Med. 1992; 117: 273-80.
- Lj?stad U., Skogvoll E., Eikeland R., et al. Oral doxycycline versus intravenous ceftriaxone for European Lyme neuroborreliosis: a multicentre, non-inferiority, double-blind, randomised trial. Lancet Neurol. 2008; 7: 690-5.
- Kowalski T.J., Tata S., Berth W., Mathiason M.A., Agger W.A. Antibiotic treatment duration and long-term outcomes of patients with early Lyme disease from a Lyme disease-hyperendemic area. Clin Infect Dis. 2010; 50: 512-20.
- Roh?cov? H., Hancil J., Hulinsk? D., Mailer H., Havl?k J. Ceftriaxone in the treatment of Lyme neuroborreliosis. Infection. 1996; 24: 88-90.
- Schofield S. and Plourde P. Statement on personal protective measures to prevent arthropod bites. An Advisory Committee Statement (ACS). Can Commun Dis Rep. 2012; 38: 1-18.
- Bissinger B.W. and Roe R.M. Tick repellents: past, present, and future. Pestic Biochem Physiol. 2010; 96: 63-79.
- Pages F., Dautel H., Duvallet G., et al: Tick repellents for human use: prevention of tick bites and tick-borne diseases. Vector Borne Zoonotic Dis. 2014; 14: 85-93.
- Hinckley A.F., Meek J.I., Ray J.A. et al. Efectiveness of Residential Acaricides to Prevent Lyme and Other Tick-borne Diseases in Humans. J. Infect. Dis. 2016; 214 (2): 182-214.
- V?zquez M., Muehlenbein C., Cartter M., Hayes E.B., Ertel S., Shapiro E.D. Effectiveness of personal protective measures to prevent Lyme disease. Emerg Infect Dis. 2008; 14: 210-6.
- Sood S.K. Preventation of Lyme borreliosis. In Soon S.K.(eds) Lyme borreliosis in Europe and North America: epidemiologia, and clinical practice. 2011; 225-244.
- Ogden N.H., Lindsay L.R., Schofield S.W. Methods to Prevent Tick Bites and Lyme Disease. Clin. Lab. Med. 2015; 35 (4): 883-99.
- Warshafsky S., Lee D.N., Francois L.K. et al. Efficacy of antibiotic prophilaxis for the preventation of Lyme disease: an updated systematic review and meta-analysis. J Antimicrob Chemother. 2010; 65: 1137-1144.
- Nadelman R.B., Nowakowski J., Fish D., et al. Prophylaxis with single-dose doxycycline for the prevention of Lyme disease after an Ixodes scapularis tick bite. N Engl J Med. 2001; 345: 79-84. and meta-analysis. J Antimicrob Chemother. 2010; 65: 1137-44.
Приложение А1. Состав рабочей группы
Клинические рекомендации «Болезнь лайма у детей» разработаны сотрудниками ФГБУ НИИДИ ФМБА России.
|
Фамилии, имена, отчества разработчиков |
Место работы с указанием занимаемой должности, ученой степени и звания |
Адрес места работы с указанием почтового индекса |
Рабочий телефон с указанием кода города |
Конфликт интересов |
|
Скрипченко Наталия Викторовна |
ФГБУ НИИДИ ФМБА России, д.м.н., профессор, заслуженный деятель науки, зам.директора по научной части |
С-Петербург, ул. Проф. Попова, д.9 |
(812) 234-10-38 |
Нет |
|
Усков Александр Николаевич |
ФГБУ НИИДИ ФМБА России, д.м.н., заместитель директора по научной работе по разработке и координации национальных и международных проектов |
С-Петербург, ул. Проф. Попова, д.9 |
(812)234-60-04 |
Нет |
|
Иванова Марина Витальевна |
ФГБУ НИИДИ ФМБА России, старший научный сотрудник, и.о. руководителя отдела нейроинфекций и органической патологии нервной системы |
С-Петербург, ул. Проф. Попова, д.9 |
(812) 234-19-01 |
Нет |
|
Вильниц Алла Ароновна |
ФГБУ НИИДИ ФМБА России, старший научный сотрудник отдела нейроинфекций и органической патологии нервной системы |
С-Петербург, ул. Проф. Попова, д.9 |
(812) 234-19-01 |
Нет |
Приложение А2. Методология разработки клинических рекомендаций
Методология
Методы, использованные для сбора/селекции доказательств:
— поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
— доказательной базой для рекомендаций являются публикации, вошедшие в Кохрановскую библиотеку, базы данных EMBASE, MEDLINE, Clinicalkey ELSEVIER, электронную библиотеку (www.elibrary.ru). Глубина поиска составляла 5 лет.
Методы, использованные для оценки качества и силы доказательств:
— консенсус экспертов;
— оценка значимости в соответствии с уровнями достоверности доказательств и уровнями убедительности рекомендаций.
Целевая аудитория данных клинических рекомендаций:
- врач-анестезиолог-реаниматолог;
- врач-бактериолог;
- врач-вирусолог;
- врач-дезинфектолог;
- врач здравпункта;
- врач-инфекционист;
- врач клинической лабораторной диагностики;
- врач — клинический фармаколог;
- врач-лаборант;
- врач-невролог;
- врач общей практики (семейный врач);
- врач-паразитолог;
- врач-педиатр;
- врач-педиатр городской (районный);
- врач-педиатр участковый;
- врач по медицинской профилактике;
- врач по медицинской реабилитации;
- врач приемного отделения;
- врач-терапевт;
- врач-терапевт подростковый;
- врач-терапевт участковый;
- врач-эпидемиолог.
Клинические рекомендации «Болезнь Лайма у детей» предназначены для применения в медицинских организациях Российской Федерации.
Клинические рекомендации «Болезнь Лайма у детей» разработаны для решения следующих задач:
- проверки на соответствие установленным Протоколом требований при проведении процедуры лицензирования медицинской организации;
- установление единых требований к порядку диагностики, лечения, реабилитации и профилактики больных болезнью Лайма;
- унификация разработок базовых программ обязательного медицинского страхования и оптимизация медицинской помощи детям больным болезнью Лайма;
- обеспечение оптимальных объемов, доступности и качества медицинской помощи, оказываемой пациенту в медицинской организации;
- разработка стандартов медицинской помощи и обоснование затрат на ее оказание;
- обоснование программы государственных гарантий оказания медицинской помощи населению, в том числе и детям;
- проведение экспертизы и оценки качества медицинской помощи объективными методами и планирования мероприятий по его совершенствованию;
- выбор оптимальных технологий профилактики, диагностики, лечения и реабилитации для конкретного больного;
- защита прав пациента и врача при разрешении спорных и конфликтных вопросов.
Приложение П1. Уровни достоверности доказательств с указанием использованной классификации уровней достоверности доказательств
|
Уровни доказательств |
Описание |
|
1++ |
Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ), или РКИ с очень низким риском систематических ошибок |
|
1+ |
Качественно проведенные мета-анализы, систематические обзоры или РКИ с низким риском систематических ошибок |
|
1- |
Мета-анализы, систематические обзоры или РКИ с высоким риском систематических ошибок |
|
2++ |
Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
|
2+ |
Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
|
2- |
Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
|
3 |
Не аналитические исследования (например: описания случаев, серий случаев) |
|
4 |
Мнение экспертов |
Приложение П2. Уровни убедительности рекомендаций с указанием использованной классификации уровней убедительности рекомендаций
|
Сила доказательств |
Описание |
|
A |
По меньшей мере, один мета-анализ, систематический обзор, или РКИ, оцененные, как 1++ , напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные, как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов |
|
B |
Группа доказательств, включающая результаты исследований, оцененные, как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных, как 1++ или 1+ |
|
C |
Группа доказательств, включающая результаты исследований оцененные, как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных, как 2++ |
|
D |
Доказательства уровня 3 или 4; или экстраполированные доказательства, из исследований, оцененных, как 2+ |
Индикаторы доброкачественной практики (Good Practice Points — GPPs):
— рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Уровни убедительности рекомендаций (A-D), уровни достоверности доказательств (1++, 1+, 1-, 2++, 2+, 2-, 3, 4) и индикаторы доброкачественной практики — good practice points (GPPs) приводятся при изложении текста рекомендаций.
Порядок обновления клинических рекомендаций.
Мониторинг клинических рекомендаций (анализ использования клинических рекомендаций, сбор информации по недостаткам и замечаниям), внесение дополнений и изменений в клинические рекомендации осуществляет ФГБУ НИИДИ ФМБА России. Обновление последней версии клинических рекомендаций осуществляется по мере необходимости, но не реже 1 раза в 3 года.
Система ведения клинических рекомендаций предусматривает взаимодействие Федерального государственного бюджетного учреждения «Научно-исследовательский институт детских инфекций Федерального медико-биологического агентства» со всеми заинтересованными организациями.
Экспертизу клинических рекомендаций проводят специалисты, представляющие медицинские организации, не участвующие в разработке рекомендаций. Разработчики в сопроводительном письме ставят перед экспертом вопросы, на которые он должен ответить, определяют сроки представления экспертного заключения, обычно не превышающие 30 дней с момента получения клинических рекомендаций.
В экспертном заключении эксперт должен указать свою фамилию, имя, отчество, место работы и должность и дать ответы на поставленные в сопроводительном письме вопросы. В случае несогласия с отдельными положениями эксперт предлагает свои варианты с указанием страниц и пунктов, по которым предложены замены. В случае необходимости продления сроков экспертизы эксперт в письменном виде сообщает об этом разработчикам с указанием сроков окончания экспертизы и обоснованием переноса сроков. Отсутствие экспертного заключения в установленные сроки означает согласие эксперта со всеми пунктами проекта клинических рекомендаций.
По результатам экспертизы Рабочая группа составляет сводную таблицу предложений и замечаний, принятых решений и их обоснований по форме (табл.1), оформляет окончательную редакцию рекомендаций, организует обсуждение и вносит на утверждение профессиональной медицинской ассоциации.
Таблица 1. Форма оформления сводной таблицы предложений и замечаний, принятых решений и их обоснований
|
Наименование |
Рецензент |
Результаты |
Принятое |
Приложение А3. Связанные документы
- Федеральный закон от 21 ноября 2011 г. № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» (Собрание законодательства Российской Федерации, 2011, № 48, ст. 6724);
- Федеральный закон Российской Федерации от 29 ноября 2010 г. N 326-ФЗ «Об обязательном медицинском страховании в Российской Федерации»;
- Федеральный закон от 30.03.1999 N 52-ФЗ «О санитарно-эпидемиологическом благополучии населения» (Собрание законодательства Российской Федерации, N 14, ст. 1650; 2002, N 1 (ч. I), ст. 2; 2003, N 2, ст. 167; N 27 (ч. I), ст. 2700; 2004, N 35, ст. 3607; 2005, N 19, ст. 1752; 2006, N 1, ст. 10; 2007, N 1 (ч. I), ст. 21, 29; N 27, ст. 3213; N 46, ст. 5554; N 49, ст. 6070; 2008, N 24, ст. 2801; N 29 (ч. I), ст. 3418);
- Приказ Минздравсоцразвития России от 5 мая 2012г. №521н “Об утверждении Порядка оказания медицинской помощи детям с инфекционными заболеваниями”, зарегистрирован в Минюсте РФ 10 июля 2012г., регистрационный №24867;
- Приказ Минздравсоцразвития России №1664н от 27 декабря 2011 г. «Об утверждении номенклатуры медицинских услуг», зарегистрирован в Минюсте 24 января 2012, регистрационный № 23010;
- Приказ Минздравсоцразвития России от 23 июля 2010 г. № 541н «Об утверждении Единого квалификационного справочника должностей руководителей, специалистов и служащих, раздел «Квалификационные характеристики должностей работников в сфере здравоохранения», зарегистрирован в Минюсте РФ 25 августа 2010 г., регистрационный №18247;
- ГОСТ Р 52600 -2006 «Протоколы ведения больных. Общие положения» (Приказ Федерального агентства по техническому регулированию и метрологии от 05.12.2006 № 288);
- Международная классификация болезней, травм и состояний, влияющих на здоровье (МКБ – 10).
Приложение Б. Алгоритмы ведения пациента
Алгоритм ведения пациента с подозрением на болезни Лайма.
Приложение В. Информация для пациентов
Болезнь Лайма (БЛ) – инфекционное заболевание, вызываемое определенным видом бактерий — боррелиями. Заболевание широко распространено в различных частях земного шара, на территории Российской Федерации БЛ является наиболее частым из заболеваний, переносимых клещами. Для заболевания характерна весенне-летняя сезонность, однако встречаются случаи и осенью (сентябрь-октябрь). Как правило, нападение клещей отмечается в сельской местности, при посещении лесов и лесопарковых зон. Возможен занос клещей в жилища на шерсти домашних животных, предметах одежды, цветах или иных вещах, внесенных их леса. В таких случаях присасывание клеща может происходить через несколько дней после выхода человека из эндемичного очага. Инфицирование человека боррелиями происходит преимущественно в результате присасывания самки клеща. У взрослых, клещ присасывается чаще всего в области шеи, груди, подмышечных впадин и паховых складок, т.е. в местах с тонкой кожей и обильным кровоснабжением. У детей наиболее частым местом прикрепления клеща является волосистая часть головы и заушные области. К сожалению, в ряде случаев, факт присасывания клеща может не фиксироваться (особенно в случаях нападения самцов клещей), что ведет к недооценке, возникающей, в последствие, симптоматики и поздней диагностике БЛ.
Симптомы болезни Лайма.
Клинические симптомы болезни Лайма разнообразны, однако, наиболее характерными для заболевания являются кожные проявления. Типичным для БЛ является появление кольцевидной эритемы, которая может возникать в период от нескольких часов до 30 дней после присасывания клеща и чаще локализуется в области укуса. Начальные проявления кольцевидной эритемы выглядят как небольшие красные пятна или полосы, которые постепенно «расползаясь», приобретают кольцевидный вид с просветлением в центре. В ряде случаев кожные проявления БЛ могут выглядеть в виде множественных кольцевидных эритем или иных различных по форме и величине высыпаний.
Неспецифическими симптомами болезни Лайма, на ранних стадиях заболевания являются:
- лихорадка;
- озноб;
- головная боль;
- повышенная утомляемость;
- боли в мышцах и суставах;
- нарушение сна.
В некоторых случаях уже на ранних стадиях заболевания возможно вовлечение сердечной и/или нервной системы. С присоединением соответствующих симптомов:
- нарушение сердечного ритма;
- нарушение движений в мимической мускулатуре лица;
- появление менингеальных симптомов.
Если болезнь Лайма не лечить, она может принимать системный характер. Симптомы поздней стадии болезни Лайма включают артрит (болезненные, опухшие суставы) и разнообразные проблемы, связанные с вовлечением нервной системы.
Профилактика болезни Лайма.
Основная мера профилактики – предотвращение присасывания клещей, для чего необходимо соблюдать следующие правила:
1. Использовать репелленты в соответствии с их инструкциями, чтобы помочь предотвратить нападение клещей.
2. При посещении лесов, зарослей травы и кустарников использовать одежду светлого цвета, с длинными рукавами и штанинами, заправлять штанины в носки или сапоги для дополнительной защиты. Регулярно осматриваться (само/взаимоосмотр) на наличие клещей при пребывании в зараженных районах.
3. При обнаружении присосавшегося клеща, максимально быстрое его удаление. Используйте пинцет для удаления клещей (либо иной остроконечный пинцет), захватите тело клеща как можно ближе к коже, легкими поворотами против часовой стрелки в устойчивом направлении вверх, осуществляйте осторожные движения пока клещ не выйдет. Поместите клеща в герметичный сосуд для последующего его исследования на предмет возможных переносимых инфекций. Нанесите антисептик на область укуса, вымойте руки с мылом.
4. После того, как клещ удален, обратитесь к врачу и сообщите о факте присасывания клеща. Дальнейшая тактика ведения должна определяться врачом после объективного осмотра и получения данных об исследовании клеща.
Тактика при подозрении на болезнь Лайма.
Обязательная консультация врача в случаях факта присасывания клеща, пребывания в загородной зоне, посещении лесов в весеннее-летний и ранний осенний периоды при появления «необъяснимой» симптоматики и/либо кожных проявлений.
Лечение болезни Лайма.
Вне зависимости от стадии заболевания, основное лечение болезни Лайма – антибиотики. Курс лечения определяется только врачом в зависимости от клинической картины и данных лабораторных исследований.
серологической диагностики Лайм-боррелиоза
|
Первый этап – качеcтвенная и количественная оценка наличия специфических антител (НРИФ, ИФА) |
|||
|
Результат положительный |
Результат отрицательный |
||
|
Переход ко второму этапу |
Окончание исследования (для окончательного исключения ранней стадии ЛБ — повторное исследование по первому этапу через 3-4 недели после первого) |
||
|
Второй этап – определение специфичности IgG или IgM к определенным белкам боррелий (Western-blot) |
|||
|
Результат положительный |
Результат неопределенный |
Результат отрицательный |
|
|
Подтверждение серологическое диагноза |
Повторное исследование через 1-2 недели после первого (не исключен ложный результат первого исследования) |
окончание исследования — ложный результат первого этапа |
|
Приложение Г.
|
Заболевание |
Клинические критерии дифференциальной диагностики |
|
Клещевой энцефалит |
Выраженная лихорадка, общемозговая, неврологическая симптоматика |
|
Моноцитарный эрлихиоз человека |
Острое начало, лихорадка (чаще двухволновая) с ознобом, миалгии, артралгии, экзантема, катаральные явления, гиперемия лица, слизистой ротоглотки, инъекция сосудов склер, лимфаденопатия, кардиалгии, сердцебиение, относительная брадикардия, гепатомегалия, менингеальные симптомы, серозный менингит, тромбоцитопения, лейкопения, палочкоядерный нейтрофилез, лимфопения, моноцитопения, ускоренная СОЭ |
|
Гранулоцитарный анаплазмоз человека |
Лихорадка (чаще двухволновая) с ознобом, астения, миалгии, артралгии, бледность кожных покровов, гиперемия слизистой ротоглотки, инъекция сосудов склер, конъюнктив, гепатомегалия, менингеальные симптомы, тромбоцитопения, лейкопения, палочкоядерный нейтрофилез, лимфопения, моноцитопения, ускоренная СОЭ; активность трансаминаз, гипоизостенурия, эритроцитурия, протеинурия |
|
Бабезиоз |
Высокая (40оС) и длительная (8-10 дней) лихорадка, выраженная интоксикация, гепатомегалия, желтуха, гемолитическая анемия, отсутствие эффекта антибактериальной терапии |
|
Клещевой сыпной тиф Северной Азии |
Острое начало, высокая лихорадка с ознобом, миалгии, артралгии, головная боль, первичный аффект с регионарным лимфаденитом, розеолезно-папуллезная экзантема |
Приложение Г3. Дифференциальная диагностика болезни Лайма с другими спирохетозами
|
Заболевание |
Клинические критерии дифференциальной диагностики |
|
Сифилис |
Половой путь передачи, поражение половых органов, твердый шанкр с типичной локализацией |
|
Лептоспироз |
Водный, контактно-бытовой и пищевой пути передачи, острое начало, выраженная интоксикация, миалгии, гепатомегалия, желтуха, геморрагический, менингеальный, мочевой синдромы, воспалительные изменения периферической крови |
Приложение Г4. Дифференциальная диагностика подострой и хронической формы болезни Лайма
|
Система, органы, вовлеченные в патологический процесс |
Спектр заболеваний |
|
Кожные покровы |
Инфекционные эритемы (Розенберга, многоформная экссудативная эритема и пр.); инфекционные заболевания, протекающие с экзантемой (моноцитарный эрлихиоз человека, клещевой сыпной тиф Северной Азии, инфекционный мононуклеоз, рожа); аллергические и контактные дерматиты; коллагенозы. |
|
Сердечно-сосудистая система |
Ишемическая болезнь сердца, миокардиты, перикардиты, плевриты, коллагенозы, ревматизм |
|
Опорно-двигательный аппарат |
Ревматический, ревматоидный артрит, коллагенозы, псориатический артрит, инфекционные специфические артриты, болезнь Рейтера, остеохондропатии (болезнь Шляттера, Шинца, Пертеса, Шейермана-Мау и пр.) |
|
Нервная система |
Серозные менингиты различной этилогии, полирадикулонейропатии различного генеза, невропатия лицевого нерва (синдром Белла, синдром Гийена-Барре, Миллера-Фишера), энцефалиты, в т.ч. клещевой, диссеминированные энцефаломиелиты, церебральные васкулиты инфекционной и не инфекционной природы, энцефалопатия, миелопатия, рассеянный склероз, коллагенозы, межреберная невралгия, корешковый синдром. |
Приложение Г5. Перечень лекарственных препаратов для медицинского применения, зарегистрированных на территории Российской Федерации, используемых для лечения детей больных болезнью Лайма
|
Лекарственная группа |
Лекарственные средства |
Показания |
Уровень* доказатель ности |
|
|
Производные пропионовой кислоты |
Ибупрофен** |
При повышении температуры более 38,00С |
2+ |
|
|
Анилиды |
Парацетамол ** |
При повышении температуры более 38,00С |
2+ |
|
|
Производные уксусной кислоты и родственные соединения |
Диклофенак# |
Противовоспалительное, при болевом синдроме |
2+ |
|
|
Пиразолоны |
Метамизол натрия# |
обезболивающая, жаропонижающая терапия |
2+ |
|
|
Антибиотики |
||||
|
Пенициллины, чувствительные к бета-лактамазам ** |
Бензилпенициллин Амоксициллин+клавулановая кислота |
Химиопрофикактика, терапия ЛБ |
1+ |
|
|
Цефалоспорины 3-го поколения ** |
Цефотаксим Цефтриаксон |
Химиопрофикактика, терапия ЛБ |
1++ |
|
|
Тетрациклины |
Тетрациклин Доксициклин# |
Болезнь Лайм Iст Дети старше 9 лет |
2+ |
|
|
Производные триазола |
Флуконазол |
При присоединении грибковой инфекции |
2+ |
|
|
Глюкокортикоиды ** |
Преднизолон |
Противовоспалительное, при ОГМ, лекарственная аллергия |
2+ |
|
|
Дексаметазон |
ОГМ, лекарственная аллергия, при неврологических осложнениях |
2+ |
||
|
Другие ирригационные растворы |
Калия хлорид + Натрия ацетат + Натрия хлорид |
С целью дезинтоксикации |
2+ |
|
|
Натрия хлорида раствор сложный [Калия хлорид + Кальция хлорид +Натрия хлорид] |
С целью дезинтоксикации |
2+ |
||
|
Декстроза |
С целью дезинтоксикации |
3 |
||
|
Растворы электролитов |
Натрия хлорид |
Восполнение электролитных нарушений |
2+ |
|
|
Калия хлорид |
Восполнение электролитных нарушений |
2+ |
||
|
Прочие препараты для лечения заболеваний нервной системы |
Инозин+ Никотинамид+ Рибофлавин +янтарная кислота |
Метаболическая терапия, нейропротекция |
3 |
|
|
Антигистаминные препараты |
Хлоропирамин Дифенгидрамин Лоратадин |
Десенсибилизирующая терапия |
2+ |
|
|
Стимуляторы моторики желудочно-кишечного тракта |
Метопрокламид |
При рвоте |
2+ |
|
|
Производные жирных кислот |
Вальпроевая кислота и ее производные |
Антиэпилептический препарат (нейроборрелиоз) |
1++ |
|
|
Ингибиторы карбоангидразы |
Ацетозоламид |
При внутричерепной гипертензии, профилактика отёка мозга при нейроборрелиозе |
3 |
|
|
Пробиотики |
Лактобактерии ацидофильные; Бифидобактерии лонгум+Энтерококкус фэциум |
При нарушении дисбиоза кишечника с развитием диспепсических проявлений на фоне антибактериальной терапии |
3 |
|
|
Производные бензодиазепина |
Диазепам |
При наличии судорожного синдрома |
1+ |
|
|
Петлевой диуретик, натрийуретик |
Фуросемид |
С целью дегидратации, при для нормализации внутричерепного давления |
1++ |
|
|
Осмотический диуретик |
Маннитол |
С целью дегидратации при ОГМ (нейроборрелиоз) |
1+ |
|
|
Другие психостимуляторы и ноотропные препараты Психоаналептик |
Пирацетам Гопантеновая кислота |
С нейропротекторной целью. Нейроборрелиоз |
3 |
Примечание: * – Уровень доказательности в соответствии с уровнями достоверности доказательств (Приложение А2).
Приложение Г6. Клиническая характеристика основных проявлений болезни Лайма.
Манифестная форма характеризуется клиническими симптомами боррелиоза и наличием персистенции возбудителя, латентная инфекция — лишь персистенцией боррелий.
Манифестная форма по течению может быть: острой — продолжительность болезни до 3 мес., подострой — от 3 до 6 мес., хронической — сохранение симптомов более 6 месяцев.
По клиническим признакам, при остром и подостром течении, выделяют эритемную форму (при наличии мигрирующей эритемы) и безэритемную (при наличии лихорадки, интоксикации, но без эритемы). Каждая из этих форм может протекать с симптомами поражения нервной системы, сердца, суставов, кожи и других органов.
Хроническая инфекция может характеризоваться как непрерывным, так и рецидивирующим течением.
Манифестная и латентная формы заболевания.
ЛБ может протекать в субклинической форме ( при отсутствии клинических проявлений инфекционного процесса с купированием заболевания за счет собственной резистентности макроорганизма) и в манифестной форме. По длительности сохранения клинических проявлений манифестные формы могут быть разделены на острое, подострое и хроническое течение. В ряде случаев хронизация инфекции наблюдается после наличия клинической стадии острого и подострого боррелиоза. Однако ИКБ может впервые манифестировать и спустя несколько месяцев и даже лет после инфицирования, когда наблюдаются клинические проявления и закономерности характерные уже для хронической инфекции.
Особенностью ИКБ является наличие латентной инфекции, когда клинические проявления отсутствуют или не обнаруживаются доступными диагностическими методами при сохраняющейся персистенции возбудителей. В этом случае сохранение титров антител не меньше диагностических величин на протяжении 6 месяцев при трехкратном исследовании в динамике или выявление боррелий прямыми микробиологическими методами свидетельствует о латентной инфекции.
Острое и подострое течение. Инкубационный период при ИКБ составляет от 2 до 30 дней, в среднем — две недели.
Заболевание может начинаться с появления мигрирующей эритемы или симптомов общей инфекционной интоксикации. Во втором случае, синдром интоксикации в последствии может либо дополняться эритемой, либо в случаях безэритемных форм оставаться ведущим синдромом начального периода. Синдром общей интоксикации проявляется головной болью, ознобами, тошнотой, мигрирующими болями в костях и мышцах, артралгиями, общей слабостью, быстрой утомляемостью, лихорадкой от субфебрильной до 40°С. Лихорадочный период может продолжаться несколько дней (обычно не превышает 15 дней). В большинстве случаев синдром общей инфекционной интоксикации выражен умеренно.
В месте присасывания клеща в конце инкубационного периода больные отмечают небольшой зуд, иногда боль и наблюдается покраснение кожи с небольшой инфильтрацией подкожной клетчатки. Пятно гиперемии кожи постепенно увеличивается по периферии, достигая размеров 5-15 см, иногда до 50 см и более. Форма эритемы округлая или овальная, очень редко неопределенная. Наружный край воспаленной кожи более гиперемирован, несколько возвышается над уровнем здоровой кожи. Часто, через несколько дней, центральная часть эритемы бледнеет или приобретает синюшный оттенок, создается форма кольца; в месте первичного аффекта, в центре эритемы, может сохраняться корочка или при длительном инкубационном периоде — рубец. Появление эритемы может сопровождаться субъективными ощущениями (зуд, боль, жжение), в 10-15% случаев наличие эритемы – долгое время остается незамеченным из-за отсутствия каких-либо субъективных жалоб.
Эритемная форма ИКБ у детей характеризуется преимущественно (56,7%) легким течением, проявляющимся развитием МЭ в месте присасывания клеща и общеинфекционным синдромом. Начало ИКБ в ? случаев острое и проявляется подъемом температуры тела от 37,5°С до 39,5°С (в 50% случаев имеет место фебрильный характер температурной реакции), а появление МЭ в месте укуса клеща наблюдается через 1,6+0,1 дней с постепенным увеличением ее в течение 1–5 суток. При этом у 75% пациентов, имеющих подострое начало заболевания (изолированная МЭ на фоне нормальной температуры), развитие общеинфекционного синдрома наблюдается в течение последующих 6,9+1,1 суток. Длительность температурной реакции составляет в среднем 2-5 дней. У 15,6 % пациентов общеинфекционный синдром отсутствует.
В ряде случаев, кроме эритемы, в области присасывания клеща, эритемы меньших размеров появляются на других участках тела вследствие распространения боррелий из первичного очага лимфогенным или гематогенным путем. Вторичные (дочерние) эритемы отличаются от основной отсутствием первичного аффекта. Эритема без лечения сохраняется 3-4 недели, затем исчезает, редко она существует более длительный срок (месяцы). На месте бывшей эритемы часто наблюдается шелушение кожи, гиперпигментация, зуд, чувство покалывания, снижение болевой чувствительности.
Эритема может сопровождаться регионарным лимфаденитом или реже — лимфаденопатией. Лимфатические узлы увеличены, незначительно болезненные при пальпации. Лимфангоита не бывает.
В остром и подостром периодах ЛБ развитие доброкачественной лимфоцитомы кожи или появление множественных эритем (вне области первичного аффекта) наблюдается относительно редко (5-10% больных). У четверти больных выявляются признаки увеличения печени, повышается уровень активности печеночных ферментов [3,4].
Боррелиоз может протекать без поражения кожи (до 30%), но с синдромом общей интоксикации и лихорадкой. В 12-15% случаев заболевание манифестирует симптомами или синдромами поражения внутренних органов, без предшествующей эритемы и заметного лихорадочного периода. В таких случаях, с учетом эпидемиологических данных (присасывание клеща в анамнезе или частые посещения лесных массивов эндемичных по ИКБ в эпидсезон (апрель-октябрь) и лабораторного подтверждения (прямые и непрямые микробиологические методы), диагностируется безэритемная форма ИКБ.
Дальнейшее развитие инфекционного процесса связано с диссеминацией боррелий из первичного очага (кожи) в различные органы. В большей части случаев через 2-10 недель после начала болезни клиническое течение характеризуется исчезновением мигрирующей эритемы и развитием патологических признаков со стороны внутренних органов: нервной системы (периферического и центрального ее звеньев), суставов, сердца, глаз и др.
На коже могут появляться множественные элементы эритематозного характера, вызванные распространением возбудителей из первичного очага инфекции (диссеминация). Одним из таких кожных проявлений, обычно при подостром течении ИКБ, кроме МЭ является доброкачественная лимфоцитома (синонимы: лимфаденоз кожи Беферштедта, саркоид Шпиглера-Фендта, лимфоплазия кожи). Клинически лимфаденоз кожи (одиночная и диссеминированная формы) представляет собой изменения в виде пастозных, синюшно-красного цвета узелков или бляшек, болезненных при пальпации, с появлением регионарного лимфаденита. Наиболее частая локализация: лицо, мочка уха, околососковая зона молочной железы. Очаги существуют длительно (до нескольких месяцев) и разрешаются без атрофии. При гистологическом исследовании участков измененной кожи — эпидермис не изменен. В дерме вокруг сосудов и нередко в гиподерме отмечается очаговый инфильтрат из лимфоцитов, гистиоцитов, могут встречаться эозинофилы и плазматические клетки. Часто инфильтрат имеет фолликулярное строение, т.е. напоминает структуру фолликула лимфоузла. При длительном существовании очагов структура характерная для фолликулов исчезает.
Симптомы органного поражения могут появляться в различные сроки ЛБ. Чаще всего наблюдаются поражения нервной системы: менингит (редко менингоэнцефалит), невропатия черепных нервов, радикулоневрит. При развитии серозного (бактериального) менингита появляются головная боль различной интенсивности от слабой до мучительной, тошнота, рвота, светобоязнь, повышенная чувствительность к звуковым и световым раздражителям, болезненность при движении глазных яблок. Выявляется умеренная ригидность затылочных мышц, другие оболочечные симптомы выявляются относительно редко. Снижены или отсутствуют брюшные рефлексы. Цереброспинальная жидкость прозрачная, давление ее в пределах нормы, часто наблюдается умеренный лимфоцитарный плеоцитоз (100-300 клеток в 1 мкл) на фоне повышенного содержания белка (до 0,66-1,0 г/л) и нормальной или несколько повышенной концентрации глюкозы. У одной трети больных наблюдаются признаки астено-невротического синдрома, проявляющиеся нарушением сна, отмечается рассеянность, снижение памяти, повышенная возбудимость, эмоциональная неустойчивость, тревожность. Эти признаки вовлечения в патологический процесс головного мозга выявляются независимо от тяжести течения заболевания и сохраняются достаточно долго после окончания лечения, имитируя «синдром хронической усталости» (до 12 месяцев и более). У детей в 32% случаев имеет место синдром Баннварта, включающий триаду симптомов, таких как серозный менингит, невропатию лицевого нерва и полиневропатию. Учитывая частоту менингитов боррелиозной этиологии среди сезонных серозных менингитов, всех пациентов с подозрением на серозный менингит, поступающих с апреля по октябрь месяц, рекомендуется обследовать на ИКБ [4].
Диссеминированный энцефаломиелит (ДЭМ) боррелиозной этиологии у детей занимает первое место среди всех бактериальных ДЭМов. Симптоматика может возникать как остро, так и подостро, достигая максимума в течение нескольких суток. Постепенное начало характеризуется последовательным на протяжении 5-7 суток появлением очаговых неврологических нарушений, возникающих на фоне нормальной или субфебрильной температуры тела. Общемозговые явления наблюдаются у трети больных в виде угнетения сознания до уровня сомнолентности, сильной головной боли, которые сохраняются на протяжении нескольких суток. Менингеальный синдром выявляется в 10-20% случаев.
Острое начало заболевания характеризуется появлением неврологических нарушений, возникающих в течение 1-3 суток на фоне лихорадки до 38,5оС, наличием общемозговой симптоматики в виде сомнолентности, сильных головных болей и повторной рвоты. В ряде случаев заболевание может дебютировать с эпилептического генерализованного приступа. Очаговые неврологические нарушения при ДЭМ характеризуются сочетанием выраженной мозжечковой атаксии и пирамидных гемипарезов. Синдром мозжечковой атаксии в 1/3 наблюдений является основным проявлением заболевания. Характерно преобладание туловищной атаксии при сравнительно меньшей выраженности координаторных нарушений в конечностях. Атактические нарушения регрессируют на протяжении 3-4 недель. Двигательные расстройства при диссеминированных энцефалитах встречаются реже координаторных и характеризуются развитием гемипареза с повышением мышечного тонуса по пирамидному типу, с полной регрессией без остаточного двигательного дефицита на фоне терапии. Психические изменения проявляются распадом сложных видов праксиса и гнозиса. Расстройства высшей нервной деятельности отличаются стойкостью и медленным восстановлением на протяжении нескольких месяцев. Поражения черепных нервов при ДЭМ чаще проявляются двусторонней недостаточностью функции V?? пары по центральному типу и межъядерной офтальмоплегией [4,9].
Невропатии черепных нервов встречаются примерно у половины больных с неврологическими расстройствами. Наиболее часто поражается VII пара, нередко с парезом лицевых мышц. Кожная чувствительность обычно не нарушена. Парез лицевых мышц не достигает степени полного паралича. Онемение и покалывание (парестезии) пораженной половины лица, боли в области уха и нижней челюсти свидетельствуют о вовлечении в патологический процесс V пары черепных нервов.
Могут также поражаться глазодвигательные нервы с нарушением конвергенции, зрительные — с нарушением зрения, слуховые — с нарушением слуха, реже языкоглоточный и блуждающий нервы. Симптомы воспаления черепных нервов, как правило, носят нестойкий характер и быстро исчезают на фоне этиотропной терапии.
Нарушения со стороны периферических нервов наблюдается у трети больных с неврологической симптоматикой поражения периферической и центральной нервных систем. Невропатия может наблюдаться как при остром, так и хроническом течении ИКБ.
В настоящее время о достоверности диагноза можно говорить лишь при сочетании невропатии с патогномоничным проявлением ИКБ (мигрирующая эритема, хронический атрофический акродерматит). Вовлечение в патологический процесс какого-либо нерва может проявляться невропатией кожных веточек нервов: либо как поражение нерва на периферии, либо в нервном сплетении со всеми характерными признаками. При гистологическом изучении можно выявить периваскулярные лимфоидные инфильтраты малых периневральных и эндоневральных сосудов среднего размера.
Возникают корешковые расстройства по чувствительному типу в шейном, грудном, поясничном отделах позвоночника, или двигательному — радикулоневриты, поли-, мононевриты, плечевые плекситы и др. Грудные радикулиты проявляются выраженным болевым синдромом, чувством сжатия, сдавления. Могут наблюдаться смешанные типы невропатий. В зоне расстройств появляются сильные боли, онемение, неприятные ощущения. Выявляется слабость определенных групп мышц и снижение рефлексов. У больных с парезами мышц может развиться мышечная атрофия.
При определении чувствительности в зонах поражения выявляются как гипо-, так и гиперестезии.
Неврологические симптомы при лечении обычно полностью исчезают через несколько месяцев, но могут рецидивировать, и заболевание приобретает затяжное или хроническое течение.
Поражения сердца появляются обычно на 5-6 неделе от начала заболевания. Больные предъявляют жалобы на неприятные ощущения и боли в области сердца, сердцебиение, одышку, головокружение. Физикально выявляется брадикардия, увеличение размеров сердца, приглушение сердечных тонов, расщепление 1 тона, систолический шум на верхушке сердца.
На 1-2 неделе болезни у некоторых больных на ЭКГ могут выявляться изменения гипоксического характера (уплощение и инверсия зубца Т, удлинение интервала Q-T) и при лечении они исчезают вместе с синдромом инфекционной интоксикации.
В более поздние сроки заболевания, у больных с вовлечением в патологический процесс сердца, на ЭКГ отмечаются изменения дистрофического характера, а также определяется атриовентрикулярная блокада, степень которой может меняться неоднократно в течение суток (1 или 2 степени, иногда полная), внутрижелудочковые нарушения проводимости по ножкам пучка Гиса, уширение комплекса QRS, нарушение ритма сердечных сокращений (экстрасистолии). В некоторых случаях развиваются более выраженные диффузные поражения сердца — миоперикардит.
В России частота артритов боррелиозной этиологии находится в пределах 2-10% в зависимости от географического региона регистрации случаев.
Сроки появления первых воспалительных изменений в суставах после инфицирования отмечаются в пределах от нескольких дней до одного года — двух лет.
Артрит развивается обычно через несколько недель (4-6) от начала болезни или после мигрирующей эритемы, которая наблюдается только у 40% больных с поражением опорно-двигательного аппарата. Реже признаки суставного синдрома выявляются тогда, когда еще сохраняется эритема и синдром инфекционной интоксикации. Поражения суставов нередко могут быть признаками безэритемной формы ИКБ. Наиболее часто вовлечение суставов в патологический процесс отмечается в первые 3 месяца заболевания (в 65%), в последующем первичное поражение суставов боррелиозного генеза наблюдается значительно реже. Клинически артрит при ИКБ проявляется в виде моно- или олигоартрита, обычно крупных суставов: до 50% — это коленные суставы, 30% — плечевые, 20-25% локтевые и голеностопные. Значительно реже поражаются мелкие суставы кистей и стоп (до 10%). Вовлечение в процесс одного сустава отмечается у трети больных, в несколько большем проценте имеется одновременное поражение двух-трех суставов (до 40%).
Одним из первых проявлений суставного синдрома практически у всех пациентов являются артралгии. Артралгии, которые очень часто наблюдаются при остром ИКБ (от 20 до 60% больных), не являются признаками воспалительных изменений в суставе, поэтому иногда выделяют артралгический и артритический клинические варианты течения острого (подострого) боррелиоза. Возможно, что артралгии при ИКБ являются менее выраженным, субклиническим отражением однотипного процесса воспаления, что и при артритах.
Патоморфологическая и клиническая характеристика суставного синдрома при ИКБ практически не отличается от наблюдаемой при острых артритах другой этиологии.
Изменения в суставах характеризуются динамичностью, а степень их выраженности варьирует в зависимости от давности суставного синдрома и предшествующего лечения. Без этиотропного лечения артрит принимает хроническое непрерывное или рецидивирующее течение.
Хроническое течение. Течение заболевания расценивается как хроническое в случаях, когда клинические проявления ИКБ сохраняются более 6 месяцев. Для этой стадии болезни характерно развитие прогрессирующего хронического воспаления в коже, суставах или нервной системе, реже в других органах, приводящее к атрофическим и дегенеративным изменениям в этих органах.
При хроническом ИКБ возможно прогредиентное течение, когда признаки болезни в динамике непрерывно прогрессируют без ремиссий, или рецидивирующее течение с периодами ремиссии разной продолжительности. При отсутствии в анамнезе острого манифестного течения ИКБ клиническая диагностика хронической формы бывает затруднительна, так как утрачивается связь болезни с присасыванием иксодовых клещей, а наличие неспецифичных клинических проявлений не позволяет заподозрить боррелиозную инфекцию.
Как правило, на первый план выступает какой-либо ведущий синдром, обусловленный поражением нервной системы, кожи, суставов или сердца, реже других органов и систем.
Поражение центральной нервной системы может проявляться длительно сохраняющейся головной болью, быстрой утомляемостью, снижением памяти, нарушением сна, что укладывается в клинику астено-вегетативного синдрома. Появляются симптомы энцефаломиелита, рассеянного склероза, могут развиваться психические нарушения, эпилептиформные припадки. Иногда отмечаются поражения черепных нервов со стойкими нарушениями функции. Клинических проявлений, патогномоничных для боррелиозной инфекции, при поражении черепных нервов нет. Однако отмечается преимущественное поражение вестибулокохлеарного нерва (от 15% до 80% случаев), а также зрительного нерва в 5%-10%.
Прогрессирующий энцефаломиелит наблюдаемый при хроническом течении ИКБ был первоначально описан Ackermann в 1985 году. Частота его составляет от 4% до 20% всех случаев ИКБ с поражением нервной системы. Он наблюдается обычно у пациентов в 40-60 летнем возрасте. Продолжительность болезни до установления диагноза может быть от 6 месяцев до 25 лет (в среднем 14 месяцев). Может развиться и в первый год после мигрирующей эритемы.
В отличие от поражения ЦНС при остром течении ИКБ редко наблюдается предшествующий корешковый синдром, головные боли и клинические признаки инфекции. Более типично медленно прогрессирующее течение без болевого синдрома, который иногда может наблюдаться при обострениях заболевания. Обычно не бывает бессимптомных периодов. Может быть спинальный и церебральный тип поражений. Ведущие признаки — спастический пара- или тетрапарез, спинная или мозжечковая атаксия, психоорганический синдром, гемипарез, экстрапирамидные моторные признаки. Все эти симптомы могут наблюдаться как изолированно, так и в различных сочетаниях. Сопутствующее поражение корешков спинномозговых нервов наблюдается у четверти больных.
При ЭЭГ часто выявляются патологические изменения, подтверждающие многоочаговый характер поражения нервной системы. Обычно определяются легкие диффузные изменения корковой ритмики со снижением регулярности альфа-ритма, сглаженность зональных различий, умеренное увеличение индекса медленно-волновых компонентов тета- и дельта-диапазона, выраженные диффузные нарушения биоэлектрической активности на диэнцефально-стволовом уровне.
На компьютерной томографии и МРТ у ряда больных выявляются признаки атрофии коры головного мозга, дилятации желудочковой системы мозга, арахноидит. МРТ выявляет неопределенные воспалительные изменения в веществе головного и спинного мозга в половине случаев.
Воспалительный синдром цереброспинальной жидкости с умеренным лимфоплазматическим плеоцитозом, признаками нарушения гематоэнцефалического барьера и часто выявляемым повышенным интратекальным синтезом IgG, IgA, IgM позволяет проводить дифференциальную диагностику между острым и хроническим течением или обострением процесса. Анализ цереброспинальной жидкости достоверно отличает проявления боррелиозного прогрессирующего энцефаломиелита от рассеянного склероза.
Цереброваскулярный нейроборрелиоз проявляется умеренными признаками менингеального синдрома, постоянными или преходящими парезами черепных нервов и медленно прогрессирующим психоорганическим синдромом с изменениями личности, нарушениями памяти. Могут быть преходящие ишемические нарушения в различных сосудистых ассоциированных зонах или мозговые инсульты. Все эти симптомы наблюдаются через 3-7 месяцев от начала болезни.
Энцефалопатия рассматривается как одно из проявлений хронического течения боррелиоза. Явления энцефалопатии нередко выступают на первый план среди других симптомов, причем почти в половине случаев они проявляются синдромом пирамидной недостаточности или рассеянной органической симптоматикой. Энцефалопатия сопровождается мозжечковыми нарушениями, пароксизмальными расстройствами сознания, астеническим синдромом и интеллектуально-мнестическими расстройствами. У больных могут возникать изменения психики в виде депрессии, раздражительности или паранойи.
Нарушение памяти и восприятия, синдром патологической усталости могут сохраняться после острого боррелиоза или же развиваются в течение последующих месяцев, и даже лет. В половине случаев у больных с боррелиозной энцефалопатией отмечается повышенный уровень белка в спинномозговой жидкости, но воспалительные изменения в ликворе не обнаруживаются.
Неврологические дефициты у больных с энцефалопатией могут быть выявлены при нейрофизиологических обследованиях. Вызванные потенциалы и МРТ иногда выявляют повреждения белого вещества головного мозга в виде многоочаговых изменений.
При поражении периферической нервной системы наблюдаются полирадикулоневриты, полиневропатия. Чаще развиваются радикулоневриты шейного, грудного и поясничного отделов позвоночника с нарушением чувствительности и двигательными расстройствами. В зонах иннервации пораженных нервов наблюдается атрофия мышц. Хроническая радикулоневропатия проявляется болями или нарушением функции в шейном, грудном или люмбосакральном сегментах. Больные с хронической радикулоневропатией часто жалуются на корешковые боли или дистальные парастезии в конечностях, реже на боли в области туловища, иногда эти явления сопровождаются умеренно выраженной мышечной слабостью. Больные полиневропатией могут иметь симптомы нарушения чувствительности по типу носков, перчаток, как симметричные, так и односторонние.
Признаки неврита с нарушениями кожной чувствительности и парестезиями наблюдаются почти у 40-60% больных с хроническим атрофическим акродерматитом (ХААД). Иногда умеренно выраженная хроническая аксональная полинейропатия может наблюдаться у пациентов с боррелиозным поражением нервной системы и без сопутствующих изменений кожи и других органов [10,11].
Артриты при хроническом ИКБ чаще характеризуются поражением одного или двух крупных суставов. Обычно это один или оба коленных сустава. Течение болезни характеризуется обострениями и ремиссиями. Продолжительность обострений может длиться от нескольких дней до месяцев, в среднем до недели. Без лечения самостоятельная ремиссия (длительная) обычно наступает через 6-7 месяцев активного процесса. В период ремиссий иногда больными отмечаются артралгии, которые носят мигрирующий характер с распространением болевого синдрома на несколько суставов. Пораженные суставы в этот период, как правило, внешне не изменены или определяется их незначительное увеличение за счет отечности окружающей ткани. При длительном течении артрита примерно у 10% пациентов развиваются небольшие сгибательные контрактуры, обусловленные изменениями связочного аппарата пораженных суставов. В ряде случаев хроническое течение может привести к анкилозу.
Поражения других органов, при наличии ведущего суставного синдрома в клинике ИКБ, встречается достаточно часто. У одной трети больных имеются признаки сочетанного поражения опорно-двигательного аппарата и нервной системы. Причем эти симптомы могут появляться в любом порядке как в первые дни после присасывания клеща, так и через 3-6 месяцев после инфицирования.
Признаки поражения сердечно-сосудистой системы у больных с проявлениями суставного боррелиозного синдрома выявляются в 20% случаев.
Сопутствующие признаки поражения других органов у детей с артритами боррелиозгой этиологии наблюдаются значительно реже, чем у взрослых.
Специфические поражения кожи такие как хронический атрофический акродерматит (ХААД), анетодермия (пятнистая атрофия кожи) в детском возрасте встречаются крайне редко.
При при хроническом течении ЛБ могут наблюдаться и неспецифические поражения кожи: узловатая эритема, распространенный капиллярит (экзематидоподобная пурпура) и др.[3,4,5].
Особенности клинических проявлений при смешанной инфекции (клещевой энцефалит и болезнь Лайма).
Инкубационный период при смешанной инфекции (боррелиоз и клещевой энцефалит) в среднем составляет 10-12 дней (1-35 дня), причем у большинства он не превышает 15 дней.
Отсутствие в анамнезе указаний на присасывание иксодовых клещей не исключает ни боррелиоза, ни тем более клещевого энцефалита, так как заражение этими инфекциями возможно при употреблении в пищу козьего молока (возможность заражения боррелиозом через коровье молоко не исключается). При алиментарном пути заражения отмечается более тяжелое течение микс-инфекции.
Клиническая картина смешанной инфекции у детей характеризуется в большинстве случаев доминированием признаков ЛБ, однако, в редких случаях преобладает клиника КЭ. Начало заболевания характеризуется появлением общеинфекционной симптоматики, сочетающейся с головной болью различной интенсивности. Пациенты жалуются на общее недомогание, нарушения сна, озноб, тошноту, головокружение, разнообразные по локализации миалгии. Лихорадка в большинстве случаев фебрильная. В 30-50% случаев при микстовых формах отмечается двухволновый характер лихорадки в течение 3-7 дней с периодами апирексии от 4-х до 20 дней. Для смешанных форм, по сравнению с «изолированным» клещевым энцефалитом характерно более легкое течение с частой регистрацией заболевания в стертой форме.
При смешанной инфекции боррелиоз чаще протекает в безэритемной форме. При наличии боррелиозного поражения органов отмечается более длительное сохранение симптомов органных поражений, чем при моноинфекции [4,5].
Наибольшую диагностическую трудность представляют случаи при сочетании лихорадочной формы клещевого энцефалита и безэритемной формы болезни Лайма.
Приложение Г 7. Шкала ком Глазго
Шкала ком Глазго /Glasgow Coma Scale/ (Teasdale G.M., Jennett В., 1974)
|
Признак |
Балл |
|
Открывание глаз |
|
|
1 |
|
2 |
|
3 |
|
4 |
|
Двигательная реакция (наилучший ответ в непораженных конечностях) |
|
|
1 |
|
2 |
|
3 |
|
4 |
|
5 |
|
6 |
|
Вербальная реакция |
|
|
1 |
|
2 |
|
3 |
|
4 |
|
5 |
|
Шкала ком Глазго модифицированная, для детей младше 4-х лет Признак |
Балл |
|
Открывание глаз |
|
|
1 |
|
2 |
|
3 |
|
4 |
|
Двигательная реакция (наилучший ответ в непораженных конечностях) |
|
|
1 |
|
2 |
|
3 |
|
4 |
|
5 |
|
6 |
|
Вербальная реакция |
|
|
1 |
|
2 |
|
3 |
|
4 |
|
5 |
Интерпретация результатов:
Приложение Г 8. Противопоказания для проведения люмбальной пункции
- нарушение уровня сознания (ШКГ менее 9 баллов), или флюктуирующее сознание
- относительная брадикардия и гипертензия,
- очаговая неврологическая симптоматика,
- судороги
- нестабильная гемодинамика,
- Неадекватная реакция зрачков на свет,
- синдром «кукольных глаз»,
- септический шок,
- прогрессирующая геморрагическая сыпь,
- нарушения гемостаза
- Уровень тромбоцитов менее 100 х109/л
- Проводимая антикоагулянтная терапия
- Локальная инфекция кожи и мягких тканей в зоне проведения СМП.
- Дыхательная недостаточность
Болезнь Лайма

Болезнь Лайма — что это такое? Фото, симптомы и лечение
Болезнь Лайма (синонимы: боррелиоз Лайма, Лайм-боррелиоз, клещевой иксодовый боррелиоз, Лаймская болезнь) – это инфекционная патология, протекающее в острой или хронической форме с поражением кожи, опорно-двигательной системы, нервной, сердечно-сосудистой системы и др. Она относится к природно-очаговым инфекциям, переносчиками являются иксодовые клещи.
Боррелиоз Лайма широко встречается в ареале обитания иксодовых клещей, а именно в северном полушарии. В нашей стране ежегодно регистрируется около 8 тысяч новых случаев заболевания, болеют все возрастные категории, однако более 10% заболевших – это дети. Иксодовые клещи могут быть переносчиками нескольких инфекций одновременно, поэтому при укусе одного клеща, человек подвергается риску заражения несколькими инфекциями.
Что это за болезнь?
Болезнь Лайма (клещевой боррелиоз) – инфекционная природно-очаговая трансмиссивная болезнь, которая вызывается спирохетами и передаётся клещами и имеет наклонность к рецидивирующему и хроническому течению и преимущественному поражению кожных покровов, нервной системы, сердца и опорно-двигательного аппарата.
Причины болезни Лайма
Возбудителем заболевания являются несколько видов боррелий – В. garinii, В. burgdorferi и В. afzelii. Это грамотрицательные спирохеты, которые растут на средах, содержащих аминокислоты, сыворотки животных, витамины.
- Естественными хозяевами боррелий являются грызуны, олени, птицы. При кровососании боррелии оказываются в кишечнике клеща (там происходит их размножение), а затем выделяются с фекалиями. Циркуляция возбудителя в природных очагах происходит по схеме: клещи – дикие птицы и животные – клещи.
- Заражение болезнью Лайма человека происходит в природных очагах боррелиоза через укус клеща. Но существует возможность инфицирования в случае попадания на кожу фекалий клеща при последующем ее расчесывании. При неправильном удалении клеща в случае его разрыва боррелии могут попасть в рану. Возможен и алиментарный путь передачи возбудителя — при употреблении сырого коровьего или козьего молока.
Заражение болезнью Лайма (боррелиозом) происходит при посещении леса, лесопарковых зон внутри городов, при удалении клещей с домашних животных.
Пик заболеваемости боррелиозом приходится на период с мая по июнь.
Что происходит в организме человека
Возбудитель клещевого боррелиоза попадет в организм со слюной клеща. С места укуса боррелии по току крови и лимфы попадают во внутренние органы, лимфоузлы, суставы. Реализуется распространения возбудителя по нервным проводящим путям с вовлечением в патологический процесс оболочек головного мозга.
Гибель бактерий сопровождается выделением эндотоксина, запускающего иммунопатологические реакции. Раздражение иммунной системы активирует общий и местный гуморальный и клеточный ответ. Непосредственно выработка антител IgM, и чуть позже IgG происходит в ответ на появление жгутикового флагеллярного антигена бактерий.
По мере прогрессирования болезни расширяется набор антител к антигенам боррелии, что приводит к длительной выработке IgM и IgG. Увеличивается доля циркулирующих иммунных комплексов. Данные комплексы формируются в пораженных тканях и активируют факторы воспаления. Для заболевания характерно формирование лимфоплазматических инфильтратов в лимфатических узлах, коже, подкожной клетчатке, селезенке, головном мозге, периферических ганглиях.
Классификация
В клиническом течении болезни Лайма различают ранний период (I-II стадии) и поздний период (III стадия):
- I – стадия локальной инфекции (эритемная и безэритемная формы)
- II – стадия диссеминации (варианты течения – лихорадочный, невритический, менингеальный, кардиальный, смешанный)
- III – стадия персистенции (хронический Лайм-артрит, хронический атрофический акродерматит и др.).
По степени выраженности патологических реакций болезнь Лайма может протекать в легкой, среднетяжелой, тяжелой и крайне тяжелой форме.
Симптомы
Инкубационный период болезни Лайма от инфицирования до проявления симптомов обычно 1—2 недели, но он может быть и намного короче (несколько дней), или длиннее (от месяцев до лет).
Типично симптомы проявляются с мая по сентябрь, так как в это время развиваются нимфы клещей, которые и являются причиной большинства заражений. Асимптомное инфицирование имеет место, но, по статистическим данным, составляет менее чем 7 % от заражений болезнью Лайма в США. Асимптомное течение болезни более типично для стран Европы.
Первые симптомы болезни Лайма неспецифичны: повышение температуры тела, головная боль, озноб, ломота в мышцах, слабость. Характерным признаком является скованность мышц шеи. В месте укуса клеща образуется кольцевидное покраснение (мигрирующая кольцевидная эритема). В первые 1–7 дней появляется макула или папула, потом в течение нескольких дней или недель эритема расширяется во все стороны. Край покраснения интенсивно красный, слегка приподнимается над кожей в виде кольца, в центре покраснение несколько бледнее. Эритема круглой формы, диаметром 10–20 см (до 60 см), локализуется чаще на ногах, реже – на пояснице, животе, шее, в подмышечных, паховых областях. В острый период могут появляются симптомы поражения мягких мозговых оболочек (тошнота, головная боль, частая рвота, светобоязнь, гиперестезия, менингеальные симптомы). Часто отмечаются боль в мышцах, суставах.
Через 1–3 месяца может начаться II стадия, для которой характерна неврологическая, кардиальная симптоматика. Для системного клещевого боррелиоза характерно сочетание менингита с невритами черепных нервов, радикулоневритами.
Наиболее частый кардиальный симптом – атриовентрикулярная блокада, возможно развитие миокардита, перикардита. Появляется одышка, сердцебиение, сжимающие боли в груди. III стадия формируется редко (через 0,5–2 года) и характеризуется поражением суставов (хронический Лайм-артрит), кожи (атрофический акродерматит), хроническим неврологическим синдромом.
Как выглядит болезнь Лайма: фото
На фото ниже показано, как проявляется заболевание у людей.

Хронические симптомы
Если болезнь лечится неэффективно или не лечится вообще, то может развиться хроническая форма заболевания. Эта стадия характеризуется чередованием ремиссий и рецидивов, но в некоторых случаях болезнь имеет непрерывно рецидивирующий характер. Наиболее встречающийся синдром — артрит, который рецидивировал в течение нескольких лет и приобрёл посредством разрушения костей и хрящей хроническое течение.
Наблюдаются такие изменения как остеопороз, истончение и утрата хряща, реже — дегенеративные изменения.
Среди поражений кожи встречается доброкачественная лимфоцитома, имеющая вид плотного, отёчного, малинового цвета узелка (инфильтрат) и вызывающая болезненные ощущения при пальпации. Типичный синдром — атрофический акродерматит, вызывающий атрофирование кожи.
Диагностика болезни Лайма
Решающую роль для диагностики болезни Лайма имеет тщательный сбор анамнеза. Важно не упустить факты, свидетельствующие о возможности заражения клещевым боррелиозом (загородные прогулки, туристические поездки и т.д.). Также специалисты обращают внимание на наличие первичных признаков заболевания: кожной эритемы и явлений общей интоксикации.
В зависимости от стадии, на которой развивается заболевание, применяют различные серологические и иммунологические лабораторные исследования (ПЦР, РИФ, ИФА, микроскопические исследования и т.д.). Для того чтобы выявить структурные нарушения различных органов и тканей, применяют дополнительные методы исследования, назначая рентгеноскопию, пункцию с последующим лабораторным исследованием материала, электрокардиограмму, биопсию тканей эпидермиса и т.д.
Следует провести дифференциальную диагностику с такими заболеваниями, как: энцефалит, ревматоидный артрит, дерматиты различного генеза, неврит, ревматизм, болезнь Рейтера и другими, имеющими схожую симптоматику. У пациентов, страдающих сифилисом и различными аутоиммунными заболеваниями (инфекционный мононуклеоз или ревматизм), серологические реакции бывают ложноположительными, что требует дополнительного подтверждения диагноза.

Осложнения
Среди вероятных отрицательных последствий бореллиоза следует выделить необратимые изменения в нервной системе, сердце и воспалительные заболевания суставов, которые при отсутствии надлежащего лечения приводят к утрате трудоспособности, а в тяжелых случаях становятся причиной летального исхода.
Лечение болезни Лайма
При обнаружении характерных симптомов болезни Лайма проводится комплексное лечение в стационаре инфекционной больницы.
При I стадии показана антибактериальная терапия в течение 2-3 недель:
- Доксициклин по 100 мг 2 р/сут
- Амоксициллин по 500 мг 3 р/сут (детям 25-100 мг/кг/сут) внутрь
- Антибиотик резерва — цефтриаксон по 2,0 г в/м 1 р/сут
На фоне антибактериальной терапии возможно развитие реакции Яриша-Херксхаймера (лихорадка, интоксикация на фоне массовой гибели боррелий). В этом случае антибиотики на короткое время отменяют, а затем прием возобновляют в меньшей дозе.
При II стадии болезни Лайма нтибактериальная терапия назначается в течение 3-4 недель:
- При отсутствии изменений в спинномозговой жидкости показаны доксициклин по 100 мг 2 р/сут или амоксициллин по 500 мг 3 р/сут внутрь
- При наличии изменений в спинномозговой жидкости — цефтриаксон по 2 г 1 р/сут, цефотаксим по 2 г каждые 8 ч или бензилпенициллин (натриевая соль) по 20-24 млн ЕД/сут в/в
При III стадии используется:
- Доксициклин по 100 мг 2 р/сут или амоксициллин по 500 мг 3 р/сут внутрь в течение 4 нед
- При отсутствии эффекта — цефтриаксон по 2 г 1 р/сут, цефотаксим по 2 г каждые 8 ч или бензилпенициллин (натриевая соль) по 20-24 млн ЕД/сут в/в в течение 2-3 недель.
Раннее начало лечения, как правило, приводит к полному выздоровлению человека. Хронические стадии могут привести к инвалидизации и смерти (необратимые изменения нервной и сердечно-сосудистых систем). После окончания лечения вне зависимости от его эффективности человек находится на учете у инфекциониста и узких специалистов.
Профилактика
При посещении лесной местности (парковой зоны) общая профилактика сводится к использованию репеллентов, ношению одежды, максимально закрывающей тело. В случае укуса клещом, следует незамедлительно обратиться в поликлинику, где его правильно извлекут, осмотрят место укуса и обеспечат дальнейшее наблюдение за состоянием здоровья.
Если человек часто находится на собственном дачном участке, будет не лишним произвести акарицидные мероприятия. После прогулок с собакой, следует тщательно осмотреть питомца на предмет наличия клеща на теле.
Болезнь Лайма: причины появления, симптомы, диагностика и способы лечения.
Определение
Болезнь Лайма — инфекционное трансмиссивное природно-очаговое заболевание, вызываемое спирохетами и передающееся иксодовыми клещами, имеющее тенденцию к хроническому и рецидивирующему течению и преимущественному поражению кожи, нервной системы, опорно-двигательного аппарата и сердца.
Причины появления болезни Лайма
Болезнь Лайма вызывают грамотрицательные спирохеты рода Borrelia burgdorferi. Переносят инфекцию иксодовые клещи, чаще всего они присасываются в области шеи, груди, подмышечных впадин, паховых складок, т.е. в местах с тонкой кожей и обильным кровоснабжением. У детей относительно частым местом прикрепления клеща является волосистая часть головы.
С момента попадания клеща на одежду человека до момента его присасывания проходит примерно 1-2 часа.
Со слюной клеща возбудитель болезни Лайма проникает в организм. На коже, в месте присасывания клеща, развивается мигрирующая кольцевидная эритема. От места внедрения с током лимфы и крови возбудитель попадает во внутренние органы, суставы, лимфоузлы и мозговые оболочки. Погибая, боррелии выделяют эндотоксин, который обуславливает каскад иммунопатологических реакций.
Описаны еще несколько путей передачи боррелий:
- алиментарный путь – при употреблении в пищу козьего молока, не прошедшего термическую обработку;
- внутриутробное заражение (от матери – плоду), сопровождающееся врожденным аномалиями развития плода, выкидышами и гибелью плода – особенно при заражении в ранний период беременности. Восприимчивость людей к боррелиям высокая, если не абсолютная. Стойкий иммунитет не формируется – переболевшие могут заражаться многократно.
Классификация заболевания
Болезнь Лайма может протекать в острой, подострой и хронической форме.
Выделяют эритемную (с поражением кожи) и безэритемную формы с преимущественным поражением нервной системы, сердца, суставов.
По степени тяжести различают тяжелое, средней тяжести и легкое течение боррелиоза.
Симптомы болезни Лайма
Острое и подострое течение
Инкубационный период составляет от 3 до 30 дней, в среднем – две недели. Начало заболевания, как правило, имеет характерные черты инфекционного процесса и часто протекает с поражением кожи. Одним из первых симптомов является мигрирующая эритема вокруг того места, где присосался иксодовый клещ, и интоксикация. При безэритемной форме боррелиоза ведущим симптомом становится интоксикация (головная боль, озноб, тошнота, мигрирующие боли в костях и мышцах, артралгия, общая слабость, быстрая утомляемость, лихорадка от субфебрильной до 40°С).
Лихорадочный период может продолжаться несколько дней (обычно не более 15 дней). В большинстве случаев синдром общей интоксикации выражен умеренно.
В месте присасывания клеща в конце инкубационного периода больные отмечают небольшой зуд, иногда боль, покраснение кожи (эритему) с небольшой инфильтрацией подкожной клетчатки. Эритема постепенно увеличивается, достигая размеров 5-15 см, редко – до 50 см и более. Пятно имеет округлую или овальную форму с сильно гиперемированным и возвышающимся над уровнем окружающей кожи наружным краем. Через несколько дней центральная часть эритемы бледнеет или приобретает синюшный оттенок.
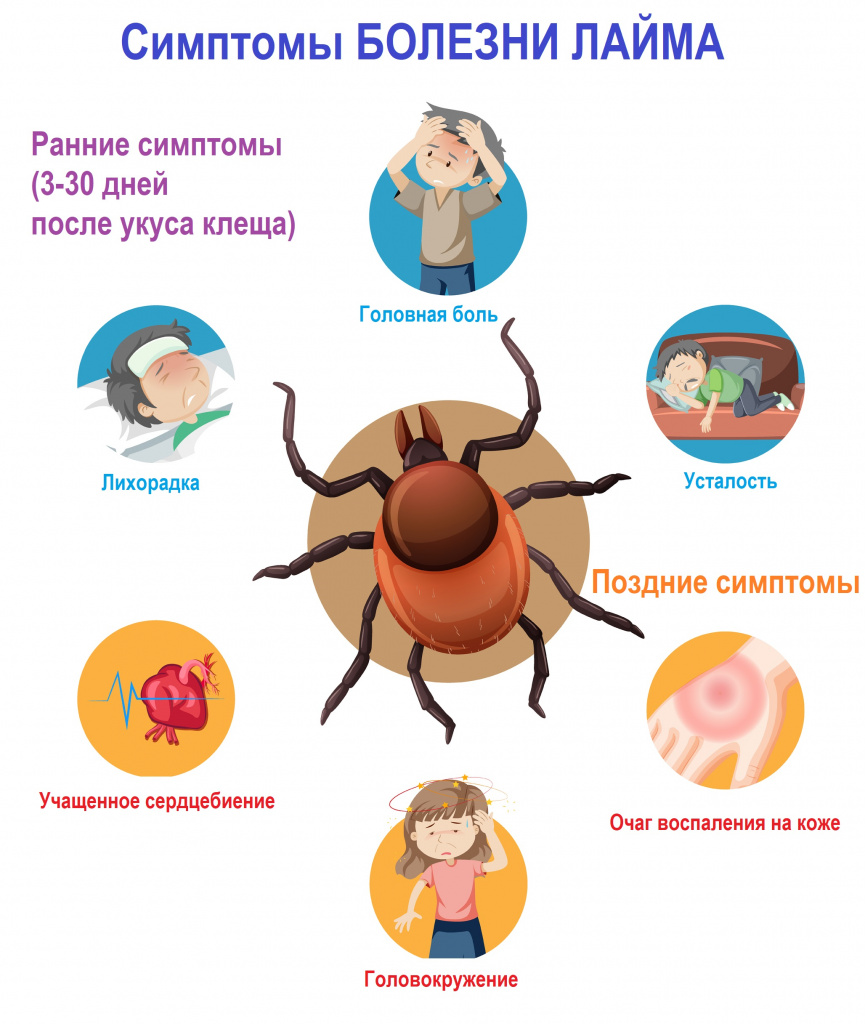
Нередки атипичные варианты мигрирующей эритемы:
- диаметр пятна менее 5 см;
- эритема имеет форму полосы или полукольца;
- центральная часть эритемы покрыта чешуйками, везикулами, эрозиями, геморрагическими высыпаниями, особенно при локализации на задней поверхности голеней.
Болезнь Лайма, протекающая без поражения кожи, характеризуется развитием патологических признаков со стороны внутренних органов (нервной системы, суставов, сердца, глаз и др.) через 2-10 недель после начала болезни. Чаще всего наблюдается поражение нервной системы: менингит (менингоэнцефалит), неврит черепных нервов, радикулоневрит. При менингите пациенты испытывают головную боль различной интенсивности (от слабой до невыносимой), светобоязнь, повышенную чувствительность к звуковым и световым раздражителям, болезненность при движении глазных яблок, их мучают тошнота и рвота, выявляется умеренная ригидность (скованность) затылочных мышц.
Невриты черепных нервов встречаются примерно у половины больных с неврологическими расстройствами и проявляются нарушением функции лицевых мышц, онемением и покалыванием пораженной половины лица.
Боль в области уха и нижней челюсти свидетельствует о вовлечении в патологический процесс V пары черепных нервов. Могут также поражаться глазодвигательные, зрительные, слуховые нервы, реже – языкоглоточный и блуждающий нервы. Неврологические симптомы при правильном лечении обычно исчезают через несколько месяцев, хотя могут рецидивировать, что говорит о хронизации заболевания.
Поражения сердца появляются обычно на 5-6-й неделе от начала заболевания. Больные жалуются на неприятные ощущения и боль в области сердца, учащенное сердцебиение, одышку, головокружение.
Артрит, как правило, развивается через 4-6 недель от начала болезни или после мигрирующей эритемы, которая наблюдается примерно у 40% больных с поражением опорно-двигательного аппарата.
При болезни Лайма артрит поражает крупные суставы: коленные, плечевые, локтевые и голеностопные.
Хроническое течение
Течение заболевания расценивается как хроническое, когда клинические проявления болезни Лайма сохраняются более 6 месяцев. В этом случае прогрессирующий хронический воспалительный процесс развивается на коже, в суставах или нервной системе, реже – в других органах.
О поражении центральной нервной системы говорят длительно сохраняющиеся головные боли, быстрая утомляемость, снижение памяти, нарушение сна, что укладывается в клинику астено-вегетативного синдрома.
Энцефалопатия рассматривается как одно из проявлений хронического течения болезни Лайма.
Поражение периферической нервной системы обычно затрагивает шейный, грудной и поясничный отделы позвоночника. Больные жалуются на боль или дистальные парастезии в конечностях, иногда сопровождающиеся умеренно выраженной мышечной слабостью. У пациентов могут присутствовать симптомы нарушения чувствительности по типу носков, перчаток, как симметричные, так и односторонние.
Приблизительно у 10-15% больных с явлениями острого артрита заболевание приобретает хроническое течение. Артриты при хроническом боррелиозе обычно затрагивают один или два крупных сустава (чаще всего коленных). Нередко при наличии ведущего суставного синдрома в клинике боррелиоза поражения распространяются на сердечно-сосудистую систему и кожу в виде различных дерматитов.
Диагностика болезни Лайма
Диагностические мероприятия при подозрении на болезнь Лайма включают лабораторные и инструментальные методы обследования.
Лабораторная диагностика:
- определение повышенного уровня антител класса IgM к боррелиям (с 3-6-й недели болезни);
К каким врачам обращаться
При обнаружении на теле присосавшегося клеща лучше всего обратиться в ближайший травматологический пункт, где его удалят и решат вопрос об экстренной профилактике болезни Лайма.
Если обращение за медицинской помощью невозможно, то клеща следует удалить самостоятельно, поместить его в герметичную банку с маленьким кусочком ваты, смоченным в воде, и отнести в лабораторию для исследования на боррелиоз и другие инфекции. Если по результатам лабораторного анализа клещ оказался переносчиком боррелиоза, необходимо проконсультироваться с врачом-инфекционистом для определения дальнейшего алгоритма действий.
При первых клинических проявлениях заболевания нужно обратиться к врачу общей практики,
терапевту
. При наличии неврологических симптомов требуется консультация
невролога
.
Лечение болезни Лайма
Основное лечение при болезни Лайма – антибактериальная терапия. Для достижения максимального эффекта требуется как можно более раннее назначение антибактериальных препаратов. Это позволяет значительно снизить риск развития неврологических, кардиальных и суставных осложнений.
Осложнения
Болезнь Лайма опасна тем, что она гораздо чаще, чем клещевой энцефалит, приобретает хроническое течение. Особенно тяжело переносят заболевание пожилые люди, что объясняется наличием сопутствующей хронической патологии – атеросклероза, гипертонической болезни и др.
После перенесенной инфекции может развиться нарушение высших психических функций, вплоть до слабоумия, паралича периферических нервов, потери слуха и зрения, тяжелой сердечной аритмии.
К числу осложнений болезни Лайма относят множественные артриты, доброкачественные опухоли кожи в месте внедрения клеща.
Летальные случаи от болезни Лайма до настоящего времени не зарегистрированы.
Профилактика болезни Лайма
Специфическая профилактика болезни Лайма отсутствует.
Неспецифические меры профилактики сводятся к предупреждению присасывания клеща. Следует избегать посещения мест обитания клещей (лес и луга с высокой травой, кустарником) в период их максимальной активности (в средней полосе России это май-июнь). В другое время надевать одежду с длинными рукавами, брюки заправлять в длинные носки, волосы прятать под головной убор. Чтобы было легче обнаружить клеща, предпочтение стоит отдавать светлой одежде. Во время пребывания в лесу нужно регулярно осматривать одежду, а по возвращении домой проводить осмотр тела. Одежду рекомендуется постирать в горячей воде.
При обнаружении присосавшегося клеща следует немедленно его удалить – чем раньше, тем меньше вероятность заражения. Удалять клеща можно маникюрным пинцетом или нитью, обвязав ее вокруг головы паразита. Клещ удаляется раскачивающе-выкручивающими движениями. Ранку на теле необходимо обработать дезинфицирующим раствором хлоргексидина, йодом или спиртом.
Экстренная антибиотикопрофилактика болезни Лайма проводится не позднее 5-х суток с момента присасывания клеща, если по результатам лабораторных анализов обнаружено, что клещ являлся переносчиком Borrelia burgdorferi.
Источники:
- Болезнь Лайма. Клинические рекомендации // – Некоммерческое партнерство «Национальное научное общество инфекционистов» (ННОИ). – 2019. – 50 с.
- Бутов Ю.С. Дерматовенерология. Национальное руководство. Краткое издание / под ред. Ю. С. Бутова, Ю. К. Скрипкина, О. Л. Иванова // – Москва: ГЭОТАР-Медиа. – 2020. – 896 с.
- Неврология. Национальное руководство. Краткое издание / под ред. Е. И. Гусева, А. Н. Коновалова, А. Б. Гехт // – М. : ГЭОТАРМедиа. – 2018. – 688 с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Иксодовые клещевые боррелиозы (ИКБ) (синонимы: болезнь Лайма, Лайм-боррелиоз) в настоящее время рассматриваются как группа природно-очаговых инфекций, с трансмиссивным механизмом передачи, характеризующаяся полисистемным поражением и большим полиморфизмом клинических проявлений.
До открытия возбудителя ИКБ проявления болезни описывались как отдельные синдромы или самостоятельные заболевания с неясной этиологией: лимфоцитарный менингорадикулит (синдром Баннварта), серозный менингит, хронический артрит, клещевая эритема, лимфоцитома и т. д. (A. Bannwarth, V. Sedlacek и др.). В России нозологическую самостоятельность иксодовые клещевые боррелиозы получили с 1991 года, а с 1992 года — были введены в форму статистической отчетности по инфекционным заболеваниям [1, 2].
Иксодовые клещевые боррелиозы — самые частые, связанные с клещами, заболевания в умеренных температурных зонах северного полушария [3–5]. Только в Европе ежегодно описывается около 85 000 случаев клещевых боррелиозов. Однако это число в значительной мере недооценено, поскольку сообщения противоречивы, и многие случаи могли быть не диагностированы. В США ежегодно регистрируется около 15 000–20 000 случаев заболевания, и болезнь встречается в 15 штатах [6]. В России анализ заболеваемости (согласно официальной статистике Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека) показал, что ежегодно в течение последних лет регистрируется от 7,2 до 9,7 тысячи случаев заболеваний клещевыми боррелиозами. В 2011 г. заболеваемость клещевыми боррелиозами в России составила в абсолютных показателях 9957 случаев (из них детей до 17 лет — 847) или 7,02 на 100 000 населения. Новосибирская область в последние годы имеет отчетливый тренд по увеличению числа укусов клещей и заболеваемостью клещевыми боррелиозами, в том числе у детей. Этот показатель увеличился с 7,47 на 100 000 населения в 2007 г. до 17,65 на 100 000 в 2011 г. и 12,13 на 100 000 населения в 2012 г. (табл.). Высокий уровень заболеваемости клещевыми боррелиозами населения Новосибирской области в том числе обусловлен проживанием людей на эндемичных территориях и недостаточным объемом противоклещевых обработок мест массового посещения жителями (парки, кладбища, садовые участки).
Проводимые исследования в самих природных очагах как на территории Российской Федерации, так и в странах Европы показывают увеличение численности клещей и усиление активности циркуляции самого возбудителя [1, 5], что определяет тенденцию к повышению заболеваемости клещевыми боррелиозами в настоящее время.
Этиология клещевых боррелиозов
Сегодня известно (Johnson и соавт., 1984), что спирохеты, вызывающие клещевые боррелиозы, относятся к роду Borrelia. Данный род представляет собой гетерогенную популяцию микроорганизмов и подразделяется на две большие подгруппы:
1) возбудители возвратной клещевой лихорадки: B. recurrentis, B. duttoni, B. parkeri, B. turicatae, B. hermsii, B. miyamotoi и др.;
2) возбудители Лайм-боррелиозов: B. burgdorferi sensu stricto, B. garinii, B. afzelii, B. usitaniаe, B. valaisiana, B. andersonii, B. bissettii, B. japonica, B. tanukii, B. turdi, B. inica.
Указанные виды боррелий вследствие высокого фенотипического и генетического сходства были объединены в единый комплекс B. burgdorferi sensu lato [7]. Хотя этот комплекс сегодня включает до 18 видов Borrelia, только три из них являются явно патогенными: B. afzelii, B. burgdorferi и B. garinii (в том числе B. garinii OspA, тип 4, или B. bavariensis) [8, 9]. Зараженность клещей боррелиями в природных очагах варьирует от 10% до 80% [7, 10, 11]. В Новосибирской области как в природном очаге, так и у больных иксодовыми клещевыми боррелиозами чаще выявляется ДНК Borrelia garinii и Borrelia afzelii.
Основной механизм заражения при ИКБ — трансмиссивный, боррелии попадают в организм человека со слюной инфицированных клещей при кровососании. Пути передачи: трансмиссивный, алиментарный, контактный (через микротравмы кожных покровов при снятии и раздавливании клеща) и трансплацентарный. Сезонность заболевания — весенне-летняя, обусловленная периодом активности клещей. Иммунитет нестерильный, возбудитель способен к длительной персистенции в организме, возможны супер- и реинфекции [11]. После укуса клеща вероятность сероконверсии у человека находится в диапазоне от 3% до 6%. Клинически манифестные формы заболевания возникают в 0,3–1,4% случаев от всех укусов клещей.
Учитывая, что входными воротами инфекции при клещевых боррелиозах является кожа, где происходит размножение возбудителя с последующим лимфогенным распространением его в ближайшие лимфатические узлы и развитием регионарного лимфаденита, в месте присасывания клеща возникает первичный аффект с образованием эритемы [11–13]. Согласно статистическим данным, по мнению и отечественных и зарубежных авторов [3, 14], эритемные формы заболевания наблюдаются в клинической картине ИКБ в 40–70% случаев. При анализе заболеваемости трансмиссивными клещевыми инфекциями 125 детей в возрасте от 1 до 18 лет, проживающих в Новосибирской области, за 13 лет (период с 1999 по 2011 годы), было установлено, что иксодовыми клещевыми боррелиозами заболели 78,5% из них (95 человек). Заболевание протекало в эритемной форме у 94 больных ИКБ (98,9%). Диагноз выставлялся в соответствии с МКБ 10-го пересмотра на основании клинико-эпидемиологических, общеклинических, специфических (серологического — иммуноферментный анализ (ИФА), молекулярно-генетического — полимеразная цепная реакция (ПЦР)) и биохимических методов обследования.
Поражением кожи — мигрирующей эритемой — характеризуется период ранних локализованных проявлений (стадия локальной инфекции) при ИКБ. Эритема обычно возникает через 7–14 дней от момента укуса клеща (от 3 до 30 дней), локализуется вокруг места укуса, имеет округлую или овальную форму и тенденцию к распространению. В месте эритемы возможно возникновение кожного зуда, парестезий, повышение местной температуры. В отсутствие антибактериальной терапии эритема спонтанно угасает в сроки от нескольких дней до нескольких недель (в среднем — около 4 недель). У 10–30% больных мигрирующая эритема сопровождается неспецифическими симптомами, такими как недомогание, субфебрильная температура, кратковременные мигрирующие боли в мышцах и небольших суставах, утомляемость [15].
По нашим данным, в 44 случаях (46,3%) первыми признаками заболевания при ИКБ у детей явилось именно покраснение в месте укуса клеща. При наблюдении за детьми с эритемной формой иксодовых клещевых боррелизов, эритема появлялась в месте укуса клеща в срок до 45 дней (максимально) от момента присасывания клеща к коже, в среднем — на 11 ± 7 день. Размеры эритемы составляли от 1,5 до 20 см (в среднем — 6,6 ± 4 см). В редких случаях отмечался рост эритемы в размерах за период наблюдения. Эритема сохранялась на коже максимально до 36 дней, в среднем 8 ± 5 дней, с момента начала антибактериальной терапии угасала в среднем через 7 ± 4 дней. В 11 случаях (11,6%) эритема угасала с последующим шелушением. В двух случаях отмечалась эритема в виде двойного кольца, у троих детей отмечалось повышение местной температуры в области мигрирующей эритемы. В 5 случаях (5,3%) кожные проявления были представлены экзантемой (петехиальные, крупно- и среднепятнистые элементы сыпи), в сочетании с эритемой в месте присасывания клеща. Во всех пяти случаях сочетания эритемы и сыпи на туловище, у больных отмечалась лихорадка до фебрильных цифр и довольно интенсивные проявления интоксикации.
Наличие мигрирующей эритемы является патогномоничным симптомом клещевого боррелиоза. В последующем происходит диссеминация возбудителя: гематогенно, лимфогенно и периневрально боррелии распространяются на другие участки кожи, во внутренние органы (печень, селезенку, почки, сердце), суставы, оболочки мозга, центральную и периферическую нервную системы.
Генерализация инфекции (стадия диссеминации боррелий) у взрослых наиболее часто характеризуется поражением нервной системы в виде менингорадикулоневрита (синдрома Баннварта): сочетание серозного менингита, радикулита и поражения черепномозговых нервов (чаще всего в виде одно- или двустороннего периферического паралича лицевого нерва). Генерализованная стадия заболевания может протекать также с формированием кардита, лимфоцитомы (доброкачественная опухоль красно-фиолетового цвета), которая обычно локализуется на мочке уха у детей, а у взрослых в области ареол, мошонки, носа и предплечий.
К поздним и персистирующим клиническим проявлениям ИКБ (стадия органных поражений) относятся хронический атрофический акродерматит (acrodermatitis chronica atrophicans of Herxheimer, ACA) и хронический артрит, а также полинейропатии, хронический прогрессирующий менингоэнцефалит и мультифокальный церебральный васкулит, которые характеризуются необратимым неврологическим дефицитом и прогредиентным течением болезни. Обычно такие проявления развиваются не более чем у 5% пациентов, перенесших нейроборрелиоз. Также редко описываются случаи экстрапирамидных нарушений на фоне хронической боррелиозной инфекции. Суставные поражения могут возникать отсроченно, при отсутствии терапии, через несколько месяцев и даже лет после укуса клеща и обычно протекают в виде хронического олигоартрита, с ассиметричным поражением одного из суставов (чаще коленных и локтевых). Хронические формы иксодовых клещевых боррелиозов являются наиболее сложными с точки зрения диагностики и лечения. Это связано с тем, что заболевание имеет неспецифические симптомы, которые могут быть характерны также для заболеваний другой этиологии (например, артрит, энцефаломиелит или периферическая невропатия), которые не позволяют уточнить диагноз при отрицательных или сомнительных лабораторных и клинических критериях.
У детей в течении ИКБ можно выделить следующие клинические особенности.
- Наиболее часто ИКБ заболевают дети в возрасте от 3 до 10 лет.
- Мигрирующая эритема развивается у детей в 70–80% случаев и у большинства больных имеет кольцевидную форму.
- Характерной локализацией эритемы у детей является волосистая часть головы, околоушная область, лицо, верхняя часть туловища.
- Общеинфекционный синдром наблюдается у 60–70% больных ИКБ детей и обычно более выражен, чем у взрослых.
- У большинства больных детей наблюдается увеличение регионарных к месту укуса клеща лимфатических узлов.
- У 10% больных детей с острым течением ИКБ наблюдается вовлечение в патологический процесс мозговых оболочек с развитием серозного менингита.
- Развитие хронического течения после перенесенных острых ИКБ у детей наблюдается в 15–20% случаев.
Диагностика ИКБ
Для постановки диагноза ИКБ необходимо учитывать сведения эпидемиологического анамнеза (присасывание клеща, посещение мест с высокой вероятностью нападения клеща — выезд на природу, выход в лес) с учетом времени года (весенне-осенний период), клинические проявления: появление мигрирующей кольцевидной эритемы, увеличение регионарных лимфоузлов, наличие неврологической, суставной и кардиальной симптоматики.
Для подтверждения диагноза используются тесты лабораторной диагностики. На сегодняшний день в арсенале практического врача имеются диагностические тесты, направленные на прямую диагностику возбудителя, и серологические тесты по выявлению антител к возбудителю в разных биологических средах организма человека. Непосредственное обнаружение возбудителя возможно с помощью прямой микроскопии, но этот метод не получил широкого практического применения, так как результаты световой микроскопии субъективны и противоречивы. В исследуемых образцах может содержаться небольшое количество боррелий, кроме того, они могут терять четкость морфологии при окраске и фиксации мазка — все это затрудняет диагностику. Культуральный метод хотя и считается «золотым стандартом», но также не выполняет требований практического здравоохранения ввиду его длительности (от 3–4 до 10 недель), дороговизны и недостаточной эффективности [7]. Молекулярные методы диагностики с использованием ПЦР чаще используются на тех стадиях инфекционного процесса, где серологический метод диагностики недостаточно информативен: Лайм-артрит, ранний боррелиоз и нейроборрелиоз. При этом существенное ограничение в использовании молекулярных методов диагностики определяет вариабельность участков генома боррелий, циркулирующих в Европе и России [3, 7].
Более доступны в практическом применении серологические методы диагностики. К наиболее распространенным методам определения антиборрелиозных антител относят иммуноферментный анализ (ИФА и ELISA), метод непрямой иммунофлюоресценции, реакция связывания комплемента, реакция пассивной гемагглютинации, а также иммуноблоттинг.
При ИКБ антитела класса IgM в максимальном количестве вырабатываются к 3–4 неделе болезни, ко второму месяцу появляются антитела класса IgG. У некоторых больных синтез IgM может задерживаться или отсутствовать вообще [3, 7, 11, 16]. Сероконверсия наблюдается у 20–50%, а по некоторым данным, у 80% больных ранним боррелиозом [8]. Наличие IgM-антител к боррелиям в сыворотке крови, как правило, указывает на раннюю инфекцию. Наличие IgG-антител указывает на диссеминацию боррелий или на переход в стадию хронического персистирования. Оба класса антител могут определяться в течение длительного времени (до 10 лет), в том числе и после успешно проведенной антибактериальной терапии [17–19].
С целью повышения диагностической точности американским Центром контроля болезней было предложено проверять положительные или пограничные результаты скрининговых тестов с помощью иммунноблоттинга, используя стандартизированные критерии серопозитивности метода [20]. Основным скрининг-тестом в этой схеме является ИФА. Исследуемые образцы с положительными или сомнительными результатами в ИФА обязательно дополнительно тестируют методом иммунного блоттинга [3, 7, 20, 21]. Согласно этим рекомендациям, серологическое тестирование на болезнь Лайма считается положительным, если в одной сыворотке как скрининговый метод, так и иммунноблоттинг дали положительные результаты. В РФ не имеется таких стандартизированных критериев диагностики, однако, учитывая сложный иммунопатогенез при боррелиозах, не следует основываться для постановки диагноза лишь на одном диагностическом тесте. Расширенное обследование с использованием всех доступных методов дает преимущество, особенно в диагностике безэритемных форм и поздних стадий заболевания, а также позволяет избежать диагностических ошибок, связанных с ложноположительными реакциями.
Своевременная диагностика и раннее назначение этиотропных препаратов являются эффективным средством предупреждения развития органных поражений и хронизации заболевания. Раннее назначение антибактериальной терапии при иксодовых клещевых боррелиозах позволяет достоверно снизить риск развития неврологических, суставных и кардиальных осложнений.
Лечение и профилактика ИКБ
В настоящее время стандартом терапии иксодовых клещевых боррелиозов считается использование у детей старше 8 лет и взрослых пациентов доксициклина (100 мг 2 раза в сутки) или амоксициллина (500 мг 3 раза в сутки) в течение 14 дней при острых ИКБ. При генерализованных формах (нейроборрелиоз) терапия проводится парентеральным введением пенициллина или препаратов группы цефалоспоринов (цефотаксим, цефтриаксон) не менее 14 дней. Эффективность антибактериальной терапии оценивается по характеру клинических проявлений.
Попытки создания вакцин против клещевого боррелиоза были предприняты в США, но оказались неэффективными в связи с большим разнообразием геновидов возбудителя. В настоящее время работы по созданию вакцин продолжаются [22].
Наиболее эффективными профилактическими мерами являются мероприятия по защите от укусов инфицированных клещей при посещении мест их вероятного обитания: специальная одежда, использование защитных репеллентов, акарицидные обработки лесопарковых зон, само- и взаимоосмотры [23]. Укусов клещей также можно избежать путем тщательного осмотра и удаления клещей с домашних животных [24].
При обнаружении клеща необходимо как можно скорее удалить его с помощью пинцета, избегая раздавливания насекомого. Удалять клеща необходимо полностью, поскольку оставшиеся в коже части насекомого могут привести к аллергическим реакциям и вторичной бактериальной инфекции. Использование вазелина при удалении клеща для нарушения функции дыхания у насекомого не является эффективным, поскольку клещи имеют низкую частоту дыхания (3–15 вдохов в час) и время, требуемое для гибели насекомого, может быть достаточным для передачи возбудителя человеку [25].
Возможность и необходимость превентивной антибиотикопрофилактики после укуса инфицированного клеща в настоящее время широко обсуждается отечественными и зарубежными авторами. В США антибиотикопрофилактика после укуса инфицированного клеща проводится, если:
- клещ находился на коже более 72 часов;
- продолжительность питания клеща неизвестна;
- клещ отпал сам после насыщения.
Превентивная антибиотикотерапия не показана, если:
- укус клеща случился вне эндемичных территорий;
- клещ находился на коже менее 24 часов;
- с момента укуса прошло более 72 часов.
Если клещ находился на коже от 24 до 72 часов, вопрос решается в индивидуальном порядке, например, если сделан анализ клеща и он заражен боррелиями. Для антибиотикопрофилактики используется доксициклин 200 мг — однократный прием. Для детей старше 8 лет доза составляет 4 мг/кг массы тела до максимальной 200 мг. Беременным и кормящим женщинам, детям до 8 лет назначают амоксициллин. Время до начала приема антибиотика должно составлять не более 72 часов после удаления клеща.
В России предлагаются следующие варианты антибактериальной профилактики:
- доксициклин в дозе 0,1 г 2 раза в день курсом от 3 до 5 дней, альтернативными препаратами с целью терапии и профилактики ИКБ могут быть ампициллин, азитромицин (Н. Н. Воробьева, Э. И. Коренберг) [12];
- тетрациклин по 0,5 г 4 раза в сутки 5 дней, бензатина бензилпенициллин + бензилпенициллин прокаина + бензилпенициллин 1,2–2,4 млн ЕД внутримышечно однократно, бензатина бензилпенициллин в дозе 2,4 млн ЕД внутримышечно однократно, доксициклин по 0,1 г 2 раза в сутки в течение 10 дней, амоксициллин + клавулановая кислота по 0,375 г 4 раза в сутки в течение 5 дней. Лечение проводят не позже 5-го дня от момента укуса. Риск возникновения заболевания уменьшается до 80% (Ю. В. Лобзин, С. С. Козлов, А. Н. Усков) [26].
Если говорить о выборе оптимального препарата для профилактики ИКБ, то антибиотик, используемый в этих целях, должен обладать, с одной стороны, высокой активностью в отношении боррелий даже при однократном приеме, с другой — благоприятным спектром безопасности. Доксициклин является наиболее часто применяемым для профилактики ИКБ препаратом, так как отвечает обоим требованиям. В целях минимизации риска побочных явлений предпочтительно использовать доксициклин в форме его нейтральной соли — моногидрата, который практически не ассоциирован с развитием кислотозависимых заболеваний ЖКТ (таких, как эзофагит, язва пищевода). Кроме того, доксициклина моногидрат, представленный в форме солютаб, характеризуется максимальным удобством применения, что немаловажно для пациентов, получающих антибиотик без отрыва от повседневной активности.
Резюмируя вышесказанное, можно заключить, что тактика ведения пациентов с риском развития клещевого боррелиоза должна предусматривать рациональное назначение эффективного антибактериального препарата, позволяющего предотвратить заболевание и его потенциальные осложнения.
Литература
- Арумова Е. А., Воронцова Т. В. Клещевой боррелиоз (болезнь Лайма) в России // Дезинфекционное дело. 2000. № 2.
- Коренберг Э. И. Инфекции группы Лайм-боррелиоза — иксодовые клещевые боррелиозы в России // Мед. паразитология и паразитар. болезни. 1996. № 3. С. 14–18.
- Ананьева Л. П. Лайм-боррелиоз, или иксодовые клещевые боррелиозы. I часть: этиология, клиника, диагностика // Инфекции и антимикробная терапия. Том 4. № 2.
- Оберт А. С., Дроздов В. Н., Рудакова С. А. Иксодовые клещевые боррелиозы: нозогеографические и медико-экологические аспекты. Новосибирск: Наука, 2001. 110 с.
- Lindgren E., Tälleklint L., Polfeldt T. Impact of climatic change on the northern latitude limit and population density of disease-transmitting European tick Ixodes ricinus // Env Health Perspect. 2000. V. 108. Р. 119–123.
- Steere A. C. Lyme disease // The New England Journal of Medicine. 2001. V. 345. Р. 115–125.
- Манзенюк И. Н., Манзенюк О. Ю. Клещевые боррелиозы (болезнь Лайма). Кольцово, 2005. 85 с.
- Rauter C., Hartung T. Prevalence of Borrelia burgdorferi sensu lato genospecies in Ixodes ricinus ticks in Europe: a metaanalysis // Appl Environ Microbiol. 2005; 71 (11): 7203–7216.
- Stanek G., Reiter M. The expanding Lyme Borrelia complex–clinical significance of genomic species? // Clin Microbiol Infect. 2011; 17 (4): 487–493.
- Коренберг Э. И. Изучение и профилактика микст-инфекций, передающихся иксодовыми клещами // Вестн. РАМН. 2001. № 11. С. 41–45.
- Лукашова Л. В., Лепёхин А. В., Жукова Н. Г., Карпова М. Р., Пирогова Н. П., Киюцина Т. А., Добкина М. Н., Портнягина Е. В. Иксодовые клещевые боррелиозы (этиология, эпидемиология, патогенез, клинические проявления, диагностика, лечение, профилактика). Учебно-методическое пособие для врачей, ординаторов, интернов и студентов. Томск: ТГУ, 2004. 76 с.
- Воробьева Н. Н. Клиника, лечение и профилактика иксодовых клещевых боррелиозов. Пермь, 1998. 136 с.
- Мебель В. Д., Бентришвили Г. А., Живич М. Б. и др. Клиника острого периода клещевого боррелиоза Лайма // Мед. паразитология и паразитар. болезни. 1998. № 3. С. 30–33.
- Nau R., Christen H. J., Eiffert H. Lyme disease — current state of knowledge // Dtsch Arztebl Int. 2009; 106 (5): 72–81.
- Satz N. Klinik der Lyme-Borreliose. Verlag Hans Huber, Bern, 2. Auflage, 2002.
- Усков А. Н., Байгеленов К. Д., Бургасова О. А., Гринченко Н. Е. Современные представления о диагностике клещевых инфекций // Сибирский медицинский журнал. 2008. № 7. С. 148–152.
- Скрипникова И. А., Ананьева Л. П., Барскова В. Г., Ушакова М. А. Иммунологический гуморальный ответ у больных Лаймской болезнью // Терапевт. арх. 1995. № 11. С. 53–57.
- Федотов Е. С., Барскова В. Г., Ананьева Л. П. и др. Механизмы регуляции воспаления и иммунитета в патогенезе болезни Лайма // Клиническая медицина. 1999. № 6. С. 14–20.
- Brown S. L., Hansen S. L., Langone J. J. // JAMA. 1999.Vol. 282. P. 62–66.
- Centers for Disease Control and Prevention. Recomendations for test performance and interpretation from the Second National Conference on Serologic Diagnosis of Lyme disease // MMWR Morb. Mortal Wkly Rep. 1995. 44: 590–591.
- Fix A. D., Strickland G. T., Grant J. Tick bites and Lyme disease in an endemie setting: problematic use of serologic testing and prophylactic antibiotic therapy // JAMA. 1998. V. 279. P. 206–210.
- Barrett A. D. T., Stanberry L. R. Vaccines for biodefense and emerging and neglected Diseases. 1 st ed. London: Academic Press; 2009.
- Clark R. P., Hu L. T. Prevention of Lyme disease and other tick-borne infections // Infect Dis Clin North Am. 2008; 22 (3): 381–396.
- Fritz C. L. Emerging tick-borne diseases // Vet Clin North Am Small Anim Pract. 2009; 39 (2): 265–278.
- Pitches D. W. Removal of ticks: a review of the literature. Euro Surveill. 2006; 11 (33): pii. 3027. Available from: http://www.eurosurveillance.org/ViewArticle.aspx?ArticleId=3027.
- Лобзин Ю. В., Усков А. Н., Козлов С. С. Лайм-боррелиоз (иксодовые клещевые боррелиозы). СПб: Фолиант, 2000. 160 с.
И. В. Куимова1, доктор медицинских наук, профессор
О. А. Радионова
Е. И. Краснова, доктор медицинских наук, профессор
ГБОУ ВПО НГМУ МЗ РФ, Новосибирск
1 Контактная информация: kuimova_ira@mail.ru
Abstract. The article reveals the basic information on the clinical and epidemiological characteristics of tick-borne borreliosis in children living in the Novosibirsk region. Observation has indicated a certain tendency of increasing the amount of Ixodes tick-bore borrelioses.
Приложение Г3. Дифференциальная диагностика болезни Лайма с другими спирохетозами
| Заболевание | Клинические критерии дифференциальной диагностики |
|---|---|
|
Сифилис |
Половой путь передачи, поражение половых органов, твердый шанкр с |
|
Лептоспироз |
Водный, контактно-бытовой и пищевой пути передачи, острое начало, |
Приложение Г4. Дифференциальная диагностика подострой и хронической формы болезни Лайма
|
Система, органы, вовлеченные в патологический процесс |
Спектр заболеваний |
|
Кожные покровы |
Инфекционные эритемы (Розенберга, многоформная экссудативная эритема и |
|
Сердечно-сосудистая система |
Ишемическая болезнь сердца, миокардиты, перикардиты, плевриты, |
|
Опорно-двигательный аппарат |
Ревматический, ревматоидный артрит, коллагенозы, псориатический |
|
Нервная система |
Серозные менингиты различной этилогии, полирадикулонейропатии |
Приложение Г5. Перечень лекарственных препаратов для медицинского применения, зарегистрированных на территории Российской Федерации, используемых для лечения детей больных болезнью Лайма
|
Лекарственная группа |
Лекарственные средства |
Показания |
Уровень* доказатель ности |
|
|
Производные пропионовой кислоты |
Ибупрофен** |
При повышении температуры |
2+ |
|
|
Анилиды |
Парацетамол** |
При повышении температуры более 38,00С |
2+ |
|
|
Производные уксусной кислоты и родственные соединения |
Диклофенак# |
Противовоспалительное, при болевом синдроме |
2+ |
|
|
Пиразолоны |
Метамизол натрия# |
обезболивающая, жаропонижающая терапия |
2+ |
|
|
Антибиотики |
||||
|
Пенициллины, чувствительные к бета-лактамазам** |
Бензилпенициллин Амоксициллин+клавулановая кислота |
Химиопрофикактика, терапия ЛБ |
1+ |
|
|
Цефалоспорины 3-го поколения** |
Цефотаксим Цефтриаксон |
Химиопрофикактика, терапия ЛБ |
1++ |
|
|
Тетрациклины |
Тетрациклин Доксициклин# |
Болезнь Лайм Iст Дети старше 9 лет |
2+ |
|
|
Производные триазола |
Флуконазол |
При присоединении грибковой инфекции |
2+ |
|
|
Глюкокортикоиды** |
Преднизолон |
Противовоспалительное, при ОГМ, |
2+ |
|
|
Дексаметазон |
ОГМ, лекарственная аллергия, при неврологических осложнениях |
2+ |
||
|
Другие ирригационные растворы |
Калия хлорид + Натрия ацетат + Натрия хлорид |
С целью дезинтоксикации |
2+ |
|
|
Натрия хлорида раствор сложный [Калия хлорид + Кальция хлорид +Натрия |
С целью дезинтоксикации |
2+ |
||
|
Декстроза |
С целью дезинтоксикации |
3 |
||
|
Растворы электролитов |
Натрия хлорид |
Восполнение электролитных |
2+ |
|
|
Калия хлорид |
Восполнение электролитных нарушений |
2+ |
||
|
Прочие препараты для лечения заболеваний нервной системы |
Инозин+ Никотинамид+ Рибофлавин +янтарная кислота |
Метаболическая терапия, нейропротекция |
3 |
|
|
Антигистаминные препараты |
Хлоропирамин Дифенгидрамин Лоратадин |
Десенсибилизирующая терапия |
2+ |
|
|
Стимуляторы моторики желудочно-кишечного тракта |
Метопрокламид |
При |
2+ |
|
|
Производные жирных кислот |
Вальпроевая кислота и ее производные |
Антиэпилептический препарат (нейроборрелиоз) |
1++ |
|
|
Ингибиторы карбоангидразы |
Ацетозоламид |
При внутричерепной гипертензии, профилактика отёка мозга |
3 |
|
|
Пробиотики |
Лактобактерии ацидофильные; Бифидобактерии лонгум+Энтерококкус фэциум |
При нарушении дисбиоза кишечника с развитием диспепсических проявлений |
3 |
|
|
Производные бензодиазепина |
Диазепам |
При наличии судорожного синдрома |
1+ |
|
|
Петлевой диуретик, натрийуретик |
Фуросемид |
С целью дегидратации, при |
1++ |
|
|
Осмотический диуретик |
Маннитол |
С целью дегидратации при ОГМ (нейроборрелиоз) |
1+ |
|
|
Другие психостимуляторы и ноотропные препараты Психоаналептик |
Пирацетам Гопантеновая кислота |
С нейропротекторной целью. Нейроборрелиоз |
3 |
Примечание: * – Уровень доказательности в соответствии с уровнями
достоверности доказательств (Приложение А2).
Приложение Г6.Клиническая характеристика основных проявлений болезни Лайма.
Манифестная форма характеризуется клиническими симптомами боррелиоза и
наличием персистенции возбудителя, латентная инфекция — лишь
персистенцией боррелий.
Манифестная форма по течению может быть: острой — продолжительность
болезни до 3 мес., подострой — от 3 до 6 мес., хронической — сохранение
симптомов более 6 месяцев.
По клиническим признакам, при остром и подостром течении, выделяют
эритемную форму (при наличии мигрирующей эритемы) и безэритемную (при
наличии лихорадки, интоксикации, но без эритемы). Каждая из этих форм
может протекать с симптомами поражения нервной системы, сердца,
суставов, кожи и других органов.
Хроническая инфекция может характеризоваться как непрерывным, так и
рецидивирующим течением.
Манифестная и латентная формы заболевания.
ЛБ может протекать в субклинической форме ( при отсутствии клинических
проявлений инфекционного процесса с купированием заболевания за счет
собственной резистентности макроорганизма) и в манифестной форме. По
длительности сохранения клинических проявлений манифестные формы могут
быть разделены на острое, подострое и хроническое течение. В ряде
случаев хронизация инфекции наблюдается после наличия клинической стадии
острого и подострого боррелиоза. Однако ИКБ может впервые
манифестировать и спустя несколько месяцев и даже лет после
инфицирования, когда наблюдаются клинические проявления и закономерности
характерные уже для хронической инфекции.
Особенностью ИКБ является наличие латентной инфекции, когда клинические
проявления отсутствуют или не обнаруживаются доступными диагностическими
методами при сохраняющейся персистенции возбудителей. В этом случае
сохранение титров антител не меньше диагностических величин на
протяжении 6 месяцев при трехкратном исследовании в динамике или
выявление боррелий прямыми микробиологическими методами свидетельствует
о латентной инфекции.
Острое и подострое течение. Инкубационный период при ИКБ составляет от
2 до 30 дней, в среднем — две недели.
Заболевание может начинаться с появления мигрирующей эритемы или
симптомов общей инфекционной интоксикации. Во втором случае, синдром
интоксикации в последствии может либо дополняться эритемой, либо в
случаях безэритемных форм оставаться ведущим синдромом начального
периода. Синдром общей интоксикации проявляется головной болью,
ознобами, тошнотой, мигрирующими болями в костях и мышцах, артралгиями,
общей слабостью, быстрой утомляемостью, лихорадкой от субфебрильной до
40°С. Лихорадочный период может продолжаться несколько дней (обычно не
превышает 15 дней). В большинстве случаев синдром общей инфекционной
интоксикации выражен умеренно.
В месте присасывания клеща в конце инкубационного периода больные
отмечают небольшой зуд, иногда боль и наблюдается покраснение кожи с
небольшой инфильтрацией подкожной клетчатки. Пятно гиперемии кожи
постепенно увеличивается по периферии, достигая размеров 5-15 см, иногда
до 50 см и более. Форма эритемы округлая или овальная, очень редко
неопределенная. Наружный край воспаленной кожи более гиперемирован,
несколько возвышается над уровнем здоровой кожи. Часто, через несколько
дней, центральная часть эритемы бледнеет или приобретает синюшный
оттенок, создается форма кольца; в месте первичного аффекта, в центре
эритемы, может сохраняться корочка или при длительном инкубационном
периоде — рубец. Появление эритемы может сопровождаться субъективными
ощущениями (зуд, боль, жжение), в 10-15% случаев наличие эритемы –
долгое время остается незамеченным из-за отсутствия каких-либо
субъективных жалоб.
Эритемная форма ИКБ у детей характеризуется преимущественно (56,7%)
легким течением, проявляющимся развитием МЭ в месте присасывания клеща
и общеинфекционным синдромом. Начало ИКБ в ½ случаев острое и
проявляется подъемом температуры тела от 37,5°С до 39,5°С (в 50% случаев
имеет место фебрильный характер температурной реакции), а появление МЭ в
месте укуса клеща наблюдается через 1,6+0,1 дней с постепенным
увеличением ее в течение 1–5 суток. При этом у 75% пациентов, имеющих
подострое начало заболевания (изолированная МЭ на фоне нормальной
температуры), развитие общеинфекционного синдрома наблюдается в течение
последующих 6,9+1,1 суток. Длительность температурной реакции
составляет в среднем 2-5 дней. У 15,6 % пациентов общеинфекционный
синдром отсутствует.
В ряде случаев, кроме эритемы, в области присасывания клеща, эритемы
меньших размеров появляются на других участках тела вследствие
распространения боррелий из первичного очага лимфогенным или
гематогенным путем. Вторичные (дочерние) эритемы отличаются от основной
отсутствием первичного аффекта. Эритема без лечения сохраняется 3-4
недели, затем исчезает, редко она существует более длительный срок
(месяцы). На месте бывшей эритемы часто наблюдается шелушение кожи,
гиперпигментация, зуд, чувство покалывания, снижение болевой
чувствительности.
Эритема может сопровождаться регионарным лимфаденитом или реже —
лимфаденопатией. Лимфатические узлы увеличены, незначительно болезненные
при пальпации. Лимфангоита не бывает.
В остром и подостром периодах ЛБ развитие доброкачественной лимфоцитомы
кожи или появление множественных эритем (вне области первичного аффекта)
наблюдается относительно редко (5-10% больных). У четверти больных
выявляются признаки увеличения печени, повышается уровень активности
печеночных ферментов [3,4].
Боррелиоз может протекать без поражения кожи (до 30%), но с синдромом
общей интоксикации и лихорадкой. В 12-15% случаев заболевание
манифестирует симптомами или синдромами поражения внутренних органов,
без предшествующей эритемы и заметного лихорадочного периода. В таких
случаях, с учетом эпидемиологических данных (присасывание клеща в
анамнезе или частые посещения лесных массивов эндемичных по ИКБ в
эпидсезон (апрель-октябрь) и лабораторного подтверждения (прямые и
непрямые микробиологические методы), диагностируется безэритемная форма
ИКБ.
Дальнейшее развитие инфекционного процесса связано с диссеминацией
боррелий из первичного очага (кожи) в различные органы. В большей части
случаев через 2-10 недель после начала болезни клиническое течение
характеризуется исчезновением мигрирующей эритемы и развитием
патологических признаков со стороны внутренних органов: нервной системы
(периферического и центрального ее звеньев), суставов, сердца, глаз и
др.
На коже могут появляться множественные элементы эритематозного
характера, вызванные распространением возбудителей из первичного очага
инфекции (диссеминация). Одним из таких кожных проявлений, обычно при
подостром течении ИКБ, кроме МЭ является доброкачественная лимфоцитома
(синонимы: лимфаденоз кожи Беферштедта, саркоид Шпиглера-Фендта,
лимфоплазия кожи). Клинически лимфаденоз кожи (одиночная и
диссеминированная формы) представляет собой изменения в виде пастозных,
синюшно-красного цвета узелков или бляшек, болезненных при пальпации, с
появлением регионарного лимфаденита. Наиболее частая локализация: лицо,
мочка уха, околососковая зона молочной железы. Очаги существуют
длительно (до нескольких месяцев) и разрешаются без атрофии. При
гистологическом исследовании участков измененной кожи — эпидермис не
изменен. В дерме вокруг сосудов и нередко в гиподерме отмечается
очаговый инфильтрат из лимфоцитов, гистиоцитов, могут встречаться
эозинофилы и плазматические клетки. Часто инфильтрат имеет фолликулярное
строение, т.е. напоминает структуру фолликула лимфоузла. При длительном
существовании очагов структура характерная для фолликулов исчезает.
Симптомы органного поражения могут появляться в различные сроки ЛБ.
Чаще всего наблюдаются поражения нервной системы: менингит (редко
менингоэнцефалит), невропатия черепных нервов, радикулоневрит. При
развитии серозного (бактериального) менингита появляются головная боль
различной интенсивности от слабой до мучительной, тошнота, рвота,
светобоязнь, повышенная чувствительность к звуковым и световым
раздражителям, болезненность при движении глазных яблок. Выявляется
умеренная ригидность затылочных мышц, другие оболочечные симптомы
выявляются относительно редко. Снижены или отсутствуют брюшные рефлексы.
Цереброспинальная жидкость прозрачная, давление ее в пределах нормы,
часто наблюдается умеренный лимфоцитарный плеоцитоз (100-300 клеток в 1
мкл) на фоне повышенного содержания белка (до 0,66-1,0 г/л) и
нормальной или несколько повышенной концентрации глюкозы. У одной трети
больных наблюдаются признаки астено-невротического синдрома,
проявляющиеся нарушением сна, отмечается рассеянность, снижение памяти,
повышенная возбудимость, эмоциональная неустойчивость, тревожность. Эти
признаки вовлечения в патологический процесс головного мозга выявляются
независимо от тяжести течения заболевания и сохраняются достаточно долго
после окончания лечения, имитируя «синдром хронической усталости» ( до
12 месяцев и более). У детей в 32% случаев имеет место синдром
Баннварта, включающий триаду симптомов, таких как серозный менингит,
невропатию лицевого нерва и полиневропатию. Учитывая частоту менингитов
боррелиозной этиологии среди сезонных серозных менингитов, всех
пациентов с подозрением на серозный менингит, поступающих с апреля по
октябрь месяц, рекомендуется обследовать на ИКБ [4].
Диссеминированный энцефаломиелит (ДЭМ) боррелиозной этиологии у детей
занимает первое место среди всех бактериальных ДЭМов. Симптоматика может
возникать как остро, так и подостро, достигая максимума в течение
нескольких суток. Постепенное начало характеризуется последовательным на
протяжении 5-7 суток появлением очаговых неврологических нарушений,
возникающих на фоне нормальной или субфебрильной температуры тела.
Общемозговые явления наблюдаются у трети больных в виде угнетения
сознания до уровня сомнолентности, сильной головной боли, которые
сохраняются на протяжении нескольких суток. Менингеальный синдром
выявляется в 10-20% случаев.
Острое начало заболевания характеризуется появлением неврологических
нарушений, возникающих в течение 1-3 суток на фоне лихорадки до
38,5оС, наличием общемозговой симптоматики в виде сомнолентности,
сильных головных болей и повторной рвоты. В ряде случаев заболевание
может дебютировать с эпилептического генерализованного приступа.
Очаговые неврологические нарушения при ДЭМ характеризуются сочетанием
выраженной мозжечковой атаксии и пирамидных гемипарезов. Синдром
мозжечковой атаксии в 1/3 наблюдений является основным проявлением
заболевания. Характерно преобладание туловищной атаксии при сравнительно
меньшей выраженности координаторных нарушений в конечностях.
Атактические нарушения регрессируют на протяжении 3-4 недель.
Двигательные расстройства при диссеминированных энцефалитах встречаются
реже координаторных и характеризуются развитием гемипареза с повышением
мышечного тонуса по пирамидному типу, с полной регрессией без
остаточного двигательного дефицита на фоне терапии. Психические
изменения проявляются распадом сложных видов праксиса и гнозиса.
Расстройства высшей нервной деятельности отличаются стойкостью и
медленным восстановлением на протяжении нескольких месяцев. Поражения
черепных нервов при ДЭМ чаще проявляются двусторонней недостаточностью
функции VΙΙ пары по центральному типу и межъядерной офтальмоплегией
[4,9].
Невропатии черепных нервов встречаются примерно у половины больных с
неврологическими расстройствами. Наиболее часто поражается VII пара,
нередко с парезом лицевых мышц. Кожная чувствительность обычно не
нарушена. Парез лицевых мышц не достигает степени полного паралича.
Онемение и покалывание (парестезии) пораженной половины лица, боли в
области уха и нижней челюсти свидетельствуют о вовлечении в
патологический процесс V пары черепных нервов.
Могут также поражаться глазодвигательные нервы с нарушением
конвергенции, зрительные — с нарушением зрения, слуховые — с нарушением
слуха, реже языкоглоточный и блуждающий нервы. Симптомы воспаления
черепных нервов, как правило, носят нестойкий характер и быстро исчезают
на фоне этиотропной терапии.
Нарушения со стороны периферических нервов наблюдается у трети больных с
неврологической симптоматикой поражения периферической и центральной
нервных систем. Невропатия может наблюдаться как при остром, так и
хроническом течении ИКБ.
В настоящее время о достоверности диагноза можно говорить лишь при
сочетании невропатии с патогномоничным проявлением ИКБ (мигрирующая
эритема, хронический атрофический акродерматит). Вовлечение в
патологический процесс какого-либо нерва может проявляться невропатией
кожных веточек нервов: либо как поражение нерва на периферии, либо в
нервном сплетении со всеми характерными признаками. При гистологическом
изучении можно выявить периваскулярные лимфоидные инфильтраты малых
периневральных и эндоневральных сосудов среднего размера.
Возникают корешковые расстройства по чувствительному типу в шейном,
грудном, поясничном отделах позвоночника, или двигательному —
радикулоневриты, поли-, мононевриты, плечевые плекситы и др. Грудные
радикулиты проявляются выраженным болевым синдромом, чувством сжатия,
сдавления. Могут наблюдаться смешанные типы невропатий. В зоне
расстройств появляются сильные боли, онемение, неприятные ощущения.
Выявляется слабость определенных групп мышц и снижение рефлексов. У
больных с парезами мышц может развиться мышечная атрофия.
При определении чувствительности в зонах поражения выявляются как гипо-,
так и гиперестезии.
Неврологические симптомы при лечении обычно полностью исчезают через
несколько месяцев, но могут рецидивировать, и заболевание приобретает
затяжное или хроническое течение.
Поражения сердца появляются обычно на 5-6 неделе от начала заболевания.
Больные предъявляют жалобы на неприятные ощущения и боли в области
сердца, сердцебиение, одышку, головокружение. Физикально выявляется
брадикардия, увеличение размеров сердца, приглушение сердечных тонов,
расщепление 1 тона, систолический шум на верхушке сердца.
На 1-2 неделе болезни у некоторых больных на ЭКГ могут выявляться
изменения гипоксического характера (уплощение и инверсия зубца Т,
удлинение интервала Q-T) и при лечении они исчезают вместе с синдромом
инфекционной интоксикации.
В более поздние сроки заболевания, у больных с вовлечением в
патологический процесс сердца, на ЭКГ отмечаются изменения
дистрофического характера, а также определяется атриовентрикулярная
блокада, степень которой может меняться неоднократно в течение суток (1
или 2 степени, иногда полная), внутрижелудочковые нарушения
проводимости по ножкам пучка Гиса, уширение комплекса QRS, нарушение
ритма сердечных сокращений (экстрасистолии). В некоторых случаях
развиваются более выраженные диффузные поражения сердца —
миоперикардит.
В России частота артритов боррелиозной этиологии находится в пределах
2-10% в зависимости от географического региона регистрации случаев.
Сроки появления первых воспалительных изменений в суставах после
инфицирования отмечаются в пределах от нескольких дней до одного года —
двух лет.
Артрит развивается обычно через несколько недель (4-6) от начала болезни
или после мигрирующей эритемы, которая наблюдается только у 40% больных
с поражением опорно-двигательного аппарата. Реже признаки суставного
синдрома выявляются тогда, когда еще сохраняется эритема и синдром
инфекционной интоксикации. Поражения суставов нередко могут быть
признаками безэритемной формы ИКБ. Наиболее часто вовлечение суставов в
патологический процесс отмечается в первые 3 месяца заболевания (в 65%),
в последующем первичное поражение суставов боррелиозного генеза
наблюдается значительно реже. Клинически артрит при ИКБ проявляется в
виде моно- или олигоартрита, обычно крупных суставов: до 50% — это
коленные суставы, 30% — плечевые, 20-25% локтевые и голеностопные.
Значительно реже поражаются мелкие суставы кистей и стоп (до 10%).
Вовлечение в процесс одного сустава отмечается у трети больных, в
несколько большем проценте имеется одновременное поражение двух-трех
суставов (до 40%).
Одним из первых проявлений суставного синдрома практически у всех
пациентов являются артралгии. Артралгии, которые очень часто наблюдаются
при остром ИКБ (от 20 до 60% больных), не являются признаками
воспалительных изменений в суставе, поэтому иногда выделяют
артралгический и артритический клинические варианты течения острого
(подострого) боррелиоза. Возможно, что артралгии при ИКБ являются менее
выраженным, субклиническим отражением однотипного процесса воспаления,
что и при артритах.
Патоморфологическая и клиническая характеристика суставного синдрома
при ИКБ практически не отличается от наблюдаемой при острых артритах
другой этиологии.
Изменения в суставах характеризуются динамичностью, а степень их
выраженности варьирует в зависимости от давности суставного синдрома и
предшествующего лечения. Без этиотропного лечения артрит принимает
хроническое непрерывное или рецидивирующее течение.
Хроническое течение. Течение заболевания расценивается как хроническое
в случаях, когда клинические проявления ИКБ сохраняются более 6 месяцев.
Для этой стадии болезни характерно развитие прогрессирующего
хронического воспаления в коже, суставах или нервной системе, реже в
других органах, приводящее к атрофическим и дегенеративным изменениям в
этих органах.
При хроническом ИКБ возможно прогредиентное течение, когда признаки
болезни в динамике непрерывно прогрессируют без ремиссий, или
рецидивирующее течение с периодами ремиссии разной продолжительности.
При отсутствии в анамнезе острого манифестного течения ИКБ клиническая
диагностика хронической формы бывает затруднительна, так как
утрачивается связь болезни с присасыванием иксодовых клещей, а наличие
неспецифичных клинических проявлений не позволяет заподозрить
боррелиозную инфекцию.
Как правило, на первый план выступает какой-либо ведущий синдром,
обусловленный поражением нервной системы, кожи, суставов или сердца,
реже других органов и систем.
Поражение центральной нервной системы может проявляться длительно
сохраняющейся головной болью, быстрой утомляемостью, снижением памяти,
нарушением сна, что укладывается в клинику астено-вегетативного
синдрома. Появляются симптомы энцефаломиелита, рассеянного склероза,
могут развиваться психические нарушения, эпилептиформные припадки.
Иногда отмечаются поражения черепных нервов со стойкими нарушениями
функции. Клинических проявлений, патогномоничных для боррелиозной
инфекции, при поражении черепных нервов нет. Однако отмечается
преимущественное поражение вестибулокохлеарного нерва (от 15% до 80%
случаев), а также зрительного нерва в 5%-10%.
Прогрессирующий энцефаломиелит наблюдаемый при хроническом течении ИКБ
был первоначально описан Ackermann в 1985 году. Частота его составляет
от 4% до 20% всех случаев ИКБ с поражением нервной системы. Он
наблюдается обычно у пациентов в 40-60 летнем возрасте.
Продолжительность болезни до установления диагноза может быть от 6
месяцев до 25 лет (в среднем 14 месяцев). Может развиться и в первый
год после мигрирующей эритемы.
В отличие от поражения ЦНС при остром течении ИКБ редко наблюдается
предшествующий корешковый синдром, головные боли и клинические признаки
инфекции. Более типично медленно прогрессирующее течение без болевого
синдрома, который иногда может наблюдаться при обострениях заболевания.
Обычно не бывает бессимптомных периодов. Может быть спинальный и
церебральный тип поражений. Ведущие признаки — спастический пара- или
тетрапарез, спинная или мозжечковая атаксия, психоорганический синдром,
гемипарез, экстрапирамидные моторные признаки. Все эти симптомы могут
наблюдаться как изолированно, так и в различных сочетаниях.
Сопутствующее поражение корешков спинномозговых нервов наблюдается у
четверти больных.
При ЭЭГ часто выявляются патологические изменения, подтверждающие
многоочаговый характер поражения нервной системы. Обычно определяются
легкие диффузные изменения корковой ритмики со снижением регулярности
альфа-ритма, сглаженность зональных различий, умеренное увеличение
индекса медленно-волновых компонентов тета- и дельта-диапазона,
выраженные диффузные нарушения биоэлектрической активности на
диэнцефально-стволовом уровне.
На компьютерной томографии и МРТ у ряда больных выявляются признаки
атрофии коры головного мозга, дилятации желудочковой системы мозга,
арахноидит. МРТ выявляет неопределенные воспалительные изменения в
веществе головного и спинного мозга в половине случаев.
Воспалительный синдром цереброспинальной жидкости с умеренным
лимфоплазматическим плеоцитозом, признаками нарушения
гематоэнцефалического барьера и часто выявляемым повышенным
интратекальным синтезом IgG, IgA, IgM позволяет проводить
дифференциальную диагностику между острым и хроническим течением или
обострением процесса. Анализ цереброспинальной жидкости достоверно
отличает проявления боррелиозного прогрессирующего энцефаломиелита от
рассеянного склероза.
Цереброваскулярный нейроборрелиоз проявляется умеренными признаками
менингеального синдрома, постоянными или преходящими парезами черепных
нервов и медленно прогрессирующим психоорганическим синдромом с
изменениями личности, нарушениями памяти. Могут быть преходящие
ишемические нарушения в различных сосудистых ассоциированных зонах или
мозговые инсульты. Все эти симптомы наблюдаются через 3-7 месяцев от
начала болезни.
Энцефалопатия рассматривается как одно из проявлений хронического
течения боррелиоза. Явления энцефалопатии нередко выступают на первый
план среди других симптомов, причем почти в половине случаев они
проявляются синдромом пирамидной недостаточности или рассеянной
органической симптоматикой. Энцефалопатия сопровождается мозжечковыми
нарушениями, пароксизмальными расстройствами сознания, астеническим
синдромом и интеллектуально-мнестическими расстройствами. У больных
могут возникать изменения психики в виде депрессии, раздражительности
или паранойи.
Нарушение памяти и восприятия, синдром патологической усталости могут
сохраняться после острого боррелиоза или же развиваются в течение
последующих месяцев, и даже лет. В половине случаев у больных с
боррелиозной энцефалопатией отмечается повышенный уровень белка в
спинномозговой жидкости, но воспалительные изменения в ликворе не
обнаруживаются.
Неврологические дефициты у больных с энцефалопатией могут быть выявлены
при нейрофизиологических обследованиях. Вызванные потенциалы и МРТ
иногда выявляют повреждения белого вещества головного мозга в виде
многоочаговых изменений.
При поражении периферической нервной системы наблюдаются
полирадикулоневриты, полиневропатия. Чаще развиваются радикулоневриты
шейного, грудного и поясничного отделов позвоночника с нарушением
чувствительности и двигательными расстройствами. В зонах иннервации
пораженных нервов наблюдается атрофия мышц. Хроническая
радикулоневропатия проявляется болями или нарушением функции в шейном,
грудном или люмбосакральном сегментах. Больные с хронической
радикулоневропатией часто жалуются на корешковые боли или дистальные
парастезии в конечностях, реже на боли в области туловища, иногда эти
явления сопровождаются умеренно выраженной мышечной слабостью. Больные
полиневропатией могут иметь симптомы нарушения чувствительности по типу
носков, перчаток, как симметричные, так и односторонние.
Признаки неврита с нарушениями кожной чувствительности и парестезиями
наблюдаются почти у 40-60% больных с хроническим атрофическим
акродерматитом (ХААД). Иногда умеренно выраженная хроническая
аксональная полинейропатия может наблюдаться у пациентов с боррелиозным
поражением нервной системы и без сопутствующих изменений кожи и других
органов [10,11].
Артриты при хроническом ИКБ чаще характеризуются поражением одного или
двух крупных суставов. Обычно это один или оба коленных сустава.
Течение болезни характеризуется обострениями и ремиссиями.
Продолжительность обострений может длиться от нескольких дней до
месяцев, в среднем до недели. Без лечения самостоятельная ремиссия
(длительная) обычно наступает через 6-7 месяцев активного процесса. В
период ремиссий иногда больными отмечаются артралгии, которые носят
мигрирующий характер с распространением болевого синдрома на несколько
суставов. Пораженные суставы в этот период, как правило, внешне не
изменены или определяется их незначительное увеличение за счет отечности
окружающей ткани. При длительном течении артрита примерно у 10%
пациентов развиваются небольшие сгибательные контрактуры, обусловленные
изменениями связочного аппарата пораженных суставов. В ряде случаев
хроническое течение может привести к анкилозу.
Поражения других органов, при наличии ведущего суставного синдрома в
клинике ИКБ, встречается достаточно часто. У одной трети больных
имеются признаки сочетанного поражения опорно-двигательного аппарата и
нервной системы. Причем эти симптомы могут появляться в любом порядке
как в первые дни после присасывания клеща, так и через 3-6 месяцев после
инфицирования.
Признаки поражения сердечно-сосудистой системы у больных с проявлениями
суставного боррелиозного синдрома выявляются в 20% случаев.
Сопутствующие признаки поражения других органов у детей с артритами
боррелиозгой этиологии наблюдаются значительно реже, чем у взрослых.
Специфические поражения кожи такие как хронический атрофический
акродерматит (ХААД), анетодермия (пятнистая атрофия кожи) в детском
возрасте встречаются крайне редко.
При при хроническом течении ЛБ могут наблюдаться и неспецифические
поражения кожи: узловатая эритема, распространенный капиллярит
(экзематидоподобная пурпура) и др.[3,4,5].
Особенности клинических проявлений при смешанной инфекции (клещевой
энцефалит и болезнь Лайма).
Инкубационный период при смешанной инфекции (боррелиоз и клещевой
энцефалит) в среднем составляет 10-12 дней (1-35 дня), причем у
большинства он не превышает 15 дней.
Отсутствие в анамнезе указаний на присасывание иксодовых клещей не
исключает ни боррелиоза, ни тем более клещевого энцефалита, так как
заражение этими инфекциями возможно при употреблении в пищу козьего
молока (возможность заражения боррелиозом через коровье молоко не
исключается). При алиментарном пути заражения отмечается более тяжелое
течение микс-инфекции.
Клиническая картина смешанной инфекции у детей характеризуется в
большинстве случаев доминированием признаков ЛБ, однако, в редких
случаях преобладает клиника КЭ. Начало заболевания характеризуется
появлением общеинфекционной симптоматики, сочетающейся с головной болью
различной интенсивности. Пациенты жалуются на общее недомогание,
нарушения сна, озноб, тошноту, головокружение, разнообразные по
локализации миалгии. Лихорадка в большинстве случаев фебрильная. В
30-50% случаев при микстовых формах отмечается двухволновый характер
лихорадки в течение 3-7 дней с периодами апирексии от 4-х до 20 дней.
Для смешанных форм, по сравнению с » изолированным» клещевым энцефалитом
характерно более легкое течение с частой регистрацией заболевания в
стертой форме.
При смешанной инфекции боррелиоз чаще протекает в безэритемной форме.
При наличии боррелиозного поражения органов отмечается более длительное
сохранение симптомов органных поражений, чем при моноинфекции [4,5].
Наибольшую диагностическую трудность представляют случаи при сочетании
лихорадочной формы клещевого энцефалита и безэритемной формы болезни
Лайма.
Приложение Г 7. Шкала ком Глазго/Glasgow Coma Scale/ (Teasdale G.M.,Jennett В., 1974)
|
Признак |
Балл |
|
Открывание глаз |
|
|
* отсутствует |
1 |
|
* как реакция на боль |
2 |
|
* как реакция на голос |
3 |
|
* спонтанное |
4 |
|
Двигательная реакция (наилучший ответ в непораженных конечностях) |
|
|
* отсутствие движений |
1 |
|
* патологическое разгибание в ответ на болевое раздражение |
2 |
|
* патологическое сгибание в ответ на болевое раздражение |
3 |
|
* отдергивание конечности в ответ на болевое раздражение |
4 |
|
* целесообразное движение в ответ на болевое раздражение (отталкивание) |
5 |
|
* выполнение движений по команде |
6 |
|
Вербальная реакция |
|
|
* отсутствует |
1 |
|
* нечленораздельные звуки |
2 |
|
* бессвязные слова, ответ по смыслу не соответствует вопросу |
3 |
|
* спутанная речь |
4 |
|
* норма |
5 |
|
Шкала ком Глазго модифицированная, для детей младше 4-х лет |
Балл |
|
Открывание глаз |
|
|
* отсутствует |
1 |
|
* как реакция на боль |
2 |
|
* как реакция на голос |
3 |
|
* спонтанное |
4 |
|
Двигательная реакция (наилучший ответ в непораженных конечностях) |
|
|
* отсутствие движений |
1 |
|
* патологическое разгибание в ответ на болевое раздражение |
2 |
|
* патологическое сгибание в ответ на болевое раздражение (декортикация) |
3 |
|
* отдергивание конечности в ответ на болевое раздражение |
4 |
|
* целесообразное движение в ответ на болевое раздражение (отталкивание) |
5 |
|
* выполнение движений по команде |
6 |
|
Вербальная реакция |
|
|
* плач и интерактивность отсутствуют |
1 |
|
* не успокаивается при плаче, беспокоен |
2 |
|
* при плаче успокаивается, но ненадолго, стонет |
3 |
|
* ребёнка при плаче можно успокоить, интерактивность неполноценная |
4 |
|
* ребёнок улыбается, ориентируется на звук, следит за объектами, |
5 |
Интерпретация результатов:
|
5 баллов — сознание ясное. 14-13 баллов — 12—11 баллов — 10—8 |
7-6 баллов — 5-4 баллов — 3 балла — |
Приложение Г 8.Противопоказания для проведения люмбальной пункции
-
нарушение уровня сознания (ШКГ менее 9 баллов), или флюктуирующее
сознание -
относительная брадикардия и гипертензия,
-
очаговая неврологическая симптоматика,
-
судороги
-
нестабильная гемодинамика,
-
Неадекватная реакция зрачков на свет,
-
синдром «кукольных глаз»,
-
септический шок,
-
прогрессирующая геморрагическая сыпь,
-
нарушения гемостаза
-
Уровень тромбоцитов менее 100 х109/л
-
Проводимая антикоагулянтная терапия
-
Локальная инфекция кожи и мягких тканей в зоне проведения СМП.
-
Дыхательная недостаточность
-
1.
Что такое клещевой боррелиоз? -
2.
Развитие болезни Лайма -
3.
Историческая справка о болезни Лайма -
4.
Болезнь Лайма – распространение и статистика -
5.
Болезнь лайма – МКБ -
6.
Симптомы боррелиоза-
6.1.
Симптомы болезни Лайма — 1 стадия -
6.2.
Симптомы болезни Лайма — 2 стадия -
6.3.
Симптомы болезни Лайма — 3 стадия
-
6.1.
-
7.
Осложнения боррелиоза -
8.
Причины клещевого боррелиоза -
9.
Виды клещевого боррелиоза-
9.1.
По течению: -
9.2.
По клиническим проявлениям: -
9.3.
По тяжести: -
9.4.
По признакам инфицированности: -
9.5.
По форме болезни -
9.6.
По развитию:
-
9.1.
-
10.
Диагностика клещевого боррелиоза -
11.
Лечение клещевого боррелиоза-
11.1.
1. Медикаментозное лечение (лекарства при боррелиозе)-
11.1.1.
1.1. Антибактериальная терапия -
11.1.2.
Пробиотики -
11.1.3.
1.2. Дезинтоксикационная терапия -
11.1.4.
1.3. Симптоматическое лечение -
11.1.5.
1.4. Общеукрепляющая терапия
-
11.1.1.
-
11.2.
2. Физиотерапия -
11.3.
Прогноз лечения
-
11.1.
-
12.
Лечение клещевого боррелиоза народными средствами -
13.
Профилактика клещевого боррелиоза -
14.
Последствия боррелиоза -
15.
Болезнь Лайма – врач -
16.
Болезнь Лайма – видео-
16.1.
Обсудить болезнь Лайма на форуме…
-
16.1.

В сегодняшней статье мы рассмотрим с вами такое инфекционное заболевание, как – клещевой боррелиоз, или как его еще называют – «Болезнь лайма», а также его первые признаки, развитие, симптомы, причины, виды, диагностику, лечение, лекарства, народные средства и профилактику боррелиоза. Итак…
Что такое клещевой боррелиоз?
Клещевой боррелиоз (болезнь Лайма) – инфекционное заболевание, характеризующееся широким спектром признаков, наиболее известным из которых является кольцевидная мигрирующая эритема. Основная причина болезни Лайма – попадание в организм бактерий боррелия (Borrelia). Этот вид бактерий переносят преимущественно клещи, в которых они размножаются и выделяются вместе с фекалиями, однако данный вид инфекции может присутствовать и в некоторых видах вшей — человеческих, лобковых.
Другие наименования и синонимы болезни – лайм-боррелиоз, болезнь Лима.
Механизм заражения человека боррелиозом происходит через укус клеща, чаще всего иксодового. При укусе, или же раздавливании клеща руками, когда его содержимое, часто в совокупности с боррелиями, попадает под кожу, в данном месте развивается аллергическо-воспалительная реакция, характеризующаяся эритемой, постепенно мигрирующей на соседние участки тела, а позже, у человека проявляются признаки интоксикации организма.
Развитие болезни Лайма

Спустя несколько дней, по завершению инкубационного периода размножения боррелий, пострадавший начинает ощущать признаки интоксикации (отравления). Обычными симптомами на данном этапе болезни Лайма являются – общее недомогание и слабость, умеренные головные боли, тошнота, боль в мышцах и костях. Температура тела повышается до 38 °С, иногда присутствует озноб. Далее, примерно через недельку температура тела понижается до 37 °С и сопровождает пострадавшего еще несколько дней. Место укуса начинает терять чувствительность и стягивается.
Дополнительно, у больного могут наблюдаться сыпь на коже, конъюнктивит, артралгия, боль в горле, кашель, отек яичек.
Коварность болезни Лайма состоит в том, что первые ее признаки, описанные выше, могут через несколько дней или недель исчезнуть, даже без лечения, однако инфекция остается, и ничего не подозревающий человек, становится носителем инфекции, которая перейдя в хроническую форму, постепенно вредит организму.
Если у человека ослаблена иммунная система или присутствуют какие-либо аномалии в развитии, генетическая предрасположенность, а также при отсутствии необходимого лечения, симптоматика поражения боррелиями может быть достаточно непредсказуема, поражая нервную и сердечно-сосудистую системы, опорно-двигательный аппарат, оболочку головного мозга, приводя человека к инвалидности, и даже летальному исходу.
Важно! Иммунный ответ на инфицирование боррелиями поздний, поэтому, для недопущения хронической болезни Лайма, к врачу необходимо обратиться не только при первых признаках боррелиоза, но и сразу же, после укуса клеща.
Историческая справка о болезни Лайма
Свое название болезнь Лайма получила в честь американского городка «Лайм» (штат Коннектикут, США). Именно в этой местности, в 1970х годах была зафиксирована вспышка схожих по симптоматике заболеваний, как выяснилось позже – артритов. До этого, последствия заражения боррелиями получали такие диагнозы, как — эритема Афцелиуса, хроническая мигрирующая эритема, клещевая кольцевидная эритема, лимфоденоз кожи, акродерматит, радикулоневрит, серозный менингит, хронический артрит и другие.
Позже ученые заметили, что локализация Лайм-боррелиоза гораздо шире. Так, данное инфекционное заболевание серологически верифицировали и на территории СССР, но, а ж в 1985 году.
Болезнь Лайма – распространение и статистика
На данный момент, клещевой боррелиоз встречается по всему земному шару, преимущественно в Северных странах. Возбудителем, в зависимости от региона, являются 3 основных вида боррелий — Borrelia burgdorferi s.s. (США), Borrelia afzelii (Европа) и Borrelia garinii (Европе, Азия).
По состоянию на 2015 год отмечается тенденция на увеличение людей, обращающихся к врачу после укуса их клещом, что видимо связано с развитием СМИ и информированностью людей о возможных последствиях контакта человека с данным видом представителей фауны Земли. В то же время, количество случаев инфицирования боррелиями и развитием болезни Лайма имеют тенденцию к снижению.
Если говорить о цифрах, то в 2010 г, количество обращающихся к врачам от укусов клещами – 455 000 человек, а 2015 г – 536 756 человек. По зафиксированных случаях заболеванием клещевым боррелиозом – 9957 человек в 2011 г, а в 2015 – 7359 человек.
Болезнь лайма – МКБ
МКБ-10: A69;
МКБ-9: 088.81.
Симптомы боррелиоза
Первым признаком укуса клещом является покраснение места, где произошел контакт. Основным симптомом болезни Лайма, т.е. когда при укусе под кожу попала инфекция – боррелии, является увеличение покраснения в размере, а во многих случаях — появление колец вокруг укуса. Общая картина напоминает нарисованную на теле «мишень». Данное покраснение с кольцами называется кольцевидной эритемой, а за счет того, что она может перемещаться на другие участки кожного покрова – мигрирующей кольцевидной эритемой.
В целом, развитие болезни Лайма, в классическом виде, условно разделяется на 3 стадии, каждая из которых имеет свои клинические проявления (симптомы). Рассмотрим их.
Симптомы болезни Лайма — 1 стадия
Основные симптомы клещевого боррелиоза начинают проявляться после инкубационного периода, через несколько дней, когда инфекция начала распространяться по организму и заражать его продуктами своей жизнедеятельности – эндотоксинами. Период 1 стадии может длиться в течение — от 3 до 30 дней.
Первая стадия инфицирования характеризуется острым и подострым течением, со следующими проявлениями:
[adsense]
- Появление и увеличение в размере кольцевидной эритемы;
- Зуд, отечность и болевые ощущения в области эритемы;
- Повышение температуры тела до 38 °С — 38,5 °С, озноб;
- Скованность в работе мышц шеи и ломота в других группах мышц;
- Увеличение региональных лимфатических узлов;
- Приступы тошноты, рвоты, умеренной головной боли;
- Общее недомогание, потеря сил, слабость;
- Першение в горле и сухой кашель;
- Возможны — сыпь по телу, крапивница, дерматиты, конъюнктивит, симптоматика менингита, безжелтушной формы гепатита, увеличение в размере печени, гиперестезия.
Все вышеперечисленные симптомы могут отсутствовать, но это крайняя редкость. У 20 % пациентов, вышеперечисленная симптоматика отсутствует, кроме кольцевидной эритемы. Однако, это не всегда означает, что заболевание остановило свое развитие. Если не провести адекватную антибактериальную терапию, клещевой боррелиоз может продолжить свое развитие в организме.
Симптомы болезни Лайма — 2 стадия
Вторая стадия наступает обычно через 1-3 месяца от момента инфицирования, наблюдается у 10-15% пациентов и характеризуется достижением инфекцией через кровеносную и лимфатическую систему многих органов и систем, в первую очередь – сердечно-сосудистой и нервной, со следующими проявлениями:
- Общая слабость, недомогание;
- Светобоязнь;
- Скованность в работе затылочных мышцы;
- Пульсирующие головные боли, головокружения;
- Расстройство сна, функции запоминания, концентрации внимания;
- Депрессивные состояния и другие расстройства нервной системы;
- Нарушение слуховой функции;
- Развитие асимметрии лица – одно- или двусторонний паралич лицевого нерва;
- Аритмии;
- Боли за грудиной (стенокардия), одышка (диспноэ);
- Менингит, миокардит, перикардит;
- Лимфоцитарный менингорадикулоневрит Баннаварта;
- Шейно-грудные радикулиты;
- Возможны – миелиты, энцефалиты, хорея, ирит, церебральная атаксия, хориретинит, диффузная эритема, доброкачественная лимфоцитома кожи, спленит, бронхит и другие проявления.
Первые две стадии Лайм-боррелиоза являются ранним периодом заболевания. 3я стадия характеризуется хронической формой и поздним периодом болезни.
Симптомы болезни Лайма — 3 стадия
Третья стадия настает на 6-24 месяц с момента инфицирования, и характеризуется хроническим течением болезни со следующими проявлениями:
- Поражение суставов – артралгии, миалгии, артриты, остеопороз;
- Атрофические акродерматиты;
- Хронические расстройства нервной системы;
- Головные боли;
- Слабость, недомогание;
- Приступы болей в суставах, животе, тошнота;
- Повышение в составе крови количества лейкоцитов и СОЭ;
- Возможны – менингиты, мононевриты, психозы, миелиты, васкулиты, полиаденит, судорожные состояния, расстройство памяти, развитие кист Бейкера, токсикоз беременных и другие проявления.
3 стадия клещевого боррелиоза наблюдается примерно у 10% пациентов.
Осложнения боррелиоза
Итак, перечислим основные осложнения боррелиоза:
- дегенеративное изменение суставов, артриты;
- расстройства нервной и психической систем, вплоть до слабоумия (деменции);
- паралич периферических нервов;
- нарушения в работе сердечной мышцы, аритмии;
- потеря слуха, зрения;
- доброкачественные опухоли кожи в месте укуса клещом;
- инвалидизация;
- летальный исход.
Причины клещевого боррелиоза

Инфицирование происходит через укус клещом и впрыскивание инфекции под кожу, а также раздавливание клеща голыми руками, и последующий контакт данного участка кожи с открытой раной (порез и другие).
Основными видами бактерий, которые вызывают развитие болезни Лайма являются боррелии — Borrelia burgdorferi, в группу которых входят — Borrelia afzelii, Borrelia andersonii, Borrelia burgdorferi sensu stricto, Borrelia garinii, Borrelia japonica, Borrelia lusitaniae, Borrelia tanukii, Borrelia Turdae, Borrelia valaisiana.
Развитие, течение и клинические проявления клещевого боррелиоза во многом зависят от конкретного возбудителя, состояния здоровья человека на момент укуса, своевременной диагностики и адекватной терапии заболевания.
Виды клещевого боррелиоза
Классификация болезни Лайма происходит следующим образом:
По течению:
- Острое – длительность болезни не превышает 3 месяцев;
- Подострое – длительность болезни составляет 3-6 месяцев;
- Хроническое длительность болезни превышает 6 месяцев.
По клиническим проявлениям:
- Острое и подострое течение:
— эритемная форма – характеризуется появлением на месте укуса эритемы;
— безэритемная форма с преимущественным поражением — нервной системы, сердца и суставов. - Хроническое течение:
- Непрерывное;
- Рецидивирующее, с преимущественным поражением — нервной системы, сердца, суставов и кожи.
По тяжести:
- Легкая степень;
- Степень средней тяжести;
- Тяжелая степень.
По признакам инфицированности:
- Серонегативная;
- Серопозитивная.
По форме болезни
- Латентная форма – характеризуется отсутствием основных признаков болезни, но лабораторным подтверждением наличия в организме инфекции;
- Манифестная.
По развитию:
- Ранний период:
1 стадия;
2 стадия; - Поздний период:
3 стадия.
Диагностика клещевого боррелиоза
Диагностика боррелиоза включает в себя следующие методы обследования:
- Анамнез;
- Общий анализ крови, а через 20-30 суток, повторный анализ крови;
- Биохимический анализ крови;
- Серологические реакции — ИФА или РИФ;
- ПЦР-исследование;
- Электрокардиография (ЭКГ);
- Электроэнцефалография (ЭЭГ);
- Рентгенография;
- Иммунофлюорометрия;
- Биопсия кожи.
Анализ на боррелиоз берется из образца (клеща или его частички), соскобов поверхности эритемы и крови.
Лечение клещевого боррелиоза

Лечение болезни Лайма (клещевого боррелиоза) включает в себя следующие пункты:
1. Медикаментозное лечение:
1.1. Антибактериальная терапия;
1.2. Дезинтоксикационная терапия;
1.3. Симптоматическое лечение;
1.4. Общеукрепляющая терапия;
2. Физиотерапия.
1. Медикаментозное лечение (лекарства при боррелиозе)
Важно! Перед применением лекарственных препаратов обязательно проконсультируйтесь с лечащим врачом!
1.1. Антибактериальная терапия
Причина болезни Лайма заключается в попадании в организм инфекции бактериальной природы – боррелий, о чем мы уже неоднократно писали. В связи с этим, как и другие инфекционные заболевания, вызванные бактериями, Лайм-боррелиоз лечиться антибиотиками.
Важно! Чем раньше начнется антибактериальная терапия, тем меньше клинических проявлений и осложнений возникнет по ходу лечения.
Выбор антибиотика при боррелиозе основывается на данных диагностики. Основными антибиотиками для лечения болезни Лайма являются:
[adsense_2]
При наличии инфекции с кожными проявлениями — антибиотики тетрациклинового ряда:
- «Тетрациклин»: дозировка 1,0-1,5 г/сутки в течение 10-14 дней;
- «Доксициклин» — назначается при поражениях кожи. Дозировка составляет 0,1 г/2 раза в сутки, в течение 10 дней;
- Амоксициллин («Амоксил», «Флемоксин») – назначается детям до 8 лет. Дозировка составляет 30-40 мг/кг массы тела в сутки, за 3 приема (внутрь), или 50-100 мг/кг массы тела в сутки, за 4 инъекции. Курс лечения — 10 дней.
При поражениях нервной системы, сердца и суставов, кожными проявлениями, а также при хронической форме — антибиотики пенницилинового и цефалоспоринового ряда:
- «Пенициллин» — назначается при поражениях нервной системы 2 стадии болезни, а также при миалгиях и фиксированных артралгиях 1 стадии боррелиоза. Дозировка составляет 200 000 ЕД/кг в сутки, внутримышечно или в комбинации с внутривенным введением.
- «Ампициллин» — в дозировке 100мг/кг в сутки. Курс лечения – 10-30 дней.
- «Цефтриаксон» — назначается при расстройствах нервной системы, артритах, высокой степени атриовентрикулярной блокады. Дозировка составляет 100 мг/кг в сутки, внутривенно. Курс лечения – 14 дней.
При непереносимости антибиотиков тетрациклинового, пенницилинового и цефалоспоринового ряда, назначаются макролиды:
«Эритромицин» — в дозировке 30 мл/кг в сутки, в течение 10-30 дней.
Важно! Понижать дозу или кратность приема нельзя, иначе эффективность антибактериальной терапии не достигнет необходимого эффекта!
Пробиотики
В последнее время, вместе с применением антибактериальных препаратов, назначают прием пробиотиков – средства, направлены на восстановление полезной микрофлоры в органах пищеварения, необходимой для нормального переваривания и усвоения пищи. Это обусловлено негативным свойством антибактериальных препаратов, вместе с инфекцией, убивать в желудочно-кишечном тракте полезные бактерии, живущих в здоровом организме любого человека.
Среди пробиотиков можно выделить — «Бифиформ», «Линекс».
1.2. Дезинтоксикационная терапия
Одной из главных причин клинических проявлений клещевого боррелиоза является отравление организма эндотоксинами. Это вещества, выделяющиеся инфекцией в организм в процессе ее жизнедеятельности.
Для выведения эндотоксинов из организма применяется дезинтоксикационная терапия, которая включает в себя:
- обильное питье — до 2-3 л жидкости в сутки, желательно добавляя в питье витамин С;
- прием детоксикационных препаратов: «Атоксил», «Альбумин».
1.3. Симптоматическое лечение
Симптоматическое лечение направлено на подавление клинических проявлений заболевания, улучшение его течения и недопущение развития осложнений лайм-боррелиоза.
При болевом синдроме и выраженным Лайм-артритом применяют нестероидные противовоспалительные препараты (НПВП) и анальгетики – «Индометацин», «Напроксен», «Хлотазол».
При высокой температуре – от 38,5 °С, применяются жаропонижающие препараты – «Ибупрофен», «Нурофен», «Парацетамол».
При расстройствах нервной системы применяют иммунодепрессанты – «Плаквенил».
[adsense_3]
При аллергических реакциях – крапивнице, зуде и других признаках, назначаются антигистаминные препараты – «Диазолин», «Кларитин», «Супрастин».
1.4. Общеукрепляющая терапия
Бактериальная инфекция, в том числе и продукты ее жизнедеятельности, отравляя организм, угнетают деятельность иммунитета, основной функцией которого является его защита от различных патологий. Кроме того, инфекция способствует различным расстройствам со стороны всех остальных органов и систем, что также отчетливо видно на фоне развития болезни Лайма. Для того, чтобы укрепить иммунную и другие системы, а также улучшить их функционирование, назначается общеукрепляющая терапия.
Для стимулирования работы иммунитета назначаются иммуностимуляторы, среди которых можно выделить – «Имудон», «Иммунал», «Тимоген». Только помните, иммуностимуляторы нельзя назначать при выраженных расстройствах нервной системы.
При расстройствах нервной системы, назначаются иммунодепрессанты.
Природным иммуностимулятором является витамин С (аскорбиновая кислота).
Конечно, общеукрепляющим эффектом обладают и остальные витамины с микроэлементами, особенно витамины А (ретинол), Е (токоферол) и группы В.
2. Физиотерапия
Физиотерапевтические процедуры и методы лечения назначаются в качестве дополнительного лечения таких клинических проявлений, как — артрит, неврит, астралгия и другие. Цель физиотерапии — снять воспаление в суставах, нормализовать кровообращение, функционирование периферической нервной системы.
Среди физиотерапевтических процедур при боррелиозе можно отметить — электрофорез или фонофорез, УФ-облучение, магнитотерапия, УВЧ, ванны, парафиновые аппликации, массаж, лечебная физкультура (ЛФК).
Прогноз лечения
Благоприятный исход боррелиоза во многом зависит от своевременного обращения к врачу, тщательной диагностики и адекватного лечения. При выполнении данных 3 пунктов, болезнь Лайма проходит еще на ранней стадии, без развития различных осложнений, за исключением некоторых особенных случаев, связанных с особенностью организма больного.
Если же допущено развитие 2 и 3 стадий болезни, тогда назначается диспансерное лечение в течение года, с периодическим контролем состояния здоровья пациента.
При развитии артритов, менингита и других осложнений болезни, прогноз на полное выздоровление неблагоприятен.
Однако помните, если картина поражения крайне критическая, всегда можно обратиться в молитве за помощью к Господу, ведь Творец человека точно знает, как страдающим помочь!
Лечение клещевого боррелиоза народными средствами

Белая глина. 1 ч. ложку аптечной белой глины залейте стаканом питьевой воды, комнатной температуры, и оставьте средство для настаивания, на ночь. Утром средство настоявшуюся воды выпейте, а для лучшего эффекта, тщательно перемешайте и выпейте вместе с глиной. Курс лечения – 6 месяцев.
Белая глина помогает вывести из организма токсины, являющихся продуктами жизнедеятельности бактериальной инфекции.
Морские водоросли. Каждый вечер, перед сном, выпивайте по одному пакетику аптечных сухих морских водорослей, в течение 10 дней. После делается 10-дневный перерыв, и курс нужно повторить. Так чередовать до полного выздоровления.
Напиток из морских водорослей очищает от инфекции и ее токсинов кровь, лимфу и кишечник.
Растительные настои. Для очищения организма от инфекции, а также снятия зуда и заживления эритемы можно пить настои и делать примочки из следующих растений – крапива, хвощ полевой, девясил, бессмертник, полынь, пижма, календула, боярышник, листья березы, цветки липы, земляника.
Для приготовления настоев необходимо 1 ст. ложку растительного сырья залить 500 мл кипятка, накрыть средство и отставить на 30 минут для настаивания.
Пить нужно по стакану, за 15-20 минут до приема пищи. Если трава горькая, тогда пить можно по половине стакана настоя. Курс лечения – не менее 5 лет. Настои лучше чередовать, пропивая каждое из растений не менее 1 месяца.
Профилактика клещевого боррелиоза

Таким образом, чтобы не допустить укус клещом, необходимо:
- При походе в лес, одевайтесь так, чтобы клещ не смог залезть на кожу – высокие сапоги, длинные брюки, заправленные в носки, рубашка с длинными рукавами, заправленная в брюки, хорошо если с плотными манжетами, перчатки и головной убор;
- Одежду обрабатывайте средствами, которые отпугивают насекомых – так называемые – репелленты;
- Хорошо обработать репеллентами и открытые участки тела;
- Если у Вас есть в доме собака, после прогулки, обязательно исследуйте ее на наличие клещей, т.к. они могут слезть с животного и переползти на человека.
Если клещ все-таки попал на кожу и присосался, его нужно удалить.
Для этого берите всегда с собой на природу пинцет, или специальный пинцет для вытаскивания клещей.
Выкручивать клеща нужно постепенно, не сильно на него нажимая, чтобы внутреннее его содержимое не попало под кожу, т.к. именно это содержимое и содержит в себе боррелии – возбудителей боррелиоза.
Когда захватили клеща за его головку, постепенно выкручивайте его, как винтик. После место укуса обработайте дезинфицирующим средством или вымойте водой с мылом.
После снятия клеща, обратитесь к врачу.
Также помните, когда снимаете клеща, например — с животного, не раздавливайте его ногтями, чтобы содержимое клеща не попало на кожу. Если на коже есть открытая рана (порез и др.), инфекция может запросто туда попасть и инфицировать организм.
Последствия боррелиоза
Последствия боррелиоза становятся явными если допустить переход болезни Лайма на вторую и третью стадии развития. Эти стадии, особенно третья, характеризуются хроническим поражением сердечно-сосудистой системы, суставов, оболочек головного мозга и т.д. Эти поражения в свою очередь могут привести человека к инвалидному состоянию, а в крайних случаях, и летальному исходу.
Таким образом, лучше вооружиться знанием превентивных мер, по недопущению инфицирования боррелиями.
Болезнь Лайма – врач
- Инфекционист.
Болезнь Лайма – видео
Обсудить болезнь Лайма на форуме…
1
БОЛЕЗНЬ ЛАЙМА Болезнь Лайма (синонимы: иксодовые клещевые боррелиозы, Лайм-боррелиоз) — природноочаговое трансмиссивное заболевание, вызываемое боррелиями и передающееся иксодовыми клещами, имеющее наклонность к хроническому и рецидивирующему течению, преимущественному поражению кожи, нервной системы, опорно-двигательного аппарата и сердца.
2
Геновиды боррелий Возбудители БЛ относятся к семейству Spirochaetaceae, роду Borrelia. В настоящее время по отличиям в нуклеотидных последовательностях ДНК различают 13 геновидов боррелий. Все они составляют комплекс B.burgdorferi sensu lato. В Европе доказана патогенность 3 геновидов: B.burgdorferi sensu stricto, B.garinii и B.afzelii. Результаты исследований и клинических наблюдений последних лет позволяют предполагать, что от вида боррелий может зависеть характер органных поражений у пациента. Так, получены данные о существовании ассоциации между B. garinii и неврологическими проявлениями, B. burgdorferi s. s. и Лайм-артритом, B.afzelii и хроническим атрофическим дерматитом. Таким образрм, в настоящее время, под термином «Болезнь Лайма» принято подразумевать целую группу этиологически самостоятельных иксодовых клещевых боррелиозов.
3
Регуляция экспрессии генов боррелий в клещах Доказана роль белка OspA в процессе колонизации боррелиями кишечника клещей, где он обеспечивает их связывание с компонентами кишечника, выполняя функцию «якоря». Снижение уровня экспрессии белка OspA во время питания клеща кровью млекопитающего позволяет спирохетам покинуть кишечник и переместиться в слюнные железы клеща, откуда они легко могут попасть в организм млекопитающего. Доказана роль белка OspС функцией которого является обеспечение миграции боррелий к слюнным железам клеща с последующим инфицированием и диссеминацией в организме позвоночного-хозяина. Усиление синтеза белка OspС происходит вследствие повышения температуры и изменения рН гемолимфы клеща во время кормления (из материалов Вектор Бест) Регуляция экспрессии генов боррелий в организме млекопитающи х После инфицирования позвоночного спирохеты остаются в течение нескольких дней в месте проникновения (кожных покровах), с последующей колонизацией различных органов и тканей, включая суставы и сердце, где вызывают воспалительную реакцию. Доказано, что возбудитель болезни Лайма может сохраняться в организме человека более 10 лет после появления первоначальных клинических симптомов. Возможно, явление персистенции боррелий комплекса B.burgdorferi sensu lato обусловлено их способностью к рекомбинационным перестройкам антигенной структуры поверхностных белков в процессе репродукции в организме человека, а также трансформацией в цисты (L-формы, сферопласты), которые в последующем способны превращаться в нормальные мобильные спирохеты. Способность боррелий к выживанию в неблагоприятных условиях с образованием цист частично объясняет трудности в диагностике, а также лечении Лайм-боррелиозов с помощью антибиотиков. Особенности патогенеза БЛ Следовательно, чем раньше будет удален клещ, тем меньше вероятность инфицирования человека боррелиями Прием антибиотика (доксициклина ) в течение первых трех суток после присасывания клеща дает 87-%-й эффект защиты от развития БЛ Ответ Корренберга Э.И. Это касается американских клещей иксодес скапулярис, у которых боррелии могут находятся в кишечнике до 2-х суток). У наших же клещей- 15% голодных клещей уже имеют в слюнных железах боррелии и следовательно могут их ввести немедленно.
4
Пути передачи болезни Лайма Заражение человека происходит трансмиссивным путем, во время кровососания голодных вирусофорных клещей (с их слюной)
5
1 стадия — локализованная инфекция Инкубационный период дня Мигрирующая эритема Доброкачественная лимфоцитома кожи Длительность – до 4-х недель 2 стадия- диссеминированная, острая органная манифестация Сроки возникновения – от 1 до 3-х месяцев Нейроборрелиоз: Менингиты Менингорадикулиты и менингорадикулоневриты Менингорадикуломиелиты менингорадикулоэнцефалиты Цереброваскулярная форма нейроборрелиоза Миозиты Внутриорганные манифестации Моно- и олигоартриты Эндо-, мио-, перикардиты Гепатиты Офтльмоборрелиоз Хориоретиниты Воспаление зрительного нерва Увеиты 3 стадия –хроническая органная манифестация Сроки возникновения – через 6-24 месяца Нейроборрелиоз АСА-ассоциированные моно- и полиневриты Прогрессирующий энцефаломиелит Цереброваскулярная форма Поражение кожи (дерматоборрелиоз) Хронический атрофический акродерматит Доброкачественная ли мфоцитома кожи Очаговая склеродерма Моно- и полиартриты Резистентный к лечению Лайм-артрит Клиническая картина болезни Лайма Процесс развития болезни при боррелиозе сходен с процессом развития сифилиса. Прогноз для жизни благоприятный, однако возможна инвалидизация вследствие поражения нервной системы и суставов.
6
Мигрирующая эритема Карань Л.С., ЦНИИ эпидемиологии Роспотребнадзора Иваницкий А.В., Федеральный центр гигиены и эпидемиологии г.Москва Авторский слайд
7
Профилактика болезни Лайма 1. Своевременное и правильное удаление клеща 2. Медикаментозная профилактика взрослым доксициклин 0,2 г однократно в первые 72 ч от момента присасывания клеща. Детям и пациентам, которым противопоказан доксициклин, назначается амоксициллин в суточной возрастной дозировке в 3 приема в течение 5 дней. Азитромицин обладает низкой клинической эффективностью в отношении клещевого боррелиоза как для лечения, так и для профилактики и не должен использоваться в этих целях. После 72 ч от момента присасывания клеща нет доказательных данных об эффективности постэкспозиционной профилактики, рекомендуется в течение 1 месяца наблюдать за местом присасывания клеща (при появлении мигрирующей эритемы — назначить терапию), в течение первых 6 месяцев — за состоянием пациента (обращать внимание на появление множественных мигрирующих эритем, пареза лицевого нерва, головных болей, радикулопатий, артралгий мигрирующего характера, остро развившихся аритмий, т.е. на ключевые симптомы ранней диссеминированной стадии клещевого боррелиоза, которые чаще проявляются со 2 по 6 месяц максимально от момента заболевания). Неспецифическая профилактика Своевременная и постоянная очистка территории и вокруг нее в радиусе не менее 20 м, уборка сухостоя и валежника, вырубка кустарников, выкашивание травы, высевание растительных антагонистов (чабрец, шалфей и пр.)). -Уничтожение переносчиков БЛ в природе (по эпидпоказаниям противоклещевая обработка ограниченных территорий ) в том числе неспецифическая регуляция численности клещей на территориях (Своевременная и постоянная очистка территории и вокруг нее в радиусе не менее 20 м, уборка сухостоя и валежника, вырубка кустарников, выкашивание травы, высевание растительных антагонистов (чабрец, шалфей и пр.)). — санитарно-просветительская работа -меры индивидуальной и коллективной защиты от нападения и присасывания клещей (проведение само и взаимо -осмотров, противоклещевая одежда, репелленты)
8
Многолетняя динамика заболеваемости болезнью Лайма населения г.Минска за г. Максимальный показатель заболеваемости БЛ отмечен в 2011 г. -15,3 По РБ в 2012 г. и составил -11,57 Выраженная тенденция к росту +8,1%
9
п.Сосны -18% Зел.Луг- 11% Слепянка – 7% До 5% Уручье, ул.Калиновского, Волгоградская, Степняка, Дрозды и др Минский район — 40% Пуховичский — 11% Узденский, Червенский, Дзержинский и др до 10% География заражения населения г.Минска болезнью Лайма за гг.
10
Пос.Сокол – 3 чел. Ул.Тикоцкого -1 чел Степянка – 1 чел. Грибоедова- 1 чел Уручье – 2 чел. Цнянское в/хр-1 чел Руссиянова – 1 чел. Немига – 1 чел. Никифорова – 1 чел. Карастояновой – 1 чел. Слепянка – 1 чел. Тепличная – 1 чел. Тракторный поселок – 1 чел. Алтайская– 1 чел. Мал.Стиклево – 1 чел. Точно указать не смогли -1 чел. Минский район — 50,1% Пуховичский — 7,5 Дзержинский и Логойский -5% и другие География заражения населения г.Минска болезнью Лайма За 2012 г. 19 сл. 174 сл. 35 сл. 16 сл. 28 сл.
Описание исследования
Подготовка к исследованию
Показания и общая информация
Интерпретация результата
Лайм-боррелиоз (ЛБ), болезнь Лайма или иксодовый клещевой боррелиоз (ИКБ) – трансмиссивное полисистемное заболевание, приводящее к поражению опорно-двигательного аппарата, нервной и сердечно-сосудистой систем, кожи, занимающее по широте распространения и уровню заболеваемости одно из ведущих мест среди природно-очаговых заболеваний. Заболевание регистрируется на значительной территории Российской Федерации.
Возбудители ЛБ – боррелии комплекса Borrelia burgdorferi sensu lato, переносчики – иксодовые клещи. В диагностике ЛБ необходимо учитывать эпидемиологический анамнез (посещение леса, присасывание клеща) и клинические проявления, главным из которых, является мигрирующая эритема на ранних стадиях заболевания. Однако до 50% случаев ЛБ могут протекать со стертыми клиническими признаками, в частности, в безэритемной форме, что осложняет постановку диагноза. Использование в клинической практике современных высокочувствительных и специфичных методов серологической диагностики ЛБ позволяет своевременно выявить ранний боррелиоз и начать курс лечения, сократить риск развития тяжелых хронических форм болезни Лайма, а также провести дифференциальную диагностику боррелиоза от других инфекций, передающихся иксодовыми клещами.
Серологическая диагностика клещевого боррелиоза (300049, 300051) – это уникальные исследования, выполняемые с помощью диагностической тест-системы в формате иммуночипа, разработанной в ФБУН ЦНИИ эпидемиологии Роспотребнадзора!
Иммуночип повышает эффективность проведения серологического анализа ЛБ и информативность результата, т.к. позволяет одновременно определять в исследуемом образце антитела к 8 группам диагностически значимых антигенов боррелий видов Borrelia afzelii и Borrelia garinii, наиболее распространенных в РФ, и одновременно дифференцировать их по классам: IgM и IgG. Показано, что использование комбинации из нескольких рекомбинантных белков разных видов боррелий позволяет повысить чувствительность и специфичность теста. Иммуночип – высокочувствителен и специфичен (сравнительная оценка проводилась с коммерческими тест-системами в формате ИФА и иммунного блоттинга, зарегистрированными на территории РФ), исключает субъективность оценки благодаря автоматизированной интерпретации результатов.
На I (острой, первые три месяца) стадии заболевания антитела IgM и IgG обнаруживаются у 50-70% пациентов; уровень антител IgM достигает пика в первые 3-6 недель заболевания, пик синтеза антител IgG приходится на 6–8-ю неделю после начала инфекции. На ранней стадии острой формы заболевания с целью установления сероконверсии важно исследовать парные сыворотки, полученные от пациентов с интервалом в 20–30 дней. На II (подострой, длящейся 3-6 месяцев) стадии заболевания в зависимости от сроков развития диссеминации и органной патологии антитела IgM обнаруживаются у 30-80% пациентов, антитела IgG – у 65-100%. ВАЖНО: наличие антител IgМ к антигенам боррелий в сыворотке крови больных Лайм-боррелиозом, как правило, указывает на раннюю стадию инфекции. В некоторых случаях антитела IgM могут выявляться в течение 1–2 лет и более. На III (хронической, длящейся более 6 месяцев) стадии заболевания антитела IgM выявляются у 5-50 % больных, антитела IgG – практически в 100% случаев. ВАЖНО: специфические иммуноглобулины класса G могут детектироваться в течение длительного периода времени (несколько лет). Долго они сохраняются также и после успешно проведенной антибиотикотерапии.
Не менее 3 часов после последнего приема пищи. Можно пить воду без газа. Исключить курение за 30 минут до сдачи анализа. Необходимость исследования спинномозговой жидкости и других отделяемых определяется лечащим врачом и осуществляется в условиях стационара квалифицированным медицинским персоналом.
| Биологический материал | Кровь (сыворотка) + спинномозговая жидкость |
|---|---|
| Метод исследования | Иммуночип |
| Срок исполнения без учета времени на доставку до лаборатории, дней | от 4 до 7 календарных дней |
| Формат результата, единицы измерения | — |
Стадия заболеванияIgM антитела IgG антитела
Острая (I)OspC, p41, p17, VlsE P41, BBK32, p17, OspC, VlsE
Подострая (II)OspC, p41, p17, BBK32, VlsE p17, p41, VlsE, OspC, BBK32, p58
Хроническая (III)OspC, p41, VlsE, P39, p58 p17, BBK32, p41, p58, VlsE, p100, OspC, p39
Внимание!
При наличии признаков поражения центральной нервной системы рекомендуется проводить анализ специфических антител в спинномозговой жидкости (интратекальный синтез антител), так как отрицательный результат анализа сыворотки крови у больного нейроборрелиозом не свидетельствует об отсутствии у него инфекции. Исследование спинномозговой жидкости (СМЖ) обязательно проводится одновременно с исследованием сыворотки крови.
Отрицательный результат серологических тестов на ранних стадиях заболевания не является доказательством отсутствия инфекции.
В исследовании Р125 (кровь + спинномозговая жидкость) отдельно описываются антигены для каждого вида биоматериала.